Перелом зрительного канала
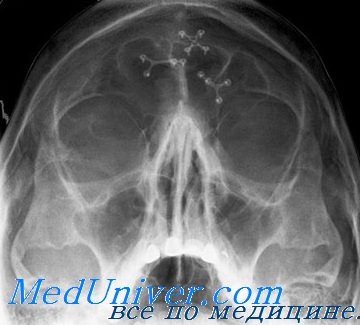
Перелом канала зрительного нерва — рентгенологическая диагностика
Зрительный нерв из глазницы проникает в полость черепа через узкий костный канал. В канале нерв окружен только мягкой мозговой оболочкой, так как твердая оболочка образует периост канала. Однако и мягкая оболочка в некоторых местах прилегает к периосту, а на верхней стенке даже сращена с ним.
Таким образом, зрительный нерв в канале плотно окружен костью и достаточно минимального изменения просвета канала, чтобы вызвать разрыв или сдавливание его волокон.
Как уже было указано выше, при переломах верхней и внутренней стенки глазницы, значительно реже при переломах нижней и наружной, в процесс может быть вовлечен и канал зрительного нерва. Большой секционный материал, экспериментальные и рентгенологические исследования показали, что нарушение целости костных стенок канала зрительного нерва довольно часто является следствием перелома костей основания черепа.
В большинстве случаев переломы или трещины в костных стенках канала являются непрямыми, т. е. обусловлены приложением силы к местам более или менее отдаленным. При огнестрельных ранениях чаше наблюдаются прямые переломы канала.

В результате нарушения целости костных стенок канала обычно наступает разрыв, размозжение или сдавливание волокон нерва. Клиническая картина в таких случаях довольно характерна: непосредственный и полный амавроз после травмы, отсутствие прямой реакции зрачка на свет и сохранение сочувственной. К концу первой недели начинается легкое побледнепие височной половины соска зрительного нерва; постепенно усиливаясь, к концу 3—4 недели она дает полную картину простой атрофии зрительного нерва.
При неполном нарушении зрения, что может быть обусловлено частичным разрывом волокон зрительного нерва, обычно наблюдается побледнепие только височной половины соска.
Нарушение зрения может быть вызвано и кровоизлиянием в оболочки зрительного нерва без нарушения целости костных стенок канала. Однако клиническая картина при этом другая: отек соска, тонкие артерии и расширенные вены сетчатки, геморрагии по краю соска.
Ряд авторов отрицает возможность тяжелого повреждения волокон зрительного нерва гематомой и считает, что ранение нерва вызывается главным образом смещенным переломом костных стенок канала. Некоторые объясняют повреждение нерва образованием мозоли. Такой взгляд мало обоснован, так как потеря зрения наступает непосредственно после травмы, т. е. задолго до образования мозоли.
Впрочем, вопрос о возможности образования мозоли в области канала зрительного нерва является вообще спорным. Нам не пришлось ни разу наблюдать образование мозоли. Как бы то ни было, при всякой травме черепа и глазницы, в результате которой наступает резкое понижение зрения или полный амавроз, кроме обычных снимков глазницы и основания черепа, необходимо производить еще рентгенологическое исследование области канала зрительного нерва.
Выше мы подробно останавливались на технике и методике рентгенологического исследования канала зрительного нерва. Необходимо, однако, иметь в виду, что даже при тщательном исследовании не всегда удается обнаружить трещину или перелом канала. Исследование должно производиться при соблюдении полной симметрии в снимках обоих каналов. Трещина или перелом чаще всего обнаруживается в верхней или внутренней стенке капала.
Эти трещины обычно являются продолжением линии перелома костной стенки глазницы или костей основания черепа. Смещение отломков наблюдается редко.
— Также рекомендуем «Эмфизема глазницы: формы, диагностика»
Оглавление темы «Рентгенография глаза при травме»:
- Неогнестрельные повреждения глаза. Повреждения верхней стенки глазницы
- Повреждения внутренней и нижней стенки глазницы на рентгенограмме
- Перелом канала зрительного нерва — рентгенологическая диагностика
- Эмфизема глазницы: формы, диагностика
- Травматический энофталм — западение глаза. Пульсирующий экзофталм — выпучивание глаза
- Огнестрельные ранения глаза. Классификация огнестрельных травм глазницы
- Рентгенологическая диагностика огнестрельных травм глаза и глазницы
- Травматический остеомиелит глазницы. Инородные тела глаза — орбиты
- Опредение положения инородного тела глаза по рентгенограмме. Метод Балтина
- Глазное яблоко на рентгенограммах. Рентгенография глаза при воспалении
Источник
Зрительного нерва повреждения (ЗНП) встречаются в 5-5% случаев при ЧМТ, причем преимущественно поражается внутриканальный отдел нерва. Обычно эта травма является результатом удара, чаще всего нанесенного в лобную, орбитальную, реже — в лобно-височную области. ЗНП наблюдаются при тяжелой ЧМТ, краниобазальных переломах, распространяющихся на костные структуры, окружающие зрительный нерв (ЗН): зрительный канал, передний клиновидный отросток, крыша орбиты. Тяжесть поражения ЗН не всегда коррелирует с тяжестью ЧМТ. Потеря зрения вплоть до амавроза иногда может наступить после травмы лобно-орбитальной области без утраты сознания, когда никаких других неврологических нарушений не отмечается.
По локализации повреждения можно разделить на передние и задние. Передние зрительного нерва повреждения встречаются исключительно редко. При этой патологии определяется поражение интраокулярного отдела (диска) и части интраорбитального отдела зрительного нерва, содержащей центральную артерию сетчатки (ЦАС). Чаще встречаются задние ЗНП (между местом вхождения в нерв ЦАС и хиазмой). В силу анатомических особенностей внутриканальный отдел ЗН наиболее подвержен травматическому воздействию. В отличие от подвижных интраорбитального и интракраниального отделов, в костном канале нерв плотно фиксирован твердой мозговой оболочкой. Кровоснабжение внутриканального отдела осуществляется за счет мелких ветвей глазничной и внутренней сонной артерии, которые образуют пиальную сосудистую сеть, окружающую ЗН. В момент травмы резкие смещения мозга и/или перелом канала могут вызвать растяжение и разрывы аксонов ЗН и питающих его сосудов. ЗНП редко являются результатом непосредственной компрессии костным отломком в канале. Основным механизмом поражения считают компрессию вследствие реактивного отека нерва и вторичные ишемические нарушения. Следует подчеркнуть, что сила нанесенного фронтального удара может прямо распространяться на ЗН и наличие перелома канала не является обязательным условием внутриканального поражения.
Патоморфологические изменения в зрительном нерве можно разделить на первичные и вторичные. К первичным относятся повреждения, происшедшие во время удара: межоболочечные и интраневральные кровоизлияния, контузии, разрывы нерва. Вторичные повреждения возникают отсроченно и являются результатом сосудистых нарушений: отек, ишемический некроз ЗН.
Клиника повреждения зрительного нерва.
ЗНП проявляются резким снижением остроты зрения вплоть до слепоты. Нарушения полей зрения определяются в виде центральных и парацентральных скотом, концентрического сужения, секторообразных выпадений. Наиболее достоверный признак — снижение или отсутствие (при амаврозе) прямой реакции зрачка на свет при сохранной содружественной реакции. На противоположной (здоровой) стороне прямая реакция зрачка на свет будет сохранена, а содружественная ослаблена. При офтальмоскопии во всех случаях передних ЗНП на глазном дне выявляется патология, укладывающаяся в картину окклюзии ЦАС, передней ишемической нейропатии или авульсии различной выраженности с геморрагиями по краю диска. При задних ЗНП, включая внутриканальные, диск ЗН и глазное дно в целом выглядят нормальными. Через 2-4 нед. появляется побледнение диска. Чем ближе кпереди поражается ЗН, тем быстрее обнаруживается его атрофия. Для уточнения локализации повреждения применяют рентгенографию отверстий зрительного канала по Резе, которая позволяет выявить переломы стенок канала. В большинстве случаев встречаются линейные переломы, реже — со смещением отломков. Однако нередко рентгенография не обнаруживает трещины в канале. Внутриканальные переломы чаще выявляются при КТ орбиты. При этом также определяются изменения ЗН и мягких тканей орбиты (оболочечная гематома ЗН, ретробульбарная геморрагия, отношение ЗН к костным фрагментам в орбите, кровоизлияние в сфеноэтмоидальный синус). Вместе с тем, отсутствие травматических изменений на рентгенограммах и КТ не является основанием для исключения внутриканального повреждения.
Лечение повреждения зрительного нерва.
Общепринятой тактики лечения внутриканальных ЗНП в настоящее время нет. Оперативное лечение направлено на устранение компрессии ЗН и заключается в удалении одной из стенок канала в зависимости от доступа, а также костных отломков и оболочечной гематомы ЗН (при их наличии).
Применяются 2 хирургических доступа:
- интракраниальный трансфронтальный (с резекцией верхней стенки канала и рассечением твердой мозговой оболочки в области внутреннего зрительного отверстия);
- экстракраниальный трансэтмоидальный (с резекцией медиальной стенки канала). Обычно декомпрессию ЗН выполняют в сроки от нескольких часов. До 7-10 сут. после травмы. Чем короче промежуток времени между ЧМТ и операцией, тем лучше результаты хирургического лечения. Показания к декомпрессии ЗН и сроки ее проведения не унифицированы.
Проблема заключается в том, что одни и те же клинические данные в своей основе у разных больных могут иметь различный морфологический субстрат. При решении вопроса об оперативном вмешательстве следует учитывать степень выраженности и время наступления зрительных нарушений. Если потеря зрения развивается через некоторое время после травмы или же имеется прогрессирующее ухудшение зрения, несмотря на проводимое медикаментозное лечение, показана декомпрессия ЗН. Если же потеря зрения наступила во время травмы, является полной, с отсутствием прямой реакции зрачка на свет, это, как правило, свидетельствует о тяжелом морфологическом повреждении, в большинстве случаев приводящем к стойкому зрительному дефициту. В таких случаях эффект от операции сомнительный. Нецелесообразно проводить операцию больным с частичной потерей зрения, если острота зрения выше 0,1 и дефект поля зрения меньше, чем 1/4, без наблюдения и попытки консервативного лечения. Наличие рентгенологических и КТ признаков перелома канала не является необходимым условием для проведения хирургического вмешательства. Данные об эффективности декомпрессии ЗН остаются противоречивыми. Это объясняется тем, что зачастую операции выполняются при необратимых повреждениях. Вместе с тем, некоторые нейрохирурги считают, что хирургическое вмешательство не имеет заметных преимуществ перед консервативным лечением и применяют декомпрессию ЗН лишь в качестве дополнения к другим операциям на черепе. Медикаментозное лечение включает применение противоотечных (маннитол, лазикс) и вазоактивных средств (трентал, сермион, компламин, кавинтон), кортикостероидов, препаратов, улучшающих микроциркуляцию (реополиглюкин и др.).
Прогноз в отношении восстановления зрения при повреждении зрительного нерва неблагоприятный, когда потеря зрения происходит в момент травмы. В большинстве случаев амавроз необратим, хотя изредка некоторое улучшение может происходить в течение нескольких часов или суток после травмы, независимо от вида проводившегося лечения. Лучшие результаты можно ожидать при отсроченной потере зрения или когда исходный дефект зрения частичный, а диагностика своевременна и терапия адекватна. Прогноз зависит от тяжести поражения ЗН и в значительной мере предопределяется в момент травматического воздействия.
Источник
Тупая травма черепа нередко влечет за собой повреждения зрительных нервов. Одной из основных причин, обусловливающих эти повреждения, является развитие трещин в стенке канала зрительного нерва. Еще Бергман указал на то обстоятельство, что при самой различной локализации перелома костей черепа трещины часто проходят через канал зрительного нерва. Это было подтверждено рядом других исследователей. Некоторое представление о частоте трещин в области канала зрительного нерва дают исследования Гелдера и Прингля. Гелдер, при 88 случаях переломов основания черепа, в 54 (60%) обнаружил переломы стенок канала зрительного нерва. Такая большая частота объясняется тем, что материал Гелдера является смешанным, он включает как огнестрельные ранения, так и тупую травму черепа. Значительно меньшие цифры приводит Прингл, исследовавший 174 черепа в случаях тупой травмы со смертельным исходом и обнаруживший при этом трещины канала зрительного нерва в 7,5%.
Причины, вызывающие повреждения зрительных нервов, могут быть весьма разнообразными. Особенно часто повреждения зрительных нервов наблюдаются при тупой травме лобной области. По сводной статистике Утгофа, такая локализация приходится на одну треть всех случаев травм черепа.
Трещины канала зрительного нерва бывают не только как прямое продолжение трещин, образующихся в других местах свода или основания черепа. Иногда они возникают на почве деформации черепа, когда вследствие травмы наступает изменение формы костного канала. В норме просвет канала является круглым, а в случае деформации он становится более или менее эллиптическим. При этом стенка канала ломается вдоль большой оси этого эллипса.
При тупой травме черепа наблюдаются застойные соски и атрофия зрительных нервов. Клиника возникающих при этом застойных сосков нами уже изложена в соответствующем разделе. Частота атрофии зрительных нервов, по литературным данным, составляет от 3 до 6,7%. Большинство авторов считает, что атрофия зрительных нервов возникает вследствие образования трещин в канале зрительного нерва. В пользу такого предположения говорят, во-первых, наблюдения над распространением трещин при переломах основания черепа и, во-вторых, та тесная связь, которая имеется между зрительным нервом и костными стенками канала. На большое значение трещин канала указывает М. М. Балтин, подтверждая свои доводы данными рентгеновского исследования. Ролле, Пофик и Леви (Rollet, Paufique, Levi), а также и Копп (Корр) обнаружили на рентгенограммах foramen opticum трещины во всех случаях атрофии зрительных нервов на почве тупой травмы черепа. По данным Балтина, трещины чаще всего локализуются в верхней и внутренней стенках канала. На рентгенограмме они обычно представляются в виде узких щелей или неровностей контуров foramen opticum. Выявление этих трещин часто представляет большие трудности и требует строгого соблюдения специальной рентгенологической методики исследования. Последняя обстоятельно изложена в руководстве Балтина по рентгенодиагностике и рентгенотерапии в офталмологии.
Если значение трещин канала зрительного нерва в генезе травматических атрофий не подлежит сомнению, то в отношении значения отдельных патогенетических факторов мнения еще расходятся. Большинство авторов непосредственной причиной развития атрофии считает механическое повреждение зрительного нерва. Мекендзи и Берлин описывают 2 случая, когда зрительный нерв был сдавлен смещенными костными осколками. Однако рентгеновское исследование показывает, что такой механизм повреждения наблюдается редко. Балтин в 8 случаях перелома канала зрительного нерва при травматических атрофиях наблюдал смещение костных осколков 2 раза. Ролле, Пофик и Леви из 10 случаев в 1 и Копп при исследовании 9 больных ни разу не наблюдали смещения костных осколков. Вильбранд и Зенгер объясняют развитие атрофии зрительного нерва надрывом или разрывом ствола нерва в области канала. По их мнению, этому способствует то обстоятельство, что твердая оболочка зрительного нерва одновременно является периостом стенки канала, а также и то, что от мягкой оболочки отходит разветвленная сеть соединительнотканных перекладин, вдающихся в ствол нерва. В образовавшийся надрыв нервной ткани в момент травмы под давлением нагнетается спинномозговая жидкость; это способствует дальнейшему расширению разрыва. В возникновении разрывов большое значение имеют также и индивидуальные особенности строения межвлагалищного пространства зрительного нерва. В одних случаях твердая и мягкая оболочки связаны между собой только тонкими соединительнотканными тяжами. В других случаях мягкая оболочка местами плотно сращена с твердой оболочкой. Эти сращения чаще встречаются в нижне-наружном квадранте. Характер развивающегося повреждения зрительного нерва в значительной мере зависит от того, проходит ли трещина через такое место, в котором имеются плотные сращения между твердой и мягкой оболочками, или попадает на тот участок, где их нет. Если трещина проходит через место, где имеется такое сращение, то возникает разрыв или надрыв зрительного нерва. В противном же случае возникает только кровотечение в межвлагалищное пространство.
Нам этот механизм возникновения травматической атрофии зрительного нерва кажется наиболее вероятным, так как он хорошо обоснован анатомическими взаимоотношениями между зрительным нервом и костной стенкой канала. Вместе с тем он дает возможность понять, почему не всякая трещина в области канала сопровождается развитием атрофии зрительного нерва.
Иную точку зрения высказывает Копп. Он считает, что перемещение костных осколков при переломах канала зрительного нерва слишком незначительно, чтобы вызвать механически перерыв нервных волокон. Причину развития атрофии зрительного нерва Копп усматривает в возникающих в результате травмы нарушениях кровообращения.
Клиника повреждения зрительного нерва при тупой травме черепа состоит в следующем. В большинстве случаев на стороне поражения непосредственно после травмы отмечается слепота при отсутствии каких-либо изменений со стороны глазного дна. Единственным объективным симптомом, подтверждающим наличие тяжелого повреждения зрительного нерва, является отсутствие прямой реакции зрачка на свет. Для подкрепления диагноза целесообразной является рентгенография foramen opticum, так как она может выявить наличие трещин в канале зрительного нерва. В дальнейшем присоединяются изменения со стороны соска зрительного нерва. Вначале развивается неотчетливое побледнение соска, оно постепенно прогрессирует, и в конечном итоге развивается картина простой атрофии зрительного нерва. Первые признаки атрофии обычно наступают через 12—14 дней, к концу первого или началу второго месяца атрофия бывает уже отчетливо выраженной. В подавляющем большинстве случаев повреждается зрительный нерв только на стороне травмы. Повреждение обоих зрительных нервов представляет собой редкое исключение. Слепота, наступившая непосредственно после травмы, обычно остается стационарной. Иногда впоследствии наступает некоторое восстановление остроты зрения.
В отличие от только что изложенного типичного течения иногда уже с первых дней после травмы наблюдается лишь небольшое понижение остроты зрения, которое большей частью остается стойким. Гораздо реже впоследствии может наступить как понижение, так и повышение остроты зрения. Как указывает Крюкман, иногда ухудшение зрения может наступить через много месяцев после травмы. Поэтому при травматических атрофиях с некоторым сохранением функций надо быть осторожным в отношении прогноза.
Причиной ухудшения остроты зрения через длительные сроки после травмы следует считать репаративные процессы, которые возникают в канале зрительного нерва на месте перелома. Образование костной мозоли при этом учитывать не приходится, так как последняя при переломах костной стенки орбиты образуется очень редко и преимущественно при трещинах более компактной наружной стенки орбиты. Поэтому наиболее вероятной причиной является сдавливание нерва в костном канале разрастающейся соединительной тканью.
Наблюдающееся иногда частичное восстановление функций может быть объяснено следующим образом. Как указывает Либрехт, при переломах основания черепа нередко наблюдаются кровоизлияния в межвлагалищные пространства зрительного нерва. Наряду с этим, в некоторых случаях обнаруживаются кровоизлияния и в самом веществе зрительного нерва, не находящиеся ни в какой связи со скоплениями крови в межвлагалищных пространствах. Кровоизлияния в зрительном нерве расположены непосредственно под мягкой оболочкой и отсюда распространяются в соединительнотканные перекладины, вдающиеся между отдельными пучками нервных волокон. В этих случаях наблюдающееся непосредственно после травмы понижение зрения зависит от двух причин: перерыва части нервных волокон, вызванного травмой, и сдавления сохранившихся волокон кровоизлияниями. Наступающее в дальнейшем частичное улучшение остроты зрения может быть обусловлено рассасыванием этих кровоизлияний. С другой стороны, организация кровоизлияний может иногда быть причиной дальнейшего ухудшения остроты зрения.
При атрофиях на почве тупой травмы черепа наблюдаются самые разнообразные изменения поля зрения. Утгоф в этом отношении приводит следующие данные. Концентрическое сужение поля зрения — 40%, гемианопсии и выпадение квадрантов — 30%, наличие только эксцентрических участков поля зрения —25%. Иногда отмечается также и развитие центральных скотом.
В свежих случаях повреждения зрительного нерва, пока еще нет четких атрофических изменений, имеет некоторый смысл назначение физиотерапии в виде диатермии и ионофореза иодистого калия для рассасывания кровоизлияний в зрительном нерве.
—-
Статья из книги: Заболевания зрительного пути | Е. Ж. Трон
Метки: зрительного, нерва
Ответить
Please do not load this page directly. Thanks!
