Перелом вальгус
В большинстве случаев микроинвазивная операция по случаю лечения халлюкс вальгус состоит из трех основных этапов:
Первый этап.
Удаление болезненной выпуклости (шишки, косточки) на внутренней поверхности стопы. Здесь важно понимать, что размер выпуклости может определяться разными факторами: костным выростом на боковой поверхности первой плюсневой кости (отмечен черной линией и стрелкой на рис. 2), степенью отклонения кнаружи первого пальца, наличием бурсита (воспаления слизистой сумки в области головки первой плюсневой кости, в которой нередко накапливается жидкость) (рис. 3), и само по себе удаление «шишки» в редких случаях решает проблему.
Второй этап. Нормализация первого межплюсневого угла.
При небольших степенях деформации операция может выполняться только на мягких тканях без создания искусственных переломов (операция Мак-Брайда). В этом случае первая и вторая плюсневая кости сближаются между собой за счет пересадки сухожилия одной из мышц стопы на головку первой плюсневой кости.
Длительное время это вмешательство было очень популярным во многих странах. Но сейчас немногие хирурги используют его в своей работе. Гораздо чаще избыточное отклонение кнутри первой плюсневой кости устраняется путем выполнения различных остеотомий (искусственных переломов) или замыкания сустава между первой плюсневой и медиальной клиновидной костями (артродез первого плюснеклиновидного сустава, впервые выполненный Русским хирургом Альбрехтом В.Г. и лишь в 1934 г. приобретший популярность, благодаря статье американского хирурга Лапидуса. Чрескожный артродез также впервые был выполнен в России Бережным С.Ю. в 2012 г.).

Рис. 3. Деформация стопы кажется намного более выраженной из-за наполненной жидкостью слизистой сумки, увеличивающей размер боковой выпуклости, или «шишки» стопы
Сегодня в России наибольшее распространение получили два вида остеотомий: шевронная и scarf. Шевронная остеотомия проще технически, позволяет выполнить операцию через меньший разрез и устранить даже выраженную степень деформации.
Тем не менее, по различным причинам, зачастую не связанным напрямую с медицинскими аспектами лечения hallux valgus, остеотомия scarf приобрела очень большую и, на наш взгляд, часто незаслуженную популярность среди отечественных хирургов. А ведь это сложная технически операция, требующая выполнения большого разреза, фиксации плюсневой кости двумя винтами и дающая значительное число осложнений, с которыми нам регулярно приходится иметь дело.
Недаром еще в 2003 г. была опубликована статья известного американского хирурга J. Coetzee, основанная на его опыте применения данной хирургической техники, с выразительным названием «Остеотомия scarf в лечении hallux valgus: темная сторона». К вышесказанному можно добавить, что выполнять остеотомию scarf стали в США еще в 1976 г.
Чрескожные операции, выполняемые через проколы кожи или 1-2 8-10 мм разреза позволяют сегодня устранять любые степени отклонения кнутри первой плюсневой кости. Результаты чрескожных операций надежные и предсказуемые. А отсутствие рубцов и минимум болей в послеоперационном периоде являются безусловными плюсами чрескожной техники.
Теритй этап. Остеотомия основной фаланги первого пальца.
Третий, почти постоянный компонент операций по поводу «шишек» на стопах – остеотомия основной фаланги первого пальца, часто называемая остеотомией по Эйкин. С ее помощью устраняется остающееся после операции на первой плюсневой кости отклонение кнаружи первого пальца. Операция простая технически, как для оперирующего «традиционным» методом хирурга, так и для чрескожной хирургии. Отличие в том, что открытая техника требует еще большего увеличения разреза и установки еще одного винта. А чрескожная остеотомия выполняется через 3-мм прокол кожи за несколько секунд и никаких внутренних фиксаторов не требует (рис. 4, 5).

Рис. 4 Стопы через 20 мес. после остеотомий scarf и Эйкин перед повторной операцией (теперь уже чрескожной), направленной на устранение сохранившейся деформации первых пальцев после традиционной операции – хорошо видны длинные и яркие послеоперационные рубцы).

Рис. 5 Эпизод чрескожной операции – видна 8-мм ранка после удаления «шишки» и выполнения остеотомии первой плюсневой кости (в конце операции на нее будет наложен один шов) и введенная через прокол кожи у основания первого пальца микрофреза, которой будет выполнена остеотомия Эйкин
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 10 июля 2019;
проверки требуют 5 правок.
Вальгусная деформация первого пальца стопы (hallux valgus) (hallux abducto valgus, вальгусная деформация первого пальца стопы) — термин, обозначающий деформацию на уровне медиального плюснефалангового сустава с вальгусным (лат. valgus — искривлённый), то есть направленным кнаружи, отклонением первого пальца (лат. Articulatio metatarsophalangealis) стопы.
Этиология[править | править код]
Вальгусная деформация первого пальца обусловлена длительным нарушением биомеханики первого плюснефалангового сустава, которое может быть связано с поперечным плоскостопием и слабостью связочного аппарата, некоторыми неврологическими нарушениями, врождёнными деформациями и рядом других причин, усугубляясь ношением неудобной обуви[1] (некоторые рассматривают ношение неудобной обуви в качестве главного фактора[2]). Деформация сустава сопровождается прогрессирующим артрозоартритом[3].
В основе искривления лежит поперечное плоскостопие. Неблагоприятными факторами являются ношение узкой обуви, очень высокий/низкий каблук (или полное его отсутствие).
Сильные формы деформации в первую очередь касаются женщин. Это связано с особенностями форм женской обуви, которые способствуют этой негативной тенденции.
Наблюдаются три неблагоприятных фактора форм обуви:
- Высота каблука.
При высоте каблука более 3 дюймов (7,62 см) наблюдается существенно повышенное давление на переднюю часть стопы. С одной стороны, это способствует появлению плоскостопия, а с другой стороны, пальцы ног вдавливаются в обувь.
- Узкий носок обуви.
Если носок у обуви слишком узкий, то у пальцев ног нет необходимой свободы. В результате они вынуждены находиться в плохой позиции, что со временем приводит к постоянной деформации в плюстно-фаланговом суставе 1 пальца
- Слишком короткая обувь.
Если обувь слишком короткая, то пальцы ног вынуждены находиться в неестественной позиции, а это способствует бурситу большого пальца стопы.
Патогенез[править | править код]
При вальгусной деформации стопы значительно увеличен угол между I и II плюсневыми костями. При этом I-я плюсневая кость начинает смещаться внутрь, а первый палец удерживаемый приводящей мышцей смещается кнаружи. Из за этого её головка начинает образовывать бугорок, который называют «косточкой на ногах». Так как в этом случае большой палец ноги не может по-прежнему «смотреть» внутрь, он начинает постепенно отклоняться наружу.
Вследствие постоянного давления выступ «косточки» воспаляется, так как конфликтует с обувью.
Это как правило приводит к бурситу, то есть воспалению синовиальной сумки сустава.
Кроме того, вследствие постоянного давления начинаются изменения кости в районе головки I-ой плюсневой кости. Изменения в кости приводят к припухлости, повышенной чувствительности, болезненности и чрезмерной раздражительности «косточки» на большом пальце.
Неправильные расположение и угол наклона большого пальца ноги приводят к преждевременному износу основного сустава, поражению хряща и значительному увеличению размера костного нарастания на ноге.
Симптомы[править | править код]
Отклонение большого пальца от центральной оси
- Боль в суставах стоп;
- Быстрая утомляемость ног;
- Отклонение большего пальца стопы наружу, постепенное увеличение «косточки»
- Молоткообразная деформация остальных пальцев стоп.
Причины[править | править код]
- Поперечное плоскостопие;
- Генетика;
- Эндокринные нарушения в работе организма;
- Остеопороз.
В основе заболевания лежит врождённая слабость соединительной и костной тканей, которая приводит к плоскостопию. Развитию деформации способствует неправильно подобранная обувь (высокий каблук, узкий носок обуви), это ведёт к увеличению нагрузки на стопу и её неправильному распределению. Вследствие чего развивается и прогрессирует артроз сустава большого пальца.
Профилактика[править | править код]
- Регулярный осмотр у ортопеда;
- Ношение ортопедических стелек;[4]
- Ношение рациональной обуви (каблук не выше 7 см, обувь без шпилек, острых носов, из натуральных материалов).[5]
- При возможности для профилактики и улучшения кровообращения в стопе ходить по песку и маленьким камням босиком.
Лечение[править | править код]
Лечение преимущественно симптоматическое, направленное на устранение болевого синдрома, при выраженных деформациях производится хирургическое вмешательство с целью устранения деформации.
В некоторых случаях вальгусная деформация лечится при помощи специализированных мазей. Раннее оперативное лечение ведёт к профилактике артроза в первом плюсне-фаланговом суставе и более благоприятным исходам операции. Современные методы операций не разрушают сустав, сохраняя его подвижность и опороспособность. Широкое распространение нашли корригирующие остеотомии типа Chevron, Skarf или проксимальные остеотомии в различных вариациях (см. Ортопедия). При нестабильности в первом предплюсно-плюсневом суставе имеет смысл артродезирование (замыкание) этого сустава с одновременной коррекцией положения первой плюсневой кости.
Известны более 150 разных методов операционной корректировки возникшей вальгусной деформации стопы. Общая цель этих методов — это уменьшение угла между плюсневыми костями, так как это позволит поставить основание большого пальца ноги в правильную позицию. Немецкие хирурги-ортопеды используют не менее шести различных методов решения этих проблем.
В клиниках Германии операции по коррекции кости большого пальца проводятся:
- По методу Аустина, так называемая шевронная остеотомия .
- Остетомия основания 1 плюсневой кости.
- Остеотомии 1 плюсневой кости с открытым клином.
- Перестановка костей. Например на головке первой плюсневой кости, так называемый метод Ревердин-Грина.
- Коррекция по Айкину, остеотомия основной фаланги большого пальца.
- Удаление аномальных костных разрастаний первой плюсневой кости.
Так как процесс послеоперационного заживления длится от одного до двух месяцев, то в течение 1,5 месяцев специалисты рекомендуют носить ортопедический сапог — вид специализированной ортопедической обуви.
Прогноз[править | править код]
Условно неблагоприятный, состояние является медленно прогрессирующим, в итоге приводящим к инвалидизации, хирургическое лечение не устраняет причины возникновения патологии, а лечение основного заболевания лишь замедляет процесс развития деформации. При адекватно выполненном хирургическом вмешательстве наблюдается относительно длительная компенсация состояния больного.
Примечания[править | править код]
Ссылки[править | править код]
- Bunions (Hallux Abducto Valgus)
- Техника операции по устранению HALLUX VALGUS
Литература[править | править код]
- Hallux valgus // Краткая Медицинская энциклопедия / Б. В. Петровский (гл. ред.), А. Н. Шабанов (отв. ред.). — М.: Сов. энциклопедия, 1972. — Т. I. — С. 237. — 584 с.
Источник
Большой риск искривления стопы отмечается у людей, имеющих склонность к суставным патологиям и носящих неудобную обувь. Болезнь, при которой выпирает косточка у первой фаланги большого пальца, называется hallux valgus. Из-за деформации ступни чаще страдают женщины. Чтобы исправить искривление, необходимо удалить халюс вальгус, операция выполняется при 3-4 стадиях заболевания. Частота встречаемости патологии зависит от возраста человека. Стопа начинает деформироваться при длительном ношении обуви на высоких каблуках. Процесс длится в течение нескольких лет. Изменение ширины ступни чаще отмечается в среднем и пожилом возрасте.
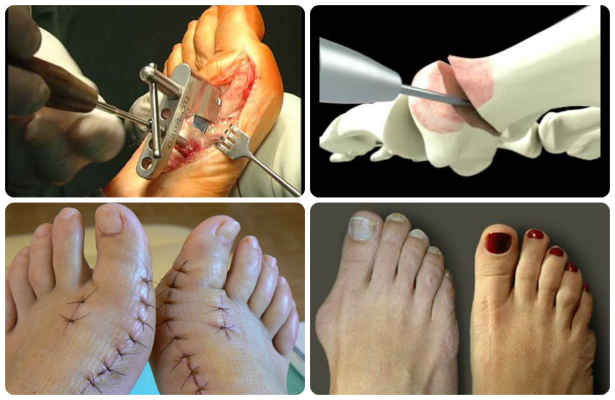
Врачи отмечают, что операция по исправлению стопы – это процедура, без которой нельзя обойтись, если косточка приобрела большие размеры, и мешает ходьбе. Шишка на ноге затрудняет движение. Главный признак прогрессирования hallux valgus —, это боль. Деформация стопы наблюдается у людей с плоскостопием и длинной плюсневой костью. Лечением патологии халюс вальгус занимается ортопед. Он помогает восстановить нормальное положение стопы и предотвратить повторное появление косточки.
Стадии патологического процесса
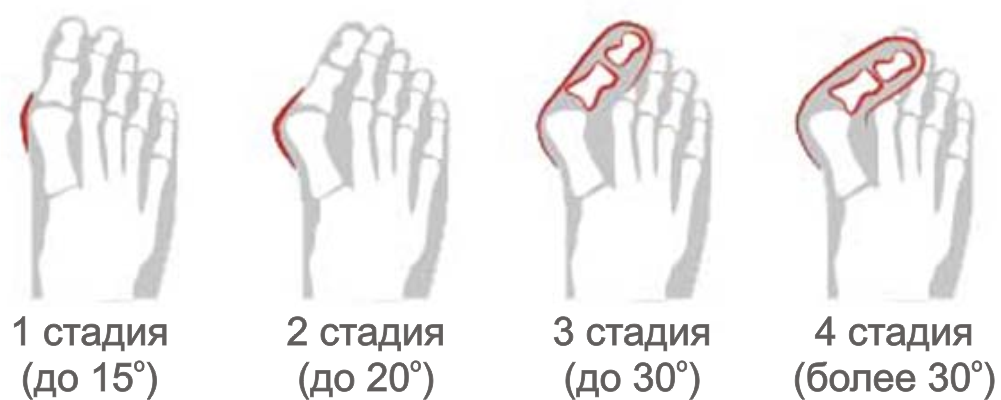
Решение о том: должна ли проводиться операция халюс вальгус, принимает врач. Он обращает внимание на степень искривления ступни. При первых 2 стадиях болезни выполняется консервативная терапия. Если коррекция становится невозможной, требуется хирургическое вмешательство. Выделяют 4 степени тяжести халюс вальгуса:
- Первая стадия. Угол отклонения плюснефалангового сустава не превышает 15 градусов,
- Вторая стадия. Характеризуется возникновением небольшой, но заметной шишки. Угол отклонения равен 15-20 градусов,
- Третья стадия. Косточка на стопе становится выраженной, воспаляется при ходьбе и ношении тесной обуви. Отклонение сустава составляет от 20 до 30 градусов,
- Четвертая стадия. Характеризуется болевым синдромом и развитием осложнений. Угол отклонения плюснефалангового сустава превышает 30 градусов.

На начальных стадиях болезни операция вальгусной деформации первого пальца стопы не требуется. В этих случаях проблему можно устранить без хирургического вмешательства. Если нагрузка на ноги не будет снижаться, произойдет вальгусное искривление стопы. По мере прогрессирования патологии, большой палец все больше отклоняется вовнутрь, в то время как сустав – наружу. В результате ступня расширяется. На поздних стадиях hallux valgus наблюдается постоянный отек шишки на стопе. Болевые ощущения появляются не только во время ходьбы, но и в покое.
Показания к операции
После проведения диагностических процедур, ортопед решает: нужна ли операция на стопе при вальгусной деформации. Хирургическое лечение искривления ступни проводят при отклонении сустава более чем на 20 градусов. Сильно выпирающий халюс вальгус на стопе у взрослого человека не пройдет самостоятельно. Поэтому, операция при деформации 3 и 4 степени – это вопрос времени.Выраженное искривление основания ступни при отсутствии болевого синдрома и воспалительных явлений относится к показаниям для хирургического вмешательства. Если hallux valgus приносит дискомфорт, то операция вальгусной деформации большого пальца стопы обязательна. Перед тем, как проводить хирургическое лечение, выполняют ряд исследований.
Выделяют следующие показания к оперативному вмешательству:
- Частая и сильная боль в области основания большого пальца,
- Развитие воспаления при ношении обуви,
- Отек большого пальца,
- Плоская стопа,
- Отсутствие эффекта от консервативных методов лечения,
- Возникновение осложнений.
Перед тем, как приступать к лечению, врач и пациент обсуждают все «за» и «против» операции халюс вальгус. Больной должен понимать, что хирургическое вмешательство поможет избежать опасных последствий деформации. К осложнениям вальгусного искривления стопы относят: формирование язв на поверхности ткани деформированного сустава, инфицирование кости, нарушение походки.
Противопоказания к оперативному лечению
Существуют случаи, когда восстанавливать форму стопы при помощи операции нельзя. К ним относятся тяжелые заболевания жизненно-важных органов. Операция при вальгусной деформации первого пальца стопы противопоказана, если у больного имеются выраженные изменения в анализах. Удалять косточку не рекомендуется, если угол отклонения сустава менее 20 градусов. К абсолютным противопоказаниям к выполнению операции халюс вальгус, относятся следующие состояния:
- Нарушение свертывающей системы крови,
- Декомпенсация сахарного диабета,
- Острая недостаточность сердечно-сосудистой и дыхательной системы,
- Неконтролируемая артериальная гипертензия,
- Тромбофлебит вен нижних конечностей,
- Хронические болезни костно-суставной системы.
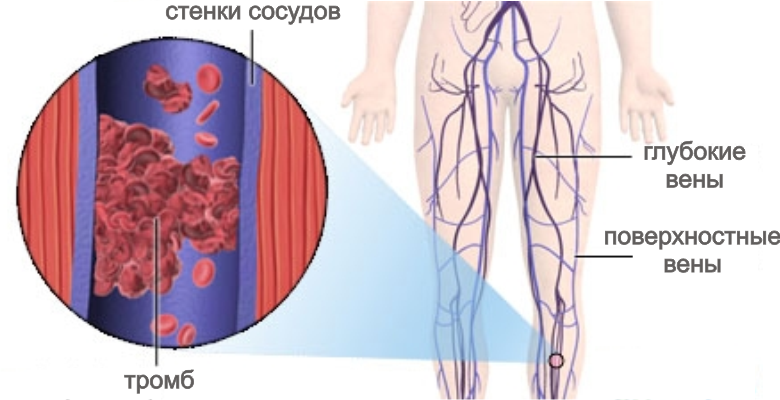
Выявляют наличие противопоказаний после выполнения биохимического и общего анализов крови, коагулограммы и рентгенографии стопы. Оперативное вмешательство может быть не запрещено, но перед его выполнением следует пройти курс лечения. Среди относительных противопоказаний: острые инфекционные болезни и обострение хронических воспалительных патологий.
Методы хирургического лечения
Имеются различные виды операций халюс вальгус. Выбор определенного способа лечения зависит от степени деформации и состояния пациента. Выделяют малоинвазивные и открытые оперативные вмешательства. В зависимости от стадии вальгусного отклонения большого пальца различают следующие методы хирургического лечения:
- Манипуляции на мягких тканях ступни,
- Проксимальная и дистальная остеотомия,
- Операция Лапидус,
- Артропластика Келлера.
Известно около 200 разновидностей хирургических вмешательств по устранению вальгусной деформации. Все лечебные процедуры направлены на исправление искривления плюсневой кости. Целью каждой из операций является удаление косточки на ноге и избавление пациента от боли. Каким образом восстановить нормальную форму стопы, решает ортопед.
К малоинвазивным процедурам относят чрескожные вмешательства. Они заключаются в иссечении костной ткани. Восстановление после вальгусной операции такого типа происходит быстро. Чрескожное удаление шишки на ноге показано в случаях, когда искривление выражено не сильно.
Манипуляции на мягких тканях заключаются в рассечении мышц и связок стопы. Они проводятся при небольшой деформации, а также в тех случаях, когда вмешательство на органах костно-суставной противопоказано. Одной из разновидностей манипуляций на мягких тканях является операция Мак-Брайда.
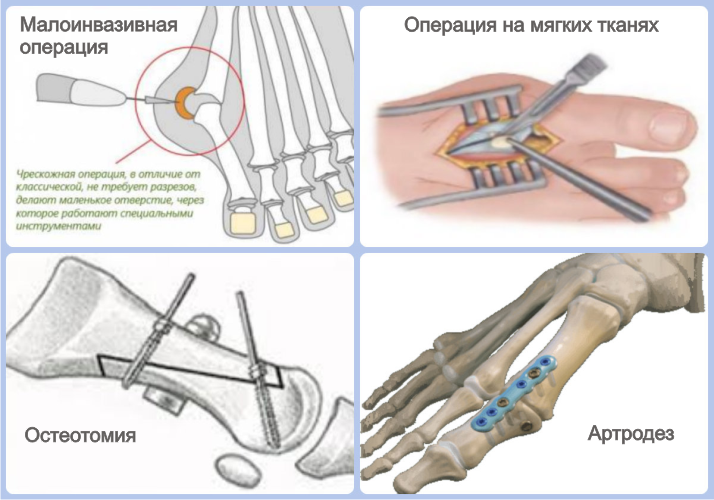
Остеотомия – это хирургическое вмешательство, которое подразумевает искусственный перелом плюсневой кости и ее фиксацию в нужном положении. В зависимости от выраженности вальгусного искривления подбирается определенная техника этой операции.
Артродез – это придание суставу правильного положения. Применяется при деформации 3-4 степени. Чтобы избавиться от косточки выполняют артродез по Лапидусу – это означает, что сустав фиксируют в нужном положении специальными приспособлениями. Удалить халюс вальгус можно при помощи операции Келлера. Она заключается в резекции пораженных тканей суставных поверхностей и фиксации плюсневой кости. Ее выполняют в редких случаях, так как подвижность большого пальца после данной процедуры нарушается.
Каждая операция отличается специальной хирургической техникой выполнения. Чтобы удалить халюс вальгус по медполису, требуется встать на очередь и пройти все обследования. Хирург должен заранее обговорить операционную тактику с пациентом. Больного предупреждают, на какой день планируется вмешательство и сколько времени займет период восстановления.
Подготовка к операции
Перед тем, как оперировать, врач проводит подготовку к процедуре. Она заключается в проведении диагностических исследований. За несколько дней до операции следует выполнить:
- ОАК,
- ОАМ,
- Биохимический анализ крови,
- Коагулограмму,
- Рентген стопы в боковой проекции,
- Электрокардиографию,
- Анализы на ВИЧ, сифилис и гепатит.
По усмотрению врача и пациента решается вопрос о проведении обезболивания. Если планируется удалять косточку малоинвазивным методом, то выполняют местный наркоз. При отсутствии противопоказаний и желании пациента вырезать шишку можно под общим обезболиванием. Внутривенный наркоз проводят в тех случаях, когда планируется открытое хирургическое вмешательство. Отзывы об операции халюс вальгус в большинстве случаев положительны. Практически все пациенты отмечают, что не чувствовали дискомфорта во время процедуры, несмотря на местное обезболивание.
Операции на мягких тканях
Иссечение мягких тканей стопы применяется в качестве лечения вальгусной деформации. Показанием для этого метода оперирования служит отклонение большого пальца менее чем на 25 градусов. Данный способ лечения часто сочетают с другими хирургическими процедурами. К разновидностям вмешательств на мягких тканях стопы относится операция Мак-Брайда.
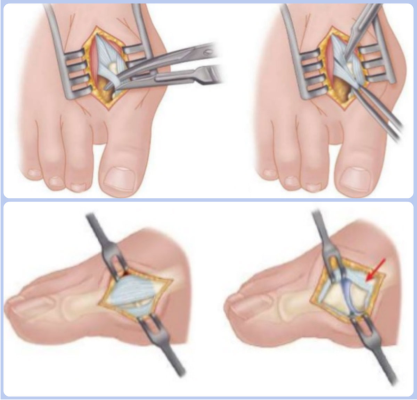
Техника данной хирургической манипуляции заключается в рассечении мышцы, приводящей большой палец. Благодаря этой процедуре кость принимает правильное положение. После отсечения мышцы проводится удаление капсулы сустава с латеральной стороны. Сухожилие подшивают к головке плюсневой кости. Эта процедура приводит к надежной фиксации большого пальца. Реабилитация после операции халюс вальгус занимает несколько месяцев.
Техника выполнения артродеза
Возможный метод лечения вальгусной деформации – это операция Лапидус. Она подразумевает артродез плюснефалангового сустава. Чтобы исправить искривление выполняют репозицию хрящевой ткани. Суставу придают физиологическое положение и фиксируют его с помощью специальной пластины.
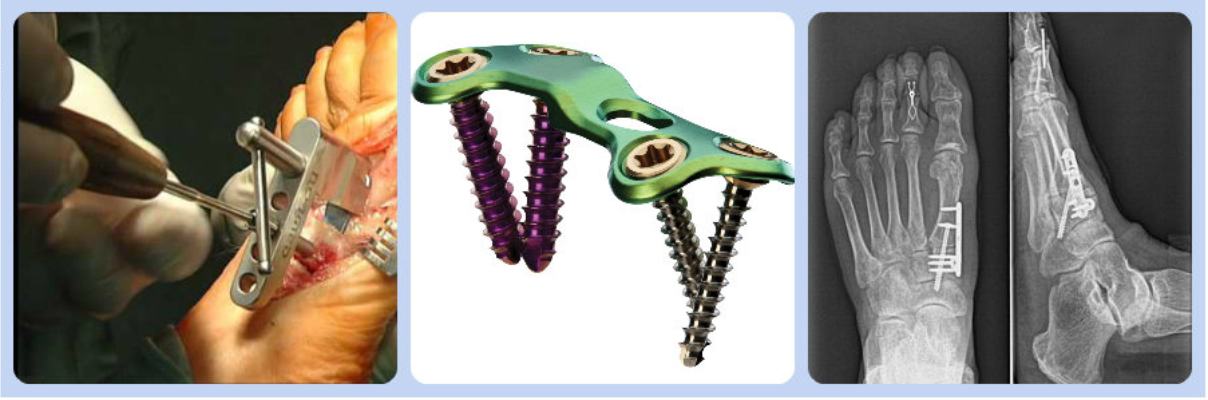
Ортопедическую обувь после операции халюс вальгус носят в течение 8 недель. Требуются специальные ботинки, которые помогают снизить нагрузку на передний отдел стопы. Артропластика по Келлеру практически не применяется.
Проксимальная и дистальная остеотомия
Остеотомию выполняют при значительном отклонении большого пальца стопы. Суть операции заключается в выполнении перелома кости с последующей ее фиксацией в нужном направлении. Дистальная остеотомия по Шеврону применяется чаще всего. Производится V-образный перелом плюсневой кости. Затем, производится латеральное смещение и фиксация компрессионными винтами. Хирургический шов снимают через 2 недели. Всем пациентам показана ЛФК и массаж стоп после операции халюс вальгус.
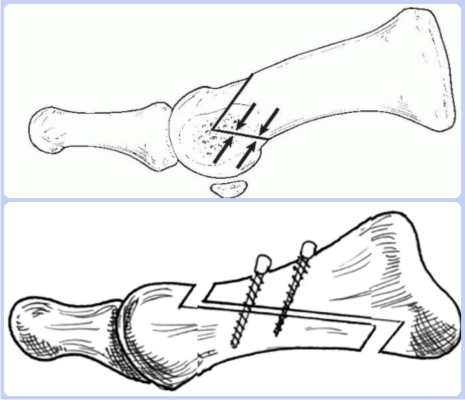
Проксимальная остеотомия проводится путем рассечения тканей стопы от основания большого пальца до плюсневой кости. Этим методом оперируют, если отклонение составляет более 40 градусов. После разреза тканей производят Z-образный распил кости, а затем осуществляют ее скрепление титановыми винтами.
Осложнения после хирургического лечения
В редких случаях возникают осложнения операции. Они могут произойти во время выполнения хирургической процедуры или в восстановительном периоде. К возможным осложнениям относятся:
- Повреждение нервов стопы,
- Тромбоз артерий и вен ноги,
- Инфицирование тканей ступни,
- Асептический некроз головки плюсневой кости,
- Онемение большого пальца.
Чтобы послеоперационный период прошел удачно, важно следовать всем рекомендациям врача. Деятельность сустава восстанавливается постепенно, поэтому нагрузки должны быть минимальными. После сращения костей показана лечебная физкультура. Стоимость операции при вальгусной деформации большого пальца стопы зависит от разновидности хирургического вмешательства. Она колеблется в пределах от 20 до 55 тысяч рублей.
Восстановительный период
Чтобы результат операции был удачным, в первые дни стопу фиксируют в одном положении. В первые дни движения в ногах ограничивают. После стихания болевого синдрома назначают массаж стопы.
Чтобы сустав пришел в действие, следует его разрабатывать в течение нескольких месяцев. С этой целью всем пациентам рекомендуется комплекс специальных упражнений. Гимнастика разрешена только через 3 месяца после операции. До этого времени сустав разрабатывают при помощи выполнения пассивных движений и массажа. Упражнения для пальцев стопы после вальгусной операции выполняют в течение нескольких месяцев. Они не должны оказывать большую нагрузку на сустав. Гимнастика заключается в сгибании и разгибании большого пальца, напряжении мышц ступни. Реабилитационный период составляет около полугода. Через 6 месяцев больные возвращаются к обычным физическим нагрузкам.

Для восстановления функций стопы пациенты носят ортопедическую обувь со специальными стельками. Это нужно, чтобы основная нагрузка распределялась на задние отделы ступни. Ортопедические вкладыши после операции на стопе рекомендуется носить несколько месяцев до полного восстановления.
Отзывы об операции халюс вальгус
Косточка возле пальца ноги у меня появилась еще в молодости. К врачам много лет не обращалась. Когда шишка стала мешать мне ходить, я решила сделать снимок. Ортопед поставил диагноз: халюс вальгус. Стадия искривления была уже последней, направили на операцию. После остеотомии я долго соблюдала режим, носила только ортопедическую обувь. Через полгода смогла нормально ходить, вальгуса как не бывало!
Ирина, 65 лет, Саранск
Несмотря на молодой возраст, у меня обнаружили тяжелое искривление стопы. Врачи сказали, что халюс вальгус появился из-за ношения обуви на каблуках и плоскостопия. Мне сделали операцию Мак-Брайда. Перед этим я лечилась у физиотерапевта и носила ортопедические стельки. После операции шишка исчезла. Сейчас соблюдаю рекомендации врача, чтобы она не вылезла снова.
Елена, 32 года, Москва
После 50 лет мне стало сложно покупать новую обувь, косточка возле пальца стала такой большой, что нога не влезала ни в одни туфли! Врачи настояли на операции. Сказали, что у меня развился халюс вальгус и нужно ставить специальные винты для фиксации сустава. После операции шишка практически исчезла. Я снова могу нормально ходить и выбирать понравившуюся обувь. Для профилактики деформации пью препараты кальция.
Оксана, 57 лет, СПб
Искривление ступней приводит к нарушению походки и другим осложнениям. Деформация стопы и появление болезненной косточки служат показаниями для обращения к ортопеду. Если консервативные методы неэффективны, следует удалить халюс вальгус, операция поможет устранить симптомы патологии. Приведенные выше отзывы подтверждают эффективность хирургического вмешательства. После оценки всех рисков, опытный ортопед поможет выбрать оптимальную тактику лечения.
Источник
