Перелом сухогруза

Говоря о переломе, обычно имеют в виду остро возникшее заболевание, которому предшествовали сильный удар, авария, падение и т.д. Однако, мало кто знает о маршевом переломе стопы или болезни Дейчлендера, да и далеко не каждый из тех, кто столкнулся с этим заболеванием, способен его распознать.
Причины заболевания
Маршевый перелом плюсневой кости – повреждение костной ткани, которое появляется из-за сверхмерных постоянных нагрузок на стопу. Данное заболевание вызывают, как правило, усиленная физическая нагрузка и систематически увеличивающееся давление, оказываемое на переднюю часть стопы.
Впервые синдром маршевой стопы был зафиксирован в середине 19 века у мужчин, несущих службу в рядах красной армии. Заболевание было принято рассматривать как последствие систематических нагрузок, приводящих к появлению неполного перелома костей предплюсны.

Регулярные исследования, многократно проводившиеся в разных странах, позволяют утверждать, что плотность костей скелета человека напрямую зависит от его физической активности.
Чем больше человек двигается, тем выше плотность его костей, и наоборот, меньше движений – ниже их плотность. Именно поэтому, внезапные неадекватные нагрузки могут привести к переломам такого вида. В медицинской литературе такое заболевание иногда называют «стрессовым переломом».
В нормальном состоянии организм может восстановиться на протяжении нескольких дней самостоятельно, но это осуществимо только при условии полноценного отдыха. В тех случаях, если после появления первых трещин в толще плюсневой кости неблагоприятные факторы устранены не были, повреждения усугубляются, кость страдает все больше, симптоматика появления и развития заболевания становится все более очевидной.
Опираясь на причины, способные привести к данному заболеванию, можно выявить группы людей, у которых вероятность возникновения такого рода травмы максимально высока:
- Армейские новобранцы. Жесткие условия службы, постоянные многокилометровые марш-броски, усложненная физическая деятельность – все это способно привести к перелому костей стопы.
- Женщины, регулярно носящие высокие каблуки. Неправильная обувь приводит к перераспределению нагрузки на переднюю область стопы и увеличивает давление на нее. Длительное ношение такой обуви способно уже через несколько дней привести к появлению первых сигналов заболевания.
- Спортсмены. Регулярные длительные тренировки, сверхмерные нагрузки легкоатлетов, бегунов также способны привести к травме.
- Туристы. Человек, не имеющей соответствующей физической подготовки, может пострадать в длительном туристическом походе. Огромная нагрузка на стопу в данном случае будет связана с необходимостью преодоления большого расстояния с тяжелым грузом на плечах (снаряжение для туризма).
- Специалисты тех профессий, работа которых связана с длительными нагрузками на стопу: парикмахеры, пешие курьеры, продавцы, экскурсоводы, бармены, охранники, официанты и многие другие.
- Пациенты с диагнозом «остеопороз». Данное заболевание связано с уменьшением плотности костной ткани, поэтому даже незначительные нагрузки способны привести к появлению и развитию травмы.
Появление и развитие
Систематические механические действия, приводящие к увеличенным нагрузкам, постепенно становятся причинами возникновения микроповреждений, которые и вызывают развитие маршевого перелома.
Стадии формирования перелома плюсневой кости:
- Появление трещины в предплюсневой кости – области, наиболее подверженной регулярным нагрузкам. Наиболее часто появление трещины происходит на стыке костных тканей, имеющих разную плотность. Но, необходимо подчеркнуть, что начало формирования трещины не является достаточной причиной для ее дальнейшего клинического развития. Нередко появление микротравм становится положительным моментом, связанным с началом процесса ремоделирования кости, т.е. ее укрепления и увеличения плотности.
- Распространение и увеличение трещины. В том случае, если негативные факторы, воздействующие на стопу, не были устранены, процесс заживления микротрещины нарушается, что в дальнейшем приводит к распространению микротрещины. Кроме того, происходит не только увеличение ее в размерах, но и начинается процесс слияния появившихся трещин в единый перелом.
- Перелом. Стадия, в ходе которой завершается слияние микротрещин в единое целое, и образуется перелом маршевой стопы.
Симптоматика и диагностирование маршевого перелома
Сопутствующие симптомы заболевания: отек мягких тканей, постоянные болевые ощущения, которые могут проявляться следующими способами:
- Острая боль, появляющаяся практически сразу после получения чрезмерной нагрузки. Этот фактор помогает максимально быстро провести диагностику такого перелома и начать его лечение.
- Возникновение хронической боли. Это наиболее частое явление. Как правило, неприятные длительные болевые ощущения возникают во второй половине дня, постепенно нарастая по силе и длительности. Место локализации – мягкие ткани над местом перелома.
 Однако, при проведении рентгеновского исследования, сразу же после получения травмы, снимок не покажет наличие перелома. Связано это с тем, что плюсневые кости ломаются по принципу «зеленой ветки», т.е., разрушению подвержены только их внутренние структуры, поверх которых – тонкая костная ткань, соединяющая края перелома. Маршевый перелом – это чаще всего закрытый перелом.
Однако, при проведении рентгеновского исследования, сразу же после получения травмы, снимок не покажет наличие перелома. Связано это с тем, что плюсневые кости ломаются по принципу «зеленой ветки», т.е., разрушению подвержены только их внутренние структуры, поверх которых – тонкая костная ткань, соединяющая края перелома. Маршевый перелом – это чаще всего закрытый перелом.
В связи с этим на рентгеновском снимке он может быть зафиксирован только на 4 – 6 недели развития заболевания.
Самый эффективный способ определения такого перелома – пальпация. Даже несильное давление на основания плюсневых костей причиняет пострадавшему сильную боль, при этом внешне очевиден отек мягких тканей.
Свежий маршевый перелом может быть диагностирован при проведении магнитно–резонансной томографии. Специальные функциональные режимы рентгенографии позволяют диагносту определить места разрежения костной ткани. В данном случае диагноз будет определен точно – это маршевая стопа, лечение которой следует начинать незамедлительно.
Лечение
Наложение гипса при маршевом переломе – нечасто применяющийся способ лечения. В некоторых случаях он способен даже усугубить ситуацию и увеличить время, затрачиваемое на процесс восстановления после перелома. Связано это с тем, что под гипсом мышцы находятся в неподвижном состоянии, в результате которого они могут атрофироваться, а для возврата их работоспособности необходимо еще несколько недель.
С маршевым переломом есть возможность даже ходить, однако, сильная боль не даст возможность делать это часто и много.
Для ее уменьшения рекомендуется положить в обувь специальную, обладающую пружинистым эффектом стельку или подушечку. Это наиболее эффективный способ уменьшить механическое давление, оказываемое на поврежденную кость.
Избавиться от отеков и свести к минимуму воспалительный процесс помогут специальные гели и мази. При лечении маршевого перелома не рекомендуется применять согревающие мази, парить больную ногу, накладывать согревающие компрессы. Наиболее эффективный способ избавления от сопутствующих симптомов – массаж небольшим кусочком люда. Такая процедура не должна превышать 10 минут. И это крайне важно потому, что при более длительном массаже вены расширяются, отток жидкости уменьшается, начинается процесс ее скопления, а болевые ощущения усиливаются в связи с растущим давлением на поврежденную ткань.

Профилактика
Чтобы избежать возможного появления заболевания, следует придерживаться нескольких простых советов:
- Ходьба. Пешие прогулки в быстром темпе и в небольших дозах – наилучшее профилактическое решение не только для предупреждения данного заболевания, но и улучшения общего состояния организма. Особенно эффективна ходьба по холмистой местности, подъемы по ступенькам.
- Спортивные тренировки должны носить систематический, но умеренный характер.
- Правильная обувь. Для ходьбы отдаем предпочтение обуви с плотной, но гибкой подошвой, с просторным, закругленным и глубоким носком, низкой пяткой.
- Систематическое прохождение медицинского осмотра, в ходе которого возможно выявление заболевания на ранней стадии.
Источник
Нарушение целостности кости называется переломом. Когда кость ломается в одном месте, такой перелом носит название единичного, а если в нескольких местах — множественного.
Если концы сломанной кости повреждают целостность мягких тканей и кожи, такой перелом называют открытым. Когда в месте перелома кожа не повреждена, перелом закрытый. Открытые переломы весьма опасны, так как внутрь костей может попасть инфекция, могущая вызвать воспаление костного мозга (остеомиелит), значительно затрудняющего лечение перелома.
Переломы также разделяются на полные и неполные или трещины костей, а полные — на переломы со смещением концов кости и без смещения.
Признаки перелома костей:
- больной жалуется на боль в области перелома;
- место перелома опухает и синеет;
- при ощупывании место перелома болезненно, ощущается хруст концов кости,
- ненормальная подвижность конечности, деформация;
- в случае открытого перелома на месте перелома образуется кровоточащая рана, видны костные концы. Неотложная помощь:
В случае открытого перелома:
- края раны смачиваются спиртом или спиртовым раствором йода или на рану накладывается стерильная повязка;
- если рана сильно кровоточит и повязка пропитывается кровью, кровотечение следует остановить с помощью давящей повязки, а в случае обильного кровотечения — наложить жгут;
- произвести общее обезболивание;
- конечность иммобилизуется, используя шины Крамера или другие средства;
В случае закрытого перелома:
- производится общее обезболивание;
- конечность иммобилизуется.
При множественных переломах или при переломе крупных костей — внутривенная капельница.
 Рис. 1 Первая помощь при переломе правой ключицы. В подмышечную впадину подложена ватная подушечка
Рис. 1 Первая помощь при переломе правой ключицы. В подмышечную впадину подложена ватная подушечка
Иммобилизация переломов
Поврежденные конечности необходимо обязательно иммобилизовать, чтобы концы костей не повредили мягкие ткани, нервы, кровеносные сосуды, не причиняли дополнительных болей. При оказании неотложной помощи костные концы нельзя вправлять обратно. Иммобилизацию следует произвести на месте происшествия и лишь потом отвести или перенести больного в каюту.
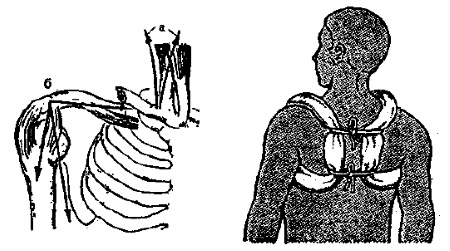 Рис. 2 Фиксация сломанной ключицы с помощью ватно-марлевых колец
Рис. 2 Фиксация сломанной ключицы с помощью ватно-марлевых колец
Для иммобилизации используют шины. Шины бывают стандартными, например, проволочные шины Крамера. Если таковых не имеется, можно использовать дощечки, фанеру, картон, скатанные в виде валика простыни и др. Шина должна быть несколько шире диаметра поврежденной конечности и достаточно длинной, чтобы можно было зафиксировать суставы, расположенные выше и ниже места перелома. Ее нужно обернуть мягкой материей (ткань, вата, лигнин). Если шин нет, сломанную ногу можно фиксировать к здоровой, а сломанную руку — к туловищу или подвязать косынкой.
Переломы ключицы
Перелом ключицы происходит вследствие падения на руку или от прямого удара. Перелом можно иммобилизовать, зафиксировав руку косынкой или ватно-марлевыми кольцами. При иммобилизации руки косынкой в подмышечную ямку кладется ком ваты или материи. Плечо прибинтовывается к грудной клетке, и рука подвязывается на косынке (рис. 1). При иммобилизации ключицы ватно-марлевыми кольцами их накладывают на плечевой сустав и на спине связывают между собой (рис. 2).
 Рис. 3 Иммобилизация при переломе плечевой кости ниже головки
Рис. 3 Иммобилизация при переломе плечевой кости ниже головки Рис. 4 Иммобилизация при переломе плечевой кости в области средней трети
Рис. 4 Иммобилизация при переломе плечевой кости в области средней трети
Переломы лопатки
При подозрении на перелом лопатки в подмышечную впадину кладется ком ваты или материи размером с кулак, плечо бинтуется к грудной клетке, и рука подвязывается с помощью треугольной косынки, придерживающей ее тяжесть.
Переломы плечевой кости
При переломе плечевой кости ниже ее головки плечо широкими бинтами бинтуется к туловищу, а предплечье при согнутой в локтевом суставе руке подвязывается косынкой (рис. 3). При переломе средней части плечевой кости рука сгибается в локтевом суставе под прямым углом и от локтя до плечевого сустава накладывается шина (рис. 4). Предплечье подвязывается косынкой. Другой способ состоит в том, что шина накладывается на выпрямленную руку с фиксированием плечевого, локтевого и лучезапястного суставов. Если нет шин, верхнюю конечность можно прибинтовать к грудной клетке.
Переломы костей предплечья
Рука в локтевом суставе сгибается под прямым углом.
 Рис. 5 Иммобилизация при переломе кости предплечья
Рис. 5 Иммобилизация при переломе кости предплечья Рис. 6 Иммобилизация при переломе кости кисти
Рис. 6 Иммобилизация при переломе кости кисти
Накладывается шина, фиксирующая локтевой и лучезапястный суставы. Предплечье подвязывается широкой повязкой или косынкой (рис. 5).
Переломы костей кисти
На внутреннюю поверхность предплечья и ладонь накладывается широкая шина. Рука подвязывается широкой косынкой (рис. 6).
Переломы костей пальцев
Иммобилизуется только поврежденный палец. На вытянутый палец со стороны ладони накладывается узкая лангета, бинтуется или фиксируется пластырем.
Переломы бедренной кости
Перелом можно иммобилизовать путем фиксации поврежденной ноги к здоровой или с помощью шины. В первом случае больного укладывают на спину. Кто-то придерживает пострадавшую ногу. Одну большую подушку или иной материал кладут между колен, другую — между щиколоток. Предплюсны обеих ног перевязываются восьмиобразной повязкой. Перевязываются голеностопный и коленный суставы. Оба бедра связываются вместе двумя повязками таким образом, при котором одна повязка находится ниже места перелома, другая — выше. При иммобилизации перелома с помощью шин одна шина кладется от подмышечной впадины до стопы, а другая — на внутреннюю сторону ноги от промежности до стопы (рис. 7).
 Рис. 7 Способы иммобилизации при переломах бедренной кости
Рис. 7 Способы иммобилизации при переломах бедренной кости
Перелом коленной чашечки
На заднюю поверхность ноги накладывается шина от седалища до пятки. Нижний и верхний концы шины привязываются к ноге.
На область коленного сустава кладется большой ком ваты, поролона или другого материала и туго прибинтовывается марлевым бинтом.
Перелом костей голени и щиколотки (предплюсны)
Переломы костей голени бывают открытыми и закрытыми. При открытых переломах в первую очередь перевязывают рану и лишь затем накладывают шину. Под выпрямленную и поднятую нижнюю конечность накладывается шина от середины бедра до пятки и прибинтовывается. Затем накладывают две шины, одну — на внешнюю поверхность нижней конечности от середины бедра до пятки, другую — на внутреннюю поверхность. Шины бинтуются, сначала нижняя часть — область голеностопного сустава, потом бедро, а затем голень ниже и выше места перелома.
При переломах костей предплюсны накладываются две боковые шины от коленного сустава до пятки.
Переломы костей стопы (плюсны)
Стопа обкладывается ватой или другой мягкой материей и бинтуется марлевым бинтом крестообразной повязкой. Стопу укладывают на подушку.
Переломы верхней челюсти
Переломы верхней челюсти возникают вследствие прямого удара. Лицо удлиняется, рот полуоткрыт, нарушен зубной прикус, слюна с примесью крови, носовое кровотечение. При открытых переломах возникает опасное сильное кровотечение. В результате травмы часто повреждаются зубы.
Неотложная помощь
Срочно остановить кровотечение, наложив давящую повязку, прижав поврежденное место пальцами. При западении языка вытянуть его вперед, очистить полость рта от крови, слюны и рвотной массы. Шатающиеся зубы удалять не следует. Зубы удаляются лишь в том случае, когда есть опасение, что они могут выпасть и попасть в дыхательные пути. Опустившуюся верхнюю челюсть осторожно поднять и с помощью повязки фиксировать к нижней челюсти. Внутримышечно ввести 1-2 мл трамала.
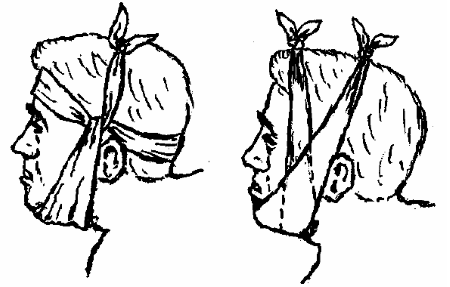 Рис. 8 Иммобилизация перелома нижней челюсти
Рис. 8 Иммобилизация перелома нижней челюсти
Переломы нижней челюсти
Переломы нижней челюсти возникают от прямого удара. В тяжелых случаях нижняя челюсть деформируется, выпадают или начинают шататься зубы. Повреждается слизистая ротовой полости. Рана и десны обильно кровоточат. Выделяется слюна с примесью крови. Пострадавшему тяжело открыть рот, разговаривать, нарушается процесс глотания, может запасть язык. Больной может захлебнуться кровью, вследствие чего может нарушиться дыхание.
Неотложная помощь
В случае нарушения дыхания следует пальцами взяться за передние зубы, вытянуть нижнюю челюсть вперед и зафиксировать. Нижнюю челюсть ладонью твердо прижать к верхней челюсти таким образом, чтобы зубы обеих челюстей плотно сомкнулись. Затем нижняя челюсть фиксируется в таком положении путем подвязывания челюсти косынкой (рис. 8). Внутримышечно вводится 1-2 мл трамала. За больным ведут постоянное наблюдение, чтобы он не захлебнулся кровью или рвотной массой.
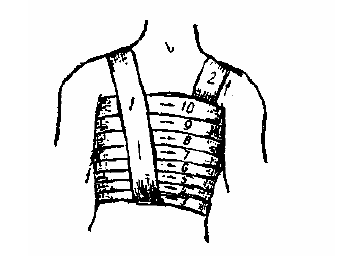 Рис. 9 Тугая повязка при переломах ребер
Рис. 9 Тугая повязка при переломах ребер Рис. 10 Наложены две широкие повязки. Левую руку затем подвешивают на широкой петле
Рис. 10 Наложены две широкие повязки. Левую руку затем подвешивают на широкой петле
Переломы ребер и грудины
Закрытые переломы ребер возникают при ушибе или сдавлении грудной клетки, при падении, а открытые — во время ранения или при повреждении концами костей стенки грудной клетки. Возникают боли, усиливающиеся при нажатии на поврежденную область, при дыхании, кашле, попытке движений. Характерны и следующие боли — при сжатии руками грудной клетки с обеих сторон усиливается боль в области перелома. В случае множественных переломов или смещении обломков костей пострадавший и оказывающий ему помощь при ощупывании могут слышать хруст (крепитацию). С поврежденной стороны уменьшаются дыхательные движения грудной клетки.
При повреждении костными обломками плевры и легких в плевральную полость могут попасть кровь и воздух. Легкое сдавливается, возникает дыхательная недостаточность, мучительный кашель. При кашле выделяется кровавая мокрота. Нарушается сердечная деятельность. При попадании воздуха под кожу образуется подкожная эмфизема. Подкожная область на груди раздувается, иногда захватывая область шеи и лица. При ощупывание ощущается и слышится крепитация — слабый хруст.
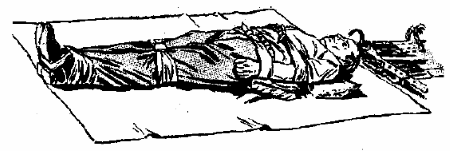 Рис. 11 Пострадавший подготовлен к транспортировке. Под плечи и область подложены подушечки
Рис. 11 Пострадавший подготовлен к транспортировке. Под плечи и область подложены подушечки
Перелом грудины очень болезненный, могут развиваться шок и нарушения сердечной деятельности. Видна и ощущается при ощупывании деформация костных обломков (смещение).
Неотложная помощь
При переломах ребер больного держат в положении сидя. Для обезболивания внутримышечно вводят 1-2 мл трамала, если боль не уменьшается, инъекции повторяют.
На грудную клетку при глубоком выдохе накладывается тугая повязка, можно обмотать полотенцем или простынею (рис. 9, рис. 10). На поврежденную сторону грудной клетки при выдохе можно наложить и полоски лейкопластыря.
К месту перелома в течение первых суток прикладывать пузырь со льдом. От кашля давать таблетки тусупрекса 0,02 3-4 раза день.
Больных с осложненными переломами ребер и грудины направить ближайший порт.
Переломы позвонков
Переломы позвонков возникают при падении с высоты, от удара в спину, при падении тяжелого предмета на спину нагнувшегося человека. В зависимости от тяжести перелома возникают слабые или сильные боли, в редких случаях болей может и не быть. При нажатии на позвоночник пострадавший ощущает боль. Движения позвоночника как правило ограничены. При переломе поясничных позвонков больному тяжело поднять ноги. На месте повреждения образуется припухлость, а при смещении позвонков — искривление позвоночника, иногда даже горб.
 Рис. 12 Перелом позвоночника. Пострадавшего поднимают, ухватив за подушки, подложенные под плечи и область поясницы. Один из помощников левой рукой подводит под пострадавшего носилки, а правой — приподнимает его голову
Рис. 12 Перелом позвоночника. Пострадавшего поднимают, ухватив за подушки, подложенные под плечи и область поясницы. Один из помощников левой рукой подводит под пострадавшего носилки, а правой — приподнимает его голову
В случае тяжелого перелома позвоночника часто повреждается спинной мозг, вследствие чего возникает паралич нижней относительно места повреждения части позвоночника. В зависимости от высоты перелома нарушаются движения рук, ног, мочевыделение и дефекация. Быстро образуются пролежни в области крестца, пяток. Особенно опасны переломы шейных позвонков, в результате которых может оказаться поврежденным продолговатый мозг, нарушиться жизненно-важные функции организма (дыхание, сердечная деятельность, процессы терморегуляции).
Неотложная помощь
В случае, если больной находится без сознания, определить перелом позвонков тяжело, поэтому даже при подозрении на подобный перелом помощь следует оказывать как при несомненном переломе. Помощь пострадавшему оказывать очень осторожно и мягко, избегая резких движений, чтобы дополнительно не травмировать позвоночник и не повредить спинной мозг. Больного следует попросить не двигаться, не разрешать передвигать его другим. Пострадавшего укладывают на спину на ровный твердый щит (дверь, широкую доску), предварительно связав ноги и привязав руки к туловищу (рис. 11). Трое или четверо человек, из которых один придерживает голову, двое других — туловище, а четвертый ноги, одновременно по команде перекладывают больного на твердый щит или носилки с жестким основанием без всякого движения в области перелома (рис. 12). Голова слегка запрокидывается назад, под затылок и плечи подкладывается подушечка. Под поясницу тоже кладется небольшой валик, чтобы сохранить естественный изгиб данной части позвоночника. Перед тем, как перенести больного, ему для обезболивания следует ввести 1-2 мл трамала. До момента передачи больного в лечебное учреждение необходимо следить за его мочеиспусканием и дефекацией. Если больной не мочится самостоятельно, следует 1-2 раза в сутки производить катетеризацию мочевого пузыря, а для кишечника поставить очистительную клизму.
При подозрении на перелом или при переломе шейных позвонков больного уложить на твердое основание и наложить «воротник» (рис. 13).
Переломы тазовых костей
Переломы возникают при падении на таз, при его сдавливании, от ударов. Больной жалуется на боль в области таза, бедер, иногда в области поясницы, ягодиц. Наблюдается вынужденная поза больного — ноги полусогнуты в бедренном и коленном суставах и разведены. Больной не может сам поднять вытянутую ногу, ему трудно повернуться на бок. При нажатии на передние тазовые кости или на лобок боль усиливается.
При переломах тазовых костей может быть поврежден мочевой пузырь, мочеиспускательный канал, прямая кишка.
Возможно опасное внутреннее кровотечение в брюшную полость, область малого таза. Вследствие сильной боли и потери крови может развиться тяжелый шок. В случае повреждения мочевого пузыря и мочеиспускательного канала моча выделяется с примесями крови. При повреждениях прямой кишки из заднего прохода идет кровь.
 Рис. 13 Ватно-марлевый воротник при переломе шейных позвонков
Рис. 13 Ватно-марлевый воротник при переломе шейных позвонков
Неотложная помощь
Пострадавшего очень осторожно поднять и положить на ровное твердое основание с полусогнутыми, несколько разведенными ногами, положив под подколенную ямку валик из мягкой материи или подушку. В таком положении больной и транспортируется. Рекомендуется свободно обмотать область таза простыней.
Для обезболивания ввести 1-2 мл трамала. Больного срочно госпитализировать в ближайшем порту.
Предлагается к прочтению:
Непроникающие и проникающие травмы
Кровотечение
Сноски
Источник
