Перелом скуловой кости вред здоровью
Скуловая кость являет собой парную кость лицевого отдела черепа и состоит из плотных губчатых пластин. На фоне спортивных, бытовых и производственных травм часто возникает перелом скуловой кости, который подразделяется на повреждения со смещением отломков и без смещения. Распространен и перелом скуловой дуги, не затрагивающий собственно скуловую кость с ее отростками.
Данный вид травматизма ежедневно встречается в отделениях челюстно-лицевой хирургии и по частоте возникновения занимает почетную вторую позицию вслед за травмой костей носа.
Особенности перелома скуловой кости
Перелом скулы считаются различные травмы, которые способствуют нарушению целостности одного или группы из ее сочленений с рядом расположенными структурами лицевого и мозгового черепа. Он может быть, как изолированным, так и сочетанным с другими повреждениями лицевого скелета.
Зачастую перелому подвергается вся скуловая кость. Изолированный вид переломов скуловой дуги достаточно редко встречается и способствует минимальному проваливанию тканей латеральной части щеки.

Смещение костных фрагментов скуловой кости обусловлено величиной и направлением травмирующего фактора. Как правило, оно возникает параллельно воздействию повреждающей силы и жевательной мышцы. Перелом способствует ротированию скуловой кости в вертикальной или горизонтальной плоскости и содействовать смещению назад, вниз, латерально или медиально. При этом фрагмент кости, смещенный кнутри, зачастую препятствует движению венечного отростка нижней челюсти и требует срочного оперативного вмешательства.
Симптоматика повреждения
Специфические симптомы перелома скуловой дуги определяются травматизацией структур, которые располагаются в непосредственной близости. Имеются и признаки, характерные для переломов всех видов: изменение целостности кости, гематома и отек, болезненность.
Для перелома скуловой кости традиционными считаются следующие симптомы:
- Отечность в месте удара, кровотечение и повреждение кожных покровов, маскирующее провалившиеся ткани в области скулы;
- Возникновение носового кровотечения из ноздри, соответствующей стороне повреждения;
- Сильная отечность век, не дающая закрыть глаз;
- Невозможность открыть рот и осуществить любые движения нижней челюстью;
- Западение скуловой дуги сопровождается резкими болевыми ощущениями, усиливающимися при пальпации;
- Возможно развитие диплопии на фоне смещения глазного яблока;
- При сочетанных травмах скуловой кости и дуги угол смещения костных фрагментов направлен в стороны височной ямки.
Если травма скуловой кости повлекла за собой повреждение слюнной железы, то пострадавший может вовсе не испытывать неприятных ощущений. Но, с переходом воспалительного процесса на лицевой нерв, возникает сильная боль и нарушение двигательной активности мимической и жевательной мускулатуры. Последствием подобной травмы может явиться непрерывное слезотечение.
Методы диагностики
Для выявления перелома скулы опытному травматологу достаточно проведения визуального осмотра пострадавшего и пальпации.
Особенности диагностики обусловлены специфическими проявлениями данного вида повреждения, поэтому рентгенография может быть использована в качестве дополнительного, подтверждающего диагноз, метода.
Если защемление прямой мышцы происходит в области перелома, то у пациента чаще всего нарушается способность посмотреть наверх. Латеральная связка, которая фиксируется к лобному отростку дуги скулы, может сдвигаться вниз. При осуществлении пальпации нижних границ орбиты со стороны повреждения, определяется некоторая деформация лицевой части черепа.
Рентгенограмма указывает на отсутствие со стороны повреждения целостности кости. Благодаря данному исследованию выявляется смыкание наружного и нижнего краев глазницы и снижение прозрачности пазух верхней челюсти.
Виды лечения
Выбор необходимого способа терапии определяется травматологом на основе анализа повреждений, их особенностей, а также учитывается временной промежуток между моментом травмы и обращением в медицинское учреждение.

Свежие повреждения скуловой кости, как правило, легко поддаются ручному вправлению и требуют исключительно консервативного подхода в лечении
Консервативная терапия
Переломы скуловой дуги с минимальным смещением или его полным отсутствием обычно не провоцируют функциональных расстройств, а также не являются источником эстетических дефектов. Такие повреждения не нуждаются в хирургическом вмешательстве.
При возникновении неосложненного перелома скуловой кости пациенту необходимо повторно обследоваться спустя 8-12 дней с целью определения смещения кости, выявления косметических недостатков и латентных переломов орбитального дна. В случае обнаружения одного из перечисленных осложнений лечащий доктор принимает решение о дальнейшей тактике.
 Ключевыми особенностями консервативной терапии при переломе скулы являются абсолютный покой челюсти и назначение НПВС (нестероидных противовоспалительных средств) совместно с анальгезирующими препаратами.
Ключевыми особенностями консервативной терапии при переломе скулы являются абсолютный покой челюсти и назначение НПВС (нестероидных противовоспалительных средств) совместно с анальгезирующими препаратами.
Для купирования излишней болезненности препараты целесообразно вводить внутримышечно или внутривенно.
Оперативное вмешательство
Абсолютными показаниями к хирургическому лечению перелома скуловой дуги считаются:
- Явная деформация орбиты и контуров лица;
- Существенное смещение костных фрагментов;
- Снижение или отсутствие двигательной активности нижней челюсти;
- Нестабильность и сложность перелома, например, оскольчатый перелом или разрыв лобно-скулового шва;
- Энофтальм (западение глазного яблока);
- Диплопия (двоение зрения);
- Дистопия глазного яблока (опущение).
Проведение операции предполагает применение одной из методик:
- Метод Кина. Используется в случае отрыва скуловой кости от верхней челюсти или рядом расположенных сочленений. Операция предполагает рассечение слизистой поверхности, расположенной позади скулоальвеолярным гребнем. При этом под сместившуюся кость вставляют специальный хирургический инструмент, при помощи которого, доктор устанавливает смещенный фрагмент в анатомически верную позицию.
- Метод Маларчука-Хадаровича. Используется, как для свежих, так и застарелых переломов. Операция подразумевает подведение специального крючка в пространство под кость и осуществление репозиции. Крючок играет роль своеобразного рычага, опора которого приходится на кости черепной коробки. В результате вмешательства скуловая дуга и ее отломки выдвигаются правильное положение.
- Метод Казаньяна. Используется травматологами при особо сложных повреждениях, когда фрагменты кости существенно различаются по размеру, их сложно собрать и нет возможности самостоятельной фиксации. Иссечение тканей проводится под верхним веком, частично обнажая подглазничную область кости. В скуле проделываются специальные канальцы, в которых проходит проволока, состоящая из нержавеющей стали. Благодаря данному приспособлению кость может быть надежно зафиксирована.
- Метод Либерга. Его использование подразумевает легкий характер повреждений скулы или челюстных пазух. Проведение операции требует поворот головы пострадавшего на противоположную перелому сторону. Под смещенный участок скуловой дуги сквозь прокол строго горизонтально вводят однозубый крючок. Затем хирург осуществляет поворот крючка под прямым углом, перемещая заостренный конец к внутренней границе скулы. В результате, отломившийся участок кости устанавливается на место до характерного щелчка.
- Метод Дубова. Допускается к применению в случае сочетанного перелома верхней челюсти и пазух. В начале операции проводится иссечение тканей в проекции верхних первых и вторых резцов, обнажая пазухи верхней челюсти. Костные фрагменты фиксируются посредством искусственного сочленения. Затем проводится тампонада носовых пазух марлевой салфеткой, пропитанной йодофором. Производится ушивание раневой поверхности и последующее извлечение тампона спустя 12 -14 суток.
- Метод Дюшанта. Его использование целесообразно при лечении легких повреждений. Благодаря данной методике кость фиксируется в анатомически правильное положение при помощи хирургических щипцов – сквозь прокол они захватывают смещенный фрагмент скулы и устанавливают его на место.

Особенности питания
Лечение перелома скуловой кости требует введения ограничений на открывание ротовой полости на срок до 12 – 14 дней. До снятия ограничений необходимо внутривенно вводить искусственное питание. Это могут быть препараты на основе глюкозы или прочих питательных компонентов.
После наступления периода, когда пациент в силах самостоятельно принимать пищу, врачи переводят его на традиционное питание. Такой подход является своеобразным стимулятором для скулоорбитального комплекса.
В этот период пациенту следует употреблять в пищу исключительно измельченные, жидкие блюда и продукты питания. Процесса принятия пищи подразумевает использование одноразовых трубочек. Рацион, как правило составляют традиционные блюда: бульоны, йогурты, яйца, молочнокислые напитки, питьевые йогурты.

Несколько разнообразить рацион помогут фруктовые смузи или детское питание
Последствия
Выявление данного вида травм редко обходится без наступления нежелательных последствий, избавиться от которых возможно лишь при помощи оперативного лечения. Ситуация в разы усугубляется, если пациент, переоценив свое состояние, пренебрегает обращением за медицинской помощью. В таком случае, исключение осложнений может потребовать проведения целого ряда операций.
Если пациент с переломом скуловой кости затянул с визитом в травматологический пункт, то его неизбежно ожидают следующие негативные последствия:
- Патологическая подвижность нижней челюсти и искривление скуловой дуги;
- Хронические воспалительные процессы синусовых пазух вплоть до развития гайморита;
- Воспаления скулы.

При диагностировании неосложненного перелома костей скуловой дуги можно надеяться на благоприятный исход срастания костных границ – велики шансы на самостоятельную ликвидацию перелома.
Перелом скуловой кости по праву считается одной из тяжелейших травм в травматологии. Несвоевременное врачебное вмешательство или его полное отсутствие влекут за собой целый перечень проблем. Получение повреждения челюстей является абсолютным показанием к посещению специалиста в области челюстно-лицевой хирургии. Доктор определит степень тяжести перелома, проведет необходимую диагностику и составит подходящий план лечения.
Источник
Судебномедицинская практика свидетельствует об отсутствии единого мнения в экспертной оценке тяжести челюстно-лицевой травмы. С введением в действие УК РСФСР (ред. 1960 г.) для судебномедицинских экспертов создались новые условия при установлении тяжести телесных повреждений, в частности при оценке тяжести челюстно-лицевой травмы.
На основании анализа 499 случаев травмы челюстно-лицевых костей и 173 случаев изолированных повреждений зубов нами предпринята попытка наметить клинические основы экспертной оценки тяжести указанных повреждений применительно к нормам УК РСФСР 1960 г.
Мы разработали документальные материалы — акты освидетельствования потерпевших в судебномедицинских учреждениях, а также истории болезни клиники хирургической стоматологии за 12 лет (1947—1958). Кроме того, мы располагаем собственными экспертными и клиническими наблюдениями.
Руководствуясь медицинскими критериями для определения тяжести телесных повреждений, мы материалы анализировали в отношении опасности для жизни, характера клинического течения, сроков и исходов лечения. Приняты во внимание отдаленные последствия в сроки от 3—4 месяцев до 5 и более лет после переломов челюстно-лицевых костей у 256 человек и повреждений зубов у 38.
Из 499 человек с челюстно-лицевыми повреждениями переломы нижней челюсти были у 75,25%,, верхней — у 12,68%, одновременные переломы обеих челюстей — у 5,63% и повреждения скуловой кости— у 6,44%. У 97,38% пострадавших переломы произошли от действия тупых орудий, у 2,42%—от огнестрельного ранения и у 0,2.% — от удара острым орудием.
Опасные для жизни состояния при челюстно-лицевой травме в нашем материале наблюдались у 4,81%, потерпевших, сопутствуя тяжелому сотрясению мозга (у 5 человек одновременно были переломы костей основания черепа), шоку, кровотечению, развившемуся при огнестрельном ранении лица дробью, и асфиксии от западения языка при двустороннем ментальном переломе.
Легкое сотрясение мозга отмечено у 15,83%, пострадавших; оно не зависело от вида, характера и локализации перелома. У 25,05% пострадавших имелись ранения мягких тканей лица.
К числу осложнений, наблюдающихся в клинике, относятся: замедление регенерации костной ткани (2,27%,) вследствие неправильной или недостаточной фиксации костных отломков и остеомиелит (26,88%), по преимуществу нижней челюсти (25,75%); на нижней челюсти он обычно локализовался в области угла (11,74%), III и IV зубов (7,57%), реже— соответственно I и II молярам и центральным резцам (по 3,03%). В области шейки суставного отростка остеомиелит наблюдался лишь в одном случае.
Остеомиелит чаще возникал при оскольчатых повреждениях кости, а также в случаях наличия зуба в линии перелома. Раннее удаление таких зубов предотвращает гнойные осложнения, попытка сохранить зубы даже при применении антибиотиков зачастую влечет развитие остео-миелитического процесса. Наличие зуба на линии фрактуры должно учитываться при экспертизе, так как это обстоятельство может удлинить сроки лечения и повести к неблагоприятным отдаленным последствиям.
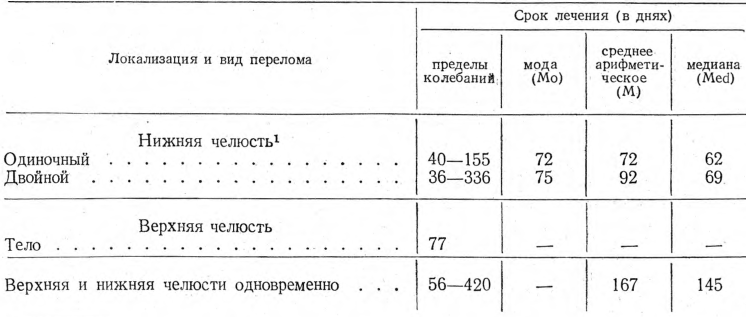
Анализ собранных материалов показал, что продолжительность лечения неосложненных переломов различного вида (одиночный, множественный и др.) и локализации (тело, ветвь, отросток) вне зависимости от типа медицинского учреждения (стационар, амбулатория, смешанное), а также и от методов лечения обычно находилась в пределах 4—5 недель для нижней или верхней челюсти и 4—6 недель при одновременных переломах. В табл. 1 приведены величины, характеризующие сроки лечения указанных переломов.
Таблица 1
Срок лечения неосложненных переломов

Срок лечения переломов лобных отростков верхней челюсти и скуловой кости находился в пределах 4 недель.
При осложненных переломах длительность лечения увеличивается в 2—3 раза (табл. 2). Лечение осложненных переломов в амбулаториях оказалось наиболее длительным. Как видно из табл. 2, выделяется группа челюстно-лицевых повреждений, требующих особенно продолжительного лечения, практически превышающего 10—12 недель (хронические остеомиелиты со свищами, обширные повреждения мягких тканей, септические состояния и пр.). В подобных случаях зачастую необходимо многоэтапное хирургическое лечение.
Таблица 1
Срок лечения осложненных переломов

1 При тройных переломах нижней челюсти и переломах верхнечелюстных отростков осложнений не зарегистрировано.
Исходы челюстно-лицевых повреждений были обычно благоприятными в функциональном и в косметическом отношении. Временное нарушение прикуса вследствие смещения нижней челюсти было отмечено
у 13 человек. В последующем в силу компенсаторных изменений (стирание бугров на зубах) и приспособляемости организма к пережевыванию пищи при небольшом смещении прикуса жевательная функция восстанавливалась. У 11 пострадавших, обследованных спустя полгода — год после травмы, констатировано нарушение болевой и тактильной чувст- -вительности в поврежденной области лица без нарушения функции жевания.
Среди других последствий отмечены: парез периферических ветвей лицевого нерва — у 7 потерпевших, слюнной свищ — у 1, атрезия носовых ходов—у 2, ограничение движения челюсти — у 9, деформация лица в связи с дефектом нижней челюсти — у 1 и скуловой кости — у 1, хронический остеомиелит — у 6, ложный сустав — у 3, резкое нарушение функции жевания — у 8 потерпевших. Эти последствия большей частью наблюдались в осложненных случаях со сроками лечения больше-10—12 недель.
Изучение динамики отдаленных последствий по материалам экспертизы трудоспособности в судебномедицинских комиссиях показало, что при переломах челюстных костей утрата общей трудоспособности в ближайшие 2—3 месяца после травмы, как правило, не превышает 10—30%. В последующем трудоспособность, полностью или частично восстанавливается.
Таким образом, можно сделать вывод, что характер клиники, исходов и отдаленных последствий неосложненных переломов челюстно-лицевых, костей соответствует критерию «длительное расстройство здоровья», упомянутому в ст. 109 УК РСФСР («менее тяжкое телесное повреждение»), согласно которому и должна оцениваться тяжесть подобных, травм. Использование этого же критерия рационально и при оценке тяжести переломов, осложненных гнойной инфекцией, но только в тех случаях, когда исходы их оказались благоприятными. Что касается челюстно-лицевых травм, требующих длительного многоэтапного хирургического лечения, при котором сроки его практически превышают 10—12 недель, т. е. обычные средние, характерные для осложненных переломов, то для оценки их тяжести было бы целесообразно ввести самостоятельный медицинский критерий, например: «Необходимость в длительном многоэтапном хирургическом лечении». Ввиду значительного ущерба здоровью в подобных случаях повреждения следовало бы квалифицировать как тяжкие.
Для значительно меньшего числа случаев показателем тяжести может быть признак «опасность для жизни» (шок, кровопотеря, асфиксия, тяжелое сотрясение мозга) и «расстройство здоровья, соединенное со стойкой утратой трудоспособности не менее чем на одну треть» (ст. 108, ч. 1 УК РСФСР — «тяжкое телесное повреждение»). Последний признак применим лишь при осложненных переломах, разумеется, в условиях проведения экспертизы по окончании лечения.
Анализ материалов, относящихся к травме зубов, позволяет выделить следующие виды повреждений: дефекты эмали, неполные травматические вывихи (сопровождающиеся теми или иными нарушениями связочного аппарата, нервно-сосудистого пучка), полные травматические вывихи, переломы различной локализации и комбинации этих повреждений. Чаще оказываются поврежденными 1, 2 или 3 зуба, что соответствует, ло нашим данным, 36,47, 35,30 и 15,29%,. В 8,82% случаев были повреждены 4 зуба и очень редко — большее их количество. В 92,35% случаев повреждаются фронтальные зубы, притом в 68,24%, — на верхней челюсти.
На основании анализа наблюдений и данных литературы мы пришли к выводу, что дефекты эмали и неполные травматические вывихи, -сопровождающиеся неосложненным периодонтитом или без такового, излечиваются обычно в срок от 7 до 12 дней; зубы сохраняются, функция жевания восстанавливается. В таких случаях применим критерий «кратковременное расстройство здоровья» (ст. 112, ч. 1 УК РСФСР — «легкие телесные повреждения»). Даже если острый периодонтит перешел в хроническую форму, что затягивает лечение, последнее обычно не превышает 4 недель.
Полные травматические вывихи или переломы различной локализации, ведущие, как правило, к потере зубов, рационально оценивать по признаку размера постоянной утраты общей трудоспособности. Поврежденные зубы могут быть замещены искусственными, что в какой-то мере компенсирует функциональный дефект акта жевания. Однако установка протеза и пользование им связаны с рядом неудобств: протез снижает чувствительность к прикосновению, температуре, вкусовым ощущениям, нарушает четкость речи. Обладатель его нуждается в последующем периодическом или даже постоянном врачебном контроле. Поэтому нельзя недооценивать последствия такой травмы и рассматривать утрату зубов как лишение организма человека малозначимой и легко «восстанавливаемой» протезом части жевательного аппарата.
В случаях утраты даже одного зуба, несомненно, возникают условия, ведущие к нарушению нормальной статики соседних зубов в форме конвергенции их коронок и к возникновению феномена Годона—Попова у антагониста, который исключается из акта жевания, а тем самым к нарушению всего жевательного аппарата. Мы полагаем, что такое состояние соответствует признаку «незначительной стойкой утраты трудо- ’ способности», упомянутому в ст. 112, ч. 1 УК РСФСР («легкие телесные повреждения»), согласно которому и должна оцениваться тяжесть подобной травмы.
Повреждения зубов у детей нужно приравнивать к аналогичному повреждению жевательного аппарата взрослого человека.
В заключение отметим, что индивидуальный подход к каждому случаю, предусматривающий обстоятельное клиническое исследование (включая рентгенологическое) совместно со стоматологом, и критический. анализ медицинской документации — наиболее правильный путь судебномедицинской экспертизы повреждений челюстно-лицевых костей и зубов.
Источник
