Перелом решетчатой пазухи
Решетчатая кость является одним из элементов, входящих в состав набора черепных костей. Именно она принимает непосредственное участие в образовании скелета лица. При этом относится к неправильному виду. Другими словами, свой род представляет она в единственном числе. Если представить перед собой череп, то данная кость располагается прямо посередине лица. Она соединяется с большинством костей лица. Решетчатая кость является ключевой в образовании полости носа и глазничных впадин. Она не должна быть видна, в противном случае ее видимость свидетельствует о нарушении анатомии и повреждении кости.
Строение
Форма кости неправильная, напоминает куб. Входит в группу воздухоносных костей благодаря тому, что в ее составе есть несколько воздухоносных ячеек. Развитие анатомии происходит от хрящика. Эта кость имеет такие части в строении:
- Горизонтальная пластина. Она расположена в верхней области. Ее структура полностью состоит из одних ячеек. Через них, в свою очередь, проходят волокна нерва, отвечающего за обоняние. Поверх пластины в области центра расположен петушиный гребень. В его передней части находится слепое отверстие. Оно образовалось благодаря лобной косточке;
- Перпендикулярная пластина. Является одним из элементов, которые помогают образоваться отделу перегородки носа, находящегося сверху;
- Решетчатый лабиринт. Слово «решетчатый» в названии указывает на строение лабиринта. Он образуется из решетчатых ячеек на основе косточек, которые заполнены воздухом.
Начинает развиваться данная кость с хрящика. С наступлением четвертого месяца формирования плода можно наблюдать, как в средней части раковины носа начали образовываться косточки. Спустя еще несколько недель этот процесс можно наблюдать в верхней.
Травмы
Располагается кость, как уже отмечалось, в лицевой части, там, где находиться нос. Именно он в первую очередь и чаще всего повреждается при различных травмах головы. Все дело в том, что большинство частей носа выделяются на общей поверхностью скелета лица. Травма может стать причиной, по которой слизистые оболочки просто разорвутся. Могут спровоцировать развитие подкожной эмфиземы. Опухлость от травмы может распространиться на область шеи или лба. Если были повреждения в решетчатых артериях, то кровь начнет течь в ткани глазницы, что очень опасно.
Подобную травму классифицируют как перелом в основании черепа. Случается такое в половине всех случаев травм, связанных с этой областью. Наиболее распространенными причинами, приводящими к перелому этой кости, являются:
- Прямой удар, который был нанесен в лицевую часть;
- Серьезные повреждения из-за автокатастрофы;
- Падение пострадавшего с большой высоты в положении лицом вниз.
При переломе в область черепа проникает воздух и различные возбудители, которые нередко приводят к появлению гнойных воспалений оболочки мозга. Любая травма головы, в том числе и перелом решетчатой кости, считается наиболее серьезной и опасной для жизни человека.
Последствиями получения данной травмы могут служить как паралич лицевого нерва, потеря слуха, так и смерть. Воспаление, которое может произойти внутри черепа не менее опасно, чем внешние повреждения. В некоторых случаях перелом настолько серьезный, что наступает паралич полностью всего тела. Пострадавший может только моргать и немного шевелить губами. Такое может случиться, когда при переломе происходит разрыв нервных волокон, которые проходят от спины к головному мозгу.
Данная кость является пористой, поэтому из-за уязвимости ее можно легко травмировать. Опасность осколочного перелома главным образом состоит в том, что отломленные частички сквозь решетчатую пластину проникают прямиком в черепную область, тем самым происходит ликворея.
Перелом может спровоцировать разрыв обонятельных нервов, что приведет к потере обоняния полностью или только частично. Также травма глазничной пластины может вызвать подкожную эмфизему, что приведет к выкатыванию глазного яблока при чихании.
4 важных симптома
Каждый перелом кости имеет характерные симптомы, указывающие на это. Пострадавший будет ощущать боль, в месте перелома образуется припухлость, появиться гематома. Но внешне не всегда можно определить произошел ли разрыв костных тканей. При этом для перелома решетчатой кости, которая располагается в области носа, существуют определенные симптомы. Среди них:
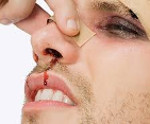
- Кровотечение из носа;
- Наблюдается деформация в этой области;
- На участке, где располагается переносится, может быть нарушена целостность кожного покрова;
- Другие выделения из носа.
Все это свидетельствует о том, что пострадавший получил серьезную травму и ему необходимо немедленно оказать помощь. Чем раньше обратиться к доктору, тем меньше вероятность серьезных последствий травмы, в большинстве случаев.
Лечение и первая помощь
Прежде чем определиться с лечением доктор обязательно проводит тщательную диагностику. Это необходимо чтобы точно знать характер полученного повреждения. Для этого проводится первичный осмотр с оценкой всех симптомов, исследования при помощи лаборатории и различных инструментов. Процедура полной диагностики включает получение следующих данных:
- Насколько давно была получена травма, и при каких обстоятельствах. Подробные симптомы, в виде кровотечения и тошноты. Возможна потеря сознания и рвота. Все это должно быть указано. Также важно, были ли до этого у потерпевшего какие-либо травмы лица;
- Проводится осмотр поврежденного участка, оценивается, насколько сильно отекла слизистая, а также мягкие ткани. Доктор проверяет травмированную область на наличие деформации;
- Проводится общий анализ крови, а также биохимический. Кроме этого пациент сдает на анализ мочу и выделения из носа;
- Делается рентгенография. Это позволяет определить действительно ли у пострадавшего перелом. При помощи компьютерной томографии можно определить участок, где именно произошел разрыв и как он пролегает. Также можно увидеть, как произошло смещение отломков. Проводят ультразвуковую эхографию, позволяющую уточнить объем травмы.
После подробного проведения всех исследований, осмотров и оценки полученных результатов врач сможет назначить наиболее эффективное лечение.
При переломе решетчатой кости важно оказать первую помощь. Для этого сначала нужно обезболить пораженную область. Затем приступают к снятию отеков и остатков кровотечения, используя что-то холодное, прикладывая его травмированной области. Важно также обездвижить пострадавшего, чтобы ни он, ни те, кто оказывает первую помощь, не смогли нанести ему еще больший вред. Срочно вызвать скорую. Потерпевшему с подобного рода травмами нужна немедленная госпитализация.
В больнице проведут осмотр и назначат наиболее подходящий курс лечения. Важно также предотвратить воспаление и направить все силы на борьбу с ранней инфекцией. Для этого используют антибиотики и средства, останавливающие кровь. Проводится симптоматическая терапия. Широко применяются седативные препараты и анальгетики.
После проведения операции пациента оставляют в стационаре на 10 дней. Период до полного выздоровления может занять от месяца и больше. Пострадавшему прописывается особое питание, должны быть полностью исключены нагрузки на этот период.
Следует отметить, что при получении подобного рода травм следует немедленно обратиться к врачу. Самолечение в этой ситуации может только ухудшить состояние пострадавшего, и спровоцировать развитие различных осложнений.
Похожие статьи
- Перелом затылочной кости: симптомы, диагностика и лечение
- Перелом глазницы
- Перелом уха
- Чем кормить пациента при переломе челюсти
Помогла статья? Оцените её
Загрузка…
Источник
Анатомия
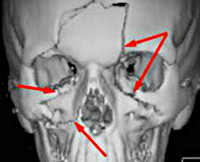
Носо-глазнично-решетчатый комплекс представляет собой совокупность носовой, слезной, решетчатой, верхнечелюстной и лобной костей. Парные носовые кости прикрепляются к лобной кости сверху и лобному отростку верхнечелюстной кости латерально. Решетчатая кость расположена кзади от носовых костей. Решетчатый лабиринт отделяет глазницы латерально от полости носа медиально. Решетчатая ямка образует латеральную крышу решетчатых пазух. Решетчатая пластинка, которая находится примерно на 1 см ниже решетчатой ямки, создает крышу полости носа (рис. 1).
Основной вертикальной опорой носо-глазнично-решетчатого комплекса является лобный отросток верхнечелюстной кости. Основными горизонтальными опорами являются верхние и нижние края глазницы. Если эти опоры нарушены, может произойти разрушение всего комплекса. Отдаленные последствия разрыва носо-глазнично-решетчатого комплекса включают слепоту, телекант, энофтальм, западение средней части лица, ликворный свищ, аносмию, эпифору, синусит и деформацию носа.
Рис. 1. Носо-глазнично-решетчатый комплекс. Обратите внимание, что решетчатая пластинка опускается примерно на 1 см ниже уровня крыши решетчатых пазух (решетчатой ямки) (из Kazanjian VH, Converse JM (eds). Surgical treatment of facial injuries. 3″1 ed. Baltimore: Williams & Wilkins; 1974. С разрешения).
Сухожилие медиального угла глазной щели идет от переднего и заднего слезных гребней и лобного отростка верхней челюсти. Это сухожилие окружает слезный мешок и расходится, становясь претарзальной, пресептальной и круговой мышцами глаза (рис. 2). Нормальное расстояние между углами глазных щелей составляет примерно 30-35 мм. Анатомически оно равно половине расстояния между зрачками или ширине основания крыльев носа (рис. 3). Сухожилие медиального угла глазной щели сохраняет это нормальное расстояние. Поэтому это сухожилие и место его внедрения в кость становятся фокусом реконструкции носо-глазнично-решетчатого комплекса.
Рис. 2. Анатомия сухожилия медиального угла глазной щели. Сухожилие расщепляется вокруг слезного мешка и прикрепляется к переднему и заднему слезным гребням, а также к лобному отростку верхней челюсти. Сухожилие угла глаза расходится, становясь претарзальной, пресептальной и круговой мышцей глаза (из Bergin D, McCord CD. Anatomy relevant to blepharospasm. In: Bosniak 5 (ed.). Advances in Ophthalmic Plastic and Reconstructive Surgery: Blepharospasm. Philadelphia: Harper 6 Row, 1985).
Рис. 3. Нормальное расстояние между углами глаз равно 30-35 мм. Это примерно соответствует половине расстояния между зрачками и равно ширине основания носа (из Holt JE and HoltGR. Ocular and orbital trauma. Washington DC, 1983. American Academy of Otolaryngology — Head and Neck Surgery Foundation).
Диагностика
Перелом носо-глазнично-решетчатого комплекса — это, прежде всего, клинический диагноз; однако компьютерные томограммы с малым шагом играют важную роль в определении типа и распространенности повреждения. Нужно сохранять высокую степень настороженности, так как недиагностированные переломы носо-глазнично-решетчатого комплекса часто приводят к деформациям, которые потом чрезвычайно трудно исправлять. После диагностики сопутствующих повреждений, если таковые имеются, необходимо выполнить полное обследование головы и шеи. Обязателен офтальмологический осмотр. Полость носа и любые рваные раны на лице должны быть очищены и обследованы на предмет ликворного свища.
Необходимо оценить целостность сухожилия медиального угла глазной щели, поставив большой и указательный пальцы на медиальные края глазниц и осторожно оттягивая каждое нижнее веко вбок. В норме это движение будет иметь конечную точку, без пальпируемого движения у медиального края глазницы. Для оказания латерального давления на некоторые области, в нос можно ввести надкостничный элеватор. Ослабленное сухожилие медиального угла глаза или медиальное движение стенки глазницы согласуется с переломом носо-глазнично-решетчатого комплекса.
Нужно оценить и документировать телекант, энофтальм, зрачковый рефлекс и подвижность внеглазных мышц. Кости носа следует пропальпировать на предмет крепитации и раздробления. В случае потребности в хирургическом увеличении, надо оценить степень вдавления носа или средней части лица. Полное обследование черепных нервов исключит повреждение тройничного или лицевого нерва. Если имеется значительный разрыв сухожилия медиального угла глазной щели или серьезное подозрение на повреждение слезной системы, ее нужно обследовать. Нужно сделать обезболивание глаза (тетракаин) и носа (кокаин). В нижний ход вводятся тампоны и в глаз закапывается флюоресцеин. Если носослезная система интактна, краситель появится в носу или на тампонах. Наконец, для оценки состояния решетчатой пластинки, лобного кармана/ пазухи, целостности глазницы, степени разрушения носо-глазнично-решетчатого комплекса и сочетающихся ним переломов костей лица делаются осевые компьютерные томограммы с малым шагом.
Классификация переломов
Ключевым компонентом реконструкции носо-глазнично-решетчатого комплекса является центральный костный фрагмент, в который внедряется сухожилие медиального угла глаза. Markowitz и соавт. выдвинули систему классификации, описывающую степень повреждения костей (рис. 4). Переломы I типа представляют собой одиночный, нераздробленный фрагмент без разрыва сухожилия. Переломы II типа включают раздробление центрального фрагмента, но сухожилие остается плотно прикрепленным к определенному фрагменту кости. Переломы III типа нечасты и приводят к тяжелому раздроблению центрального фрагмента с разрушением места внедрения сухожилия угла глаза. Переломы каждого типа подразделяются на односторонние и двухсторонние.
Рис. 4. Классификация переломов носо-глазнично-решетчатого комплекса.
(А) Переломы I типа представляют собой одиночный, нераздробленный фрагмент без разрыва сухожилия медиального угла глаза (слева односторонний; справа двухсторонний).
(Б) Переломы II типа включают раздробление центрального фрагмента без разрыва сухожилия (слева односторонний; справа двухсторонний).
(В) Переломы III типа приводят к тяжелому раздроблению центрального фрагмента с разрывом сухожилия медиального угла глаза (слева односторонний; справа двухсторонний) (из Sargent LA, Rogers GF. Nasoethmoid orbital fractures: diagnosis and management. J Craniomaxillofac Trauma 1999;5(1):19-27. С разрешения).
G. Е. Bradley Strong и Jonathan М. SykesHolt
Переломы лобной пазухи и носо-глазнично-решетчатого комплекса
Опубликовал Константин Моканов
Источник
Травмы придаточных пазух носа – это переломы стенок одного или нескольких параназальных синусов с возникновением косметического дефекта и функциональных нарушений. Основные симптомы: острая локальная боль, выраженный отек тканей, подкожные гематомы или раны, носовые кровотечения, деформация наружного носа и «проваливание» тканей в зоне проекции пазух. Постановка диагноза проводится на основе данных анамнеза, результатов физикального обследования, рентгенографии, магнитно-резонансной и компьютерной томографии. Основный метод лечения – хирургический, подразумевающий реконструкцию синусов.
Общие сведения
Травмы придаточных пазух носа – наиболее распространенный вариант повреждений ЛОР-органов. Согласно данным различных источников, они составляют от 45 до 55% среди всех травм в отоларингологии. Чаще всего наблюдается травматическое поражение лобной пазухи – порядка 60% от общего числа случаев.
Статистически чаще травмы околоносовых синусов встречаются у мужчин. Средний возраст пациентов колеблется в пределах 20-35 лет. Бактериальные осложнения развиваются преимущественно на фоне открытых, комбинированных повреждений. Более чем в 70% случаев внутричерепные гнойные процессы формируются после травм фронтальной пазухи.
Травмы придаточных пазух носа
Причины
Повреждения околоносовых синусов могут иметь различное происхождение. В современной травматологии с учетом условий, в которых была получена травма, выделяют несколько этиопатогенетических групп. В их список входят следующие травматические поражения:
- Бытовые. К ним относятся случайные падения с высоты собственного роста, падения при эпилептических приступах, в состоянии алкогольной или наркотической интоксикации, травмы криминального характера.
- Спортивные. Повреждения параназальных пазух часто наблюдаются у профессиональных боксеров, мастеров различных видов единоборств.
- Дорожно-транспортные. Сюда входят комбинированные травмы, которые характеризуются нарушением структурной целостности всего лицевого скелета и, как результат, околоносовых пазух.
- Производственные. Это травмы, связанные с несоблюдением правил техники безопасности или техногенными катастрофами.
- Военные. Нарушение целостности стенок синусов может быть обусловлено огнестрельными или осколочными ранениями, ударной волной при сильном взрыве.
Патогенез
Травмы околоносовых пазух типа 1 по Gruss возникают после прямого удара по спинке носа, который смещает носовые кости и срединные стенки орбиты в межорбитальное пространство. При этом фронтальный отросток верхней челюсти смещается назад и в сторону, образуя 1-2 обломка. Травмы 2 типа формируются при ударе по костно-хрящевой части носа и центральной области лица. Они дополняются деструкцией перпендикулярной пластинки, сошника и четырехугольного хряща, что приводит к седловидной деформации наружного носа.
Переломы 3-го типа являются сопутствующим явлением при тяжелых переломах лобной кости, глазницы, верхней или нижней челюсти. 4 тип характеризуется сочетанными переломами скуловых костей и верхней челюсти, вследствие чего нижняя стенки орбиты смещается вниз. Травмы 5-го типа – это открытые повреждения, при которых происходит обширное разрушение костной ткани и ее частичная утрата через кожные дефекты.
Классификация
Основываясь на механизме получения травмы и характере ранящего предмета, все травматические повреждения параназальных синусов можно разделить на два варианта:
- Открытые. При них нарушается целостность кожных покровов, в результате чего образуются края, стенки и дно раны. В роли последнего чаще всего выступает одна из стенок синуса.
- Закрытые. Характеризуются переломом костей без разрыва покрывающей их кожи.
Согласно классификации по Gruss J. S., выделяют пять клинических типов повреждений придаточных пазух носа:
- Тип 1. Изолированное повреждение носо-глазнично-решетчатого комплекса.
- Тип 2. Переломы вышеупомянутой анатомической структуры в сочетании с травмами верхних челюстей. На основе локализации переломов выделяют 3 подтипа: центральный, центральный и правый или левый боковой, центральный и двусторонний.
- Тип 3. Массивное травматическое повреждение костного комплекса. Может комбинироваться с черепно-мозговыми травмами (подтип А) или переломами ФОР-1, ФОР-2 (подтип Б).
- Тип 4. Переломы стенок пазух с дистопией и деформацией обриты. Имеет два подтипа: с глазо-глазничным смещением (вариант А) и с глазничной дистопией (вариант Б).
- Тип 5. Травмы пазух, которые сопровождаются потерей костной ткани.

КТ ППН. Геморрагическое содержимое (красная стрелка) в левой в/челюстной пазухе, перелом (синяя стрелка) латеральной ее стенки.
Симптомы травм ППН
Сочетанные повреждения околоносовых пазух почти всегда сопровождаются сотрясением головного мозга. Клинически это проявляется разлитой головной болью, звоном в ушах, головокружением, тошнотой, рвотой или потерей сознания, обильным носовым кровотечением. Последнее требует немедленного проведения передней или задней тампонады носа. Тяжелые открытые травмы характеризуются разрывом кожи, выстоянием из раны костных обломков и визуализацией полостей синусов, быстро заполняющихся кровью.
Изолированные закрытые переломы стенок фронтальной или гайморовой пазухи могут наблюдаться и без сопутствующего сотрясения. Их основными симптомами являются ноющая боль в месте удара, которая усиливается при касании, ярко выраженный местный отек, нарушение носового дыхания, подкожные кровоизлияния и скудные кровянистые выделения из носа.
Общее состояние пациента остается удовлетворительным. Через некоторое время отечность тканей уменьшается, визуализируются внешние дефекты – углубления на лице, отвечающие западению передней стенки лобной или верхнечелюстной пазухи. В первые 24 часа температура тела может повышаться до субфебрильных цифр, затем при отсутствии бактериальных осложнений – возвращаться к нормальным показателям.
Осложнения
Все возможные осложнения делятся на две группы: гнойные и негнойные. Наиболее распространена первая группа, а именно – гнойно-полипозные воспаления лобной и решетчатой пазухи. Довольно часто встречаются гаймориты и сфеноидиты. Реже развиваются гнойные пахименингиты, эпидуральные и субдуральные абсцессы, вызванные травмами фронтального синуса. Также может наблюдаться остеомиелит костей лицевого черепа и острые гнойные поражения кожи в области травмы – рожистое воспаление, фурункулы, подкожная эмпиема.
Основная причина всех этих осложнений – отсутствие современной антибактериальной терапии. К негнойным последствиям травм относятся стойкая назальная ликворея, клапанная пневмоцефалия и склонность к регулярным кровотечениям из носа.
Диагностика
Подобные травмы диагностируются без особых сложностей. В подавляющем большинстве случаев для постановки диагноза достаточно объективного осмотра, анамнестических сведений и результатов рентгенографии. При полном обследовании, необходимом для точного определения характера травмы и возможных осложнений, используется:
- Опрос пациента. Важнейшую роль играет определение условий и механизма получения травмы. Также уточняются первичные симптомы, наличие эпизодов потери сознания, характер носовых выделений.
- Физикальный осмотр. При внешнем осмотре травматолог или отоларинголог определяет выраженность местного отека, наличие открытых ран или костной деформации. Проведение пальпации, как правило, невозможно из-за сильного болевого синдрома. При наличии глубоких ран в зонах проекции пазух осуществляется их зондирование с целью изучения глубины раневого канала и структурной целостности других стенок полости синуса.
- Передняя риноскопия. Позволяет оценить выраженность отека слизистых оболочек носовой полости и общую деформацию носовых ходов, найти участки разрывов, источники кровотечения.
- Рутинные лабораторные анализы. На фоне травм в общем анализе крови может возникать незначительное повышение уровня лейкоцитов и увеличение СОЭ. Развитие инфекционных осложнений сопровождается высоким нейтрофильным лейкоцитозом и СОЭ выше 15-20 мм/ч. При открытых травмах и массивных кровопотерях определяются признаки постгеморрагической анемии – снижение уровня гемоглобина и эритроцитов.
- Рентгенография околоносовых пазух. Показана при всех вариантах травм придаточных синусов носа. Позволяет визуализировать нарушение структурной целостности костей, образование костных обломков, их размеры и характер смещения, формирование гематом, заполнение полостей пазух кровью, наличие инородных тел. При недостаточной информативности рентгенограммы или подозрении на повреждение внутримозговых структур используется КТ и МРТ.
- Компьютерная и магнитно-резонансная томография. Проведение КТ лицевого скелета позволяет детализировать обнаруженные изменения, выявить минимальные скопления крови в пазухах и маленькие костные фрагменты, идентифицировать эмфизему орбиты и пневмоцефалию. МРТ головного мозга с контрастным усилением используется для диагностики сопутствующих повреждений головного мозга и разрывов регионарных кровеносных сосудов, поиска рентгенонегативных костных обломков.

КТ придаточных пазух носа. Тотальное снижение пневматизации правой в/челюстной пазухи на фоне нарушения целостности и элевации ее дна (красная стрелка) вблизи корней 1-го моляра (синяя стрелка).
Лечение травм ППН
Основное лечение – хирургическое. Его суть заключается в устранении наружного дефекта, восстановлении функциональных возможностей синусов и проходимости носовой полости, профилактике внутричерепных осложнений. Все используемые мероприятия разделяются на следующие группы:
- Первая медицинская помощь. Оказывается пострадавшему непосредственно на месте происшествия, включает в себя остановку кровотечения путем наложения повязки на рану, тампонаду носа, приложение к области травмы пакетов со льдом, введение обезболивающих препаратов.
- Оперативное вмешательство. Хирургическая тактика варьируется в зависимости от характера повреждений и присутствующих неврологических нарушений. В ходе операций проводится удаление некротизированных тканей, репозиция костных отломков, восстановление нормальной формы полости пазух, установка дренажных систем и другие ситуативные мероприятия. При легких закрытых изолированных травмах допускается консервативное лечение путем пункционной аспирации крови из пораженной пазухи.
- Медикаментозное лечение. Заключается в системной антибиотикотерапии препаратами широкого спектра действия, местном использовании антисептических растворов, вазоконстрикторов, антигистаминных и гемостатических средств. Сильный болевой синдром купируется введением наркотических анальгетиков. При сопутствующем сотрясении головного мозга показана дегидратационная и седативная терапия.
Прогноз и профилактика
Исход во многом зависит от степени тяжести травматических повреждений, своевременности и полноценности проведенного лечения, характера развившихся осложнений. При своевременно оказанной первой помощи, правильно проведенной операции и адекватной антибиотикотерапии прогноз благоприятный. Приблизительный срок потери трудоспособности – до 1 месяца с момента оперативного вмешательства. Профилактика включает предотвращение травматизации черепно-лицевой области, соблюдение техники безопасности на производстве, использование средств индивидуальной защиты при управлении транспортом и др.
Источник
