Перелом проксимального отдела плечевой
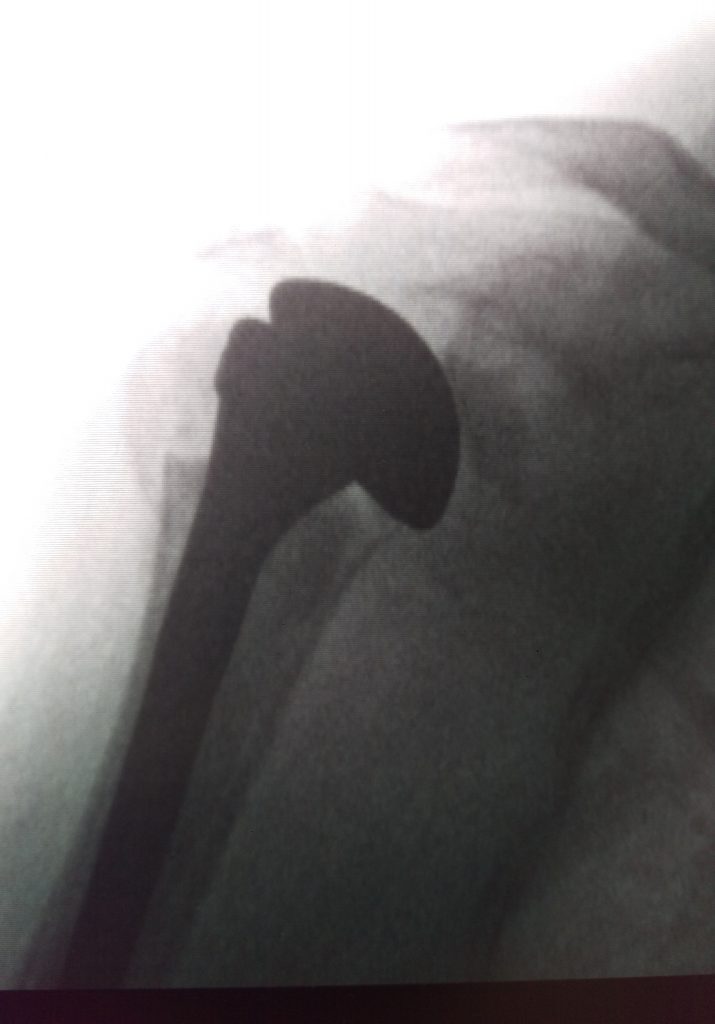
КЛИНИЧЕСКАЯ КАРТИНА
При переломах без смещения определяется местная болезненность, усиливающаяся при осевой нагрузке и ротации плеча, функция плечевого сустава возможна, но ограничена. При пассивном отведении и ротации плеча головка следует за диафизом. При переломах со смещением отломков основными признаками являются резкая боль, в области плечевого сустава имеются припухлость и кровоизлияние, нарушение функции плечевого сустава, патологическая подвижность на уровне перелома, укорочение и нарушение оси плеча. Характер перелома и степень смещения отломков уточняют при помощи рентгенограммы. Необходимо помнить о том, что перелом хирургической шейки плеча может осложниться повреждением сосудисто-нервного пучка как в момент травмы, так и при неумелой репозиции.
ДИАГНОСТИКА
Для выбора тактики лечения повреждения и прогноза этого лечения врачом проводится комплексная оценка повреждения и комплексная оценка пациента.
Комплексная оценка повреждения включает в себя:
— механизм получения травмы (низко- или высокоэнергетическая травма);
— характер травмы (исключение политравмы);
— оценка мягких тканей вокруг перелома;
— анализ повреждений сосудисто-нервных структур;
— выделение доминантного (наиболее тяжелого) перелома (повреждения);
— рентген-обследование поврежденного сегмента (-ов);
— определение уровня перелома;
— определение типа перелома
— оценка качества костной ткани (имеется ли остеопороз);
Оценка пациента включает в себя:
— возраст пациента;
— социальный статус;
— наличие сопутствующей патологии;
— предшествовавшие травмы и их исходы;
— профессия до травмы и/или функциональные требования к конечности;
— согласие больного на операцию;
— готовность к сотрудничеству (выполнение рекомендаций и следование предписанному режиму);
Повреждение сосудисто-нервных структур
Переломы проксимального отдела плеча, особенно переломовывихи, могут осложняться травмой подмышечного нерва, подмышечной артерии, шейно-плечевого сплетения, что еще более усложняет лечение и предполагает возникновение осложнений в отдаленных результатах. Сосудисто-нервные структуры повреждаются в результате действия высокоэнергетического механизма травмы. Повреждение плечевого сплетения является редким осложнением перелома проксимального отдела плечевой кости. До 50-60% больных с травматическими повреждениями плечевого сплетения имеют сопутствующее поражение прилежащих сосудов, что необходимо учитывать при выявлении того или иного осложнения.
Диагностика повреждения подмышечного нерва:
— паралич дельтовидной мышцы – невозможность отвести руку;
— потеря кожной и болевой чувствительности в области наружной поверхности плеча;
Диагностика повреждений подмышечной артерии:
— снижение кожной температуры;
— побледнение кожных покровов;
— плотный отек плеча и предплечья;
— ослабление пульса на артериях предплечья;
— обширные подкожные гематомы в над- и подключичных областях.
Клиника брахиоплексопатий зависит от локализации уровня повреждения плечевого сплетения. Дифференциальную диагностику следует проводить с изолированным нарушением подкрыльцового нерва. Симптомы повреждения предплечья включают нарушения иннервации преплечья, нарушение локтевого сгибательного и разгибательного рефлексов, нарушение функций кисти.
Рентгенологическое обследование
Для правильной оценки типа перелома и, следовательно, для выбора тактики лечения в случае травмы проксимального отдела плеча, необходимо выполнить рентген-снимки минимум в 2-х взаимоперпендикулярных проекциях. В некоторых случаях, при диагностике повреждений суставной впадины лопатки или для диагностики перелома малого бугорка плечевой кости, требуется аксиальная (подмышечная) проекция. Следует отметить, что т.н. задний вывих головки плеча очень часто сочетается с импрессионным (вдавленным) переломом заднего края суставной впадины лопатки и, в данном случае, наиболее информативной будет именно аксиальная проекция.
Кроме рентген-исследования, для диагностики повреждений проксимального отдела плеча используется КТ-исследование. Данное исследование позволяет определить вдавленные (сминающие) переломы хряща плечевой кости или отрывные переломы края суставной впадины лопатки. КТ-исследование уточняет картину перелома бугристости.
Необходимо учитывать, что результаты КТ-исследования являются наиболее полными и достоверными для диагностики внутрисуставных переломов!!!
Для уточнения диагноза повреждения мягкотканных структур проксимального отдела плеча – повреждение ротационной манжеты, повреждение капсулы плечевого сустава, повреждение Банкарта*, повреждение Хилл-Сакса*, повреждение SLAP*, используется МРТ-исследование.
— Повреждение Банкарта (Bankart) обозначает отрыв капсулы и суставной губы от суставной впадины плеча.
— Повреждение Хилл-Сакса (Hill-Sachs) – костное повреждение задненаружной части головки плеча при ударе о край суставной впадины после вывиха.
— Повреждение СЛАП (SLAP – Superior Labrium Anterior-Posterior lesion) – места повреждения суставной впадины плеча. Относится к отрыву инсерции длинной головки бицепса, который прикрепляется в верхней части суставной губы и при отрыве тянет ее с собой, при этом отрывая спереди и сзади от инсерции.
Источник
Переломы проксимального отдела плечевой кости составляют 4-5% всех переломов и являются наиболее частым повреждением плечевого пояса. По мнению Nordqvist и Petersson, на долю переломов проксимального отдела плеча приходиться около 53% от всех значительных повреждений плечевого пояса.
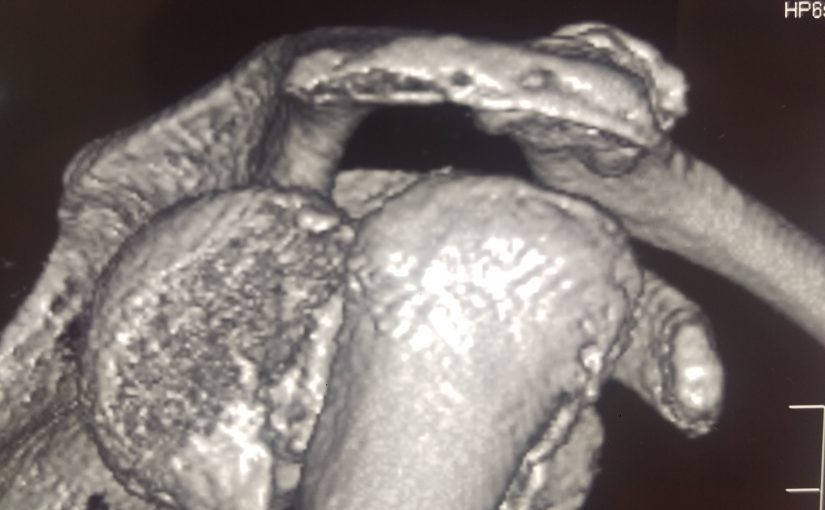
Переломы большого и малого бугорков могут встречаться как изолировано, так и в составе оскольчатых повреждений проксимального отдела плечевой кости. Большинство авторов считают, что смещение большого бугорка в задневерхнем направлении на 5 мм может привести к клинически выраженному импиджменту. При переломах без смещения или при минимальном смещении (менее 5 мм) основным методом является консервативное лечение.
Клиническое обследование
Клиническое течение переломов проксимального отдела плечевой кости зависит от их характера. Большинство этих переломов возникают у пожилых пациентов в результате травмы, низкоэнергетического повреждения при падении, но встречаются и изолированные переломы большого и малого бугорков у более молодых пациентов. Переломы бугорков обычно встречаются у мужчин между вторым и пятым десятилетиями жизни, у подростков с открытой зоной роста плечевой кости.
Характер перелома определяется механизмом повреждения. Определено, что более 50% переломов большого бугорка случаются на фоне переднего вывиха плеча. Эксцентрическая нагрузка на бугорки, возникающая в результате падения на вытянутую руку, является причиной авульсионных переломов и может способствовать последующему смещению. Переломы малого бугорка – редкие повреждения, встречаемые у молодых людей. Рука обычно находиться в положении отведения и наружной ротации. Сильное напряжение подлопаточной мышцы приводит к отрыву бугорка.
Другой механизм перелома малого бугорка – задний вывих плеча.
Клинический осмотр
При переломах проксимального отдела плечевой кости часто имеется выраженный отёк. Вниз по руке, на грудную клетку и в подмышечную впадину распространяются экхимозы. Обязательным является поиск сопутствующих повреждений.
По данным электромиографии 67% всех пациентов с переломами проксимального отдела плечевой кости имеют признаки неврологических нарушений. Чаще повреждается подмышечный (58%) и надлопаточный (48%) нервы.
Симптомы при изолированном переломе малого бугорка: боль, возникающая при пассивной наружной ротации, при внутренней ротации с сопротивлением и болезненность при пальпации в данной области. Состоятельность сухожильно-мышечного комплекса можно оценить с помощью тестов отрыва и прижатия к животу (поскольку сухожилие подлопаточной мышцы прикрепляется к костной структуре, имеющей повреждение).
Визуализация
Лучевая диагностика является обязательной при переломах проксимального отдела плечевой кости. Первичная рентгенография выполняется по Neer: в переднезадней, лопаточной «Y» и аксиллярной проекциях. Оценка линии перелома и смещения фрагментов может представлять сложность, вследствие особенностей анатомии проксимального отдела плечевого сустава.
При неэффективности рентгенограмм, эффективной может быть КТс трёхмерной реконструкцией. При переломах большого бугорка наиболее точное измерение величины смещения возможно по рентгенограммам, полученным в передне-задней проекции в положении наружной ротации и с 15° каудальным наклоном. Большие смещенные фрагменты большого бугорка – передне-задняя проекция, меньшие – аксиллярная проекция.
С помощью МРТвыявляют скрытые переломы бугорков без смещения. Zanetti отметил, что у пациентов с подозрением на повреждение вращательной манжеты уровень скрытых переломов равен 38%.
Классификация
Neer предложил четырёх фрагментарную классификацию переломов проксимального отдела плечевой кости, которая получила распространение по причине свой простоты.
Плюсы:
- Концептуальное представление о характере перелома, выделяется несколько его типов.
Минусы:
- Плохая согласованность заключений различных исследователей
- Воспроизводимость одного исследователя
Лечение перелома плечевой кости
Консервативное:
На конечный результат могут оказывать влияние наличие сопутствующих повреждений, соблюдение режима реабилитации и функциональный статус.
Хорошие и отличные результаты были отмечены при переломах большого бугорка без или с незначительным смещением. Пациенты с переломами малого бугорка без значительного смещения костного фрагмента могут быть успешно вылечены консервативно.
Оперативное:

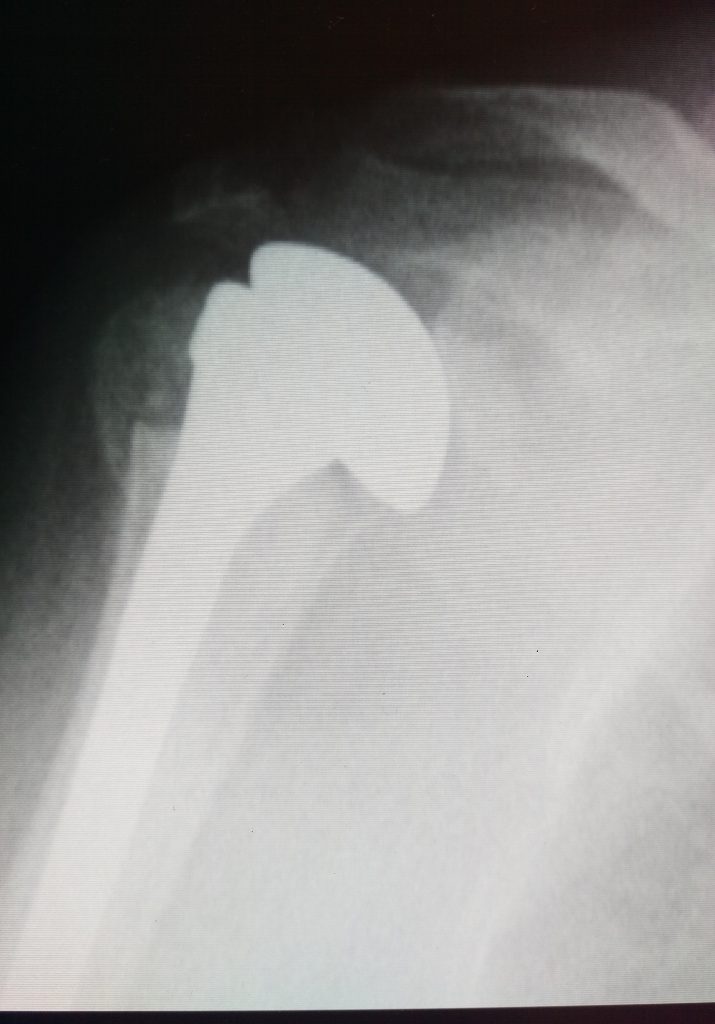
Обоснованность показаний к оперативному лечению переломов проксимального отдела плечевой кости зависит от таких факторов:
- Характер перелома
- Возраст пациента
- Состояние костной ткани
- Наличие соматической патологии
- Уровень активности
- Доминантность конечности
- Мотивация к выздоровления
- Давность травмы
Смещение более 5 мм необходимо устранять хирургически. Оперативное лечение изолированных переломов малого бугорка характеризуется индивидуальностью подхода.
Реабилитация после перелома плечевой кости
Послеоперационный режим и программа реабилитации разрабатывается индивидуально. В течение первых шести недель конечность иммобилизируется, а упражнения включают пассивные движения. Через шесть недель разрешают активные движения, которые выполняют в течение последующих четырёх недель. Силовые упражнения разрешают не ранее десяти недель.
Осложнения
К осложнениям переломов бугорков относятся:
- Инфекция
- Неправильная консолидация
- Несращение
- Адгезивный капсулит
- Некорректная репозиция
- Ятрогенные повреждения
Источник
Определение
Перелом проксимального отдела плечевой кости – это нарушение целостности костной структуры на уровне головки, шейки и проксимальной трети диафиза плечевой кости.
Классификация
Классификация типов переломов проксимального отдела плечевой кости по Neer:
- Вовлекающие анатомическую шейку
- Вовлекающие большой бугорок
- Вовлекающие малый бугорок бугорок
- Проходящие через хирургическую шейку плечевой кости или проксимальную треть диафиза.
По количеству фрагментов костной ткани:
1 компонентный перелом – отсутствуют признаки смещения фрагмента (смещения отломка более 1 см или угловая деформация более 45о)
2 компонентный перелом – один фрагмент дислоцирован на более чем 1 см или наличие угловой деформации более 45о
3 компонентный перелом – два фрагмента дислоцированы на более чем 1 см или наличие угловой деформации более 45о
4 компонентный перелом – три фрагмента дислоцированы на отломка более чем 1 см или наличие угловой деформации более 45о
Виды переломов большого бугорка плечевой кости:
- Авульсионный перелом области основания большого бугорка плечевой кости
- Оскольчатый вертикальный перелом
- Вдавленный перелом
Однокомпонентный перелом большого бугорка плечевой кости по степени смещения:
- Без четко определяемого смещения, до 5 мм смещения вверх, до 10 мм смещения назад (выявляется только на КТ или МРТ)
- Определяемое смещение (выявляется на рентгенографии).
Патогенез
Чаще встречается в результате падения на отведенную руку. Обычно возникает перелом хирургической шейки, возможно вовлечения большого, маленького бугорка, суставной поверхности головки плечевой кости. Возможно повреждение подмышечного нерва, подмышечных сосудов, развитие остеонекроза. Перелом большого бугорка встречается в 40% переломов проксимальных отделов плечевой кости и в 10% случаев переднего вывиха. 80% переломов шейки – однокомпонентные.
Эпидемиология
При возрасте до 40 лет — M > Ж, а при возрасте более 50 лет — Ж > M. У пациентов старшей возрастной группы связано с остеопенией, у молодых пациентов с высокоэнергетической травмой. Среди молодых пациентов чаще встречается у мужчин, в пожилом возрасте у женщин (как следствие остеопороза). Составляет 2-3% от всех переломов верхней конечности, 1% от всех типов переломов.
Визуализация
Рентгенография, КТ, МРТ.
Клинические проявления
Резкая боль после травмы, отек, возможна гематома в области периартикулярных мягких тканей, патологическая подвижность.
Лучевая диагностика
Рентгенография
Для корректной интерпретации перелома необходимы снимки в трех проекциях.
Линии перелома могут быть трудноразличимы при остеопении, ожирении, перекрывающихся фрагментах или отсутствии смещения. Линии вдавленного перелома в некоторых случаях могут быть схожи со склеротическими. Возможно определение липогемартроза.
КТ-семиотика
Четко определяются линии переломов, исследование помогает точно измерить угловую деформацию, более чувствительно чем рентгенография к переломам без смещения. Так же возможно определение липогемартроза, наличия ассоциированных повреждений суставной поверхности лопатки. Исследование эффективно для определения тактики хирургического лечения.
МРТ-семиотика
Т1-ВИ: гипоинтенсивные линии перелома, оценка степени смещения.
Т2 FS: гипоинтенсивные линии перелома на фоне гиперинтенсивного трабекулярного отека, помогает выявить разрывы сухожилий ротаторной манжеты и связок, а также наличия перелома большого бугорка плечевой кости без смещения.
Дифференциальный диагноз
- Вывих в плечевом суставе;
- Перелом суставной поверхности лопатки;
- Зоны роста;
- Перелом Хилла-Сакса;
- Признаки трабекулярного отека вследствие слабого подавления сигнала от жировой ткани при дифференциальной диагностике перелома большого бугорка плечевой кости;
- Кисты как следствие энтезопатии.
Рис. 1А: Т1-ВИ, линия перелома без смещения фрагмента в режиме T1 (черная стрелка).
Рис. 1Б: Т2-ВИ FS, линия перелома на фоне трабекулярного отека в режиме Т2 stir (белая стрелка).
Рис. 2А: Т2-ВИ FS, линия перелома (белая стрелка) вдоль анатомической шейки плечевой кости на фоне трабекулярного отека, компоненты перелома (черные стрелки).
Рис.2Б: Т1-ВИ, четрырехкомпонентный перелом (черные стрелки) проксимального отдела плечевой кости со смещением фрагментов, трабекулярным отеком и отеком окружающих мягких тканей.
Пример описания
Описательная часть: выявляется линия перелома в основании большого бугорка плечевой кости на фоне трабекулярного отека, без смещения фрагмента.
ЗАКЛЮЧЕНИЕ: Однокомпонентный перелом большого бугорка плечевой кости без четко определяемого смещения фрагмента.
Список использованной литературы и источников
- Diagnostic Imaging: Muskuloskeletal: Trauma / [edited by] D.G. Blankenbaker, K.W. Davis. 2nd edition. ELSEVIER. Philadelphia, 2016. – P.1122. ISBN: 978-0-323-39253-2.
- Differential Diagnosis in Musculosloskeletal MRI / [edited by] G.M. Hollenberg, E.P. Weinberg, S.P. Meyers. Thieme Medical Publishers, Inc. New York, 2015. – P.657. ISBN 978-1-60406-683-8.
- MRI of the Musculoskeletal System / [edited by] T.H. Berquist. 6th edition. Lippincott Williams & Wilkin. Philadelphia, 2013. – P. 173. ISBN 978-1-4511-0918-4.
- Musculoskeletal Imaging / [edited by] B.J. Manaster, D.A. May, D.G. Disler. 4th edition. ELSEVIER. Philadelphia, 2013. – P.590. ISBN: 978-0-323-08177-1
- Muskuloskeletal Imaging / [edited by] Th.L. Pope, Jr. at all. 2nd edition. ELSEVIER. Philadelphia, 2015. – P.1291. ISBN: 978-1-4557-0813-0.
Источник
