Перелом поперекових хребців
Ушкодження хребта на грудному та поперековому рівнях характеризуються великою різноманітністю порушень цілісності вертебральних і паравертебральних анатомічних структур, які часто локалізуються в ділянці XI, XII грудних та І і II поперекових хребців – у зоні переходу ригідного грудного відділу в мобільний поперековий відділ.
При різкому і надмірному згинанні виникають ізольовані розриви надостьових і міжостьових зв’язок, переломи остистих відростків. Внаслідок прямої дії та раптового надмірного скорочення квадратного м’яза попереку, що прикріпляється до 12 ребра і поперечних відростків I–IV поперекових хребців, відзначаються переломи поперечних відростків.
В результаті безпосереднього докладання сили або перерозгинання хребта може виникнути перелом дужок без зсуву і зі зсувом у бік хребтового каналу, що призводить до пошкодження спинного мозку і його елементів.
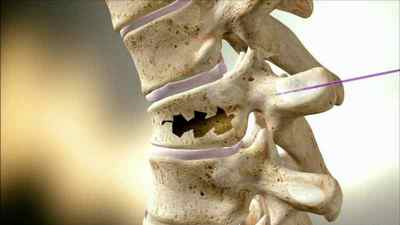
Найчастіше зустрічаються переломи тіл хребців (компресійні, компресійно- уламкові, вибухові) і переломовивихи хребців, при яких ушкоджуються передні і задні структури, особливо в грудо-поперековому відділі, що виникають в результаті непрямої травми: осьове навантаження на хребет із згинанням або згинанням та обертанням (рис. 5.10). При цьому нерідко виникають нестабільні форми пошкоджень з утворенням кіфозу та зсувом тіла вищерозташованого хребця відносно нижчерозташованого, що призводить до деформації хребтового каналу і пошкодження його структур.

Рис. 5.10. Уламковий (“вибуховий») перелом тіла поперекового хребця
Хворі з підозрою на пошкодження хребта потребують ретельного і комплексного обстеження, яке включає з’ясування анамнезу (обставини травми), в якому особливе місце приділяється механізму травми, клінічне обстеження і використання додаткових методів обстеження.
Клінічне обстеження
При проведенні клінічного обстеження пацієнта з пошкодженням хребта у свіжих випадках слід повністю виключити насильницькі рухи голови і тулуба, особливо осьове навантаження на голову і п’яти, оскільки вони можуть посилювати травматичні зміни з боку хребта і анатомічних утворень хребтового каналу. Наявність саден, гематом, деформацій, відомості про механізм травми можуть допомогти у виявленні місць можливих ушкоджень.
Найчастішим клінічним симптомом є біль, який спочатку може бути розлитим, а потім поступово обмежується зоною пошкодження. Інтенсивність болю може бути різною, залежить не тільки від тяжкості кісткових пошкоджень, але і від травми м’якотканинних структур хребта. Нерідко, особливо при поєднаній травмі, хворий не звертає увагу лікаря на біль в ділянці хребта, що призводить до діагностичної помилки і можливості появи або поглиблення неврологічних ускладнень у різні терміни після травми.
Залежно від рівня пошкодження хребта біль може іррадіювати в потиличну ділянку, руку, між лопатками, уздовж хребта, в ділянку сідниць і нижні кінцівки, а також в ділянку передньої черевної стінки. При нестабільних пошкодженнях біль різко посилюється при щонайменшому русі.
Клінічне обстеження хворого з пошкодженням хребта проводять у положенні лежачи на жорсткій основі. При огляді звертає на себе увагу вимушене положення голови у вигляді її згинання, нахилу убік, повороту, зникає шийний лордоз, з’являється кіфоз. Руйнування опорних структур хребтово-рухового сегменту в шийному відділі може виявлятися нестійкістю голови, при якій виділяють тяжкий ступінь – голова хворого не тримається і падає (симптом «гільйотинування»). При середньому ступені хворий підтримує голову руками, а при легкому ступені нестійкості пацієнт утримує голову нерухомо по відношенню до тулуба («голова статуї»). При травмах грудного і поперекового відділів під час огляду спини звертають увагу на зміну фізіологічних кіфозу і лордозу, появу бічної деформації, напруження паравертебральних м’язів у вигляді валів уздовж остистих відростків пошкодженого відділу. Це є рефлекторною реакцією, що запобігає патологічній рухливості і зміщенню відламків. Пальпацією (поверхневою або глибокою) по лінії остистих відростків визначається рівень пошкодження, а в паравертебральних зонах – стан довгих м’язів спини і болючість поперечних відростків при їх переломах. При переломах поперечних відростків поперекових хребців також відзначається посилення болю при спробі підняти випрямлені ноги, а найбільша болючість виникає при нахилі в здоровий бік. Тяжкі травми грудо-поперекового відділу хребта можуть виявлятися клінікою «гострого живота» («псевдоабдомінальний синдром» – біль у ділянці живота і навіть певне напруження передньої черевної стінки), що пояснюється подразненням сонячного сплетення і поза- черевною гематомою. У деяких випадках диференційна діагностика може стати важким завданням, вимагаючи динамічного спостереження, а в сумнівних випадках не виключено навіть застосування діагностичного лапароцентезу (лапароскопії).
Після огляду та пальпації слід перейти до перевірки усіх видів чутливості та можливості рухів у суглобах верхніх та нижніх кінцівок. Наявність неврологічних порушень свідчить про ускладнене ушкодження, високу ймовірність нестабільності на відповідному рівні. При переломах поперечних відростків не виключено посилення болю при піднятті прямих ніг у положенні лежачи на спині аж до виникнення симптому «прилиплої п’яти» – неможливості відірвати п’яту прямої ноги від поверхні.
Ускладнені закриті пошкодження хребта можуть виявлятися такими клінічними формами:
- • струс спинного мозку – найлегша форма пошкодження спинного мозку, при якій спостерігаються тільки функціональні порушення, що повністю регресують у терміни від кількох хвилин до 5-7 днів після консервативного лікування;
- • забій спинного мозку – поряд з функціональними порушеннями спостерігаються необоротні морфологічні зміни у вигляді контузійних осередків або анатомічного розриву спинного мозку. Клінічно забій спинного мозку в гострому періоді травми виявляється спінальним шоком із симптомами повного порушення провідності та анестезії нижче рівня пошкодження;
- • здавлення спинного мозку – може бути зумовлене здавленням кістковими фрагментами або елементами пошкодженого міжхребцевого диска, внутрішньохребтовою гематомою (епідуральної, субдуральної, інтрамедулярної локалізації).
За часом розвитку здавлення спинного мозку підрозділяють на:
- • гостре здавлення – виникає у момент травми і клінічно не відрізняється від забою спинного мозку;
- • раннє здавлення – розвивається протягом кількох днів після травми і виявляється появою та поглибленням неврологічного дефіциту;
- • пізнє здавлення – виявляється через місяці та роки після травми і зумовлене утворенням надмірної кісткової мозолі, рубцево-спайковим процесом у хребтовому каналі. Клінічно виявляється прогресуючою мієлопатією з наявністю провідникових і сегментарних розладів.
Клінічні прояви ускладненої травми хребта
Ушкодження спинного мозку залежно від клінічних проявів і ступеня порушення провідності можуть підрозділятися на:
- • синдром повного порушення провідності спинного мозку нижче рівня пошкодження;
- • синдром часткового порушення провідності, (ЦО клінічно виявляється парезом або паралічем м’язів, арефлексією, розладами чутливості нижче рівня пошкодження спинного мозку, розладами функції тазових органів;
- • сегментарні порушення у вигляді парезу м’язів, гілорефлексіі, розладів чутливості в зоні пошкодження.
В результаті пошкодження спинного мозку може наступити спінальний шок («фізіологічне» переривання спинного мозку), що клінічно виявляється тимчасовим пригніченням рефлекторної діяльності, млявим паралічем, повною втратою чутливості та розладом функції тазових органів (затримка сечовипускання), трофічними розладами, можливість у постраждалого діафрагмального типу дихання. Явища спінального шоку посилює відсутність стабільності хребта, неусунена компресія спинного мозку кістковими відламками, гематомою або чужорідним тілом. Характерною рисою даного синдрому є оборотний розвиток неврологічних порушень.
У цьому плані актуальним є питання диференціальної діагностики між травматичним і нейрогенним шоком, особливо при політравмі. На відміну від типового травматичного шоку, шкірні покриви рук та стоп, як правило, теплі, при обстеженні виявляється гіпотонія та брадикардія. Такі розбіжності, насамперед, пов’язані з тим, що причиною нейрогенного шоку є порушення неврологічної регуляції, тоді як типові прояви травматичного шоку реалізуються через інші патогенетичні механізми.
Додаткові методи обстежень
Після проведеного клінічного обстеження в діагностичний алгоритм включаються додаткові методи дослідження, що уточнюють рівень і характер пошкодження структур хребта. Діагностичний алгоритм комплексу інструментальних досліджень у гострому періоді спінальної травми починається з виконання рентгенограми (спондилограми) у двох стандартних (передньо- задній і боковій) проекціях, що дозволяє судити про наявність або відсутність пошкодження кісткових структур хребта, але не дає інформації про стан м’якотканинних утворень хребта (рис. 5.11).
Для виявлення пошкоджень у ЗОНІ С1-С2 хребця необхідні рентгенограми в прямій проекції через відкритий рот. Наявність неврологічних порушень і рентгенологічних ознак пошкодження кісткових структур хребта вимагає обов’язкового подальшого дослідження хребта за допомогою методу рентгенівської комп’ютерної томографії (КТ) і магнітно-резонансної томографії (МРТ), що дозволяє уточнити рівень і ступінь пошкодження спинного мозку, м’яких тканин, міжхребцевих дисків (рис. 5.12).
Також для уточнення діагнозу застосовуються висхідна або низхідна мієлографія, КТ-мієлографія, люмбальна пункція для визначення прохідності субарахноїдального простору та складу ліквору (рис. 5.13).

Рис. 5.11. Визначення ступеня компресії тіла хребця (відповідно I, II та III ступінь) згідно з рентгенограмою у боковій проекції

Рис 5.12. Комп’ютерна томографія поперекового відділу хребта на сагітальному (А) та аксіальному (В) зрізах. Відзначається компресійно-уламковий перелом тіла L хребця, посттравматична кіфотична деформація, стеноз (звуження) хребтового каналу (стрілки)
Источник
Анатомічно хребетний стовп людини влаштований так, що область попереку є найбільш вразливою і схильною до травмам.В Це пов’язано з тим, що саме в попереку знаходиться центр ваги, і на ньому сконцентрована вся вертикальне навантаження, що припадає на хребет.
Слід зазначити, що поперек є самим рухомим відділом хребта і коли запасу міцності її хребців не вистачає, щоб протистояти вертикальному стиску, відбувається компресійний перелом.
Що таке компресійний перелом хребта
Компресійний перелом — ця травма хребта, викликана надмірним тиском (компресією) на тіла хребців.
В результаті цього впливу найслабший хребець стискається сусідніми хребцями і деформується. Спостерігається зменшення висоти стисненого хребця, хребет при цьому зміщується в бік пошкодження, що стає причиною його викривлення.  Компресійний перелом хребта
Компресійний перелом хребта
В результаті компресії тіла хребців нагадують своєю формою клин, гострий кут якого звернений у бік спинномозкового каналу.
При значній деформації задня частина здавленого хребця може порушити цілісність спинномозкового каналу і пошкодити спинний мозок. Це найнебезпечніший і в той же час найпоширеніший варіант зустрічаються травм. Будь-яке пошкодження спинного мозку, тягне за собою неврологічні проблеми і ускладнює подальше лікування.
Причини виникнення
Компресійний перелом в поперековому відділі хребта відбувається при надмірних осьових навантаженнях. Це може бути наслідком стрибка з висоти на ноги або падіння на куприк, забиття, отриманого при пірнанні, або падіння на голову важкого предмета (при виробничих травмах).
Хвороби, що викликають зміни структури хребців:
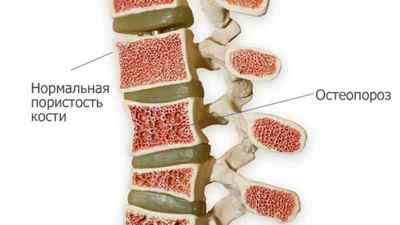 Остеопороз — одна з причин компресійного перелому хребта
Остеопороз — одна з причин компресійного перелому хребта
Симптоми
Характер основних симптомів залежить від місця розташування деформованого хребця і від причини, що викликала травму.
Ознаки та наслідки переломів хребців поперекового відділу в результаті механічної дії:
- різкий біль в області попереку в момент перелому, може віддавати в ногу і в руку потерпілого;
- з плином часу больові відчуття набувають постійного ниючий характер, посилюються при ходьбі і в положенні сидячи;
- набряк місця пошкодження, поява гематом, пошкодження шкірних покривів (синці, садна).
При пошкодженні нервових тканин, до перерахованих вище симптомів додаються симптоми, пов’язані з неврології:
- м’язова слабкість;
- погіршення чутливості;
- оніміння або параліч нижніх кінцівок;
- втрата контролю над тазовими органами;
- порушення рухової активності.
Симптоматика компресійного перелому в поперековому відділі при деструктивних хворобах хребта:
- інтенсивність болю збільшується з плином часу по наростанню;
- спочатку біль має слабко виражені ниючий характер;
- гострий біль проявляється на пізніх стадіях захворювань, в разі онкології — при поширенні метастаз в області хребта.
Діагностика
Для побудови повної клінічної картини перелому проводять такі інструментальні дослідження і огляди:
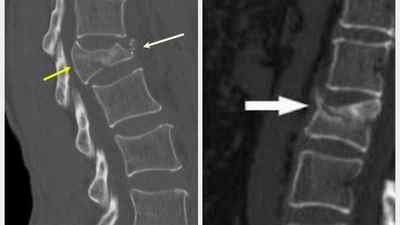 Компресійний перелом хребта на рентгені
Компресійний перелом хребта на рентгені
Перша допомога
Правильна транспортування потерпілого в медичний заклад — основа успішного лікування та швидкого відновлення після травми:
Лікування
Скільки часу зростається і заживає компресійний перелом поперекового хребця? Переломи, отримані в результати травми, без серйозних ускладнень, лікуються протягом чотирьох місяців.
Якщо присутні неврологічні симптоми, то і лікування компресійного перелому поперекового відділу хребта потребують більш тривалого часу. Для літніх людей цей термін теж буде більше, так як кістковий апарат вже значно ослаблений і повільно відновлюється.
Хворий повинен дотримуватися постільного режиму, виключається будь-яке навантаження на хребет. Місце перелому фіксують корсетом або гіпсової повязкой.В Немає ніякого принципового відмінності в тому, як лікувати перелом першого поперекового хребця від лікування будь-яких інших хребців поперекового відділу.
Медикаментозна терапія
Лікування компресійного перелому за допомогою медикаментозної терапії включає наступні групи препаратів:
На першому етапі лікування проводять знеболення і запобігають розвитку запалення. Далі для відновлення кісткової і хрящової тканини призначають прийом хондропротекторів, вітамінно-мінеральних комплексів. 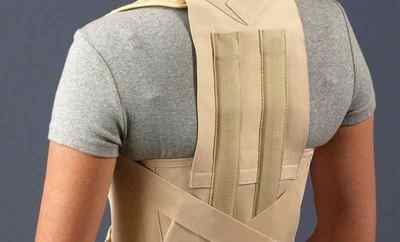 Корсет при переломі хребта
Корсет при переломі хребта
У найбільш важких випадках з пошкодженням нервових закінчень і судин, додатково призначають:
Фізіотерапевтичні процедури
При комплексній терапії хворому призначають фізіотерапевтичні процедури з метою прискорення темпів відновлення деформованих хребців. Дані методи сприяють регенерації кісткової тканини, відновлення тонусу м’язів, покращують мікроциркуляцію в тканинах.
При нескладних формах перелому лікувальну фізкультуру починають вже в перший тиждень після травми в формі дихальної гімнастики і обертання суглобами рук і ніг.
Далі вправи стають складніше, але все ще виконуються в горизонтальному положенні під контролем інструктора з ЛФК. Виконувані вправи націлені на зміцнення м’язового корсету спини і м’язів ніг. У цей період хворому показаний масаж кінцівок.
Через 2 місяці, коли пацієнт починає самостійно ходити, вправи виконуються у вертикальному положенні, і призначається масаж спини.
Хірургічне втручання
Оперативне втручання показано при стисненні нервових корінців, пошкодженні спинного мозку, загрози паралічу або втрати функцій найважливіших органів.
Для корекції висоти хребта в хірургії застосовують два передових методу:
До традиційних методів хірургії поперекового відділу хребта відносяться:
Реабілітаційний період
 При перших симптомах патології рекомендується відразу звернутися до лікаря
При перших симптомах патології рекомендується відразу звернутися до лікаря
Будь-які фізичні навантаження слід починати не раніше, ніж через 4 місяці після травми, а протягом 6 місяців заборонено тривалий час перебувати в положенні сидячи.
Реабілітаційні заходи в післяопераційний і посттравматичний період повинні бути орієнтовані на такі цілі:
В якості методів реабілітації після перелому хребта, а саме — поперекового відділу, призначають лікувальну фізкультуру, фізіотерапевтичні процедури, масаж, голкотерапію і мануальну терапію.
Наприклад, лікування вдома перелому 1 і 4 поперекового хребця також буде направлено на підготовку опорно-рухового апарату до тривалих вертикальних навантажень за допомогою ЛФК.
Висновок
Слід пам’ятати, що після травми протягом одного року необхідно регулярно проходити контрольні обстеження, щоб стежити за процесом відновлення кісткової тканини в області пошкодження.
Комплексна терапія і грамотно вибудувана програма реабілітації дозволить звести до мінімуму наслідки отриманої травми при відсутності ускладнень, пов’язаних з ураженням спинного мозку.
Загрузка…
Источник
