Перелом пальца некроз
Èñòîðèÿ 1. Ïðî ñòðàííûõ ëàáîðàíòîâ
Âðà÷è âñå âðåìÿ ïèøóò ïðî ñòðàííûõ ïàöèåíòîâ, íî èíîãäà è ñàìè âðà÷è, è äðóãîé ïåðñîíàë áûâàþò íå ìåíåå ñòðàííûìè.
Íàïðèìåð, ðàáîòàëà ó íàñ ëàáîðàíòêîé íåäîëãî æåíùèíà À, 45 ãîäêîâ, âðîäå âçðîñëàÿ, íî ñêàíäàëüíàÿ. Ãðóáèëà ïàöèåíòîì íàïðàâî è íàëåâî, ðóãàëàñü ñ àäìèíèñòðàòîðàìè è ò.ä. Ñòî ðàç ãîâîðèëè ýòî ÷àñòíàÿ êëèíèêà, òóò òàê íåëüçÿ (äà è âîîáùå íèãäå òàê íåëüçÿ), íî íåò, âñå áåç òîëêó. Êîðî÷å, ÷åðåç ïàðó ìåñÿöåâ åå ïîïðîñèëè. Óñòðîèëàñü â äðóãóþ êëèíèêó, áþäæåòíóþ. Òàì ðàáîòàåò çíàêîìàÿ ðåíòãåíîëîã, êîòîðàÿ ãîâîðèò, ÷òî òàì òîæå ñàìîå + åùå ÷óäèò: òî âûëüåò ðåàãåíòû äëÿ ïðîÿâêè ïëåíêè è æäåò, ïîêà ïðèäóò íîâûå. Òî ñêðóòèëà ñ àïïàðàòà êàêóþ-òî ãàéêó. Òî èìèòèðóåò ïî÷å÷íûå êîëèêè. È ýòî âñå â 45 ëåò! Êîðî÷å, íå ëþáèò ðàáîòàòü.
Åùå îäèí ïàðåíü åñòü, õîðîøî, ÷òî ïðèõîäÿùèé. Çàïàøèíà îò íåãî ñòîèò ëþòûé, êàê áóäòî íå ìîåòñÿ ñîâñåì. Íàìåêàëè, çàâ ñ íèì ãîâîðèë áåñïîëåçíî.
Íó è âèøåíêà íà òîðòå æåíùèíà ëåò 37, Ñ, ýòî êîíå÷íî óíèêóì. Âçÿëè åå êàê ñîâìåñòèòåëÿ, è òóò íà÷àëîñü. Ìîæíî ÿ ïîðàíüøå óéäó, à äàâàéòå ìíå ýòî ñäåëàåì, à äàâàéòå ìíå ýòî ñäåëàåì. Òî íà÷èíàåò ïðî ñâîèõ ìóæèêîâ ðàññêàçûâàòü, òî ñîáèðàåòñÿ áåðåìåíåòü, òî îò îäíîãî ê äðóãîìó óõîäèò, òî åé êîëëåêòîðû ïèøóò ÷òî óáüþò ðåáåíêà è ïîêàçûâàåò ñìñ-êè êîðî÷å, æåñòü. Òîæå íåäîëãî ïîðàáîòàëà, ïîïðîñèëè åå, óñòðîèëàñü â áþäæåòíóþ. ×åðåç íåäåëþ ïðèõîäèò ê íàì äåëàòü ðåíòãåí øåè. ×òî, ñïðàøèâàåì, ñëó÷èëîñü? Ïîäðàëàñü ñ äðóãèì ëàáîðàíòîì. Øòà??? Çà÷åì? Ìû ïîñïîðèëè ñ íèì ïðî äîçû, êîòîðûå èçëó÷àþò àïïàðàòû.  èòîãå, òîò ëàáîðàíò ðàññêàçàë, ÷òî îíè ïðîñòî ãîâîðèëè, îíà ïñèõàíóëà , óïàëà è áèëàñü ãîëîâîé îò ïîë, ïîòîì âûáåæàëà è ñòàëà âñåì ðàññêàçûâàòü, ÷òî îí åå äóøèë. Åùå ÷óòü ïîçæå âûÿñíèëàñü, ÷òî îíà óæå ëåò 15 ñîñòîèò íà ó÷åòå â ïñèõ äèñïàíñåðå, î ÷åì óìàë÷èâàëà ïðè òðóäîóñòðîéñòâå.
Èñòîðèÿ 2. Ïðîáëåìíûå ïåðåëîìû è ëþäè, íå çíàþùèå î ïåðåëîìàõ
Åñòü äâà òèïà ëþäåé ïåðâûå áåãóò ïî êàæäîìó ïîâîäó, âòîðûå — òåðïÿò äî ïîñëåäíåãî, ïîêà íå ñòàíåò ïëîõî. È òå, è äðóãèå äîñòàâëÿþò íåìàëî õëîïîò. Ïåðâûå ïîòîìó ÷òî êàæäûé äåíü ìû ïðîâîäèì êó÷ó èññëåäîâàíèé, êîòîðûå íå íóæíû êòî-òî ñòóêíóë ïàëåö, îí äàæå íå ïîñèíåë, íî íóæíî èäòè â òðàâìó è äåëàòü ðåíòãåí. Êòî-òî çàïíóëñÿ îá êîòà, êòî-òî ùåëêàë ïàëåö è «îí ùåëêíóë êàê-òî íå òàê êàê îáû÷íî, è ÿ î÷åíü ïåðåæèâàþ». Êîðî÷å, ñëó÷àè ðàçíûå.
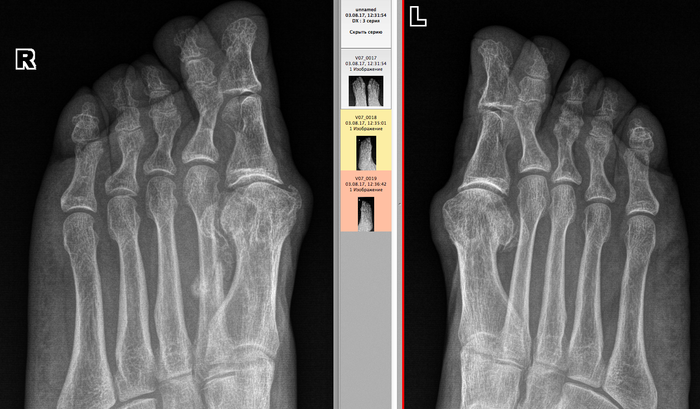
Åùå èíòåðåñíåå âòîðûå. Òåðïÿò, òåðïÿò, ïîòîì ïðèõîäÿò ñ ïîëóñðîñøèìèñÿ ïåðåëîìàìè è îïóõøèìè êîíå÷íîñòÿìè.  ïðèìåðó, â àâãóñòå áûëà æåíùèíà, êîòîðàÿ â èþíå ñëîìàëà 2 ïëþñíåâóþ êîñòü íà ïðàâîé ñòîïå, íî íå çíàëà îá ýòîì. Îïèñûâàåò òðàâìó òàê: ñòóêíóëà, ïàðó äíåé ïîáîëåëà, ïîòîì íå áîëèò. Ïîåõàëà îãîðîä òÿïàòü îïÿòü áîëèò. Äîìà ñèæó íå áîëèò. Äåëàåì åé ñíèìîê, òàì òàêàÿ êàðòèíà (ñíèìîê ïîëäíÿ èñêàë ïî ðàçíûì òåãàì â àðõèâå):
È â êîñûõ ïðîåêöèÿõ (ñêðèí ÷òîá ðÿäîì áûëè):

Âîò ýòîò êðóãëûé êîñòíûé íàðîñò ýòî ïåðèîñòàëüíàÿ ìîçîëü, ò.å. êîñòíàÿ òêàíü, êîòîðàÿ íàðàñòàåò âîêðóã ïåðåëîìà, ÷òîáû îí ñðîññÿ. Ïðè ãèïñîâîé èììîáèëèçàöèè îòëîìêè âñå âðåìÿ â îäíîì ïîëîæåíèè, êîñòíàÿ ìîçîëü î÷åíü ìàëåíüêàÿ, îáû÷íî ýíäîñòàëüíàÿ (âíóòðåííÿÿ), à çäåñü îíà îãðîìíàÿ. À âñå ïîòîìó, ÷òî êàê òîëüêî îíà íà÷èíàåò ñðàñòàòüñÿ, æåíùèíà äâèãàåò íîãîé, õîäèò, îòëîìêè äâèæóòñÿ îòíîñèòåëüíî äðóã äðóãà, è ðàñõîäÿòñÿ îïÿòü. Ìîçîëü ðàçðàñòàåòñÿ øèðå, ÷òîáû ïåðåëîì âñå-òàêè ñðîññÿ. Ïîýòîìó ìîçîëü òàêàÿ áîëüøàÿ è åñòü, ÷òî äâà ìåñÿöà ñðàñòèñü íå ìîæåò áåç ãèïñà.  ãèïñå áû ñðîñëîñü çà 3-4 íåäåëè, à òóò äàæå ïî èñòå÷åíèè 2 ìåñÿöåâ ïî÷òè âèäíà ëèíèÿ ïåðåëîìà. Íàëîæèëè ãèïñ è îòïðàâèëè.
Èñòîðèÿ 3. Ïîäðîáíåå ïðî òðåùèíû (êîòîðûõ íå áûâàåò)
Ìíîãèå ñïðàøèâàþò ïðî òðåùèíû, ïîýòîìó ðåøèë íàïèñàòü ïîäðîáíåå, ÷òîáû ðàç è íàâñåãäà ðàññòàâèòü âñå òî÷êè.  êîììåíòàõ óæå ïèñàëè, è ÿ ïîâòîðþ ñìåøíóþ ôðàçó, êîòîðóþ íàì ãîâîðèëè â óíèâåðñèòåòå «òðåùèíû áûâàþò â àíàëüíîì îòâåðñòèè, à â òðàâìàòîëîãèè ëèáî åñòü ïåðåëîì, ëèáî íåò ïåðåëîìà». Òðàâìàòîëîãè âîîáùå áåñÿòñÿ îò ñëîâà òðåùèíà.
 îáùåì, åñëè ïåðåëîì åñòü, òî îí åñòü. Ïóñòü îí âûãëÿäèò êàê òðåùèíà äëÿ îáûâàòåëÿ, ïóñòü íå âèäíî ñòóïåíüêè, ñìåùåíèÿ, à âèäíî òîëüêî ëèíèþ âñå ðàâíî íóæíî ïèñàòü â çàêëþ÷åíèå ïåðëîì òàì-òî è òàì-òî, òîãî-òî è òîãî-òî.
Èñòîðèÿ 4. Êàê ÿ àññèñòèðîâàë ãèíåêîëîãó
Ìåñÿöà ïîëòîðà íàçàä äåæóðþ ÿ â âîñêðåñåíüå. Ïðèõîäÿò íà èññëåäîâàíèå ãèíåêîëîã ñ ïàöèåíòêîé, êîòîðîé íåîáõîäèìî âûïîëíèòü ãèñòåðîñàëüïèíãîãðàôèþ ïîñìîòðåòü ïðîõîäèìîñòü ìàòî÷íûõ òðóá. Äëÿ ýòîãî âî âëàãàëèùå ââîäèòñÿ ñïåöèàëüíàÿ òðóáêà ñ íàêîíå÷íèêîì, ïî òðóáêå áîëüøèì øïðèöåì âëèâàåòñÿ êîíòðàñòíîå âåùåñòâî, êîòîðàÿ ïðîõîäèò ÷åðåç ìàòêó è ìàòî÷íûå òðóáû è äåëàåò èõ âèäèìûìè.
Êàê íàçëî, ìåäñåñòðà, êîòîðàÿ äîëæíà àññèñòèðîâàòü ïðè òàêèõ èññëåäîâàíèÿõ, êóäà-òî îòîøëà. Ãèíåêîëîã, õîðîøàÿ æåíùèíà ëåò 35, ãîâîðèò, ìîë, íè÷åãî ñòðàøíîãî, âàì òîëüêî ñíÿòü. Ñèæó â ñâîåé êàìîðêå, æäó êîãäà ñêàæåò äåëàòü ñíèìîê. Ñëûøó, çîâåò ìåíÿ. Ãîâîðèò, ïîìîãèòå äîêòîð, íå ìîãó ñïðàâèòüñÿ, ïîäåðæèòå èíñòðóìåíò. È äàåò ìíå â ðóêó äâå êàêèå-òî øòóêè, êîòîðûå íàõîäÿòñÿ âíóòðè ïàöèåíòêè óæå. ß âçÿë, îíà ãîâîðèò òÿíè â ðàçíûå ñòîðîíû ùàñ, ÿ áóäó â ìàòêó âñòàâëÿòü íàêîíå÷íèê. Ãîâîðèò, ïðîöåäóðà ýëåìåíòàðíàÿ, íî è-çà òîãî, ÷òî äåâóøêà-ïàöèåíòêà íå ðîæàâøàÿ åùå, è ñòîë ïðîñòî ïðÿìîé, à íå óäîáíîå ãèíåêîëîãè÷åñêîå êðåñëî, òî îäíà ñïðàâèòñÿ íå ìîæåò.
Íó îê, âçÿë, òÿíó â ñòîðîíû. Îíà ãîâîðèò òÿíè ñèëüíåå. Îê, òÿíó ñèëüíåå ñî ñëîâàìè «ÿ áîþñü ÷òî ïàöèåíòêå áóäåò áîëüíî», ãîâîðèò íå ïåðåæèâàé, ïî äðóãîìó íèêàê. Ïîñëå òðåòüåãî ðàçà «òÿíè ñèëüíåå» ÿ íàêîíåö-òî ðàñòÿíóë äî íóæíîãî óðîâíÿ è îíà ïîñòàâèëà íàêîíå÷íèê â ìàòêó. Ñäåëàëè èññëåäîâàíèå, âñå õîðîøî. Ãèíåêîëîã òàêàÿ íà ïðîùàíèå íó, ñ ïî÷èíîì âàñ, äîêòîð))
Êîìó èíòåðåñíî, ñíèìîê ïðè ãèñòåðîñàëüïèíãîãðàôèè. Êñòàòè, ñíèìîê òîé ñàìîé äåâóøêè. Óæå íåñêîëüêî ëåò íå ìîæåò çàáåðåìåíåòü, áûëà âíåìàòî÷íàÿ, ïðàâàÿ ìàòî÷íàÿ òðóáà óäàëåíà è íà åå ìåñòå êóëüòÿ. Ïðîõîäèìîñòü ëåâîé ìàòî÷íîé òðóáû ñîõðàíåíà.
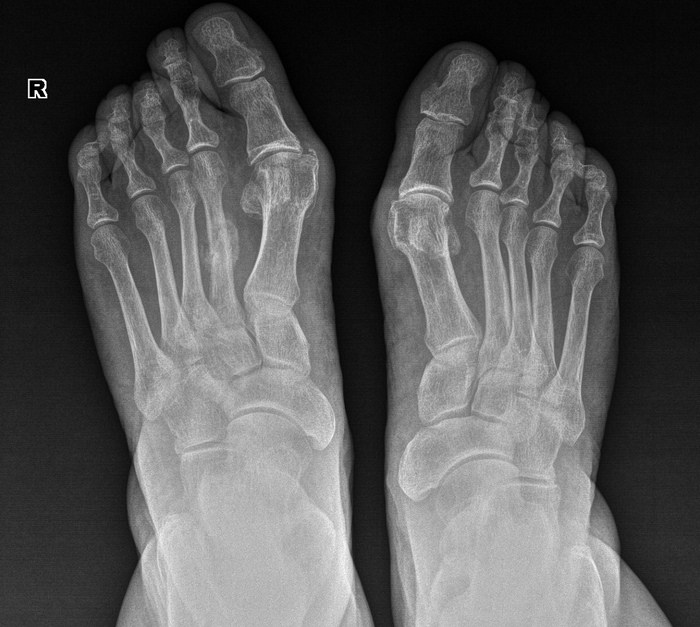
Èñòîðèÿ 5. Ñíèìêè ðåäêèõ áîëåçíåé — Áîëåçíü Ýðåíôðèäà. Äðóãîå íàçâàíèå — ìíîæåñòâåííûå êîñòíî-õðÿùåâûå ýêçîñòîçû.
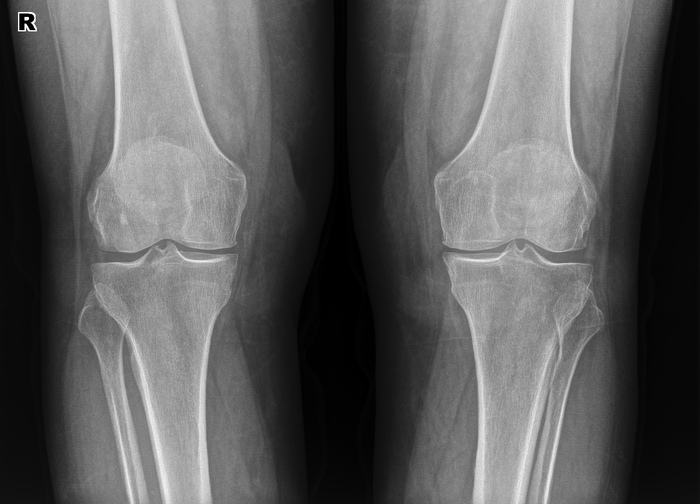
Íàñëåäñòâåííàÿ áîëåçíü, õàðàêòåðèçóþùàÿñÿ îáðàçîâàíèåì ìíîæåñòâåííûõ êîñòíî-õðÿùåâûõ ýêçîñòîçîâ, ñîïðîâîæäàþùèìñÿ íàðóøåíèåì ðîñòà êîñòåé è èõ äåôîðìàöèåé. Íå òî, ÷òîáû ñîâñåì óæ ðåäêîå, íî ìíå çà ãîä ðàáîòû ïîïàëîñü 1 ðàç. Äëÿ ñðàâíåíèÿ, êàê âûãëÿäÿò êîëåííûå ñóñòàâû â íîðìå:
À òàê îíè âûãëÿäÿò ïðè ìíîæåñòâåííûõ ýêçîñòîçàõ:
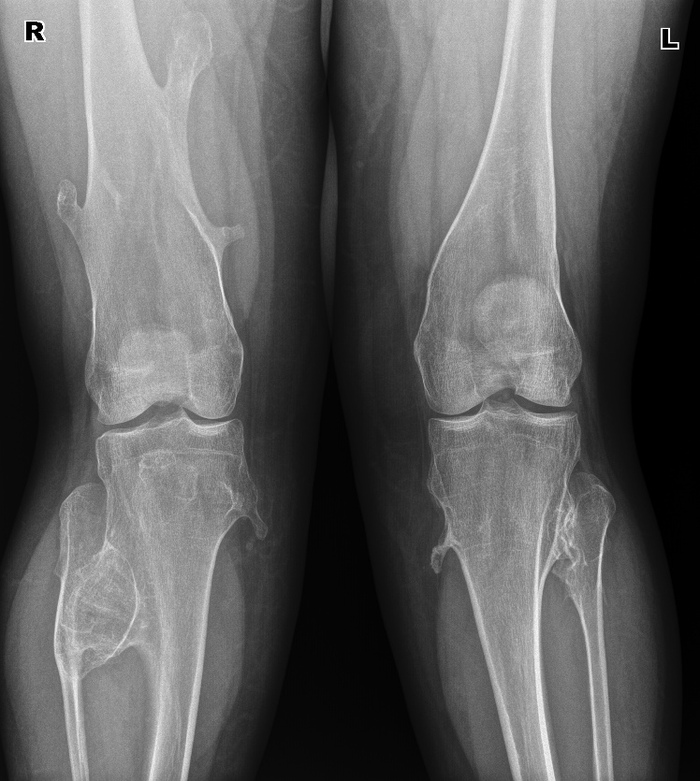
Äåâóøêà, 28ëåò, ïî æåíñêîé ëèíèè òàêæå áûëî ó ìàìû è áàáóøêè, èíîãäà ïîáàëèâàþò, íî íå ìåøàþò æèòü è ðîæàòü äåòåé. Èíîãäà èõ óáèðàþò îïåðàòèâíûì ïóòåì, åñëè ñèëüíî áîëÿò èëè ìåøàþò. Çäåñü ïðîñòî õîäèò ðàç â íåñêîëüêî ëåò íà îáñëåäîâàíèå è âñå.
Çàñèì ïîçâîëüòå îòêëàíÿòüñÿ. Åñëè åñòü âîïðîñû ãîòîâ îòâåòèòü.
 ñëåäóþùèé ðàç íîâàÿ ïîðöèÿ èñòîðèé:
— Ñðàâíåíèå Ôëþîðîãðàôèè è Ðåíòãåíà íà êîíêðåòíîì ïðèìåðå.
— Êàìíè â ïî÷êàõ
— Îáåçûñòâèâøàÿñÿ ãåìàòîìà
— Ìåòàñòàçû ðàêà áåäðåííîé êîñòè â ëåãêèõ
— Áîíóñ ðåíòãåíîãðàôè÷åñêèå ñíèìêè ðàçíûõ ïðåäìåòîâ (ïðåäëàãàéòå âàðèàíòû èç òåõ, ÷òî åñòü ó êàæäîãî ÷åëîâåêà ïîä ðóêîé).
Источник
Áåç ðåéòèíãà. Ïðîøó ñîâåòà è ðàññêàçûâàþ êàê ìîæåò áûòü åñëè âåðèòü âðà÷àì.
Íåñêîëüêî äíåé íàçàä ïðîñíóëèñü è îáíàðóæèëè ÷òî êîòà äîìà íåò. ÊÀÊ? Ïåðåâåðíóëè âñþ êâàðòèðó, ìûñëü î òîì ÷òî îí ìîãó óïàñòü ñ îêíà ìîçã íèêàê íå ïðèíèìàë, íà ìèíóòî÷êó 6 ýòàæ è àñôàëüò âíèçó. Êîãäà âñå «òàéíûå» êîøà÷üè ìåñòà áûëè â äåñÿòûé ðàç ïðîâåðåíû, ñàìè ñîáîé â ñîòîé ðàç îáðóãàíû çà îòêðûòîå íà íî÷ü îêíî èç çà ëåòíåé æàðû, ïîøëè èñêàòü íà óëèöå.
Ïàíèêà, êîì â ãîðëå, ìûñëè ïóòàþòñÿ… è íàäåæäà ÷òî êîòû âûæèâàþò â áîëüøèíñòâå òàêèõ ñëó÷àÿõ, âîïðîñ ñòîèò î ñåðü¸çíîñòè ïîëó÷åííûõ òðàâì è áûñòðîì ïîèñêå êîòà äëÿ îïåðàòèâíîé ìåäèöèíñêîé ïîìîùè.
Êîíå÷íî æå íå áûëî åãî âíèçó. Îáûñêàëè âñå, ïîñìîòðåëè ïîä âñåìè ìàøèíàìè, ïîøëè â áëèæàéøèå êóñòû ÷åðåç äîðîãó, ñîñåäíèå ïîäúåçäû, íèãäå íåò.
Ìû ðàçäåëèëèñü, ÿ ïîåõàë ïå÷àòàòü îáúÿâëåíèå î ðîçûñêå è âîçíàãðàæäåíèè, ãîòîâû áûëè îòäàòü ñõîäó äåñÿòêó çà äîñòîâåðíóþ èíôîðìàöèþ. Ñòîèëî ìíå òîëüêî çàêîí÷èòü êàðòèíêó îáúÿâëåíèÿ è ïóñòü íà ïå÷àòü 50 ýêçåìïëÿðîâ, êàê êîò íàø¸ëñÿ. Ìîÿ äåâóøêà ïîçâîíèëà è ñêàçàëà ÷òî îí â ãàçåëè ñèäèò íà çàùèòå ïîä äâèãàòåëåì, ïðÿì ïîä îêíîì ïî÷òè, â ñóìàòîõå åãî ïðîñòî íå çàìåòèëè, äà è âîîáùå åãî íåâîçìîæíî çàìåòèòü â òàêîì ìåñòå. Íà ïðîñâåò ïîä ãàçåëüþ ÷èñòî, à åñëè çà êîëåñî ïîñìîòðåòü òî âèäíû äâà óõà è äâà ãëàçà. Âûòàùèëè ñ òðóäîì, æèâîé, â øîêå, ãëàçà áîëüøèå, âèäíûõ òðàâì íåò, î êàêîå ýòî îáëåã÷åíèå. Íî ýòî äàëåêî íå êîíåö.

Ïîåõàëè ñðàçó â êëèíèêó äåëàòü ðåíòãåí, áëàãî ãîðîä Óôà íå áîëüøîé è òàêèå ìåñòà ê 30 ãîäàì óæå çíàåøü. Îêàçàëîñü îòäåëàëñÿ èñïóãîì è ñëîìàë ïàëü÷èê íà çàäíåé ïðàâîé ëàïå. Âðà÷ ãîâîðèò ÷òî ýòî ïîâåçëî, äàæå ãèïñ íå íóæåí. Íî ñåãîäíÿ õèðóðãà íåò ÷òîá òî÷íî ñêàçàë. Ïîåõàëè â äðóãóþ âåòåðèíàðíóþ, ïî ñòàðîé ïàìÿòè, åñòü ó íàñ ïðè Àãðàðíîì óíèâåðñèòåòå âåòåðèíàðíàÿ êëèíèêà, êîíñóëüòàöèîííî-äèàãíîñòè÷åñêèé öåíòð âåòåðèíàðíîé ìåäèöèíû, âðîäå òàì äîëæíû áûòü ëó÷øèå èç ëó÷øèõ. Ðàíüøå ñ äðóãèìè æèâîòíûìè âñå íàøå ñåìåéñòâî õîäèëî òóäà ê îäíîìó î÷åíü õîðîøåìó âðà÷ó Àíñàðó Ðàäèêîâè÷ó, îí ìíîãî ðàç ïðîÿâëÿë ñâîé ïðîôåññèîíàëèçì è ïîìîãàë. Íî ýòî áûë äðóãîé ñëó÷àé.
Íàø âðà÷ óæå êàê ïîë ãîäà áûë íà áîëüíè÷íîì êàê îêàçàëîñü. À íà ìåñòå çàòî áûëè äðóãèå. Íà âõîäå ñòîÿëè êóðèëè äâîå, ìîëîäîé âðà÷ ïîòÿãèâàë ñèãàðåòêó íà êðûëüöå è êàäðèë êàêóþ òî áëîíäèíêó. Êîãäà çàøëè óâèäåëè ñèäÿùóþ íà äèâàí÷èêå æåíùèíó â áåëîì õàëàòå ñ íîãàìè íà æóðíàëüíîì ñòîëèêå, â ïûïûõàõ äàæå íå îáðàòèë íà ýòî âíèìàíèå, è äàæå íà âûõëîï êîòîðûé ø¸ë îò íåå èç-çà â÷åðàøíåãî çàñòîëüÿ.Ìû äîñòàëè êîòà èç êîðçèíû, ñ áîëüøîé íàäåæäîé æäàëè ñîâåòîâ è óñïîêàèâàþùèõ ðå÷åé. ×òîæ. Ìû èõ ïîëó÷èëè. Ïîñìîòðåâ ñíèìêè îíè â îäèí ãîëîñ ñêàçàëè ÷òî ýòî ïóñòÿê è çàæèâ¸ò çà òðè íåäåëè. Íî! Íóæíà æ¸ñòêàÿ ïåðåâÿçêà. Íå ãèïñà, íå ñïèöû, íèêàêîãî âìåøàòåëüñòâà âîîáùå, ùàñ çàìîòàåì ãîðüêèì ýëàñòè÷íûì áèíòîì ÷òîá íå ñîðâàë çóáêàìè è âêîëèì îáåçáîëèâàþùåå, àíòèáèîòèê è ïðîòèâîâèðóñíîå. Âðà÷ â òàêîé ñèòóàöèè êàê ñïàñèòåëü. Õî÷åòñÿ äîâåðèòñÿ è äåëàòü òàê êàê ãîâîðèò, ÷òîáû âñå áûëî õîðîøî. Òåì áîëåå ïðîãíîç áëàãîïðèÿòíûé. Ñåðãåé, âðà÷ ñ êðûëüöà íà÷àë áèíòîâàòü ëàïó, ñìîòðÿ íà áëîíäèíêó à íå êîòà, çàìîòàë òàê òóãî, ÷òî îíà òî÷íî íèêóäà íå äåëàñü áû. Áëîíäèíêà áûëà â âîñòîðãå. Îïÿòü æå ÿ íå îáðàòèë âíèìàíèÿ ÷òî îíà íå âðà÷ è íå â õàëàòå, à ïðîñòî òóñóåòñÿ òàì, âèäèìî èç çà Ñåðãåÿ. Ìû óñïîêîèëèñü. Ïåðåâÿçêà, óêîëû, ñíèìêè, ïîèñêè, âñå ýòî êàê ïðîñíóëèñü ñðàçó è äî îáåäà. Ôóõ.

Äîìîé ïðèøëè óæå â õîðîøåì ðàñïîëîæåíèè äóõà, âñå êðîìå êîòà, îí âñå åù¸ ïðèáûâàë â øîêå. È âîíÿëî îò íåãî òî ëè ñîáàêîé, òî ëè ãàçåëüþ, òî ëè åù¸ ÷åì òî, íî âîíÿëî. Äà áîã ñ íåé ñ âîíüþ, æèâîé, ðîäíåíüêèé, ïàëü÷èê òîëüêî ñëîìàë.
Ïðîø¸ë äåíü. Ïîõðàìûâàÿ îí íà÷àë ïåðåäâèãàòüñÿ è äàæå ïîêóøàë. Ýòî õîðîøèé çíàê. Ïîïèë. Ýòî òîæå õîðîøèé çíàê. Îáîäðàííûé íîñ. Äàæå íå çàìåòèëè ñïåðâà. Åðóíäà, çàæèâ¸ò êàê íà ñîáàêå. Íî ëàïêà. Îíà ñòàëà õîëîäíîé. Íàâåðíîå òàê íàäî. Çàìîòàíà æå. Ó ëþäåé â ãèïñå òîæå ÷àñòî ðóêà õîëîäíåå. Íó ïðàâäà. ×òî ìîæåò ïîéòè íå òàê. Ðåíòãåí ïîêàçàë ÷òî ïåðåëîì íå ñåðüåçíûé. Âðà÷è â õîðîøåé êëèíèêå ñêàçàëè òî æå ñàìîå. Ïåðåâÿçêà åñòü, àíòèáèîòèê ñäåëàëè.
Íà âòîðîé äåíü îíà ñòàëà åù¸ õîëîäíåé. Ìû ïîåõàëè â äðóãóþ êëèíèêó. Òàì ðàçìîòàëè áèíò. Óæå äîìà ëàïà âçäóëàñü. Ñèëüíî. Áûë ñèëüíåéøèé îòåê. Ëàïà óâåëè÷èëàñü âäâîå. ×òî ïðîèñõîäèò? Çâîíèì â êëèíèêó ãäå ïåðåìàòûâàëè, íàì äàþò íîìåð «ëó÷øåãî õèðóðãà ïî êîñòÿì» Ãèìðàíîâà. Êàê ïîçæå îêàçàëîñü ýòî ïðîñòî èõ íà÷àëüíèê, íî ñèäèò â äðóãîì ìåñòå. Äîãîâîðèëèñü î òîì ÷òî ïðèåäåì çàâòðà. Óæå ê íî÷è êîò ïðîêóñèë îò¸êøóþ ëàïó è îíà çàëèëà âñå âîêðóã êîòà. Íî ðàçìåð ëàïû ïðèø¸ë â íîðìó. Íà ñëåäóùèé äåíü íà ïðèåìå ó Ãèìðàíîâà ñíîâà óñëûøàëè ÷òî âñå õîðîøî è âñå çàæèâ¸ò ñàìî, âîò âàì óêîëü÷èê àíòèáèîòèêà è áîëüøå íè÷åãî äåëàòü íå íàäî. Ñêàçàòü ÷òî óñïîêîèëèñü, íå ñîâñåì. Áûëî íå ïîíÿòíî. Ëàïà âûãëÿäåëà ïëîõî.
https://vetcl1-ufa.ru/represent/_represent_contacts/ (Ãèìðàíîâ Âàëèÿí Âàëèóëëîâè÷, ä-ð âåò.íàóê, ïðîôåññîð,)
Ïðîø¸ë äåíü. Ïîäóøå÷êè íà÷àëè ïðåâðàùàòüñÿ â êàìóøêè. Äà êàê òàê òî. Ïîåõàëè ñíîâà â òó êëèíèêó ãäå ðàçìîòàëè ëàïó. Äîâåðèÿ äðóãèì íåò. È íåóòåøèòåëüíûé ïðîãíîç: âîçìîæíîå îòìèðàíèå â ðåçóëüòàòå ïåðåêðûòîãî êðîâîòîêà â òå÷åíèè ïåðâûõ äâóõ äíåé. Íà óêîëû â ëàïêó óæå íå ðåàãèðóåò. Èíòåðíåò. Êóäà åù¸. Ïðî÷ëè ÷òî íàøëè, çâîíèëè åù¸ êóäà òî, ñïðàøèâàëè. ×òî äåëàòü?
Åù¸ äåíü. Ëàïêà ïðîñòî ñîõíåò. Ïîäóøå÷êè ñòàëè êàìóøêàìè. Êàê òàê áûñòðî òî? ÊÀÊ? Ïî÷åìó íå çàæèâàåò? Âûæèòü ïîñëå ïàäåíèÿ ñ øåñòîãî ýòàæà è ïîòåðÿòü êîí÷èê ëàïêè èç çà âðà÷åáíîé îøèáêè? Áðåä æå.
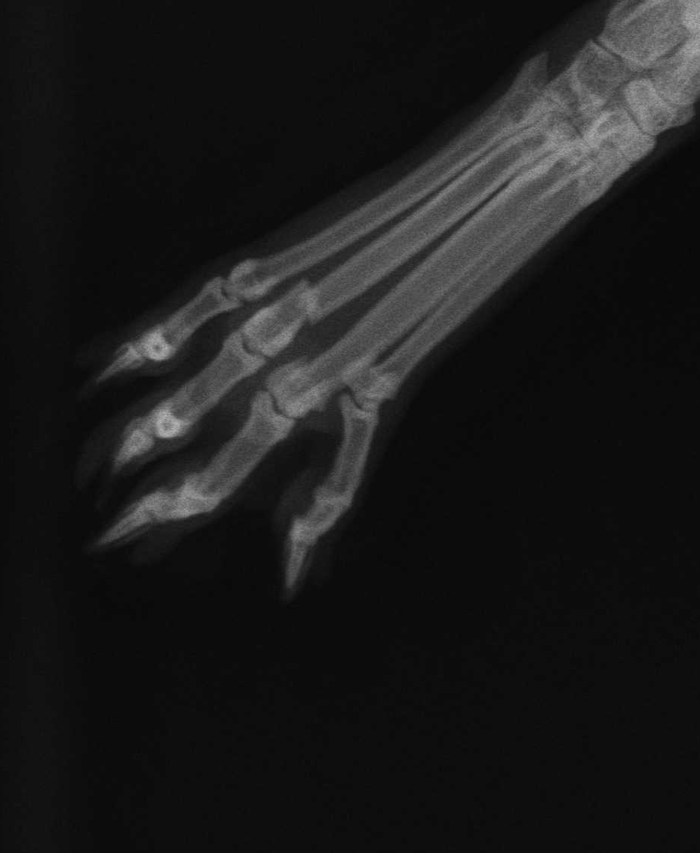
Êîãäà íà ñëåäóùèé äåíü åãî âûòîøíèëî, ïîåõàëè â õèðóðãèþ. Âåðäèêò — ãëóáîêàÿ àìïóòàöèÿ. Ýòî çíà÷èò ïî áåäðî. Íåêðîç. Áëÿòü. Íåò ñëîâ. Ñíîâà êîì â ãîðëå. Ñíîâà ìûñëè ïóòàþòñÿ. Õîòåòüñÿ ñòåðåòü â ïîðîøîê Ñåðãåÿ. Õîòåòüñÿ ðàññêàçàòü âñåì. À ñìûñë. Ñìûñë òàêîé ÷òî ëþäè íå äîëæíû ñëåïî äîâåðÿòü âðà÷àì, íè ïðè ëå÷åíèè ñåáÿ, íè ïðè ëå÷åíèè æèâîòíûõ. Ïðîêîíñóëüòèðîâàëèñü áû ó òð¸õ ðàçíûõ ñïåöèàëèñòîâ â ïåðâûé äåíü, âîçìîæíî âñå îáîøëîñü áû êàê ãîâîðèëè íàì. À òåïåðü? Òåïåðü èñêàòü ïðîòåç. 3D ïðèíòåð? Ãîòîâûå ðåøåíèÿ? Èëè âñå òàêè ìîæíî âêîëîòü âîëøåáíûå âèòàìèíû è ëàïêà ñíîâà ïåðåñòàíåò áûòü ñóõîé è îòìèðàþùåé? Íåò òàêèõ âèòàìèíîâ.

Íà çàâòðà íàçíà÷èëè ïðåäîïåðàöèîííûå ïðîöåäóðû. Âîò òàê èç çà òîãî ÷òî Ñåðãåé õîòåë çàêàäðèòü áëîíäèíêó, åãî íàïàðíèöà â÷åðà ïåðåáóõàëà, íàø ÷ëåí ñåìüè çàâòðà îñòàíåòñÿ áåç çàäíåé ëàïû. Ýòî ãðóñòíî. Íî ïðîùàòü íèêîãî íå ñîáèðàþñü.  òîì ÷èñëå è ñåáÿ, çà îòêðûòîå îêíî.
Åñëè ó êîãî òî åñòü îïûò ñ ïðîòåçàìè äëÿ æèâîòíûõ, áóäó ïðèçíàòåëåí çà ñîâåòû. À åñëè êòî çíàåò êàêàÿ ìåðà îòâåòñòâåííîñòè çà òàêóþ íåïðîôåññèîíàëüíîñòü, ïîäñêàæèòå êàê óáåðå÷ü ñëåäóþùèõ ïàöèåíòîâ ýòîé êëèíèêè.
Источник
ÐдÑавÑÑвÑйÑе. ÐоÑле конÑеÑваÑивного леÑÐµÐ½Ð¸Ñ Ð¿ÐµÑелома пÑÑоÑной коÑÑи в голеноÑÑопном ÑÑÑÑаве, ÑикÑаÑии оÑломков и ноÑÐµÐ½Ð¸Ñ Ð³Ð¸Ð¿Ñовой лонгеÑÑ Ð½Ðµ ÑнижаеÑÑÑ Ð¾ÑеÑноÑÑÑ (ÑÑвÑÑвÑеÑÑÑ Ð¶Ð¸Ð´ÐºÐ¾ÑÑÑ Ð¿Ð¾Ð´ кожей).  ЧеÑез 3 недели лонгеÑÑ ÑнÑли и ÑазÑеÑили наÑÑÑпаÑÑ Ð½Ð° ногÑ. Ðозднее пÑÑка ÑÑала плоÑкой, ее заднÑÑ Ð¿Ð¾Ð²ÐµÑÑ Ð½Ð¾ÑÑÑ Ð¿Ð¾ÑемÑ-Ñо пÑоÑела,  поÑвилиÑÑ ÑÑаÑÑки желÑой кожи вокÑÑг голеноÑÑÐ¾Ð¿Ð°Â Ñ Ð±ÐµÐ»Ñми и гнойнÑми ÑлоÑми. ЧÑо не Ñак бÑло в пÑоведенном леÑении? ÐÐµÐ´Ñ Ð¾Ñломки Ð´Ð¾Ð»Ð¶Ð½Ñ Ð±Ñли ÑÑаÑÑиÑÑ, но Ñ Ð´Ð¾ ÑÐ¸Ñ Ð¿Ð¾Ñ Ð½Ðµ Ð¼Ð¾Ð³Ñ Ð½Ð°ÑÑÑпаÑÑ Ð½Ð° ÑÑÐ¾Ð¿Ñ Ð±ÐµÐ· боли, а Ð´Ð²Ð¸Ð¶ÐµÐ½Ð¸Ñ Ð² ÑÑÑÑаве ÑÑали какими-Ñо ÑÑгими и Ñакже болезненнÑми. ЧÑо нÑжно делаÑÑ Ð² моем ÑлÑÑае?
ÐÑвеÑ
ÐдÑавÑÑвÑйÑе. ÐÑи внÑÑÑиÑÑÑÑавном пеÑеломе Ð»Ð¸Ð½Ð¸Ñ Ð¸Ð·Ð»Ð¾Ð¼Ð° пÑÐ¾Ñ Ð¾Ð´Ð¸Ñ Ð¿Ð¾ коÑÑи и заÑÑÐ°Ð³Ð¸Ð²Ð°ÐµÑ ÑаÑÑиÑно или полноÑÑÑÑ ÑÑÑÑав. ÐаÑологиÑеÑким пÑоÑеÑÑом Ð¾Ñ Ð²Ð°ÑÑваеÑÑÑ Ð² ваÑем ÑлÑÑае не ÑолÑко коÑÑÑ Ð¿ÑÑки, но и голеноÑÑопного или подÑаÑанного ÑÑÑÑава. ÐоÑÑÐ¾Ð¼Ñ Ð½Ðµ иÑклÑÑаеÑÑÑ Ð½Ð°ÑÑÑение конгÑÑÑнÑноÑÑи повеÑÑ Ð½Ð¾ÑÑей ÑÑÑÑава, поÑледÑÑÑÐ°Ñ ÑÑгоподвижноÑÑÑ Ð¸ ÑазвиÑие конÑÑакÑÑÑ, депÑеÑÑÐ¸Ñ ÑÑÑÑавов и компаÑÑменÑ-ÑиндÑом, аÑÑÑоз подÑаÑанного и голеноÑÑопного ÑÑÑÑава.

РазвиÑие ÑÑÑÑавной депÑеÑÑии и компаÑÑменÑ-ÑиндÑома поÑле ÑаÑÑиоÑомии аппаÑаÑом внеÑней ÑикÑаÑии
ÐÑи пеÑеломе ÑÑÑадаÑÑ Ð²Ñе ÑÑÑÑкÑÑÑÑ ÑÑÑÑава, вклÑÑÐ°Ñ ÑÐºÐ°Ð½Ñ Ñ ÑÑÑа, ÑвÑзки. ÐÑи Ñкоплении кÑови внÑÑÑи ÑÑÑÑава Ð¼Ð¾Ð¶ÐµÑ Ð½Ð°ÑаÑÑÑÑ Ð³ÐµÐ¼Ð°ÑÑÑоз, капÑÑла ÑаÑÑÑнеÑÑÑ Ð¸ воÑпалиÑÑÑ. СвÑзки и капÑÑла могÑÑ Ð¿Ð¾Ð²ÑеждаÑÑÑÑ Ð² Ð¼Ð¾Ð¼ÐµÐ½Ñ Ð²Ð¾Ð·Ð´ÐµÐ¹ÑÑÐ²Ð¸Ñ ÑÑавмиÑÑÑÑей ÑÐ¸Ð»Ñ Ð¸Ð»Ð¸ коÑÑнÑми оÑломками.
ÐÑÑеÑÐ½Ð°Ñ Ñила Ð¼Ð¾Ð¶ÐµÑ ÑмеÑÑиÑÑ ÑÑагменÑÑ ÐºÐ¾ÑÑей, и они пеÑеÑÑанÑÑ ÑовпадаÑÑ, Ñо еÑÑÑ, ÑÑанÑÑ Ð½ÐµÐºÐ¾Ð½Ð³ÑÑÑнÑнÑми. ÐÑли Ð¸Ñ Ð¿ÑавилÑно не ÑоÑÑавиÑÑ, Ñо Ð´Ð²Ð¸Ð¶ÐµÐ½Ð¸Ñ Ð² ÑÑÑÑаве и ÑÑопе ÑÑановÑÑÑÑ Ð¾Ð³ÑаниÑеннÑми и, как Ñ Ð²Ð°Ñ, ÑÑгими.
ÐÑи ÑмеÑении оÑломков пÑÑоÑÐ½Ð°Ñ ÐºÐ¾ÑÑÑ ÑаÑÑиÑÑеÑÑÑ Ð¸ ÑкоÑаÑиваеÑÑÑ, наÑÑÐ¶Ð½Ð°Ñ ÐµÐµ ÑÑенка бÑÐ´ÐµÑ Ð²ÑÑÑÑпаÑÑ Ð¿Ð¾ лаÑеÑалÑÐ½Ð¾Ð¼Ñ ÐºÑаÑ. Ðа компаÑÑменÑ-ÑиндÑом ÑказÑÐ²Ð°ÐµÑ Ð´Ð»Ð¸ÑелÑÐ½Ð°Ñ Ð¾ÑеÑноÑÑÑ Ð¼ÑÐ³ÐºÐ¸Ñ Ñканей или налиÑие гемаÑомÑ.
ÐÑи оÑеке в замкнÑÑом ÑаÑÑиалÑном пÑоÑÑÑанÑÑве пÑоиÑÑ Ð¾Ð´Ð¸Ñ ÑвелиÑение Ð´Ð°Ð²Ð»ÐµÐ½Ð¸Ñ Ð²Ð½ÑÑÑи ÑаÑÑий. ÐÑли капиллÑÑное давление пÑевÑÑÐ¸Ñ 8 мм ÑÑ. ÑÑ., Ñо замедлиÑÑÑ Ð¸Ð»Ð¸ пÑекÑаÑиÑÑÑ ÐºÐ»ÐµÑоÑÐ½Ð°Ñ Ð¿ÐµÑÑÑÐ·Ð¸Ñ Ð¸ наÑÑÑÐ¿Ð¸Ñ ÑÐºÐ°Ð½ÐµÐ²Ð°Ñ Ð¸ÑемиÑ, еÑе болÑÑе ÑÑÐ¸Ð»Ð¸Ñ Ð¾Ñек.

ÐекÑоз пÑÑки поÑле пеÑелома
РваÑем ÑлÑÑае возможен некÑоз Ñканей пÑи пÑогÑеÑÑиÑовании иÑемии, гипеÑÐºÐ°Ð»Ð¸ÐµÐ¼Ð¸Ñ Ð¸ ÑазвиÑие инÑекÑии, о Ñем ÑвидеÑелÑÑÑвÑÑÑ Ð¶ÐµÐ»ÑÑе, белÑе и гнойнÑе Ñлои кожи. ÐÑли вÑполнÑÑÑ Ð¿Ð°ÑÑивнÑе движениÑ: напÑÑгаÑÑ Ð¼ÑÑÑÑ Ð²Ð½ÑÑÑи компаÑÑменÑа (ÑгибаÑÑ Ð¿Ð¾Ð´Ð¾ÑÐ²Ñ ÑÑопÑ, палÑÑÑ, ÑÑо вÑзÑÐ²Ð°ÐµÑ Ð²ÑÑÑжение мÑÑÑ Ð¿ÐµÑеднего компаÑÑменÑа), Ñо поÑвиÑÑÑ Ð±Ð¾Ð»Ñ Ð² голени и голеноÑÑопе, ÑаÑанном ÑÑÑÑаве. РдалÑнейÑем наÑÑÑÐ¿Ð¸Ñ Ð¿Ð°ÑеÑÑезиÑ, паÑалиÑ, Ð¿Ð¾Ð±Ð»ÐµÐ´Ð½ÐµÐµÑ ÐºÐ¾Ð¶Ð°, иÑÑÐµÐ·Ð½ÐµÑ Ð¿ÑлÑÑ.
ÐелÑе Ñлои в коже ÑказÑваÑÑ Ð½Ð° пеÑÑиÑикаÑÐ¸Ñ (калÑÑиÑикаÑиÑ). УÑаÑÑок некÑоза (омеÑÑÐ²Ð»ÐµÐ½Ð¸Ñ Ñкани) пÑопиÑÑваеÑÑÑ ÑолÑми калÑÑиÑ, ÑÑо назÑваÑÑ Ð´Ð¸ÑÑÑоÑиÑеÑким обÑзвеÑÑвлением, пÑи коÑоÑом оÑÑаÑки клеÑок или Ñами клеÑки не ÑазÑÑÑаÑÑÑÑ Ð¿Ð¾Ð»Ð½Ð¾ÑÑÑÑ Ð¸ не пÑоиÑÑ Ð¾Ð´Ð¸Ñ Ð¸Ñ ÑеабÑоÑбиÑование. Ðозможно поÑвление ÑÑбÑов пÑи замеÑении ÑоединиÑелÑной ÑканÑÑ Ð½ÐµÐºÑоÑиÑеÑÐºÐ¸Ñ Ð¼Ð°ÑÑ.
ÐÑи инкапÑÑлÑÑии ÑÑаÑÑок некÑоза оÑгÑаниÑиваеÑÑÑ ÑоединиÑелÑно-Ñканной капÑÑлой. ÐоликваÑионнÑй некÑоз пÑÐ¸Ð²Ð¾Ð´Ð¸Ñ Ðº Ð³Ð½Ð¾Ð¹Ð½Ð¾Ð¼Ñ ÑаÑÐ¿Ð»Ð°Ð²Ð»ÐµÐ½Ð¸Ñ Ð½ÐµÐºÑоÑиÑеÑÐºÐ¸Ñ Ð¼Ð°ÑÑ Ð¸ ÑазвиÑÐ¸Ñ ÑепÑиÑа.
ÐÐ¾Ð¶ÐµÑ ÑÑоÑмиÑоваÑÑÑÑ ÑÑаÑÑок меÑÑвой Ñкани, коÑоÑÑй не ÑÐ¼Ð¾Ð¶ÐµÑ Ð·Ð°Ð¼ÐµÑÑиÑÑ ÑоединиÑелÑÐ½Ð°Ñ ÑканÑ. ÐоÑÑÐ¾Ð¼Ñ Ð¾Ð½ бÑÐ´ÐµÑ ÑаÑполагаÑÑÑÑ ÑÑеди живÑÑ Ñканей. Ðозможно ÑазвиÑие нейÑопаÑий, ÑендиниÑов, ваÑÑÑа ÑÑÐ¾Ð¿Ñ Ð² заднем оÑделе.
ÐÑоÑедание ÑÑÑÑавного заднего плаÑо пÑоизоÑло пÑи наÑÑÑплении на болÑнÑÑ ÐºÐ¾Ð½ÐµÑноÑÑÑ Ð¿Ñи неÑдовлеÑвоÑиÑелÑной ÑепозиÑии оÑломков.  ÐодоÑва вмеÑÑе Ñ Ð¿ÑÑкой ÑплоÑаеÑÑÑ, ÑазвиваеÑÑÑ Ð¿Ð»Ð¾ÑкоÑÑопие.

УплоÑение ÑÑопÑ
ÐÑвод
Ðам Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ ÑÑоÑно пÑойÑи повÑоÑное обÑледование, пÑовеÑÑи, пÑи Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ÑÑи, повÑоÑнÑÑ ÑепозиÑÐ¸Ñ Ð¾Ñломков, ÑвакÑаÑÐ¸Ñ Ð¸Ð·Ð»Ð¸Ñнего ÑкÑÑÑдаÑа из полоÑÑей ÑÑÑÑава и наÑаÑÑ Ð»ÐµÑение ÑÑжелÑÑ Ð¾Ñложнений, как некÑоз, ÑазÑÑÑение коÑÑной и Ñ ÑÑÑевой Ñкани, ÑÑÑÑавнÑÑ Ð´ÐµÐ¿ÑеÑÑиÑ, ÑÑÐ¾Ð±Ñ ÑÑÑÑаниÑÑ Ð±Ð¾Ð»Ð¸ и веÑнÑÑÑ ÑÑнкÑÐ¸Ñ Ð½Ð¾Ð³Ð¸ в голеноÑÑопе, подÑаÑанном ÑÑÑÑаве и ÑÑопе и пÑедоÑвÑаÑиÑÑ Ð³Ð°Ð½Ð³ÑенÑ.
Источник