Перелом палача классификация
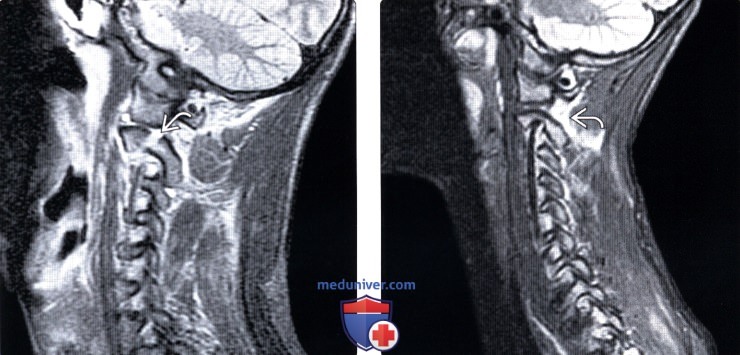
Лучевая диагностика перелома палача
а) Терминология:
1. Синонимы:
• Травматический спондилолистез осевого позвонка (ТСОП)
2. Определения:
• Двусторонний перелом межсуставной части дуги С2
• Отрыв тела С2 от суставных отростков и дуги
б) Визуализация:
1. Общие характеристики перелома палача:
• Наиболее значимый диагностический признак:
о Классическая рентгенологическая картина:
— Перелом межсуставной части дуги С2
— Передняя дислокация тела С2 относительно С3:
— Смещение атланта и черепа вместе с телом С2 кпереди
Изменений здесь может и не быть несмотря на наличие перелома межсуставной части дуги С2
— Задние элементы С2 и спиноляминарная линия сохраняют свое нормальное положение
— Подвывих С2 относительно СЗ усиливается при сгибании о Наилучшим методом диагностики является КТ
о Часто можно наблюдать признаки отека превертебральных мягких тканей на уровне верхнешейного отдела позвоночника
• Локализация:
о Межсуставная часть дуги С2 с обеих сторон
2. Рентгенологическая картина перелома палача:
• Рентгенография:
о Передний подвывих тела С2 относительно С3
о Рентгенопрозрачный дефект межсуставной части дуги С2
о Отек превертебральных мягких тканей
о Смещение атланта и черепа вперед вместе с телом С2
о Задние элементы спиноляминарной линии на уровне С2-СЗ сохраняют свое нормальное положение
3. Флюороскопия:
• Подвывих С2 относительно СЗ усиливается при сгибании
• Метод эффективен в отношении диагностики стабильности повреждения при выборе тактики его лечения
4. КТ при переломе палача:
• Бесконтрастная КТ:
о Костный режим:
— Двусторонние переломы межсуставной части дуги С2
— Наблюдаются различные варианты переломов:
Распространение перелома на тело С2
Односторонний перелом межсуставной части или в сочетании с переломом противоположного корня или пластинки дуги
— Целостность зубовидного отростка обычно сохранена
— В 33% случаев наблюдаются переломы и на других уровнях, чаще всего-С1
— Спинномозговой канал расширен в передне-заднем направлении
о Мягкотканный режим:
— Отек превертебральных мягких тканей
— Эпидуральное кровоизлияние
• КТ-ангиография:
о Может быть диагностировано сопутствующее повреждение позвоночной артерии (расслоение стенки, окклюзия)
5. МРТ при переломе палача:
• Т1-ВИ:
о Снижение интенсивности сигнала от дуги С2, связанное с отеком костного мозга
• Т1 FS:
о Гиперинтенсивный периваскулярный сигнал при наличии сочетанного повреждения сосудов
• Т2-ВИ:
о Усиление интенсивности сигнала и увеличение объема превертебральных мягких тканей
о Отек и гиперинтенсивность сигнала спинного мозга свидетельствует о его повреждении:
— При паренхиматозном кровоизлиянии будет отмечаться фокальная неправильной формы гипоинтенсивность сигнала
• STIR:
о Усиление сигнала дуги С2 и окружающих мягких тканей, связанные с ее отеком и кровоизлияниями
• T2*GRE:
о Режим более чувствителен в отношении диагностики кровоизлияний в спинномозговой канал и паренхиму спинного мозга (гипоинтенсивность сигнала)
• МР-ангиография:
о При сочетанном повреждении позвоночной артерии — изменение ее контура (расслоение стенки) или окклюзия
6. Рекомендации по визуализации:
• Протокол исследования:
о Любой передний подвывих С2 относительно С3 на рентгенограмме в боковой проекции требует проведения КТ
о Обследование должно включать весь шейный отдел позвоночника (и даже верхнегрудной отдел): сочетанные переломы на других уровнях наблюдаются в 33% случаев
о Тонкосрезовая (1 мм) спиральная КТ с сагиттальной и фронтальной реконструкцией:
— Обязательный метод оценки характера перелома, степени подвывиха, состояния спинномозгового канала
о При наличии неврологической симптоматики — МРТ шейного отдела позвоночника
о При распространении перелома на отверстие позвоночной артерии — МР- или КТ-ангиография о При необходимости — катетерная ангиография и эндоваскулярное вмешательство
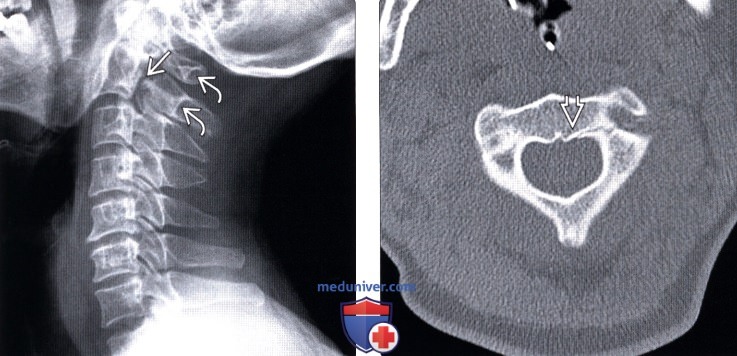
(Слева) Рентгенограмма в боковой проекции: линейное просветление в области межсуставной части дуги С2. Также здесь виден незначительный антелистез С2 и более заметное нарушение положения спиноляминарной линии на уровне С1-С2.
(Справа) КТ, аксиальный срез: случай атипичного варианта травматического спондилолистеза осевого позвонка (ТСОП), при котором перелом межсуставной части дуги С2 распространяется на нижний край задней покровной пластинки тела С2. При смещении фрагментов данный вариант атипичного перелома может «пересечь» содержимое спинномозгового канала.
в) Дифференциальная диагностика перелома палача:
1. Псевдоподвывих:
• Физиологический антелистез на верхнешейном уровне, встречается у детей младшего возраста (< 8 лет)
• Является следствием гипермобильности не до конца еще сформированного связочного аппарата шейного отдела позвоночника
• Наиболее частая локализация С2-С3, реже — СЗ-С4
• Определяется на рентгенограмме в боковой проекции в положении легкого сгибания
• Отсутствие признаков отека мягких тканей
• Нормальное положение спиноляминарной линии сохранено
2. Ротационный подвывих С2-С3:
• Односторонний перелом(ы) дуги С2, корня дуги
3. Спондилолиз, первичный, шейный отдел позвоночника:
• Редкая врожденная аномалия
• Наличие неоссифицированного эмбрионального синхондроза

(Слева) STIR МР-И, сагиттальная проекция: нарушение целостности кортикального слоя в области межсуставной части дуги С2. Отек мягких тканей выражен минимально. Признаков отека костного мозга (в данном случае это острое повреждение) нет.
(Справа) На сагиттальном STIR МР-И еще у одного пациента с переломами межсуставной части дуги С2 определяется лишь минимальный отек окружающих мягких тканей. Сам перелом на данном скане не виден.
г) Патология:
1. Общие характеристики перелома палача:
• Этиология:
о ТСОП возникает в результате переразгибания головы с одновременной аксиальной нагрузкой либо вследствие насильственного избыточного сгибания головы в сочетании с аксиальной нагрузкой:
— Истинный перелом палача, наблюдавшийся ранее у казненных через повешение, возникает в результате переразгибания головы в сочетании с внезапной насильственной дистракцией позвоночника:
Классическое повешение, при котором узел петли располагают в подбородочной области, что приводит полному разрыву диска и связочного аппарата между С2 и СЗ
Подобное повреждение никогда не наблюдается при суицидальных попытках
— ТСОП в обычной жизни характеризуется другим механизмом травмы (например, удар подбородком о приборную панель), при котором, однако, возникают аналогичные повреждения
• Сочетанные травмы:
о Переломы на других уровнях, которые не всегда непосредственно связаны с С2:
— Наиболее часто из подобных сочетанных переломов встречаются переломы атланта
2. Стадирование, степени и классификация перелома палача:
• Effendi:
о Тип I: узкая линия перелома, отсутствие смещения, отсутствие разрыва диска С2-С3
о Тип II: переднее смещение С2 относительно С3 ≥ 3 мм, повреждение диска С2-С3
о Тип ПА: минимальное переднее смещение С2 относительно С3, однако выраженное угловое смещение, флексионно-дистракционный механизм травмы:
— Модификация Levine и Edwards классификации Effendi
о Тип III (редкий): переднее смещение С2 с односторонним или двусторонним вывихом или подвывихом в дугоотростчатых суставах
• Классификация Effendi может применяться и к другим переломам корней и пластинок дуги С2
• Атипичный перелом палача: перелом распространяется на заднюю покровную пластинку тела С2:
о Формируется выстоящий в полость спинномозгового канала костный «шип», увеличение частоты неврологических осложнений
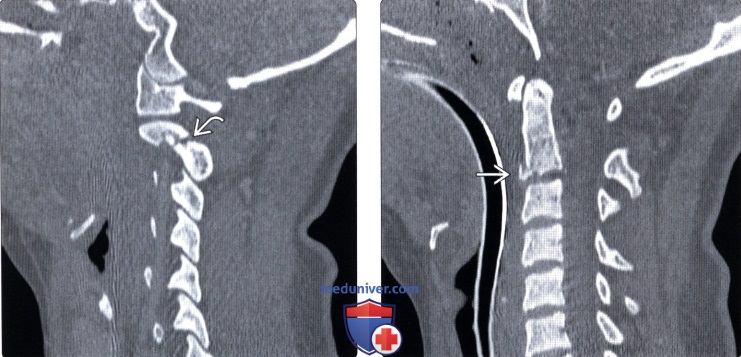
(Слева) КТ, сагиттальный срез: представлен перелом межсуставной части дуги С2 с минимальным смещением.
(Справа) На сагиттальном срединном КТ-срезе у этого же пациента виден небольшой фрагмент перелома каудо-вентрального угла тела С2.
д) Клинические особенности:
1. Клиническая картина перелома палача:
• Наиболее распространенные симптомы/признаки:
о Острая боль в шее
• Другие симптомы/признаки:
о Неврологический дефицит
о Мозжечковая симптоматика позволяет заподозрить инфаркт мозжечка на фоне расслоения стенки или окклюзии позвоночной артерии
• Внешний вид пациента:
о Боль в подзатылочной области после травмы
о Неврологическая симптоматика наблюдается лишь в небольшом проценте травматических повреждений С2 (25%)
— Размеры спинномозгового канала на этом уровне достаточно велики, при переломах со смещением они еще более увеличиваются
о Повреждение позвоночной артерии может сопровождаться развитием отсроченного неврологического дефицита:
— Инфаркт головного мозга в вертебробазилярном бассейне
2. Демография:
• Эпидемиология:
о Практически все случаи ТСОП на сегодняшний день являются следствием травм в результате ДТП, а не повешения:
— Лишь у немногих повешенных диагностируются переломы дуги С2
о ТСОП составляет 4-7% всех переломов и/или вывихов на уровне шейного отдела позвоночника
о В одном из исследований показано, что доля изолированного ТСОП среди всех пациентов с переломами в области краниовертебрального сочленения составляет 7%
3. Течение заболевания и прогноз:
• Зависит от наличия или отсутствия неврологического дефицита
• Тип I: стабильное повреждение, никогда не должно приводить к развитию стойкого неврологического дефицита
• Тип II: примерно в 20% случаев сопровождается транзиторной неврологической симптоматикой, у 5% пациентов развивается стойкий неврологический дефицит
• Тип III: относительно высокий риск развития стойкого неврологического дефицита и инвалидизации пациентов
• При повреждении позвоночной артерии существует риск развития инфаркта головного мозга в отсроченном периоде
• Ускорение развития дегенеративных изменений
4. Лечение перелома палача:
• Консервативное лечение:
о Иммобилизация
• Спондилодез при нестабильных повреждениях:
о Выраженная угловая деформация на уровне С2-С3, разрыв межпозвонкового диска С2-С3 и/или невозможность удержать фрагменты в правильном положении за счет внешней иммобилизации
е) Диагностическая памятка:
1. Следует учесть:
• На рентгенограмме в боковой проекции обращайте внимание на сохранение нормальных взаимоотношений позвонков, объем превертебральных мягких тканей (толщина должна составлять 4 мм или менее), при выявлении патологии показана КТ
• Обратите внимание на целостность стенок отверстия позвоночной артерии, для исключения ее повреждения показана МР-/КТ-ангиография
2. Советы по интерпретации изображений:
• Передний подвывих тела С2 относительно С3 при сохранении нормального положения спиноляминарной линии требует проведения КТ даже при отсутствии видимых признаков перелома на рентгенограмме
ж) Список использованной литературы:
1. Hadley MN et al: Introduction to the guidelines for the management of acute cervical spine and spinal cord injuries. Neurosurgery. 72 Suppl 2:5-16, 2013
2. RykenTCetal: Management of isolated fractures of the axis in adults. Neurosurgery. 72 Suppl 2:132-50, 2013
3. Pryputniewicz DM et al: Axis fractures. Neurosurgery. 66(3 Suppl):68-82, 2010
4. Yanni DSetal: Fixation of the axis. Neurosurgery. 66(3 Suppl): 147-52, 2010
5. Congress of Neurological Surgeons: Isolated fractures of the axis in adults. Neurosurgery. 50(3 Suppl): S1 25-39, 2002
6. Congress of Neurological Surgeons: Management of combination fractures of the atlas and axis in adults. Neurosurgery. 50(3 Suppl): S140-7, 2002
7. Ranjith RK et al: Hangman’s fracture caused by suspected child abuse. A case report. J Pediatr Orthop B. 11(4):329-32, 2002
8. Harrop JS et al: Acute respiratory compromise associated with flexed cervical traction after C2 fractures. Spine. 26(4): E50-4, 2001
9. Samaha C et al: Hangman’s fracture: the relationship between asymmetry and instability. J Bone Joint Surg Br. 82(7)4 046-52, 2000
10. Agrillo U et al: Hangman’s fracture. Spine. 24(22):241 2, 1999
11. Guiot B et al: Complex atlantoaxial fractures. J Neurosurg. 91 (2 Suppl): 139-43, 1999
12. Williams JP 3rd et al: CT appearance of congenital defect resembling the Hangman’s fracture. Pediatr Radiol. 29(7):549-50, 1999
13. Greene KA et al: Acute axis fractures. Analysis of management and outcome in 340 consecutive cases. Spine. 22(16):1843-52, 1997
14. Nunez DB Jr et al: Cervical spine trauma: how much more do we learn by routinely using helical CT? Radiographics. 16(6)4 307-18; discussion 1318-21, 1996
15. Starr JK et al: Atypical hangman’s fractures. Spine. 18(14)4 954-7, 1993
16. James R et al: The occurrence of cervical fractures in victims of judicial hanging. Forensic Sci Int. 54(1):81 -91, 1992
17. Parisi M et al: Hangman’s fracture or primary spondylolysis: a patient and a brief review. Pediatr Radiol. 21 (5):367-8, 1991
— Также рекомендуем «МРТ перелома апофизарного кольца позвонка»
Редактор: Искандер Милевски. Дата публикации: 31.7.2019
Источник
Содержание:
Перелом палача, или травма висельника – перелом ножек дуги второго шейного позвонка, что сочетается с разрывом продольной связки в районе второго и третьего шейных позвонков, а также смещением атланта. Впервые такое состояние было описано в 1913 году. В 1964 году патологоанатомы пришли к выводу, что такая травма часто случается при дорожно-транспортных происшествиях, причём все повреждения в области шеи идентичны тем, что остаются на шее человека после повешения. Именно это и дало этой травме такое название.

Как уже говорилось выше, травма затрагивает только второй шейный позвонок, и возникает в момент резкого разгибания головы назад. В то же время такое повреждение невозможно без повреждения мягких тканей – разрыва передней продольной связки и отрыва межпозвоночного диска второго или третьего позвонков. Перелом дуги чаще всего симметричный и происходит он на некотором расстоянии от тела позвонка.
Кроме автодорожных травм, когда удар приходится в нижнюю часть лица, такое же повреждение в редких случаях может возникать и в спорте – в футболе, регби, баскетболе.
Второй позвонок имеет своё название – эпистрофей, или аксис. Его особенность в наличии отростка в виде зуба. Он нужен, чтобы первый шейный позвонок — атлант, свободно вращался при движениях головы.
Клиническая картина
Симптомы перелома палача могут быть как от едва заметных до довольно выраженных. Это зависит не только от места поражения, но и от того, вовлечены ли в патологический процесс другие структуры спины. Также большую роль играет скорость и правильность оказания неотложной помощи. Основными симптомами будут:
- Нарушения движений рук и ног.
- Тремор конечностей.
- Полный паралич всего тела.
- Нарушение чувствительности кожных покровов.
- Проблемы с мочеиспусканием.
- Сильная боль в поврежденной области.
- Головокружение.
- Напряжение мышц шеи.
- Нарушение дыхания, в тяжёлом случае – его остановка.
- Нарушение сердцебиения, вплоть до полного прекращения.
- Нарушение в движениях в поврежденной области.
Симптом палача имеет одну особенность – определить его можно только с помощью специальной медицинской аппаратуры. А это значит, что при подозрении на любой перелом шейного отдела позвоночника должна быть проведена не только рентгенография, но и другие методы исследования, которые позволят определить степень повреждения спинного мозга.
Диагностика
Первичная диагностика основана на осмотре и опросе пациента. После этого обязательно проводится рентгенография, которая позволит определить наличие перелома в области второго позвонка. При необходимости может быть использованы МРТ или КТ исследования, которые позволяют оценить состояние спинного мозга, способы и методы лечения, а также сделать прогноз относительно выздоровления.
Также при подозрении на повреждение первого и второго шейных позвонков применяется такой специфический метод, как спондилорентгенография.
Лечение
 Лечение проводится только в условиях стационара. В зависимости от тяжести состояния терапия может быть консервативной или оперативной. В первую очередь проводится адекватное обезболивание с использованием таких препаратов, как диклофенак, диклоберл, трамадол. В самых тяжёлых случаях могут использоваться наркотические анальгетики.
Лечение проводится только в условиях стационара. В зависимости от тяжести состояния терапия может быть консервативной или оперативной. В первую очередь проводится адекватное обезболивание с использованием таких препаратов, как диклофенак, диклоберл, трамадол. В самых тяжёлых случаях могут использоваться наркотические анальгетики.
При неосложнённом переломе и наличии вывиха проводится его обязательное ручное вправление. После этого пациент на протяжении 3 месяцев должен носить специальный шейный воротник.
Вправление также может быть проведено с помощью скелетного вытяжения, однако такая методика сегодня не пользуется большой популярностью и применяется только в самых крайних случаях.
В лечении может быть использована и петля Глиссона, но в этом случае лечение растягивается до 4 недель, после чего на несколько месяцев накладывается гипсовый корсет. При переломах палача без смещения и других осложнений применяется воротник Шанца, но правильно подобрать его сможет только лечащий врач.
Операция используется только при отсутствии эффекта от консервативного лечения, при наличии большого количества осколков и при развитии осложнений. Среди них самыми частыми следует считать нарушение дыхания, полный паралич, разрыв спинного мозга и кровоизлияния.
После полного курса консервативного и оперативного лечения обязательно проводится курс реабилитации, который включает в себя физиотерапию, лечебную гимнастику, а также лечение в условиях местных курортов и специализированных санаториев.
Источник
Перелом мыщелка С1 позвонка
Переломы атланта, как правило, бывают вследствие удара головой о твердое покрытие, при падении с высоты, ударах тяжелым предметом по голове, падении и ударе затылком.
При переломе Джефферсона костное кольцо атланта расширяется, мыщелки затылочной кости сближаются с суставными фасетками аксиса, зубовидный отросток приближается к затылочной кости. Зубовидный отросток может смещаться вентрально (благоприятный исход) или дорсально, входя в большое затылочное отверстие (неблагоприятный исход), вызывая сдавление ствола мозга.
Рис.1
Перелом зуба С2 со смещением
- тип I — отрывной перелом верхушки зуба.
- тип II — перелом основания зуба в месте его слияния с телом аксиса. Такой перелом часто не консолидируется.
- тип III — перелом распространяющийся на тело С2. Чаще срастается и поэтому преимущественно лечится консервативно.
Рис.2
Перелом дужек С2 («перелом палача»)
- тип I — двусторонний отрыв дуги от С2 позвонка, без смещения и угловой деформации. Неврологический дефицит отмечается редко, повреждение стабильное.
- тип II — перелом обоих корней дуг со смещением более чем на 3 мм, с небольшой угловой деформацией.
- тип IIА — перелом подобен перелому типа 2, но с превалированием выраженной угловой деформации.
- тип III — значительное смещение и угловая деформация. Часто сопровождается неврологическим дефицитом.
Рис.3
Рис.4
Рис.5
Перелом суставного отростка шейного позвонка
Рис.6
Отрывной перелом заднего края позвонка
Рис.7
Рис.8
Переломовывих (люксационный) перелом
Смещения атланта делятся на односторонние (ротационные) и двусторонние: передние, задние и встречные вывихи и подвывихи. Они могут сопровождаться переломом зубовидного отростка аксиса.
Вывихи делятся на свежие — до 10 дней после травмы; несвежие — 10-28 дней и застарелые — более 28 дней (А.А. Луцик, И.К. Раткин, М.Н. Никитин, 1998). Свежие вывихи легче всего поддаются закрытому вправлению, несвежие — трудно, застарелые редко вправляются.
Рис. 8а Схематическое изображение различных вывихов позвонков
- Нормальное состояние позвонков.
- Подвывих позвонков.
- Скользящий вывих.
- Опрокидывающийся вывих
- Сцепившийся скользящий вывих.
- Сцепившийся опрокидывающийся вывих.
- Вывих с высоким стоянием суставных отростков.
- Опрокидывающийся вывих с высоким стоянием суставных отростков.
Рис.8б Схематическое изображение атланто-аксиальных вывихов
а — нормальные взаимоотношения атланта и аксиса;
б — передний транслигаментозный вывих атланта;
в — передний трансдентальный вывих атланта;
г — задний трансдентальный вывих атланта
Полный вывих:
- верховые,
- сцепившиеся, с высоким стоянием суставных отростков,
тотальные.
опрокидывающиеся,
- скользящие.
Верховые вывихи — задний край вывихнутого нижнего суставного отростка краниального позвонка соприкасается с верхушкой верхнего суставного отростка нижележащего позвонка (это неустойчивый подвывих).
Сцепившийся вывих — полная утрата контакта между суставными поверхностями (полный вывих), когда верхушки нижних суставных отростков вывихнутого кпереди позвонка опускаются в верхние позвоночные вырезки подлежащего позвонка.
Опрокидывающийся вывих — смещенный кпереди позвонок опрокидывается (наклоняется) кпереди, при этом критическая плоскость позвоночного канала может уменьшаться незначительно.
Скользящий вывих — смещенный кпереди позвонок не наклоняется. Критическая поверхность позвоночного канала уменьшается больше, чем при опрокидывающемся вывихе.
Смещения позвонков могут быть одно- и двусторонними, могут сочетаться между собой.
Рис.9
Соскальзывающий подвывих
Рис.10
Оскольчатый перелом шейного позвонка
Рис.11
Передний спондилодез
Рис.12
Рис.13
Перелом на фоне болезни Бехтерева
Рис.14
Список используемой литературы
- Повреждения позвоночника и спинного мозга. Под ред. Н. Е. Полищука, Н. А. Коржа, В. Я. Фищенко. Киев: «КНИГА плюс», 2001. Часть II. Повреждения позвоночника и спинного мозга.
Некоммерческое Партнерство «Рукописные памятники Древней Руси» создано при участии Института русского языка им. В. В. Виноградова РАН и издательства «Языки славянских культур». Научное руководство деятельностью Партнерства осуществляет Научный совет, возглавляемый чл.-корр. РАН, директором Института русского языка РАН А. М. Молдованом. В Научный совет входят: А. А. Гиппиус, В. М. Живов (зам. председателя Научного совета), А. А. Зализняк, А. А. Пичхадзе, Н. Н. Покровский, А. А. Турилов, В. Л. Янин.
Главная наша цель – собрать как можно более обширный электронный архив древнерусских материалов, хранящихся в отечественных и зарубежных музеях (архивах, библиотеках, хранилищах) и представить его в открытом доступе в интернете с соблюдением и защитой всех юридических прав музеев-хранителей рукописей. Важность этой задачи обусловлена тем, что к настоящему времени опубликована лишь незначительная часть (менее 0.1 процента) рукописных памятников, находящихся во многих хранилищах Москвы, Петербурга, Великого Новгорода, Костромы, Твери, Ярославля, Казани, Саратова, и других городов. Между тем собрание древне- и старорусских рукописей (XI–XVII веков), хранящихся в российских библиотеках и архивах, чрезвычайно велико и насчитывает более 100 000 единиц хранения. При отсутствии полноценных и качественных копий мы находимся под постоянной угрозой утраты этого наследия.
Реализация поставленной цели будет осуществляться путем предоставления на нашем сайте персональной экспозиционной площадки музеям, архивам, издательствам, научно-исследовательским коллективам для размещения в открытом доступе электронных копий имеющихся у них рукописных материалов (вместе с необходимой сопутствующей информацией: права на ее публикацию, адреса и телефоны для научных и деловых контактов и пр. Мы также берем на себя техническое обслуживание этой экспозиции, включающее первичную обработку и последующее размещение отсканированной рукописи, обновление и дополнение экспозиционных материалов и др. При этом все права музея, архива (другого правообладателя) на предоставленные материалы полностью сохраняются, а рукописные материалы размещается в виде, не допускающем их несанкционированное издание. Примером может служить наше сотрудничество с Государственной Третьяковской Галереей. В настоящее время нашем сайте размещается электронная копия издания «Типографский Устав (устав с кондакарем)» а трех томах, осуществленного под научной редакцией Б. А. Успенского издательством «Языки славянских культур» при содействии Галереи. Это издание посвящено рукописному памятнику конца XI – начала XII вв. Первый том представляет факсимильное воспроизведение рукописи, второй — наборное воспроизведение и словоуказатель, третий содержит посвященные ей научные исследования. Пример сотрудничества с учеными – раздел, посвященный древнерусским берестяным грамотам, разработанный коллективом ученых во главе с академиками В. Л. Яниным и А. А Зализняком. Впервые в полном объеме представлены коллекции берестяных документов Государственного исторического музея и Новгородского государственного объединенного музея-заповедника. Примером сотрудничества с издательствами является совместная работа с издательством «Языки славянских культур», которое предоставило нам свои издания первых томов Полного собрания русских летописей, п также рукописных книг «История иудейской войны Иосифа Флавия» (древнерусский перевод) и «Псалтырь 1683 г. в переводе Аврамия Фирсова».
Наряду с главной задачей — собрать полный электронный архив древнерусских материалов, мы ставим перед собой еще две задачи.
Вторая задача, непосредственно связанная с первой — создание специальных образовательных программ по изучению самых разных аспектов древнерусской истории, литературы и культуры, как светской, так и религиозной (включая богослужение, монастырское устройство, художественные стили и вкусы, культовые фигуры и проч.). Эти программы, ориентированные на разные образовательные уровни обучающихся (от младших школьников до студентов старших курсов и аспирантов университетов) могут стать незаменимым подспорьем в школьном и вузовском образовании на всей территории России, важным источником возрождения отечественного самосознания и духовных традиций.
Наконец, третья наша задача — способствовать расширению исследований по истории, литературе, культуре, языку Древней Руси, путем облегчения доступа отечественным и зарубежным славистам к рукописным источникам и посвященным им научным работам. Это будет способствовать повышению интереса к русской истории и культуре, росту ее влияния и авторитета в мире.
Источник
С целью упростить постановку клинического диагноза, стратегически оценить тяжесть и прогноз травмы, а также создать «единый язык понятий» среди травматологов, Морис Э. Мюллер создал классификацию переломов длинных трубчатых костей AO.
Общие положения классификации переломов костей по AO
В общем плане переломы всех трубчатых костей в скелете человека Мюллер предлагает представить в следующем виде (смотрите схемы, рисунки, таблицы).
Система нумерации по AO/OTA с анатомической локализации переломов трех сегментов кости
Проксимальный сегмент = 1, диафизарный сегмент = 2, дистальный сегмент = 3
Буквенно-цифровая структура классификации AO переломов длинных костей для взрослых по Мюллеру
Обозначение анатомической локализации перелома по AO
Анатомическая локализация перелома обозначается двумя цифрами: первая для кости, вторая для ее сегмента (локтевая кость и лучевая кости, также как большеберцовая и малоберцовая кости расцениваются как одна кость). Проксимальный и дистальный сегменты длинных костей определяются с помощью квадрата, стороны которого имеют одинаковую длину, как и самой широкой части эпифиза (исключение 31- и 44-).
Определение типа перелома при переломе длинных костей у взрослых
Исключением являются переломы проксимального сегмент плечевой кости (11-), проксимального сегмент бедренной кости (31-), косточки (44-), подвертлужный перелом (32-)
| Сегмент | Тип | ||
|---|---|---|---|
| A | B | C | |
| 1 (проксимальный) | Проксимальный внесуставной перелом | Проксимальный неполный внутрисуставной перелом | Проксимальный полный внутрисуставной перелом |
| 2 (диафизарный) | Диафизарный простой перелом | Диафизарный клиновидный перелом | Диафизарный сложный перелом |
| 3 (дистальный) | Дистальный внесуставной перелом | Дистальный неполный внутрисуставной перелом | Дистальный полный внутрисуставной перелом |
Диафизарные переломы
Этапы диагностики диафизарных переломов
| Диафизарный перелом | ||
|---|---|---|
| Шаг | Вопрос | Ответ |
| 1 | Какая кость? | |
| 2 | Перелом крайней или среднего сегментов кости? | |
| 3 | Тип: простой или многооскольчатый перелом (если больше 2 осколков)? | Простой (X2-A) |
| Многооскольчатый — перейдите к шагу «3а» | ||
| 3а | Есть контакт между двумя осколками? | Осколки контактные, клиновидный (X2-B) |
| Осколки неконтактные, сложный (X2-C) | ||
| 4 | Группа: перелом простой или сложный? | Простой спиральный (X2-A1), или спиральный клиновидный (X2-B1), или сложный спиральный (X2-C1) |
| Простой косой (X2-A2), простой поперечный (X2-A3), клиновидный изгибающий (X2-B2), клиновидный многооскольчатый (X2-B3), сложный неправильный (X2-C3), сложный сегментарный (X2-C2) | ||
Классификация диафизарных переломов по трем группам
| Тип | Группа | ||
|---|---|---|---|
| 1 | 2 | 3 | |
| А (простой) | Спиральный | Простой | Поперечный |
| В (клиновидный) | Спиральный | Изгибающий | Многооскольчатый |
| С (сложный) | Спиральный | Сегментарный | Неправильный |
Сегментарные переломы
Этапы диагностики сегментарных переломов
| Сегментарный перелом | ||
|---|---|---|
| Шаг | Вопрос | Ответ |
| 1 | Какая кость? | Конкретная кость (Х) |
| 2 | Перелом крайней или среднего сегментов кости? | Конечный сегмент |
| 3 | Перелом проксимального или дистального сегментов? | Проксимального (X1) |
| Дистального (X3) | ||
| 4a | Тип: перелом захватывает сустав? | Внесуставной (XX-A), перейдите к шагу «6» |
| Внутрисуставной, перейдите к шагу «4b» | ||
| 4b | Тип: неполный или полный внутрисуставной перелом? | Если часть соединена с метафизом/диафизом, то — неполный внутрисуставной (XX-B) |
| Если часть не соединена — полный внутрисуставной (XX-C) | ||
| 5 | Групп: сколько линий перелома перекрещиваются на поверхности кости? | Если есть одна линия, это простой |
| Если больше 2 линий — это многооскольчатый перелом | ||
| 6 | Группа: перелом метафиза? | Простой внесуставной (XX-A1), или простой внутрисуставной (XX-C1) |
| Клиновидный внесуставной (XX-A2) | ||
| Сложный внесуставной (XX-A3), или простой внутрисуставной (XX-C2), или сложный внутрисуставной (XX-C3) | ||
Классификация сегментарных переломов по трем группам
| Тип | Группа | ||
|---|---|---|---|
| 1 | 2 | 3 | |
| A (внесуставной) | Простой | Клиновидный | Сложный |
| B (неполный внутрисуставной) | Отлом мыщелка | Вдавление суставной поверхности | Отлом мыщелка и вдавление суставной поверхности |
| C (полный внутрисуставной) | Простой внутрисуставной, простой метафизарный | Простой внутрисуставной, сложный метафизарный | Сложный внутрисуставной, сложный метафизарный |
Частные положения классификации переломов костей по AO
Классификация переломов плечевой кости по AO (1)
Классификация переломов предплечья: лучевой и локтевой костей по AO (2)
Классификация переломов бедренной кости по AO (3)
Классификация переломов голени: большеберцовой и малоберцовой костей по AO (4)
Классификация переломов лодыжек по AO (44)
Источник
Санкт-Петербург
Поможем найти врача. Звоните!
Лечение перелома палача — на этой странице вы найдете общую информацию о заболевании и методах лечения, способах диагностики, сможете записаться на прием к врачу, лечащему заболевание.
Симптомы перелома палача
- Боль в шейном отделе позвоночника
- Нарушение двигательной функции
- Тремор
- Дрожание конечностей
- Паралич
- Нарушение чувствительности
- Расстройство мочеиспускания
- Боль в пораженной области
- Головокружение
- Затруднение дыхания
- Нарушение работы сердца.
Лучшие врачи по лечению перелома палача
Диагностика заболеваний
Какую диагностику необходимо пройти, вам подскажет лечащий врач. Вам могут назначить:
- УЗИ шейного отдела позвоночника
- КТ шейного отдела позвоночника
- МРТ шейного отдела позвоночника
- Рентген шейного отдела позвоночника
- МСКТ шейного отдела позвоночника.
Обратите внимание! Информация на странице представлена для ознакомления. Для назначения лечения обратитесь к врачу.
Выбрать лечащего врача 13
Тоненков Алексей Михайлович
Жвания Георгий Леванович
Бородин Василий Валентинович
Багирян Карен Эдуардович
Крайнов Сергей Анатольевич
Прядко Георгий Борисович
Баходиров Фарход Бахромович
Агбаш Илья Ильич
Риос Эдуардо Алехандрович
Третьяков Дмитрий Сергеевич
1
2
