Перелом остеофита стопы

Перелом остеофита?


- https://radiomed.ru/sites/default/files/styles/case_slider_image/public/user/19785/f_knee_20140602_153908.jpg?itok=-awlESUp
Пнд, 02/06/2014 — 16:00
#1
Не на сайте
Был на сайте: 1 день 20 часов назад
Зарегистрирован: 06.03.2014 — 12:16
Публикации: 681
Почему снимки в топик не загрузить???
Приложения:
Пнд, 02/06/2014 — 16:05
#2
![]()
Не на сайте
Был на сайте: 2 недели 2 дня назад
Зарегистрирован: 26.04.2011 — 11:56
Публикации: 988
какие-то работы по улушению на сайте идут, вот и проблема с загрузкой изображений.
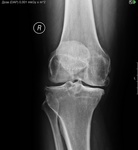
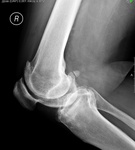
контур мелкого оссификата склерозирован, это не отломок.
«There is no teacher, who can teach us anything new. He just can help us to remember the things we always knew» (c) Enigma.
Пнд, 02/06/2014 — 16:26
#3
Не на сайте
Был на сайте: 1 день 20 часов назад
Зарегистрирован: 06.03.2014 — 12:16
Публикации: 681
а может быть старый отломок? больно уж рядом лежит))
Пнд, 02/06/2014 — 19:17
#4
![]()
Не на сайте
Был на сайте: 4 дня 15 часов назад
Зарегистрирован: 13.09.2011 — 22:00
Публикации: 1541
Сесамовидная кость. Если имеется в виду боковой снимок.
Пнд, 02/06/2014 — 19:31
#5
![]()
Не на сайте
Был на сайте: 1 год 6 месяцев назад
Зарегистрирован: 08.08.2012 — 21:52
Публикации: 786
«Обучая других — учишься сам». Н.И.Пирогов
Пнд, 02/06/2014 — 21:14
#6
![]()
Не на сайте
Был на сайте: 3 года 3 месяцев назад
Зарегистрирован: 19.10.2011 — 17:49
Публикации: 2685
Пнд, 02/06/2014 — 22:02
#7
![]()
Не на сайте
Был на сайте: 14 часов 45 минут назад
Зарегистрирован: 28.09.2008 — 18:50
Публикации: 6232
Фабелла, но в данном случае она ещё и образует сустав с костными разрастаниями, по задней поверхности мыщелков бедренной кости, так же с явлениями артроза в новообразованном суставе.
Пнд, 02/06/2014 — 23:11
#8
![]()
Не на сайте
Был на сайте: 4 года 9 месяцев назад
Зарегистрирован: 24.10.2012 — 22:55
Публикации: 2915
Almo wrote:
Фабелла, но в данном случае она ещё и образует сустав с костными разрастаниями, по задней поверхности мыщелков бедренной кости, так же с явлениями артроза в новообразованном суставе.
Нечего добавить…»все уже украдено до нас!«!
Источник
Остеофиты – это единичные или множественные разрастания костной ткани. Такое образование иногда никак не беспокоит человека и выявляется случайно при рентгенологическом исследовании. В других же случаях остеофиты причиняют сильную боль и существенно ограничивают двигательную активность.
Причины возникновения и локализация
Остеофиты не самостоятельные заболевания, а являются компенсаторной реакцией организма. Костная ткань начинает разрастаться вследствие разрушения надкостницы или хрящевой ткани. Причиной разрушения могут стать:
- Дегенеративные процессы в костной и хрящевой ткани (остеоартроз, остеохондроз, спондилез).
- Травмы (переломы, трещины, сильные ушибы надкостницы).
- Нарушения обмена веществ (сахарный диабет, акромегалия).
- Воспаления костной ткани при инфекционных заболеваниях (остеомиелит, туберкулез, бруцеллез и другие).
- Аутоиммунные процессы (ревматоидный артрит).
- Длительная чрезмерная нагрузка на суставы (избыточный вес, занятия спортом, физический труд, нарушенная осанка, плоскостопие).
- Метастазы в кости. Чаще всего это встречается при опухолях молочной железы или простаты.
- Опухоли с первичной локализацией в кости.
Большинство пациентов с остеофитами – люди пожилого возраста, так как наиболее частой причиной возникновения разрастаний являются дегенеративные изменения. У молодых людей и детей остеофиты появляются вследствие воспалительных процессов (инфекционных или аутоиммунных). Разрастание костной ткани может возникнуть:
- На самой кости.
- В полости крупных и мелких суставов конечностей.
- В околосуставных тканях.
- На стопе.
- В любом отделе позвоночника.
Классификация
По строению остеофиты могут быть костно-хрящевыми, костными губчатыми, костными компактными и метапластическими.
Костно-хрящевые
Этот вид разрастаний появляется при деформации и разрушении хрящей, покрывающих костные поверхности. Чаще всего это происходит при постоянной повышенной нагрузке на сустав или вследствие дегенеративных изменений. Костно-хрящевые остеофиты обычно образуются в крупных суставах, несущих максимальную нагрузку (коленный, тазобедренный)
Костные компактные
Являются производными компактного вещества кости. Компактное вещество расположено снаружи кости, является очень прочным и обеспечивает способность выдерживать большие нагрузки. Костные компактные остеофиты наиболее часто встречаются на концевых участках трубчатых костей.
Костные губчатые
Губчатая ткань кости является наиболее легкой и имеет ячеистую структуру. В губчатом веществе содержится красный костный мозг, который выполняет функцию образования клеток крови. Этот вид остеофитов может образоваться в любом участке трубчатых и губчатых костей.
Метапластические
Эти разрастания появляются, когда в кости происходит замена одного типа костных клеток на другой. Чаще всего такие остеофиты возникают как результат воспалительного или инфекционного процесса в костях или суставах.
Диагностика
Диагностика не представляет сложностей. Даже небольшие костные разрастания хорошо видны на рентгене. Для того, чтобы оценить состояние окружающих мягких тканей сосудистого или нервного пучка, полости сустава, врач может назначить магнитно-резонансную томографию (МРТ).

Рентгенография – основной метод диагностики
Остеофиты позвоночника
Наиболее часто остеофиты появляются вследствие дегенеративно – дистрофических процессов у людей старше 55 лет. Наросты могут появиться в любом отделе позвоночника, но чаще возникают в поясничном и шейном сегменте. В зависимости от того, на каком участке тела позвонка появляются костные разрастания, выделяют следующие виды остеофитов:
- Передние. Образуются на передней стенке позвонка и редко вызывают болевые ощущения.
- Задние. При образовании нароста на дорзальной стенке, возможен интенсивный болевой синдром, так как происходит сдавление нервных корешков.
- Переднебоковые. Возникают на тех позвонках, которые поддаются сдавлению наиболее сильно.
- Заднебоковые. Наиболее часто встречаются в шейном отделе позвоночника.
Симптомы
Симптомы не являются специфическими и сходны с другими заболеваниями позвоночника. Признаки появления разрастаний зависят от того в каком отделе позвоночника они появились, но общим является то, что боли усиливаются при физической нагрузке, а облегчаются отдыхом.
Остеофиты шейного отдела
Неприятные симптомы появляются тогда, когда костное разрастание начинает сдавливать нервные корешки. Наиболее часто наблюдаются:
- Головокружение, потеря координации движения.
- Боли в затылочной части головы, которые могут отдавать в плечо.
- Ограничение движения и боль при поворотах головы.
- Снижение остроты зрения.
- Шум в ушах.
Остеофиты грудного отдела
Грудной отдел позвоночника отличается тем, что движения в нем достаточно ограниченные. Из-за этого костные наросты долго могут не давать о себе знать и выявляться уже при значительном сдавлении нервных корешков. В этих случаях появляется значительное снижение двигательной функции, вплоть до полного отсутствия. В грудном отделе чаще всего появляются краевые остеофиты тел позвонков.
Остеофиты поясничного отдела
Позвонки поясничного отдела несут значительную нагрузку, и остеофиты появляются там достаточно часто. Признаками их возникновения могут служить:
- Тупая боль в нижней части спины, усиливающаяся при ходьбе или длительном нахождении в положении сидя.
- Боль может отдавать в ягодицу и бедро.
- Снижение чувствительности в конечностях, чувство онемения.
- При значительном сдавлении нервных корешков, отвечающих за работу органов малого таза, наблюдается нарушение функций мочевого пузыря и кишечника.
Лечение
При возникновении костных разрастаний применяют в основном консервативное лечение, но если снять боль и восстановить функции не удается, то прибегают к операции. Важно помнить, что все методы лечения в данном случае являются симптоматическими, то есть воздействуют не на причину, а на последствия заболевания.
Консервативная терапия
Основной задачей лечения является избавление от болевых ощущений. Это достигается применением обезболивающих и противовоспалительных средств. Препараты могут назначаться в виде таблеток, уколов, мазей или гелей для местного применения. Наиболее часто рекомендуются такие лекарственные средства, как Диклофенак, Индометацин, Нимесулид.
Если таким образом купировать боль не удается, то врач может ввести в сустав глококортикостероиды (Дипроспан, Кеналог). Как правило, эти препараты оказывают быстрое обезболивающее действие. После стихания острого периода хороший эффект достигается при помощи физиотерапевтических процедур: электрофорез с Новокаином, ультразвуковая терапия, иглорефлексотерапия, массаж.

Физиотерапевтические процедуры помогают снять мышечный спазм, улучшить кровообращение и процессы регенерации в тканях
Хирургическое лечение
Показанием к оперативному вмешательству служит выраженная компрессия (сдавление) нервных корешков или спинного мозга. В этих случаях консервативные методы не приносят эффекта. В ходе операции врач может удалить дугу позвонка (или нескольких позвонков), пораженного остеофитом.

Остеофиты стопы
На стопе остеофиты чаще всего появляются на пяточной кости в месте прикрепления к ней подошвенной фасции – так называемая пяточная шпора. Характерным признаком является боль, которую пациенты описывают как «ощущение гвоздя в пятке». Боль беспокоит больше всего в утренние часы (так называемые стартовые боли) и вечером после нагрузок.
Лечить остеофиты стопы нужно комплексно. Применяют:
- Медикаментозные средства для снятия боли и воспаления (препараты группы нестероидных противовоспалительных средств).
- Физиотерапию (магнитотерапия, лазеротерапия, электрофорез).
- Массаж.
Лечить пяточную шпору можно и с помощью народных методов, но предварительно необходимо проконсультироваться с врачом. Полностью избавиться от остеофита невозможно, но устранить боль и воспаление вполне реально. Хирургический метод применяют редко, только когда из-за выраженной боли и деформации стопы пациент не может передвигаться самостоятельно. В ходе операции нарост удаляют вместе с окружающими мягкими тканями.
Остеофиты крупных суставов (коленного, локтевого, плечевого, тазобедренного)
Как и при любой другой локализации, остеофиты на начальной стадии не дают клинических проявлений. Одним из первых признаков начинающегося неблагополучия является появление характерного хруста в суставах при сгибании-разгибании. В дальнейшем могут появиться умеренные тупые боли после значительной физической нагрузки.
Если не начать лечить сустав, то симптоматика будет нарастать. Боли становятся более интенсивные и длительные, не снимаются отдыхом. Появляется отечность сустава. Снижается объем движения. Чаще всего остеофитами поражаются боковые поверхности суставов и околосуставные ткани.
На ранних стадиях лечебная терапия включает нестероидные противовоспалительные препараты в виде мазей, согревающие компрессы, физиопроцедуры и лечебную гимнастику. Если этот момент упустить, то врач назначает обезболивающие препараты в таблетках или уколах. На поздних стадиях лечение остеофитов консервативным путем эффекта не дает и показано оперативное вмешательство:
- Артроскопия. Это малоинвазивная операция, позволяющая удалить костные наросты.
- Эндопротезирование. При выраженном нарушении функции, сустав заменяют эндопротезом. Эти методы применимы для тазобедренного и коленного суставов.

Крупный остеофит локтевого отростка
Чем опасна патология
Шиповидные наросты, увеличиваясь в размерах, травмируют окружающие анатомические структуры. Если это мягкие ткани, то нарушается их питание и возникает воспалительный процесс. Если же остеофиты начинают давить на нервные окончания, то возникает болевой синдром, значительно ухудшающий качество жизни человека. Особенно опасно сдавление нервных корешков, отходящих от спинного мозга.
Это может повлечь серьезные нарушения в работе внутренних органов и ограничение двигательной функции, вплоть до парализации.
Профилактика
Так как бороться с уже появившимися костными наростами весьма трудно, а полностью вылечить заболевание возможно только на самых ранних стадиях, то о профилактике есть смысл задуматься как можно раньше.
Устранение возможных факторов риска
Для того чтобы свести к минимуму риск появления остеофитов, необходимо устранить все возможные факторы риска:
- Избавиться от лишних килограммов.
- Избегать чрезмерных нагрузок на суставы и позвоночник.
- Отказаться от вредных привычек.
- Регулярно проходить профилактические осмотры и лечить сопутствующие заболевания.
Регулярные физические нагрузки – обязательное условие сохранения здоровья суставов.
Сбалансированное питание
Правильное питание не только поможет нормализовать вес за счет ограничения быстрых углеводов и в меньшей степени жиров, но и насытить организм полезными веществами:
- Омега -3 полиненасыщенные жирные кислоты (рыба, льняное масло).
- Минералы, в первую очередь кальций, магний, цинк, фосфор. Для этого в рационе должен быть творог, сыр, морепродукты.
- Антиоксиданты (фрукты, овощи).
После 40 лет есть смысл принимать эти вещества дополнительно, так как получить все, что необходимо из продуктов питания, практически невозможно.
Прием хондропротекторов
Хондропротекторы – вещества, защищающие и восстанавливающие хрящевую ткань. Современная медицина рекомендует профилактический прием этих препаратов людям старше 40 лет, а при наличии заболеваний опорно-двигательного аппарата еще раньше.
Двигательная активность
Дело в том, что полноценное питание хрящевая ткань получает во время нагрузки. Поэтому крайне важно начать делать специальную гимнастику для суставов, больше ходить пешком, плавать, чаще бывать на свежем воздухе. Таким образом, остеофиты нуждаются в лечении и контроле динамики роста. При своевременной диагностике и выполнений всех рекомендаций врача вполне возможно избежать хирургического вмешательства.
Источник
Остеофит пяточной кости, или деформация Хаглунда, – заболевание, которое чаще всего встречается у людей, активно занимающихся спортом. Патология в 80-90% случаев формируется на задне-наружной поверхности пяточной кости в области ахиллова сухожилия и ретрокальканеальной сумки. Лечением синдрома Хаглунда занимается хирург, ортопед или ортопед-онколог.

Что такое пяточный остеофит?
Пяточный остеофит – небольшой костный нарост, который локализуется рядом с областью крепления ахиллова сухожилия. Плотные образования часто формируются из отложений кальция, хряща или клеток самой кости и имеют острые углы. Бугорок Хаглунда постоянно травмирует ахиллово сухожилие и ретрокальканеальную сумку, вызывая воспаление и болезненные ощущения в области пятки.
Патология может появляться на одной или сразу двух ногах. Синдром приводит к образованию кист вокруг ахиллова сухожилия, снижению физической активности и ухудшению качества жизни.
Разновидности остеофитов стопы
В зависимости от факторов, спровоцировавших формирование наростов, пяточные остеофиты разделяют на несколько видов:
- Дегенеративно-дистрофические – к образованию уплотнений приводят воспалительные процессы в суставах. Артрозы и остеоартрозы вызывают разрастание и окостенение хрящевой ткани, которая закрепляется на задней поверхности пятки и приобретает форму слегка загнутого шипа.
- Травматические – к образованию уплотнений приводят механические травмы костных тканей, сухожилий и суставных сумок. Остеофиты образуются на месте повреждений в результате скрытого воспалительного процесса. Некоторые шипы формируются из обломков костей. Форма и размер дефекта зависит от тяжести травмы.
- Эндокринные – к образованию остеофитов приводят эндокринные заболевания, чаще всего – сахарный диабет. При гормональных нарушениях структура кости изменяется и становится склонной к формированию шипов.
- Воспалительные – возникают на фоне инфекционных и воспалительных заболеваний костной системы: туберкулеза, ревматоидного артрита, бруцеллеза и других. При инфекционных патологиях образуется гной, который деформирует костную ткань и приводит к ее кальцификации.
- Остеофиты усиленных физических нагрузок – возникают у спортсменов из-за частых травм и микроповреждений связок и сухожилий. К этому типу относятся и остеофиты, которые формируются из-за слишком жесткой обуви. В 90% случаев они возникают у молодых женщин, которые отдают предпочтение обуви на каблуках.
- В отдельную категорию выделяют патологии опухолевого характера. Злокачественные остеофиты появляются на фоне рака и причисляются к метастазам, проникшим в костную ткань.

Причины образования остеофитов пяточной кости
К основным причинам синдрома Хаглунда относят:
- тесную обувь со слишком жестким задником;
- уменьшение эластичности ахиллова сухожилия из-за возрастных изменений;
- плосковальгусную деформацию стопы (плоскостопие);
- сахарный диабет первого и второго типа;
- высокий свод стопы;
- механические травмы;
- регулярные интенсивные физические нагрузки на стопы;
- нарушение обмена веществ в результате гормонального дисбаланса;
- лишний вес;
- нарушенное кровообращение в нижних конечностях;
- хронический воспалительный процесс в суставах;
- дефицит микро- и макроэлементов;
- генетическую предрасположенность;
- переломы и вывихи щиколотки или стопы;
- заболевания ЦНС.
Неправильная обувь и различные нарушения в работе организма приводят к формированию костного нароста. Остеофит травмирует сухожилия и суставную сумку, вызывая сильное воспаление, болевой синдром и другие симптомы деформации Хаглунда.
Симптомы
Остеофит пяточной кости у некоторых пациентов протекает бессимптомно. Кальциевый нарост небольшого размера очень сложно найти при пальпации и обнаружить до возникновения воспаления.
Синдром Хаглунда диагностируют после появления характерных признаков:
- покраснения кожных покровов на задне-наружной поверхности пятки;
- сильной или умеренной боли при ходьбе;
- отека ретрокальканеальной сумки;
- локального повышения температуры в области воспаления;
- деформации задне-наружной поверхности пятки.
Если у пациента преобладает костная структура, то новообразование будет на ощупь твердым и неподвижным. При сильном воспалении суставной сумки пузырь, расположенный в области задника, мягкий и подвижный, заполненный жидкостью и болезненный.
В запущенном состоянии остеофит пяточной кости вызывает боль не только при движении, но и в состоянии покоя. Размер деформации зависит от размера костного нароста, а также от стадии заболевания.

Диагностика
Симптомы деформации Хаглунда похожи на симптомы экзостоза, пяточной шпоры и ретрокальканеального бурсита, поэтому при постановке диагноза важно пройти не только осмотр ортопеда или хирурга. Также необходимы:
- Рентгенография – рентген позволяет определить структуру нароста, форму и размер остеофита.
- Магнитно-резонансная томография – процедура показывает состояние сухожилий и околосуставной сумки. МРТ также определяет наличие или отсутствие кист, их точное количество и месторасположение.
- Ультразвуковое исследование – позволяет отличить остеофиты от мозолей, возникших после травм ахиллова сухожилия. УЗИ рекомендуют при подозрении на кисты и злокачественное происхождение уплотнений.
В некоторых случаях может потребоваться дополнительная консультация у эндокринолога, невропатолога и других профильных специалистов. Также рекомендован анализ крови на сахар и уровень гормонов щитовидной железы, ревмопробы, биохимический анализ крови и УЗИ щитовидной железы.

Лечение остеофита пяточной кости
Тактика лечения зависит от тяжести патологии. На начальных стадиях рекомендована консервативная терапия с применением медикаментозных и домашних методов. Запущенные формы синдрома Хаглунда лечат хирургическим способом.
НПВП
Нестероидные противовоспалительные препараты назначают для купирования болевых ощущений и воспалительного процесса в мягких тканях. Средства принимают перорально в виде капсул или таблеток. Инъекции при остеофите пяточной шпоры назначают редко. Препараты для внутреннего приема можно дополнить мазями или гелями с обезболивающим и противовоспалительным эффектом.
К эффективным средствам относят «Ибупрофен», «Аспирин», «Нурофен», «Нимесулид», «Кетопрофен», «Диклофенак». НПВП при сильных болях дополняют БАДами с витаминами группы В.
Травяные ванны и холодные компрессы
К деформированным участкам рекомендуют прикладывать компрессы из льда. Холодные примочки уменьшают отеки и подавляют воспаление, проявляют обезболивающее действие.
Положительный результат при остеофите пяточной кости дают теплые ванны с лекарственными травами и эфирными маслами: ромашкой, календулой, мятой, дубовой корой, розмарином, можжевельником. После ванн можно прикладывать к образованию компрессы с медом и капустным листом или примочки с «Димексидом».

Парафиновые и озокеритовые аппликации
Озокеритовые аппликации повышают концентрацию кальция и укрепляют костную ткань, ускоряют ее восстановление и снижают вероятность деформации при интенсивных физических нагрузках и заболеваниях суставов.
Парафинотерапия нормализует кровообращение в стопах и увеличивает концентрацию коллагена в сухожилиях. Парафиновые аппликации «растворяют» уплотнения и возвращают подвижность стопам.
Процедуры с озокеритом и парафином лучше проводить в санатории или больнице под наблюдением специалиста.
Ультразвук
Ультразвуковая терапия направлена на борьбу с отеками и микротравмами. Ультразвуковые волны работают в нескольких направлениях:
- тонизируют капилляры;
- восстанавливают микроциркуляцию крови в мягких тканях;
- улучшают обменные процессы в мышцах и костях;
- убирают спазмы и отеки;
- восстанавливают костную ткань.
Ультразвуковую терапию часто комбинируют с гидрокортизоновой мазью. Ультразвук обеспечивает проникновение препарата в глубокие слои мышц и сухожилий, усиливает противовоспалительный и обезболивающий эффект. Применение мази и аппарата позволяет быстро снять отек и восстановить подвижность стопы.
Ультразвуковую терапию можно заменить электрофорезом. Аппараты обладают похожими свойствами и подходят для лечения остеофита пяточной кости.
Криотерапия
Криотерапию могут совмещать с противовоспалительными препаратами. Жидкий азот стимулирует кровообращение и обменные процессы в стопе, помогает при отеках, сильных болях и покраснении кожных покровов.
Фиксация ноги
Ногу, на которой образовался дефект Хаглунда, нельзя нагружать. Стопу с воспаленным ахилловым сухожилием при ходьбе фиксируют бандажами или лонгетами. Пациентам с плоскостопием также рекомендуют носить ортопедические стельки, которые приподнимают заднюю часть стопы.
Обувь должна быть с мягкими задниками. Если туфли выполнены из жесткого материала, образование закрывают силиконовым пластырем для профилактики трения и микротравм.
Пациентам с высоким подъемом рекомендуют отказаться от каблуков, длина которых превышает 4-5 см. При сильных болях стопу с остеофитом обездвиживают с помощью гипсовой повязки на короткий временной промежуток. Некоторым пациентам предлагают ночной ортез. Ортопедическое изделие фиксирует голень и стопу, корректирует функцию пострадавшей ноги и ускоряет регенерацию сухожилий.

УВТ
Ударно-волновая терапия использует акустические импульсы для воздействия на мягкие ткани. Процедура разрушает новообразования на пяточной кости, ускоряет регенерацию сухожилий и суставных сумок, заживляет микротрещины и нормализует обменные процессы.
Инъекции кортикостероидов
Пациентам с крупными мягкими образованиями, заполненными большим количеством жидкости, проводят пункцию. Содержимое воспаленной суставной сумки откачивают шприцом со специальной иглой, а внутрь вводят кортикостероиды – противовоспалительные гормональные препараты.
Хирургическое лечение
Операция показана, если у пациента в области ахиллова сухожилия множественные кисты, а также в случаях, когда консервативная терапия не дает положительных результатов.
Хирургическое лечение проводят в несколько этапов:
- Краевая резекция нароста – удаление дефекта Хаглунда долотом и пилой.
- Клиновидная остеотомия – искусственный перелом пяточной кости. Небольшой участок, на котором сформировалась бугристость Хаглунда, вырезают. Костям придают новую, анатомически правильную, форму, благодаря которой уменьшится нагрузка и снизится вероятность рецидива.
- Полное отсечение энтезиса ахиллова сухожилия – отсоединение ахиллова сухожилия от кости, к которой оно крепится.
Резекцию кости могут проводить открыто или эндоскопически. У каждого метода есть плюсы и недостатки, поэтому перед принятием окончательного решения пациент должен обсудить с оперирующим врачом все нюансы.
Профилактические меры
Ортопеды для профилактики синдрома Хаглунда рекомендуют:
- при высоком продольном своде стопы носить только обувь с устойчивым каблуком;
- при плоскостопии использовать супинаторы и ортопедические стельки, изготовленные на заказ;
- отказаться от обуви с жестким задником, носить открытые модели или обувь с мягкими задниками;
- не допускать «пяточного» бега на тренировках, стараться наступать на стопу полностью;
- не бегать по твердым поверхностям босиком;
- следить за весом и обменом веществ;
- регулярно делать упражнения для укрепления связок и суставов, а также расслабляющий массаж стоп;
- при болях в голени и стопе сразу обращаться к врачу, не заниматься самолечением и не применять сомнительные народные методы.
Пациентам с генетической предрасположенностью к остеофиту пяточной кости стоит следить за состоянием пяток. При появлении небольших уплотнений обращаться к ортопеду и не ждать, пока возникнут другие симптомы патологии.
Источник



