Перелом основания черепа внутричерепная гематома
Перелом основания черепа – это нарушение целостности одной либо нескольких костей, образующих основание черепной коробки. Общемозговая симптоматика включает головные боли, головокружения, тошноту, рвоту. Возможны нарушения слуха, вестибулярные расстройства, истечение крови и ликвора из носа и ушей, «симптом очков», признаки повреждения черепно-мозговых нервов. Диагноз устанавливается с учетом жалоб, анамнеза, данных общего и неврологического осмотра, рентгенографии, КТ, ЭХО-ЭГ. Лечение – противошоковые мероприятия, медикаментозная терапия. При тяжелых травмах и развитии осложнений показаны операции.
Общие сведения
Перелом основания черепа выявляется достаточно редко, составляет около 4% от общего количества тяжелых ЧМТ, часто диагностируется в составе сочетанной либо комбинированной травмы. У 32-59% пациентов линия перелома переходит со свода на основание. Среди больных преобладают молодые физически активные люди и представители социально неблагополучных слоев населения. Соотношение мужчин и женщин составляет примерно 3,5:1. У детей из-за высокой пластичности костных структур травма диагностируется редко, обычно – у школьников. Повреждение часто сопровождается тяжелым ушибом головного мозга, что негативно влияет на прогноз и повышает летальность, особенно – при сочетанных переломах черепа с повреждением основания и свода.

Перелом основания черепа
Причины
Причиной перелома основания черепа чаще становится интенсивное непрямое травмирующее воздействие. Целостность костей нарушается в результате автодорожных происшествий, падений с высоты, занятий экстремальными видами спорта, производственных происшествий, криминальных травм (ударов кулаком или тяжелым предметом в нижнюю челюсть либо в основание носа). Типичные для детского возраста переломы пирамиды височной кости обычно наблюдаются при боковом ударе.
Патогенез
Переломы сопровождаются кровоизлияниями в окружающие ткани и ушибом мозга. Часто обнаруживаются разрывы твердой мозговой оболочки либо слизистой придаточных пазух, в результате которых возникает контакт внутричерепных структур с внешней средой. Разрыв оболочки может локализоваться в области околоносовых синусов, глазницы, ротовой и носовой полости либо полости среднего уха, стать причиной истечения ликвора из уха либо носа, по стенке носоглотки. В зоне разрыва возможно проникновение патогенных микробов, обуславливающее инфекционное поражение структур мозга. При травмах ячеек решетчатой кости наблюдается пневмоцефалия. Кроме того, при нарушении целостности твердых структур основания черепа часто выявляется повреждение диэнцефальных отделов мозга, VII и VIII, реже других черепных нервов.
Классификация
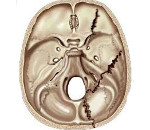
По распространенности различают комбинированные и изолированные переломы, по типу повреждения – линейные (продольные, поперечные, косые), оскольчатые и вдавленные. При комбинированных поражениях линия перелома распространяется со свода черепа на его основание, при изолированных страдает только основание, а свод остается целым. По расположению выделяют переломы задней, средней и передней черепной ямки. Чаще всего страдает средняя ямка (около 70%), превалируют продольные повреждения височной кости. Из-за формирования сообщения с окружающей средой все переломы данной группы рассматриваются как открытые проникающие.
Симптомы переломов черепа
Клиника определяется локализацией перелома и тяжестью ЧМТ, включает общемозговую симптоматику, признаки ушиба мозга, оболочечные симптомы, истечение ликвора и крови из естественных отверстий, а также проявления, вызванные поражением черепных нервов. Состояние больных существенно варьируется. В легких случаях пациенты контактны, жалуются на головокружение, головную боль, тошноту и рвоту. В анамнезе выявляется кратковременная потеря сознания. При тяжелой травме обнаруживается сопор или кома, могут наблюдаться генерализованные судороги.
Повреждение пирамиды сопровождается истечением крови из уха, решетчатой кости – носовым кровотечением, клиновидной кости – кровотечением из глотки и полости рта. Поскольку подобные симптомы могут наблюдаться при различных травмах, в качестве диагностически значимых их рассматривают при выявлении сопутствующей неврологической симптоматики. Истечение ликвора из перечисленных естественных отверстий является патогномоничным признаком перелома соответствующей кости. При массивном разрушении мозговых тканей возможно выделение мозгового детрита.
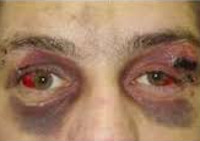
Наряду с кровотечением и ликвореей определенное диагностическое значение имеет локализация кровоподтеков. При повреждении в зоне передней ямки определяется положительный симптом «очков» – кровоподтеки вокруг глаз, которые, в отличие от обычных гематом мягких тканей, появляются не в течение 1-2 часов, а спустя несколько часов или 1-2 дня. О возможной травме средней ямки свидетельствует наличие гематомы в височной области. При поражении задней ямки может определяться кровоподтек в зоне сосцевидного отростка.
У части больных выявляются симптомы, свидетельствующие о повреждении стволовых структур: псевдобульбарный или бульбарный синдром, учащение пульса, снижение АД, поверхностное аритмичное дыхание с неэффективными дыхательными движениями. При сопутствующей травме лицевого нерва возможно нарушение движений мимических мышц. Лицо искажено, асимметрично, угол рта опущен, глазная щель расширена, кожные складки сглажены, щека вздувается («парусит») в такт дыханию. При повреждении слухового нерва отмечаются расстройства слуха, обонятельного – аносмия.
Осложнения
Переломы основания черепа сопровождаются ушибом мозга разной степени тяжести, могут стать причиной массивного субарахноидального кровоизлияния, образования гематомы головного мозга, повреждения либо сдавления ствола мозга с расстройствами дыхания и сердечной деятельности. При попадании инфекции развиваются менингиты. В отдаленном периоде возможно формирование ликворной фистулы – свища, являющегося причиной постоянной риноликвореи или отоликвореи. Опасными поздними осложнениями считаются абсцесс мозга и менингит, которые могут возникать через несколько месяцев или лет после травмы с повреждением воздушного синуса. При тяжелых переломах со смещением в исходе наблюдаются косметические деформации, при поражении нервных стволов – парезы соответствующих нервов (чаще – лицевого).
Диагностика
Диагноз перелом основания черепа выставляется с учетом результатов осмотра нейрохирурга и данных аппаратных исследований. Программа обследования определяется тяжестью состояния пострадавшего, необходимостью проведения неотложных реанимационных мероприятий и технической оснащенностью стационара. Дифференциальная диагностика осуществляется с другими ЧМТ, иногда (при получении травмы в состоянии тяжелой интоксикации) дополнительно требуется различение симптомов, обусловленных травматическим повреждением и токсическим воздействием наркотиков или алкоголя на головной мозг. Используются следующие методики:
- Опрос, общий осмотр. Врач выясняет у больного или сопровождающих лиц обстоятельства травмы и особенности состояния (в частности – наличие «светлого промежутка» с последующим резким ухудшением, свидетельствующего об образовании гематомы) от времени повреждения до момента поступления в стационар. Нейрохирург оценивает степень нарушения сознания и общеклинические показатели (пульс, дыхание, АД), обнаруживает симптомы, указывающие на наличие и локализацию ЧМТ (кровотечение и ликворея, типичные кровоподтеки), выявляет сопутствующие повреждения, требующие консультативной и лечебной помощи других специалистов.
- Неврологический осмотр. Из-за нарушений сознания, развития жизнеугрожающих состояний зачастую осуществляется по упрощенной методике, предусматривает изучение всех показателей с учетом топографической привязки (лицо, руки, ноги, туловище). Врач определяет тяжесть ЧМТ по шкале Глазго, обращает внимание на объективные признаки, указывающие на локализацию повреждения, в том числе – стволовые нарушения и расстройства деятельности черепных нервов.
- Рентгенография. Всем пациентам выполняют обзорные снимки черепа в двух проекциях, при поражении затылочной кости дополнительно используют заднюю полуаксиальную проекцию, при возможном повреждении височной кости назначают рентгенограммы по Шюллеру. При интерпретации снимков учитывают, что небольшие трещины могут не визуализироваться, косвенным признаком травмы в подобных случаях является затемнение крыловидно-теменного синуса или сосцевидного отростка.
- Эхоэнцефалография. Наряду с рентгенографией входит в перечень обязательных диагностических манипуляций. Обычно ЭХО-ЭГ проводится нейрохирургом в условиях приемного покоя, в дальнейшем может производиться в динамике в палате или в операционной. Является доступным неинвазивным исследованием, позволяющим обнаруживать дислокационные симптомы, смещение М-эха и другие признаки, которые свидетельствуют о наличии структурных изменений головного мозга.
- Компьютерная томография. Дает возможность детализировать данные, полученные в ходе эхоэнцефалографии, входит в рекомендуемые современные программы создания «поэтапного нейроизображения». Церебральная КТ применяется для уточнения характера и локализации перелома, более точной оценки тяжести повреждения внутримозговых структур, выявления отека мозга. Иногда в качестве альтернативы назначается церебральная МРТ.
- Спинальная пункция. Из-за риска вклинения ствола мозга люмбальная пункция применятся только при отсутствии признаков дислокации и смещения М-эха на ЭХО-ЭГ. Осуществляется для подтверждения травматического субарахноидального кровоизлияния и определения степени его тяжести. Дополняется исследованием ликвора. На раннем этапе в спинномозговой жидкости определяется повышение количества эритроцитов, обычно коррелирующее с тяжестью ЧМТ. В последующем обнаруживается ксантохромия вследствие гемолиза эритроцитов.
Лечение переломов основания черепа
Непосредственно переломы обычно не требуют проведения специализированных мероприятий, необходимость лечения обусловлена сопутствующей ЧМТ. Пациенты подлежат экстренной госпитализации в нейрохирургический стационар или отделение ОРИТ. Всем больным рекомендован строгий постельный режим. По показаниям выполняют противошоковые мероприятия. При истечении ликвора накладывают асептические повязки. На начальном этапе вводят аналептические смеси. При внутричерепной гипотензии производят внутривенные инфузии глюкозы с гидрокортизоном, подкожные введения эфедрина. Терапевтическая программа включает:
- Профилактику отека мозга. Используют салуретики, петлевые диуретики, раствор альбумина и глюкокортикостероидные средства. При необходимости осуществляют ИВЛ с нормо- или гипервентиляцией для нормализации газообмена и обеспечения адекватного венозного оттока. Возможно проведение гипербарической оксигенации и краниоцеребральной гипотермии.
- Предупреждение инфекционных осложнений. При поступлении назначают курс антибиотикотерапии с применением средств широкого спектра действия. При наличии признаков инфекции схему лечения корректируют после определения чувствительности возбудителя.
- Лечение геморрагического синдрома. Предусматривает введение хлорида кальция, ингибиторов протеаз, викасола, аскорбиновой кислоты. При массивном субарахноидальном кровоизлиянии могут выполняться люмбальные пункции, однако предпочтительным вариантом является ликворный дренаж.
Для стимуляции обменных процессов с 3-5 суток используют глутамин, АТФ, витамины В6 и В12, ноотропы и ГАМК-ергические средства. Вводят медикаменты для регуляции тонуса сосудистой стенки. Проводят десенсибилизирующую терапию. По показаниям продолжают дегидратацию. Осуществляют наблюдение для раннего выявления нарушений сознания и общего состояния, нарастающей очаговой симптоматики, свидетельствующих о развитии осложнений.
Операции требуются при эпидуральных гематомах в средней и задней мозговых ямках, остром отеке мозжечка, образовании артериовенозных аневризм синусов мозговой оболочки, вдавленных и оскольчатых переломах с нарушением целостности воздухоносных полостей (сосцевидного отростка, придаточной пазухи), длительно существующей ринорее. С учетом характера патологии выполняют декомпрессию, восстановление целостности мозговой оболочки, удаление содержимого гематомы и пр.
Прогноз и профилактика
Прогноз при травмах основания черепа определяются тяжестью ЧМТ. При изолированных повреждениях летальность достигает 28,9%, у 55-60% больных в исходе наблюдается умеренная инвалидность, 5% травм завершаются тяжелой инвалидностью, в остальных случаях отмечается хорошее восстановление. При одновременных переломах свода и основания черепа прогноз ухудшается, в 44,7% случаев наблюдается гибель пострадавших. Профилактика включает предупреждение бытового травматизма и автодорожных происшествий, соблюдение техники безопасности на производстве и при занятиях опасными видами спорта.
Источник
Перелом основания черепа — тяжелая травма, которая при несвоевременной помощи может стать причиной летального исхода. Возникает при ударах, ДТП и огнестрельных ранениях.
Перелом основания черепа (ПОЧ) — один из особых вариантов ЧМТ, характеризующийся переломом одной или нескольких костей черепа, массивного ушиба головного мозга. Лечение осуществляется в зависимости от тяжести, особенностей повреждения и состояния больного.
Прогнозирование дальнейшего состояния осуществляется только после проведения лечебных мероприятий.
Понятие самой травмы
Головной мозг, нервные окончания и часть позвоночного столба окружает черепная коробка. Она защищает органы от влияния внешних факторов. Состоит из элементов, которые подразделяют на свод и основание.
Основание черепной коробки является самой большой частью, которая формируется четырьмя костями:
- Затылочная. Она расположена в области затылка и является непарной.
- Височные. Формируют боковые стороны. Это парные кости.
- Клиновидная. Формирует крылья носа и скулы.
- Решетчатая. Разделяет полость носа и черепную коробку.
Перелом основания черепа — травмирование или откол одной из четырех костей различной степени тяжести.
В медицине ПОЧ разделяют на несколько видов, в зависимости от характера травмы:
- Линейные. Отсутствуют смещения обломков. Разлом имеет вид тонкой линии. Они не так опасны. Но в определенных случаях может сопровождаться разрывом сосудов оболочек головного мозга или возникновением гематом.
- Оскольчатые. Травмы, при которых образуется несколько различных по величине осколков. Они могут повредить мозговую ткань. Оскольчатым чаще всего сопутствуют размозжение мозга и внутримозговые гематомы. Травма зачастую несовместима с жизнью.
- Вдавленные. При механическом воздействии осколок погружается вглубь тканей. В результате возникает повреждение твёрдой мозговой оболочки. Это повреждение очень тяжёлое.
По данным статистики более половины случаев перелом происходит в области средней черепной ямки. Где повреждается височная кость или сосцевидный отросток. Сопровождается ушной ликвореей.
Второе место занимает перелом передней черепной ямки. Сопровождается назальной ликвореей.
Третье место относится к перелому задней черепной ямки — перелом затылочной кости. Чаще всего это закрытая черепно-мозговая травма и опасность менингита здесь минимальна.
Так же в соответствии с линией разлома кости выделяют поперечные, косые и продольные. В соответствии с медицинской классификацией болезней патология имеет код S02.1
Особенности переломов свода черепа у детей
Причинами травм черепной коробки у новорожденных становятся родовые повреждения. Они провоцируют отек мягких тканей, появление опухолей и венозный застой.
При формировании гематомы достаточно больших размеров наступает летальный исход младенца. Также после удаления опухоли состояние ребенка зачастую остается нестабильным. Начинает развиваться менингоэнцефалит. С течением времени наблюдаются гиперкинезы, церебральный паралич и судорожные припадки.
Твердые ткани у новорожденных достаточно эластичны. Именно поэтому переломы свода черепной коробки и других костей наблюдаются в исключительных случаях. Чаще всего диагностируются вдавленные травмы.
В позднем реабилитационном периоде у детей отмечаются нарушения функционирования вегетативной системы. В результате нарушается память, моторика, изменяется поведение. Если ребенок получил травму в период рождения, то до 16 лет наблюдается нарушение формирование навыков самообслуживания.
В редких случаях возникает неустойчивость психики. Полученная травма при рождении не отражается на умственных способностях, но ребенок не может самостоятельно принимать решение. Возникают неконтролируемые вспышки гнева, наблюдается затруднение в общении со сверстниками и нарастает неврологическая симптоматика.
Причины и симптомы
ПОЧ считается редкой травмой. Диагностируется в менее чем 35% случаев всех черепно-мозговых повреждений. Возникает во время драк, когда удар был достаточно силы и пришелся в область висков или носа. Так же перелом основания черепа возникает при падении с большой высоты, нырянии в воду и огнестрельных ранениях.
Самой частой причиной травмы являются дорожно-транспортные происшествия, особенно те, которые произошли на высокой скорости. ПОЧ является частой причиной гибели автогонщиков. В быту травма возникает редко.
При травме основания черепа также наблюдается снижение качества зрения и слуха. ПОЧ устанавливается по наличию определенных клинических проявлений.
К главным симптомам относятся:
- Симптом Бэттла. На выступающей за ушной раковиной области появляется гематома. Она означает появление кровотечения в сосцевидный отросток (перелом височной кости).
- Глаза енота. Признак также имеет название «травматические очки» или «симптом очков». Характеризуется кровоизлиянием в клетчатку тканей, расположенных около глаза. В результате вокруг них появляются гематомы с кровоизлиянием на верхнее веко (перелом основания черепа через переднюю черепную ямку).
- Ликвор. В случаях нарушения оболочки мозга возникает течение спинальной жидкости в носовую полость или в ушной канал. Ликвор становится причиной возникновения воспаления мозга и других осложнений.
- Тошнота, рвота, потеря сознания.
- Кровотечение из ушей и носовой полости.
Диагностика
Диагностировать перелом основания черепной коробки для специалиста не представляет затруднений.
Основными критериями для диагностирования служат:
- Наличие гематом за ушами и вокруг глаз.
- Симптомы сотрясения мозга.
- Болевые ощущения различной интенсивности в месте удара.
Для подтверждения установленного диагноза, определения особенностей характера травмы проводятся следующие диагностические мероприятия:
- Опрос. Если потерпевший не потерял сознание и может отвечать на вопросы, врач выясняет обстоятельства получения травмы и самочувствие пациента.
- Проверка рефлексов. С помощью небольшого фонарика специалист устанавливает реакцию зрачков на яркий свет. Особое значение имеют простые рефлексы, такие как отклонение языка от средней линии и симметричность улыбки.
- Осмотр. Врач тщательно осматривает место повреждения, определяет характер и интенсивность кровотечения, наличие ликвора из полости носа или ушей.
- Рентгенологическое исследование. Для установления степени смещения осколков снимок делают в двух проекциях.
По возможности пациента проводится магнитно-резонансная томография. Помогает установить степень травмирования органа, выявить состояние и сделать первый прогноз.
Лечение
При диагностировании ПОЧ лечение проводится только в отделении нейрохирургии. Терапия осуществляется под контролем окулиста, невролога и отоларинголога. В первую очередь назначаются антибиотики. Лекарственные препараты показаны для предотвращения развития осложнений в виде появления гнойных масс.
Схема последующей терапии определяется по результатам диагностических мероприятий и может проводиться при помощи лекарственных препаратов или хирургическим путем.
Медикаментозное лечение
Лекарственные препараты применяются только в случаях установления легкой или средней тяжелой степени травмы. При этом ликвор может быть устранен без проведения хирургического вмешательства.
В первую очередь пострадавшему положен постельный режим и соблюдение покоя. Чтобы спинномозговая жидкость не выходила, голову приподнимают.
С целью снижения отека показана дегидратационная терапия. Суть процедуры заключается в выведении ликвора путем прокола в поясничной области. Процедура выполняется каждые два-три дня. На место удаленной спинномозговой жидкости вводят такой же объем кислорода.
В период реабилитации рекомендовано наблюдение у ортопеда, окулиста, невролога, отоларинголога. Также назначаются диуретические препараты. При данной травме чаще всего назначается «Диакарб» или «Лазикс». Для профилактики гнойных внутричерепных осложнений назначают антибиотики широкого спектра действия.
После нормализации состояния пациента и прохождение полного курса терапии больного выписывают домой. Ему категорически противопоказаны физические нагрузки на протяжении полугода.
Хирургическое вмешательство
Нейрохирургическая операция назначается в тяжелых и особо тяжелых случаях.
Показаниями к проведению вмешательства относятся:
- Сдавливание или повреждение структур головного мозга.
- Диагностирование многооскольчатого перелома.
- Отсутствие возможности остановить выделение спинномозговой жидкости из носовой полости с помощью лекарственных препаратов.
- Возможен рецидив или развитие гнойных заболеваний.
Все случаи могут стать угрозой для жизни и здоровья пациента. Для выполнения процедуры специалист осуществляет трепанацию черепа. По окончанию операции открытый участок черепной коробки закрывают специальной пластиной. Также используют часть ранее удаленной кости.
Прогноз и выживаемость
Прогноз зависит от того, насколько правильно была оказана первая медицинская помощь, и как быстро пострадавший был доставлен в медицинское учреждение. Травмы достаточно часто сопровождаются кровотечениями различной интенсивности. Они становятся причиной смертельного исхода в первые несколько часов после получения травмы. Также могут спровоцировать продолжительную кому. Прогноз при этом весьма неблагоприятный.
Если пациент сумел справиться и вышел из комы, велика вероятность инвалидизации, при которой серьезно нарушаются функции важных органов и интеллект.
При диагностировании перелома без смещения и проведения лечения с помощью лекарственных препаратов прогноз благоприятный. Летальный исход при ПОЧ составляет от 20 до 55%, в зависимости от сложности и степени тяжести травмы, а также последующих осложнений.
После хирургического вмешательства каждому пациенту требуется продолжительная реабилитация. Программа восстановительного периода составляется в индивидуальном порядке. До выписки из стационара требуется тщательный сестринский уход.
Благоприятный прогноз и отсутствие негативных последствий возможны только при переломах, где отсутствуют смещения и устанавливаются единичные трещины. Они не требуют хирургического вмешательства и не становятся причиной развития гнойных заболеваний.
Перелом основания не считается распространенной травмой, но одной из самых тяжелых. Спрогнозировать дальнейшее состояние человека можно только после проведения диагностических мероприятий и лечения, применения лекарственных препаратов или хирургического вмешательства.
Источник
