Перелом орбиты у детей
Травма орбиты (глазницы) у детей, ребенка
Казинская Н.В., врач-офтальмолог Детского медицинского центра «Маркушка»
Орбита (глазница) — парная полость в черепе, содержащая глазное яблоко с его придатками. Травмы орбиты глаза– довольно частая патология, которая может встретиться в клинической практике врачей разных специальностей (детских офтальмологов, травматологов, нейрохирургов и др.).
Диагностика и лечение травм органа зрения и его придаточного аппарата одна из важных проблем детской офтальмологии. Число больных с повреждениями орбиты по данным некоторых авторов колеблется от 1,07% до 2,7% от общего числа офтальмологических больных и приближается к 4% от больных с травмами органа зрения.
Причины повреждения орбиты
Частые причины повреждения орбиты: удары в область орбиты кулаком, тупыми предметами (камень, теннисный мяч, снежки, хоккейные шайбы и клюшки, снегоходы, автотранспортные травмы). Максимальная частота травм области орбиты у детей отмечена в период каникул и в праздничные дни.
Переломы стенок орбиты. Механизмы
Возможны и обсуждаются разные механизмы переломов костных стенок орбиты. При тупой травме возможны изменения, возникающие под воздействием травмирующей силы в месте ее приложения или на протяжении в результате деформации самой структуры орбиты. Не исключено, что глазное яблоко, непосредственно от удара само, под влиянием гидродинамических сил, способно нарушить целостность наиболее тонких стенок. Многие авторы отмечают, что мягкие ткани орбиты оказывают повреждающее компрессионное действие на ее стенки вследствие резкого увеличения внутриорбитального давления в момент травмы. И, наконец, значительное возрастание повреждающего действия травмирующей силы по мере ее абсорбции костными стенками орбиты.
Среди изолированных переломов, по данным Eheeder, чаще всего встречаются переломы нижней стенки орбиты – в 67% случаев. Смешанные переломы орбиты чаще всего встречаются при переломах свода и основания черепа – 42%, а также при переломах скуловой кости – 39%.
Диагностика повреждений орбиты. Прямые и косвенные признаки
Диагностику контузионных повреждений орбиты проводят исходя из совокупности прямых и косвенных признаков перелома.
Прямые признаки:
-симптом «ступеньки» или локальной болезненности при пальпации вдоль орбитального края глазницы;
— эмфизема век, экзофтальм или энофтальм;
— смещение глазного яблока по горизонтали или вертикали; ограничение активной подвижности глазного яблока при положительном «тракционном тесте» Конверса;
— диплопия.
Косвенные признаки:
— отеки и кровоподтеки мягких тканей окологлазничной области и век;
— типичная локализация субконъюнктивальных кровоизлияний соответственно месту перелома;
— хемоз конъюнктивы;
— ранний симптом «очков»;
— одностороннее носовое кровотечение;
— расстройство кожной чувствительности в зоне разветвления I-II ветвей тройничного нерва;
— внезапная односторонняя слепота; снижение зрения при прозрачных оптических средах глаза; птоз.
Двоение (диплопия) у ребенка, детей. Двоение предметов окружающего мира
Одним из самых распространенных проявлений переломов орбиты является нарушение бинокулярного зрения у детей, которое проявляется на ранних сроках после травмы диплопией (двоение предметов окружающего мира).
Двоение (диплопия) – нередкая жалоба пациентов, обращающихся за офтальмологической помощью. Диплопии уделяется достаточное внимание в современной офтальмологической литературе. Публикации по данной тематике связаны с предложениями отдельных методов исследования и лечения. Между тем диплопия представляет собой достаточно четко очерченный синдром, доставляющий мучительные страдания и служащий поводом для полной или частичной утраты ребенком ранее приобретенных навыков
Основная жалоба больных заключается в двоении предметов окружающего мира. Чаще всего оно бывает при двух открытых глазах. Двоение может быть полным, то есть во всех направлениях взора, или частичным, — в какой-то части поля взора. Самой тяжелой является диплопия при взгляде вниз.
Как правило, пациент может точно отметить день, и даже момент, когда появилась диплопия. Двоение, особенно если раньше у больного было полноценное бинокулярное зрение – мучительная жалоба. Больной ребенок утрачивает ранее приобретенные навыки: ему становится трудно ходить, писать, читать, пользоваться транспортом, выполнять работу по дому.
Мы обозначили в наших наблюдениях двоение термином орбитальная диплопия, которая возникает вследствие травмы орбиты (взрывного перелома, при котором фронтальный удар вызывает мгновенное повышение внутриорбитального давления и перелом стенки орбиты). При этом возможно сочетание смещения глазного яблока и повреждение глазодвигательных мышц (парез, паралич или их ущемление в области повреждения костных стенок орбиты).
Диагностические тесты на диплопию
При обследовании больных мы пришли к выводу о достаточно высокой диагностической значимости при диплопии у детей ряда клинических исследований.
Тест на скрытую диплопию (больной двумя глазами фиксирует источник света, в то время как перед одним глазом устанавливается красное стекло и в случае нарушения функции глазодвигательных мышц или смещения глазного яблока больной вместо одного реального, видит сразу два разноокрашенных источника света).
Определение пассивной подвижности глаз при помощи тракционного теста Конверса (обнаружение затруднения движения возникающего при попытках пассивно сместить глазное яблоко в направлении отсутствия активного движения).
Коордиметрия по Гессу, исследование двойных изображений по Гаабу, трехэтапный тест Паркса, подвижность глаз в разных позициях взора, исследование на синоптофоре, исследование поля одиночного видения, характер зрения.
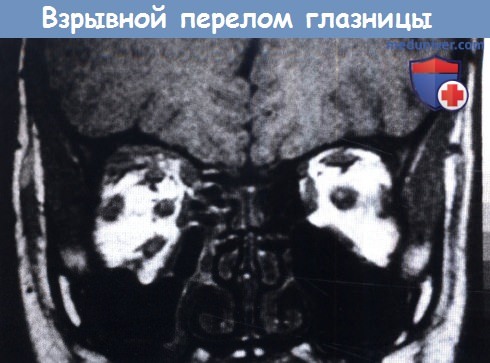
Окончательный диагноз перелома ставится на основании рентгенологического исследования в двух стандартных проекциях (задней прямой и боковой), компьютерной томографии орбиты и ретробульбарного пространства.
По материалам «Клинические признаки перелома стенок орбиты при травмах у детей», Дубовская Л.А., Казинская Н.В., Одошашвили Е.Д. (Москва, Российский Государственный Медицинский Университет).
Источник
Перелом глазницы у ребенка
Переломы глазницы часто сопровождаются повреждением глаза и требуют лечения у офтальмолога.
а) «Взрывные» (blow-out) переломы. «Взрывными» (blow-out) переломами называются те, при которых происходит проваливание одной из стенок глазницы, окружающих глаз. Чаще всего возникает перелом нижней стенки глазницы, но также могут встречаться повреждения медиальной стенки. У детей нередко встречаются переломы типа «крышки люка», обычно это переломы нижней стенки глазницы. «Взрывные» переломы не характерны для маленьких детей до формирования придаточных пазух носа.
1. Этиология. «Взрывные» переломы возникают либо при сдавлении глазницы, при котором увеличивается давление на ее содержимое, либо при прямой передаче энергии удара краю глазницы, костям нижней или медиальной стенок глазницы. В экспериментальных исследованиях продемонстрировано, что при таком воздействии на край глазницы возникает «взрывной» перелом ее нижней стенки.
2. Осложнения. «Взрывной» перелом может вызывать две группы осложнений. В результате пролабирования содержимого глазницы в дефект ее нижней или медиальной стенки может развиваться энофтальм. Сразу же после травмы энофтальм может оставаться незаметным из-за отека и набухания тканей, но становится видимым через 5-7 дней после травмы и должен оцениваться по прошествии этого срока. Если перелом приводит к косметически значимому дефекту, мы выполняем репозицию перелома, вправляем содержимое глазницы и восстанавливаем ее первоначальный объем.
Вторым типом осложнений является косоглазие, в том числе вызванное ущемлением или параличом глазодвигательных мышц, вертикальным смещением глазного яблока, синдромом Brown и даже повреждением черепных нервов, если удар был достаточно сильным. Ущемление нижней прямой мышцы — наиболее частая причина косоглазия после «взрывных» переломов. Мышца ущемляется дефектом нижней стенки и фиксирует глаз в положении гипотропии. Большинство пациентов жалуются на вертикальное двоение, усиливающееся при взгляде вверх.

«Взрывной» перелом.
В левой глазнице видно ущемление окружающих нижнюю прямую мышцу тканей.
б) Травматическая нейрооптикопатия:
1. Этиология. Травматическая нейрооптикопатия развивается при травмах лица или головы, сопровождающихся прямым или непрямым повреждением зрительного нерва. У детей такие травмы чаще всего связаны с авариями на транспорте или спортивными травмами. Состояние приводит к односторонней или двусторонней, частичной или полной потере зрения. Чаще всего повреждение зрительного нерва происходит при травмах лобной кости, иногда даже незаметных и внешне незначительных.
Стоит упомянуть и о некоторых специфических клинических ситуациях. Пациенты с тяжелыми психиатрическими расстройствами могут пытаться самостоятельно энуклеировать собственный глаз, что может сопровождаться отрывом зрительного нерва на некотором расстоянии от глазного яблока. Если отрыв происходит в заднем отделе нерва вблизи хиазмы, то односторонняя слепота может сопровождаться височной гемианопсией парного глаза вследствие повреждения хиазмы. У пациентов, которым удается вырвать собственный глаз, часто наблюдается временный регресс психиатрической симптоматики; при повторном обострении болезни пациент может попытаться энуклеировать и свой второй глаз. Такие пациенты требуют пристального наблюдения, а их психотическая симптоматика — интенсивного лечения.
2. Диагноз и лечение. Часто при осмотре врач может обосновывать диагноз на наличии симптоматики односторонней афферентной зрительной дисфункции (афферентный зрачковый дефект, ухудшение цветовосприятия, снижение остроты зрения). К сожалению, многие пациенты, перенесшие такую травму, не в состоянии взаимодействовать с врачом для проведения обследования. При лечении травматической нейрооптикопатии мы применяем высокие дозы стероидов, например метилпреднизолон в дозе 30 мг/кг внутривенно болюсно.
Еще один метод лечения — хирургическое вмешательство, показанием для которого являются кровоизлияние в оболочки зрительного нерва (фокальное, диффузное или субпериостальное) и перелом канала зрительного нерва, сопровождающийся его компрессией. Однако отсутствуют убедительные данные, подтверждающие, что стандартное медикаментозное или хирургическое лечение пациентов с травматической нейрооптикопатией влияет на отдаленные исходы для зрения.
в) Травматическое ретробульбарное кровоизлияние. Травма глаза или глазницы иногда сопровождается кровоизлиянием в глазницу. Кровоизлияние может развиваться в результате тупой травмы, при которой, как полагают, на ретробульбарные вены и артерии воздействуют разрывающие силы. Острые предметы также могут проникать за глазное яблоко, при этом не травмируя его, и повреждать кровеносные сосуды. В такой ситуации у больного развиваются боли и признаки быстро увеличивающегося ретробульбарного объемного образования: экзофтальм, офтальмогипертензия, хемоз и ограничение подвижности глаза.
Травма — не единственная причина развития этих симптомов ретробульбарной патологии. Медленно прогрессирующие изменения могут указывать на болезнь Graves, сходная симптоматика наблюдается при таких заболеваниях, как целлюлит глазницы и травматическое каротидно-кавернозное соустье. Диагноз целлюлита ставится при наличии других признаков инфекции (покраснение, гипертермия в области патологического очага, выраженные боли). При КТ обычно выявляется синусит, распространяющийся в ретроорбитальное пространство, у пациента отмечается повышение температуры тела и лейкоцитоз.
Каротидно-кавернозное соустье подозревают при наличии пульсирующего экзофтальма и расширении (артериализации) сосудов конъюнктивы и сетчатки.
Иногда травматическое ретробульбарное кровоизлияние требует оказания неотложной помощи. При повышении внутриглазного давления и нарушения функций зрительного нерва необходимо срочно снизить давление. Для снижения внутриглазного давления мы используем ингибиторы карбоангидразы (ацетазоламид) и гиперосмотические препараты. Латеральная кантотомия и нижний кантолиз снижают ретробульбарное давление почти немедленно. Мы редко прибегаем к парацентезу передней камеры, поскольку его эффект непродолжителен, а сама манипуляция связана с риском развития катаракты или внутриглазной инфекции.
— Также рекомендуем «Нарушение зрения у ребенка при травме головного мозга»
Оглавление темы «Травма глаза у ребенка.»:
- Травма глаза ребенка при родах и амниоцентезе
- Травма века, слезных органов и переднего отдела глаза у ребенка
- Повреждение оболочек глаза у ребенка
- Передние и задние ранения глазного яблока у ребенка
- Травматическая катаракта у ребенка
- Гифема глаза ребенка — причины, диагностика, лечение
- Травма сетчатки и сосудистой оболочки глаза у ребенка
- Перелом глазницы у ребенка
- Нарушение зрения у ребенка при травме головного мозга
Источник
Бухарина Е.С.1, Дроздова Е.А.1, Хакимова Г.М.2, Сироткина И.А.2
1Кафедра офтальмологии ВП и ДПО ГОУ ВПО «ЧелГМА Росздрава»; 2ГБУЗ ОКБ № 3
Актуальность. Большинство исследований посвящено изучению переломов орбиты у взрослых пациентов, в то время как оценке особенностей диагностики и течения взрывных переломов орбиты у детей посвящены единичные публикации с небольшим количеством пациентов.
К взрывным переломам орбиты относят переломы без повреждения орбитального кольца (края). Переломы орбиты у детей отличает другой механизм повреждения костных стенок, который включает так называемые «люк» («черный ход») переломы. Вследствие эластичности костей орбиты у детей чаще встречаются переломы по типу «люка», что создает условия для пролабирования орбитальных тканей, ущемления их на стороне перелома и для возникновения окулокардиального синдрома (рефлекс Ашнера).
Рутинными методами рентгенографического исследования практически невозможно определить наличие и локализацию взрывных переломов нижней стенки орбиты [4]. Основным методом диагностики данных видов переломов является компьютерная томография (КТ).
Цель — определить особенности клиники, диагностики и показания к хирургическому лечению переломов орбиты у детей.
Материалы и методы. За период между январем 2005 и мартом 2012 гг. на стационарном лечении в офтальмологическом отделении (центр травм и неотложных состояний органа зрения) ГБУЗ ОКБ №3, г. Челябинсканаходились 14 детей, у которых диагностирован взрывной перелом нижней стенки орбиты. Мальчиков – 11 (78,6%), девочек – 3 (21,4%), средний возраст 14 ± 4,34 года. Срок от момента травмы до обнаружения перелома составил от 1 суток до 14 дней, в среднем — 6 суток.
У всех пациентов изучен анамнез, выполнено комплексное офтальмологическое обследование: визометрия с оптимальной коррекцией, рефрактометрия, биомикроскопия, офтальмоскопия, определение характера зрения с помощью четырехточечного цветотеста по Уорсу, тонометрия, периметрия. Также определено положение глазного яблока с помощью зеркального экзофтальмометра Гертеля, оценена чувствительность по ходу иннервации нижнего глазничного нерва и окулокардиальный синдром (ОКС). Всем пациентам выполнена рентгенография орбит и черепа(ROOM–20 M) в прямой, боковой и передней полуаксиальной проекциях. Для получения дополнительной информации всем детям проведено двухмерное ультразвуковое исследование -УЗИ (A/BSCAN–HUMPREY–837) глазного яблока, экстраокулярных мышц и ретробульбарного пространства.
Компьютерная томография -КТ (CTMAX–640 GE) орбит, придаточных пазух носа выполнена 8 пациентам. У остальных 6 пациентов взрывной перелом нижней стенки орбиты стал случайной находкой при КТ головного мозга, выполненной для исключения внутричерепной гематомы. Сканирование проведено в автоматическом режиме по специальной программе, заложенной в компьютерном обеспечении томографа. Для определения состояния нижней стенки орбиты получены срезы во фронтальной (коронарной) плоскости. Для детальной оценки состояния подглазничного канала и экстраокулярных мышц получены изображения в аксиальной плоскости, толщина среза, шаг томографа 1,25 мм, индекс реконструкции 1,25; 2 мм.
Фоторегистрация изображений лица (CYBER – SHOT – SONY – W 300) выполнена всем пациентам. Все дети консультированы нейрохирургом, челюстно-лицевым хирургом, оториноларингологом.
Статистическая обработка данных проведена с помощью методов вариационной статистики с использованием компьютерной программы «Statistica 6.0» в среде Windows. Различия считали достоверными при p 0,05.
Результаты исследования. Причинами повреждения нижней стенки орбиты у детей явились ДТП (6), насилие (4), удар о землю областью орбиты при падении (3), спортивная травма (1). Тип взрывного перелома нижней стенки орбиты по данным КТ определен согласно классификации S. H. Baek, E. Y. Lee (2003):
а) «люк» — в момент удара создается повышение внутриорбитального давления, что приводит к формированию трещины в нижней стенке орбиты, в которую устремляются мягкие ткани с последующим ее спонтанным закрытием и ущемлением орбитальных тканей;
b) линейный — перелом нижней стенки орбиты с минимальным смещением, проходящим параллельно и медиальнее нижней орбитальной вырезки;
с) по типу «шарнира» — при котором линия перелома проходит вдоль нижней орбитальной вырезки с поворотом вокруг нижнего края решетчатой кости с опущением в гайморову пазуху тканей орбиты;
d) оскольчатый – перелом с большим количеством мелких фрагментов, при котором нижняя стенка орбиты отсутствует на определенной, в зависимости от размера сквозного дефекта, площади, орбитальные ткани пролабируют в гайморову пазуху.
Общими клиническими симптомами перелома нижней стенки орбиты с ущемлением мягких тканей и нижней прямой мышцы явились нарушение бинокулярного зрения, развитие диплопии и ОКС: слабость, тошнота, рвота, брадикардия (ЧССp = 0,029, Фишер тест) ОКС с переломом по типу «люка» и ограничением движений глазного яблока по вертикали.
У 5 детей при КТ определен оскольчатый перелом, у 3 — по типу «шарнира», которые клинически характеризовались нарушением движений глазного яблока по вертикали, бинокулярного зрения, диплопией, энофтальмом более 3 мм. При этом поперечный размер сквозного дефекта нижней стенки орбиты составил более 5 мм, пролапс орбитальных тканей в гайморову пазуху более 2 мм, у всех пациентов ткани орбиты были ущемлены в зоне перелома.
У 13 из 14 пациентов было проведено хирургическое лечение в сроки до 2 недель от момента травмы. Срок исчезновения диплопии составил 64 ± 10,3 дня, что было обусловлено длительным сохранением отека орбитальных тканей. ОКС исчез сразу после операции у всех пациентов. Инфекционных осложнений и энофтальма не было. У 1 пациента, поздно обратившегося (через 19 дней после травмы), несмотря на хирургическое вмешательство, диплопия и отсутствие бинокулярного зрения сохраняется более 6 месяцев при правильном положении глазного яблока.
Обсуждение. Наиболее частые причины для взрывного перелома нижней стенки орбиты в нашем исследовании были аварии, включающие падение с ударом головой, насилие и спортивные повреждения. Известно, что у взрослых пациентов наиболее частая локализация перелома — дно орбиты (нижняя стенка) и медиальная стенка, в то время у исследуемых нами детей переломы локализуются в нижней стенке орбиты. Это согласуется с уже опубликованными сериями исследований, которые описывают частое вовлечение дна орбиты у детей с переломами орбиты [1].
По данным некоторых исследований [1,2] у детей имеет место значительное соотношение скелета черепа к лицевому скелету (8:1), в сравнении с взрослыми (2,5:1), что обусловливает более высокий риск перелома черепа и крыши (верхней стенки) орбиты. Однако это различие в локализации перелома зависит от возраста пациента. В нашем исследовании средний возраст пациентов составил 14 ± 4,34 года, при котором конфигурация лицевого скелета приближалась к соотношению у взрослых, это обусловило высокую частоту перелома нижней стенки орбиты относительно перелома крыши орбиты.
У детей с переломом по типу «люка» определено ограничение движений глазного яблока преимущественно по вертикали. Однако при КТ выявлены лишь минимальные признаки повреждения мягких тканей, которые не объясняли ограничения подвижности глазного яблока. Полученные данные находятся в соответствии с наблюдениями других авторов [3].
Риск ущемления мягких тканей в зоне перелома по типу «люка» больше у детей с изолированными взрывными переломами орбиты. Так как у детей кости более эластичные, подвижные, то перелом происходит по типу трещины, образуя узкий круговой, эллиптический перелом, мягкие ткани попадают в «капкан».
Показаниями к хирургическому лечению явились: ущемление орбитальных тканей и нижней прямой мышцы в зоне перелома, обнаруженное методом КТ, отсутствие клинического улучшения в течение 7 — 14 дней; ранний энофтальм 3 мм и более; гипофтальм более 2 мм; дефект нижней стенки орбиты более 5 мм, вследствие пролапса орбитальных тканей в верхнечелюстную пазуху. Цель хирургического лечения — восстановление подвижности глазного яблока в ранние сроки, уменьшение возможности ишемии, некроза орбитальных тканей и нижней прямой мышцы. Наличие ОКС не является показанием для немедленного хирургического вмешательства, если не сопровождается ограничением движений глазного яблока, диплопией, нарушением бинокулярного зрения, а тошнота и брадикардия связаны с вагусным опосредованным ответом на боль вследствие тракции нижней прямой мышцы.
Выводы. Перелом нижней стенки орбиты у детей по типу «люка» с ущемлением мягких тканей характеризуется развитием ОКС, ограничением подвижности глазного яблока по вертикали, не пропорциональной величине орбитального отека, диплопией, нарушением бинокулярного зрения.
Оскольчатый перелом и перелом по типу «шарнира» характеризуются поперечным размером сквозного дефекта нижней стенки орбиты более 5 мм, пролапсом орбитальных тканей в гайморову пазуху более 2 мм, ущемлением их в зоне перелома и клиникой нарушения движений глазного яблока по вертикали, бинокулярного зрения, диплопией, энофтальмом более 3 мм.
Раннее хирургическое вмешательство у детей предотвращает развитие ишемии ущемленных орбитальных мягких тканей и окулокардиального синдрома, который может спровоцировать фибрилляцию желудочков.
Список литературы:
Baek, S. H. Clinical analysis of internal orbital fractures in children / S. H. Baek, E. Y. Lee // Korean J. Ophthalmol. – 2003. – V.17. – P. 44–49.
Bunstitle, M. A. Clinical recommendation for repair of isolated orbital floor fractures / M. A. Bunstitle // Ophtalmology. – 2002. –V. 109, №7. – P. 1207–1210.
Josef, J. M. Orbital fractures: a review / J. M. Josef, I P Glavas // Сlinical Ophthalmology. – 2011. – V.5. – P. 95 – 100.
Kubal, W. S. Imaging of orbital trauma / W. S. Kubal // RadioGraphics. – 2008. – V 28, № 6. – Р. 1729–1739.
Публикация:
Особенности диагностики взрывных переломов нижней стенки орбиты у детей / Е.С. Бухарина, Е.А. Дроздова, Г.М. Хакимова, И.А. Сироткина // Материалы III международной (Х итоговой) науч.-практ. конф. молодых ученых. – Челябинск, 2012. – С. 52–54.
Источник
