Перелом орбиты глаза у детей
Травма орбиты (глазницы) у детей, ребенка
Казинская Н.В., врач-офтальмолог Детского медицинского центра «Маркушка»
Орбита (глазница) — парная полость в черепе, содержащая глазное яблоко с его придатками. Травмы орбиты глаза– довольно частая патология, которая может встретиться в клинической практике врачей разных специальностей (детских офтальмологов, травматологов, нейрохирургов и др.).
Диагностика и лечение травм органа зрения и его придаточного аппарата одна из важных проблем детской офтальмологии. Число больных с повреждениями орбиты по данным некоторых авторов колеблется от 1,07% до 2,7% от общего числа офтальмологических больных и приближается к 4% от больных с травмами органа зрения.
Причины повреждения орбиты
Частые причины повреждения орбиты: удары в область орбиты кулаком, тупыми предметами (камень, теннисный мяч, снежки, хоккейные шайбы и клюшки, снегоходы, автотранспортные травмы). Максимальная частота травм области орбиты у детей отмечена в период каникул и в праздничные дни.
Переломы стенок орбиты. Механизмы
Возможны и обсуждаются разные механизмы переломов костных стенок орбиты. При тупой травме возможны изменения, возникающие под воздействием травмирующей силы в месте ее приложения или на протяжении в результате деформации самой структуры орбиты. Не исключено, что глазное яблоко, непосредственно от удара само, под влиянием гидродинамических сил, способно нарушить целостность наиболее тонких стенок. Многие авторы отмечают, что мягкие ткани орбиты оказывают повреждающее компрессионное действие на ее стенки вследствие резкого увеличения внутриорбитального давления в момент травмы. И, наконец, значительное возрастание повреждающего действия травмирующей силы по мере ее абсорбции костными стенками орбиты.
Среди изолированных переломов, по данным Eheeder, чаще всего встречаются переломы нижней стенки орбиты – в 67% случаев. Смешанные переломы орбиты чаще всего встречаются при переломах свода и основания черепа – 42%, а также при переломах скуловой кости – 39%.
Диагностика повреждений орбиты. Прямые и косвенные признаки
Диагностику контузионных повреждений орбиты проводят исходя из совокупности прямых и косвенных признаков перелома.
Прямые признаки:
-симптом «ступеньки» или локальной болезненности при пальпации вдоль орбитального края глазницы;
— эмфизема век, экзофтальм или энофтальм;
— смещение глазного яблока по горизонтали или вертикали; ограничение активной подвижности глазного яблока при положительном «тракционном тесте» Конверса;
— диплопия.
Косвенные признаки:
— отеки и кровоподтеки мягких тканей окологлазничной области и век;
— типичная локализация субконъюнктивальных кровоизлияний соответственно месту перелома;
— хемоз конъюнктивы;
— ранний симптом «очков»;
— одностороннее носовое кровотечение;
— расстройство кожной чувствительности в зоне разветвления I-II ветвей тройничного нерва;
— внезапная односторонняя слепота; снижение зрения при прозрачных оптических средах глаза; птоз.
Двоение (диплопия) у ребенка, детей. Двоение предметов окружающего мира
Одним из самых распространенных проявлений переломов орбиты является нарушение бинокулярного зрения у детей, которое проявляется на ранних сроках после травмы диплопией (двоение предметов окружающего мира).
Двоение (диплопия) – нередкая жалоба пациентов, обращающихся за офтальмологической помощью. Диплопии уделяется достаточное внимание в современной офтальмологической литературе. Публикации по данной тематике связаны с предложениями отдельных методов исследования и лечения. Между тем диплопия представляет собой достаточно четко очерченный синдром, доставляющий мучительные страдания и служащий поводом для полной или частичной утраты ребенком ранее приобретенных навыков
Основная жалоба больных заключается в двоении предметов окружающего мира. Чаще всего оно бывает при двух открытых глазах. Двоение может быть полным, то есть во всех направлениях взора, или частичным, — в какой-то части поля взора. Самой тяжелой является диплопия при взгляде вниз.
Как правило, пациент может точно отметить день, и даже момент, когда появилась диплопия. Двоение, особенно если раньше у больного было полноценное бинокулярное зрение – мучительная жалоба. Больной ребенок утрачивает ранее приобретенные навыки: ему становится трудно ходить, писать, читать, пользоваться транспортом, выполнять работу по дому.
Мы обозначили в наших наблюдениях двоение термином орбитальная диплопия, которая возникает вследствие травмы орбиты (взрывного перелома, при котором фронтальный удар вызывает мгновенное повышение внутриорбитального давления и перелом стенки орбиты). При этом возможно сочетание смещения глазного яблока и повреждение глазодвигательных мышц (парез, паралич или их ущемление в области повреждения костных стенок орбиты).
Диагностические тесты на диплопию
При обследовании больных мы пришли к выводу о достаточно высокой диагностической значимости при диплопии у детей ряда клинических исследований.
Тест на скрытую диплопию (больной двумя глазами фиксирует источник света, в то время как перед одним глазом устанавливается красное стекло и в случае нарушения функции глазодвигательных мышц или смещения глазного яблока больной вместо одного реального, видит сразу два разноокрашенных источника света).
Определение пассивной подвижности глаз при помощи тракционного теста Конверса (обнаружение затруднения движения возникающего при попытках пассивно сместить глазное яблоко в направлении отсутствия активного движения).
Коордиметрия по Гессу, исследование двойных изображений по Гаабу, трехэтапный тест Паркса, подвижность глаз в разных позициях взора, исследование на синоптофоре, исследование поля одиночного видения, характер зрения.
Окончательный диагноз перелома ставится на основании рентгенологического исследования в двух стандартных проекциях (задней прямой и боковой), компьютерной томографии орбиты и ретробульбарного пространства.
По материалам «Клинические признаки перелома стенок орбиты при травмах у детей», Дубовская Л.А., Казинская Н.В., Одошашвили Е.Д. (Москва, Российский Государственный Медицинский Университет).
Источник
Перелом глазницы у ребенка
Переломы глазницы часто сопровождаются повреждением глаза и требуют лечения у офтальмолога.
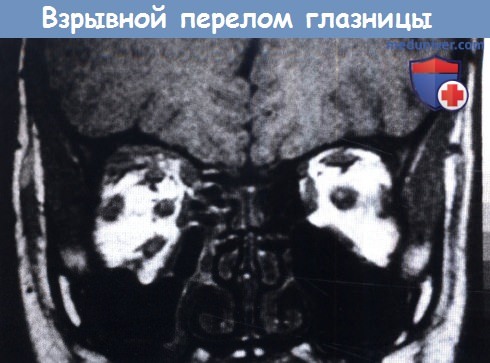
а) «Взрывные» (blow-out) переломы. «Взрывными» (blow-out) переломами называются те, при которых происходит проваливание одной из стенок глазницы, окружающих глаз. Чаще всего возникает перелом нижней стенки глазницы, но также могут встречаться повреждения медиальной стенки. У детей нередко встречаются переломы типа «крышки люка», обычно это переломы нижней стенки глазницы. «Взрывные» переломы не характерны для маленьких детей до формирования придаточных пазух носа.
1. Этиология. «Взрывные» переломы возникают либо при сдавлении глазницы, при котором увеличивается давление на ее содержимое, либо при прямой передаче энергии удара краю глазницы, костям нижней или медиальной стенок глазницы. В экспериментальных исследованиях продемонстрировано, что при таком воздействии на край глазницы возникает «взрывной» перелом ее нижней стенки.
2. Осложнения. «Взрывной» перелом может вызывать две группы осложнений. В результате пролабирования содержимого глазницы в дефект ее нижней или медиальной стенки может развиваться энофтальм. Сразу же после травмы энофтальм может оставаться незаметным из-за отека и набухания тканей, но становится видимым через 5-7 дней после травмы и должен оцениваться по прошествии этого срока. Если перелом приводит к косметически значимому дефекту, мы выполняем репозицию перелома, вправляем содержимое глазницы и восстанавливаем ее первоначальный объем.
Вторым типом осложнений является косоглазие, в том числе вызванное ущемлением или параличом глазодвигательных мышц, вертикальным смещением глазного яблока, синдромом Brown и даже повреждением черепных нервов, если удар был достаточно сильным. Ущемление нижней прямой мышцы — наиболее частая причина косоглазия после «взрывных» переломов. Мышца ущемляется дефектом нижней стенки и фиксирует глаз в положении гипотропии. Большинство пациентов жалуются на вертикальное двоение, усиливающееся при взгляде вверх.

«Взрывной» перелом.
В левой глазнице видно ущемление окружающих нижнюю прямую мышцу тканей.
б) Травматическая нейрооптикопатия:
1. Этиология. Травматическая нейрооптикопатия развивается при травмах лица или головы, сопровождающихся прямым или непрямым повреждением зрительного нерва. У детей такие травмы чаще всего связаны с авариями на транспорте или спортивными травмами. Состояние приводит к односторонней или двусторонней, частичной или полной потере зрения. Чаще всего повреждение зрительного нерва происходит при травмах лобной кости, иногда даже незаметных и внешне незначительных.
Стоит упомянуть и о некоторых специфических клинических ситуациях. Пациенты с тяжелыми психиатрическими расстройствами могут пытаться самостоятельно энуклеировать собственный глаз, что может сопровождаться отрывом зрительного нерва на некотором расстоянии от глазного яблока. Если отрыв происходит в заднем отделе нерва вблизи хиазмы, то односторонняя слепота может сопровождаться височной гемианопсией парного глаза вследствие повреждения хиазмы. У пациентов, которым удается вырвать собственный глаз, часто наблюдается временный регресс психиатрической симптоматики; при повторном обострении болезни пациент может попытаться энуклеировать и свой второй глаз. Такие пациенты требуют пристального наблюдения, а их психотическая симптоматика — интенсивного лечения.
2. Диагноз и лечение. Часто при осмотре врач может обосновывать диагноз на наличии симптоматики односторонней афферентной зрительной дисфункции (афферентный зрачковый дефект, ухудшение цветовосприятия, снижение остроты зрения). К сожалению, многие пациенты, перенесшие такую травму, не в состоянии взаимодействовать с врачом для проведения обследования. При лечении травматической нейрооптикопатии мы применяем высокие дозы стероидов, например метилпреднизолон в дозе 30 мг/кг внутривенно болюсно.
Еще один метод лечения — хирургическое вмешательство, показанием для которого являются кровоизлияние в оболочки зрительного нерва (фокальное, диффузное или субпериостальное) и перелом канала зрительного нерва, сопровождающийся его компрессией. Однако отсутствуют убедительные данные, подтверждающие, что стандартное медикаментозное или хирургическое лечение пациентов с травматической нейрооптикопатией влияет на отдаленные исходы для зрения.
в) Травматическое ретробульбарное кровоизлияние. Травма глаза или глазницы иногда сопровождается кровоизлиянием в глазницу. Кровоизлияние может развиваться в результате тупой травмы, при которой, как полагают, на ретробульбарные вены и артерии воздействуют разрывающие силы. Острые предметы также могут проникать за глазное яблоко, при этом не травмируя его, и повреждать кровеносные сосуды. В такой ситуации у больного развиваются боли и признаки быстро увеличивающегося ретробульбарного объемного образования: экзофтальм, офтальмогипертензия, хемоз и ограничение подвижности глаза.
Травма — не единственная причина развития этих симптомов ретробульбарной патологии. Медленно прогрессирующие изменения могут указывать на болезнь Graves, сходная симптоматика наблюдается при таких заболеваниях, как целлюлит глазницы и травматическое каротидно-кавернозное соустье. Диагноз целлюлита ставится при наличии других признаков инфекции (покраснение, гипертермия в области патологического очага, выраженные боли). При КТ обычно выявляется синусит, распространяющийся в ретроорбитальное пространство, у пациента отмечается повышение температуры тела и лейкоцитоз.
Каротидно-кавернозное соустье подозревают при наличии пульсирующего экзофтальма и расширении (артериализации) сосудов конъюнктивы и сетчатки.
Иногда травматическое ретробульбарное кровоизлияние требует оказания неотложной помощи. При повышении внутриглазного давления и нарушения функций зрительного нерва необходимо срочно снизить давление. Для снижения внутриглазного давления мы используем ингибиторы карбоангидразы (ацетазоламид) и гиперосмотические препараты. Латеральная кантотомия и нижний кантолиз снижают ретробульбарное давление почти немедленно. Мы редко прибегаем к парацентезу передней камеры, поскольку его эффект непродолжителен, а сама манипуляция связана с риском развития катаракты или внутриглазной инфекции.
— Также рекомендуем «Нарушение зрения у ребенка при травме головного мозга»
Оглавление темы «Травма глаза у ребенка.»:
- Травма глаза ребенка при родах и амниоцентезе
- Травма века, слезных органов и переднего отдела глаза у ребенка
- Повреждение оболочек глаза у ребенка
- Передние и задние ранения глазного яблока у ребенка
- Травматическая катаракта у ребенка
- Гифема глаза ребенка — причины, диагностика, лечение
- Травма сетчатки и сосудистой оболочки глаза у ребенка
- Перелом глазницы у ребенка
- Нарушение зрения у ребенка при травме головного мозга
Источник
Орбита глаза — анатомическая ямка на черепе. Чаще всего переломы являются сочетанными, то есть обнаруживаются в комплексе с травмой других костей лицевой части черепа таких как, например, лобной, височной, скуловой, верхнечелюстной или костной части ткани корня и спинки носа, стенок самой глазницы.
Описание травмы
Травма этой зоны очень опасна, ведь переломы любой из составляющих стенок орбиты практически всегда сопровождаются сотрясением головного мозга.
Помимо комбинированного перелома также выделяют и редко встречающийся (около 16,1 % всех случаев) изолированный перелом глазницы, являющийся, как правило, результатом прямого удара по направлению к глазному яблоку. Причем чаще удар приходится со стороны нижней или внутренней стенки, то есть именно тех стенок, которые ограничивают околоносовые пазухи от полости глазницы. Отсюда и пошло название «взрывная» травма.
Подкожная эмфизема — скопление воздуха в результате травматического «обнажения» и попадания газа из полости глазницы в прилегающие околоносовые пазухи. Данное явление чаще всего выявляется после сильного выдоха через нос, после чего воздух, попавший в подкожные образования как бы » хрустит» при надавливании на периорбитальную область.
Нередко происходит защемление нижней прямой мышцы, особенно при переломе дна глазницы, поэтому наблюдается ограничение движения глаза вверх, и служит причиной развития диплопии (двоения в глазах).
Помимо этого возможно кровоизлияние в мышцы или окружающие ткани с ограничением подвижности уже вниз.
Основные симптомы перелома глазницы
Данный недуг проявляется следующими симптомами:
- наличие сильного отека вокруг травмированного глаза, возможно развитие подкожной эмфиземы;
- распространение процесса и на близлежащие области с вовлечением корня и спинки носа, верхней части щечной области, верхнего и нижнего века, с также поражение десен и зубов преимущественно верхней челюсти;
- нарушение иннервации данных областей, влекущее за собой снижение чувствительности к различным видам раздражителей;
- больной не может осуществить движение глазного яблока вверх за счет повреждения нижней прямой мышцы глаза;
- явления диплопии (раздвоения предметов) за счет кровоизлияния и отека в области между нижней косой и прямой мышцами с одной стороны и надкостницей с другой;
- не так редко наблюдается и энофтальм, глазное яблоко в данном случае как бы вдавлено вовнутрь орбиты;
- звуки крепитации за счет развития подкожной эмфиземы.
Диагностика
Диагностика перелома глазницы:
- определение степени и объема подвижности наружной группы мышц глазного яблока;
- проведение наружного осмотра с целью выявления хемоза (отека конъюнктивы с вовлечением века) и отечности мягких тканей;
- определение крепитации при проведении пальпации участков зоны с развившейся в ней подкожной эмфиземой и смещения костных отломков (при их наличии);
- применение методов неврологического обследования с целью выявления гипестезии (снижения чувствительности к различным видам раздражителей) по ходу подглазничного нерва;
- определение и измерение проптоза (выпадения глазного яблока) и энофтальма (западения);
- офтальмологический биомикроскопический метод исследования субконъюнктивальных геморрагий, хемоза и других критериев травматического повреждения.
Дополнительная диагностика
У значительной части пострадавших обнаруживаются признаки проптоза и проза, как результат травматического кровоизлияния в ткани и мышцы и отечности в лицевом отделе черепа. При осмотре можно выявить инородные тела различного размера и структуры. Примерно 30% всех «взрывных» переломов орбиты сочетаются с развитием эрозии роговой оболочки глаза, явлений травматической гифемы (наличие признаков кровоизлияния в переднюю камеру), ирита (воспаления радужки), разрыва глазного яблока, признаков сотрясения сетчатой оболочки, ее отслойки и, наконец, кровоизлияния.
Степень тяжести перелома глазницы высокая.
Предпочтительно проведение компьютерной томография (КТ), а для лучшего представления о состоянии стенок орбиты желательно проведение аксиальных и корональных тонких срезов.
Для выявления перелома и внедрения содержимого орбиты в рядом расположенные пазухи необходим осмотр внутренней (медиальной) части дна и прилегающей к носовой кости стенки.
Осмотр же костной вершины позволяет выявить состояние заднего края кости, что выполняется в обязательном порядке при проведении оперативного вмешательства.
Основные проявления зависят от силы прилагаемого удара лицевого отдела черепа и сопутствующих повреждений: так, при переломе преимущественно верхней стенки высок процент развития сотрясения головного мозга. При переломе нижней либо внутренней (медиальной) стенки — возможно распространение выделений слизистой оболочки через участки повреждений в околоносовые пазухи с сопутствующим инфицированием.
Как лечить перелом глазницы? Рассмотрим далее.
Принципы терапии
Цель лечения направлена на сохранение либо восстановление структуры глазницы и ее содержимого, то есть глазного яблока (восстановление объема движения как активных, так и пассивных мышц, устранение таких неприятных сопутствующих симптомов как диплопия или, например, косоглазие, доставляющих пострадавшему значительный дискомфорт).
Часто в данной ситуации прибегают к оперативному вмешательству, которое имеет в то же время и неблагоприятное влияние, оказываемое на содержимое глазницы, проявляющееся в виде чрезмерного давления на глазное яблоко. Опасность заключается еще и в том, что кровоизлияние, произошедшее за глазом, в несколько раз повышает давление, оказываемое на зрительный нерв, а преимущественно на его диск, что влечет за собой не только ухудшение зрения, но и в неблагоприятном исходе и полную его потерю.
Так как при травме вовлекается и масса других анатомических составляющих черепа, поэтому также запрещена нагрузка и на эти пораженные части, в частности, давление, оказываемое на дыхательные пути. Простое усилие, даже незначительное, например, при сморкании, приводит к увеличению давления внутри полости скуловой дуги, что усугубляет отек и может спровоцировать полное закрытие глаза, либо способствовать развитию подкожной эмфиземы.
Показания к проведению оперативного вмешательства
Рассмотрим, в каких случаях показана операция:
- диплопия, или иначе говоря, двоение в глазах, в направлении взора вниз (под углом 30 градусов от первичного) либо прямо, при условии сохранения данных патологических изменений более двух недель после травмы при одновременном радиологически подтвержденном переломе и наличии положительной реакции на тракционный тест;
- энофтальм, превышающий 2 миллиметра;
- перелом дна орбиты, составляющий более половины его общей площади, опасный в виду возможности скорого развития позднего гипо- и энофтальма;
- опущение содержимого глазницы и значение энофтальма более 3 миллиметров при одновременно подтвержденном превышении объема полости глазницы на 20% и более.
Виды операций перелома глазницы
По срокам проведения операции выделяют раннее хирургическое вмешательство, выполненное в острый период травмы, в пределах первых двух недель, то есть именно в тот промежуток времени, когда имеются наиболее оптимальные условия восстановления целостности и обеспечения адекватного физиологического функционирования пораженного органа. Также операция может быть отсроченная, выполненная по истечении двухнедельного срока, но до четвертого месяца после травмы. Это так называемый «серый период «. И, наконец, позднее оказание медицинской помощи, требующее обязательного проведения остеотомии.
К наиболее эффективным методам лечения относят хирургический, в котором выделяют несколько методик коррекции костной ткани орбиты и скуловой дуги. Все они сходны в том, что совершаются через небольшие разрезы, которые потом заживают, то есть становятся совершенно незаметными.
Данная операция может быть проведена со стороны одной из стенок глазницы, может включать в себя обеспечение расширенного доступа в открытие области перелома и последующей возможностью применения различных видов протезов.
Последствия перелома глазницы
Перелом орбиты является тяжелой травмой. Помощь должна быть оказана своевременно. В противном случае могут возникнуть опасные, крайне нежелательные осложнения и последствия. Зрительная функция нарушается, это грозит абсолютной и необратимой утратой зрения.
Наиболее распространенные последствия — развитие косоглазия, диплопии. Возможно сотрясение мозга, болевой шок, сопутствующие травмы. Не исключены осложнения инфекционного характера. Отсутствие лечения ведет к формированию фиброзных, костных срастаний.
Благодаря достижениям современной медицины перечисленные выше нежелательные последствия предотвращаются, также полностью восстанавливается зрительная функция пострадавшего.
