Перелом орбиты blow out

Перелом орбиты — полное или частичное нарушение целостности стенок глазницы при нагрузке, превышающей прочность травмируемого участка. Переломы могут возникать как вследствие травмы, так и в результате различных заболеваний, сопровождающихся изменениями в прочностных характеристиках костной ткани.
Изолированные переломы верхней и латеральной стенок орбиты являются редкостью, обычно они сочетаются с другими переломами лицевого скелета. Так, переломы латеральной стенки обычно сочетаются с переломами скуловой или клиновидной костей, а переломы крыши орбиты — с повреждением верхнего края орбиты, лобной кости и лобной пазухи.
Статистика
Повреждения глазницы в основном встречаются в течение первых тридцати лет жизни и среди другой патологии орбиты уступают по частоте возникновения лишь эндокринной офтальмопатии у взрослых и дермоидным опухолям у детей. Из всех травм глазницы, требующих стационарного лечения, около 85 % составляют переломы ее стенок.
Орбитальные переломы являются одной из наиболее распространенных травм средней зоны лица, уступая лишь повреждениям костей носа. По данным P. Siritongtaworn с соавторами (2001), переломы глазницы составляют 40 % от всех переломов лицевого скелета. Три четверти пострадавших — мужчины.
Изолированные переломы орбиты встречаются примерно в 35–40 % случаев, у 30–33 % пострадавших оказываются поврежденными две стенки. Перелом трех стенок глазницы регистрируется у 15–20 % пациентов и всех четырех — в 5–10 % случаев.
У детей орбитальные переломы составляют 23 % от всех травм лица, уступая лишь фрактурам нижней челюсти (34 %). В свою очередь из всех переломов глазницы, встречающихся в педиатрической практике, от 25 до 70 % приходится на повреждения нижней стенки в варианте перелома по типу «капкана». Важно отметить, что орбитальные переломы, как правило, сочетаются с теми или иными повреждениями глазного яблока, в том числе с проникающими ранениями и субконъюнктивальными разрывами склеры. По данным C. Ioannides с соавт. (1988), T. Cook (2002), повреждения глаза или периокулярных мягких тканей встречаются у 26 % пациентов с орбитальными переломами, но состояния, требующие офтальмохирургической помощи, отмечаются гораздо реже — в 6,5 % случаев.
Этиология
Основные механизмы повреждения глазницы — дорожно-транспортные происшествия (ДТП) и криминальная травма (на каждую из перечисленных причин приходится по 40 % переломов). Нередко травмы являются следствием занятий спортом. К примеру, в Италии, Австралии, Новой Зеландии на долю спортивного травматизма приходится 15–20 % переломов костей лица. Описаны единичные случаи возникновения перелома нижней стенки глазницы в результате форсированного сморкания.
Анатомические особенности стенок орбиты
Верхняя стенка орбиты, «крыша орбиты», граничит с полостью черепа и сформирована почти на всем протяжении лобной костью и только сзади — не большим участком малого крыла клиновидной кости. С назальной стороны верхняя стенка орбиты граничит с лобной пазухой (sinus frontalis), расположенной в толще лобной кости. Травма верхней стенки орбиты влечет за собой наиболее тяжелые последствия и должна расцениваться не только как орбитальная, но и как черенномозговая.
Наиболее толстой и прочной из них является латеральная стенка (paries lateralis), сформированная в передней своей половине скуловой костью, а в задней — глазничной поверхностью большого крыла клиновидной кости. Длина латеральной стенки от края орбиты до верхней глазничной щели равна 40 мм.
Самая протяженная (45 мм) медиальная стенка (paries medialis)образована (в передне-заднем направлении) лобным отростком верхней челюсти, слезной и решетчатой костями, а также малым крылом клиновидной кости. Верхней границей ее служит лобно-решетчатый шов, нижней — решетчато-верхнечелюстной шов. В отличие от других стенок она имеет форму прямоугольника. Медиальная стенка глазницы отделяет глазницу от полости носа, решетчатого лабиринта и клиновидной пазухи. Данное обстоятельство имеет большое клиническое значение, так как эти полости нередко являются источником острого или хронического воспаления, распространяющегося per contuitatem на мягкие ткани глазницы. Этому способствует не только незначительная толщина медиальной стенки, но и имеющиеся в ней естественные (переднее и заднее решетчатые) отверстия.
Нижняя стенка (paries inferior), являющаяся «крышей» верхнечелюстной пазухи, образована главным образом глазничной поверхностью тела верхней челюсти, в передне-наружном отделе — скуловой костью, в заднем отделе — небольшим глазничным отростком перпендикулярной пластинки нёбной кости. Нижняя стенка — единственная, в формировании которой не принимает участие клиновидная кость. Нижняя стенка глазницы имеет вид равностороннего треугольника. Является самой короткой (около 20 мм) стенкой, не достигающей вершины орбиты,а заканчивающейся нижней глазничной щелью и крыловидно-нёбной ямкой.
Фронтальная плоскость, проведенная через экватор глазного яблока, делит полость орбиты на 2 части, — переднюю и заднюю. Переломы крыши и дна орбиты, которые лежат кпереди от этой плоскости, приводят к вертикальному изменению положения глазного яблока. Переломы, лежащие кзади от этой плоскости, приводят к изменению положения глазного яблока в передне-заднем направлении. Поэтому очень важно локализовать с помощью КТ положение перелома по отношению к глазному яблоку
Толстые костные края орбиты являются достаточно прочным образованием. Средняя часть орбиты — тонкая и часто ломается без перелома края, абсорбируя силу ударного воздействия. В задней трети орбиты кости утолщены и поэтому переломы этого отдела орбиты встречаются редко, благодаря дислокации переднего и среднего орбитальных сегментов, которая происходит во время травматического воздействия.
Переломы стенок орбит могут быть изолированными, но обычно они сочетаются с другими переломами лицевого скелета (переломами скуловой кости, костей носа, решётчатой кости, переломами верхней челюсти по Ле Фор II и Ле Фор III). Изолированные переломы могут вовлекать только часть внутренней костной поверхности орбиты. Например, так происходит при взрывном переломе дна орбиты, так называемом blow-out переломе. Обычно же имеются переломы нескольких участков орбиты, когда одномоментно повреждаются её край и одна или несколько стенок. Большинство переломов орбиты, поэтому, требуют стабилизации, как края, так и внутренних участков.
Классификация и диагностика переломов орбиты
Классификация переломов глазницы чаще всего строится по анатомическому принципу. Однако для клинической практики важно оценивать не только локализацию повреждения, но и степень нарушения целости костных образований, что определяется в первую очередь степенью энергетического воздействия на них.
По целостности кожных покровов:
- открытые (т.е. имеющие контракт с внешней средой, в том числе с придаточными пазухами носа);
- закрытые (изолированные от внешней среды).
По тяжести поражения:
- со смещением костных отломков;
- без смещения костных отломков;
- неполные (трещины).
По месту удара:
- прямые (перелом в месте приложения силы);
- непрямые (перелом удален от места приложения силы, происходит за счет общей деформации).
Многочисленные типы орбитальных переломов могут возникать изолированно или в различных комбинациях с другими повреждениями лица. Наиболее распространенными типами орбитальных переломов являются:
- «взрывные» и вдавленные переломы нижней стенки глазницы;
- «взрывные» и вдавленные переломы медиальной стенки глазницы;
- назоорбитоэтмоидальные (НОЭ) переломы;
- переломы скулоорбитального комплекса;
- переломы верхней челюсти по типу Ле Фор II и III;
- фронтобазальные переломы (включающие повреждения стенок лобной пазухи, «взрывные» и вдавленные фрактуры крыши; переломы вершины глазницы, в том числе с вовлечением зрительного канала; локальные переломы, вызванные острыми предметами, вонзившимися в орбиту; а также супраорбитальные, глабеллярные, изолированные переломы надглазничного края).
 Кроме того, при оценке каждого перелома целесообразно выделять три разновидности: низко-, средне- и высокоэнергетическую.
Кроме того, при оценке каждого перелома целесообразно выделять три разновидности: низко-, средне- и высокоэнергетическую.
- Низкоэнергетический перелом — незавершенный (по типу «зеленой веточки») или с минимальным смещением отломков, — как правило, не требует оперативного лечения.
- Среднеэнергетический перелом характеризуется типичной для данной нозологической формы клиникой, умеренным смещением отломков; предполагает открытую репозицию и жесткую фиксацию костных фрагментов с использованием типичных доступов. Это самая обширная группа пациентов, требующая стандартных алгоритмов лечения (а-г — среднеэнергетический перелом нижнего края и нижней стенки глазницы).
- Наконец, высокоэнергетическая разновидность — редко возникающий мелкооскольчатый перелом с крайними степенями смещения и выраженной нестабильностью отломков, нарушением архитектоники лица (д — высокоэнергетический перелом трех стенок орбиты, е — крайняя степень высокоэнергетического перелома, обычно являющегося составной частью панфациальной травмы. Мелкооскольчатый перелом всех стенок глазницы нередко сочетается с разрушением глазного яблока).
Для полноценной визуализации и репозиции поврежденных костных структур требуются многочисленные доступы, а тяжесть травмы предполагает индивидуальную хирургическую тактику в каждом конкретном случае.
Диагностика
Диагностика переломов орбиты основана на данных осмотра и рентгенологического обследования больного.
Переломы нижней и внутренней стенок орбиты зачастую относят к ЛОР-патологии.
Обследование больного с травмой орбиты следует начать с полного осмотра головы и лица, включая исследование функции черепных нервов. В зависимости от тяжести сочетанной ЧМТ следует уточнить вопрос о характере интракраниальных повреждений.
Офтальмологический осмотр необходим для выявления таких тяжелых повреждений как разрыв глазного яблока, повреждение зрительного нерва или повышение давления в полости орбиты.
Гифема, отслойка сетчатки, разрыв глазного яблока, повреждение ЗН по данным литературы наблюдаются в 15 %-18 % всех наблюдений травм орбиты, а при переломах верхнего края орбиты, которые составляют всего 10 % от всех периорбитальных переломов, серьёзные повреждения глаза встречаются в 30 % случаев. Наличие разрыва глазного яблока сказывается на тактике лечения перелома, — ограничиваются манипуляции, связанные с давлением на глазное яблоко; офтальмологическое вмешательство является приоритетным по отношению к выполнению костной реконструкции.
Острота зрения и реакции зрачков на свет документируются до и после хирургического вмешательства на орбите.
Клиническая картина
При внешнем осмотре в большинстве случаев переломов орбиты отмечаются периорбитальный отёк, экхимоз и субконъюнктивальные кровоизлияния.
Переломы передней трети орбиты характеризуются пальпирующейся деформацией, костной «ступенькой» и нарушениями со стороны чувствительных нервов, средней трети — изменениями положения глазного яблока, глазодвигательными нарушениями и диплопией, а задней трети орбиты — зрительными и глазодвигательными нарушениями.
Невозможность движений глазного яблока при том или ином направлении взора говорит либо о параличе глазодвигательных нервов, либо о местном поражении наружных мышц глаза, которое вызвано ушибом или ущемлением мышц в области перелома.
Клиническая картина и дальнейший прогноз в большинстве случаев зависят от силы удара и повреждения соседних структур. Например, перелом верхней стенки орбиты нередко связан с повреждением головного мозга. Переломы нижней и внутренней стенок осложняются возможностью попадания инфицированного слизистого отделяемого из придаточных пазух носа в орбиту.
Основные признаки переломов:
- Кровотечение из носа, кровоизлияние под кожу век.
- Наличие воздуха под кожей в области глаза (особенно часто при чихании или шмыгании носом после травмы). При этом, при надавливании на кожу, под пальцами ощущаются едва заметные щелчки – лопанье пузырьков воздуха в тканях.
- Ограничение подвижности глаза, двоение.
- Невозможность широко открыть рот.
- Смещение глазного яблока вглубь орбиты (энофтальм), вниз (гипофтальм), редко – выпирание глаза наружу (экзофтальм).
- Снижение чувствительности кожи в области скулы, щеки, верхней губы, нижнего века, верхнего века, лба (на стороне повреждения).
Диагностика
КТ является оптимальным методом рентгеновского обследования для диагностики переломов орбиты. Аксиальные срезы с шагом томографа в 2-3 мм выявляют нарушения в области медиальной и латеральной стенок и переломы назоэтмоидальной области. Коронарные (фронтальные) срезы, полученные прямо или реформированные из аксиальных срезов, выявляют переломы дна и крыши орбиты и межорбитального пространства.
При отсутствии КТ, рентгенограммы орбит и придаточных пазух часто дают возможность диагностировать перелом дна орбиты, а также визуализировать кровь в верхнечелюстной пазухе, равно как и вдавление в области дна орбиты и грыжевое выпячивание её содержимого. Может также определяться разрыв медиальной стенки и разъединение лобно-скулового шва. В тех случаях, когда подозревается повреждение канала ЗН, необходимы более тонкие срезы 1-1,5 мм через вершину орбиты и зрительный канал, что гарантирует более тщательную диагностику.
У некоторых пациентов со сложной деформацией орбиты необходимо проведение аксиального КТ исследования на спиральном компьютере с последующей трехмерной реконструкцией изображения для получения более полной информации, необходимой для планирования оперативного вмешательства. Результаты такого обследования могут быть использованы для лазерной стереолитографии, — технологии, позволяющей получить с высокой степенью точности пластиковую копию черепа исследуемого больного. Наличие такой модели также позволяет оптимизировать план оперативного вмешательства.
Ценность МРТ исследования при травмах орбиты заключается в возможности выявления повреждений мягких тканей (изменения диаметра, разрывы глазодвигательных мышц и т.д.), а также ретро-бульбарных и поднадкостничных кровоизлияний.
Источник
Перелом глазницы у ребенка
Переломы глазницы часто сопровождаются повреждением глаза и требуют лечения у офтальмолога.
а) «Взрывные» (blow-out) переломы. «Взрывными» (blow-out) переломами называются те, при которых происходит проваливание одной из стенок глазницы, окружающих глаз. Чаще всего возникает перелом нижней стенки глазницы, но также могут встречаться повреждения медиальной стенки. У детей нередко встречаются переломы типа «крышки люка», обычно это переломы нижней стенки глазницы. «Взрывные» переломы не характерны для маленьких детей до формирования придаточных пазух носа.
1. Этиология. «Взрывные» переломы возникают либо при сдавлении глазницы, при котором увеличивается давление на ее содержимое, либо при прямой передаче энергии удара краю глазницы, костям нижней или медиальной стенок глазницы. В экспериментальных исследованиях продемонстрировано, что при таком воздействии на край глазницы возникает «взрывной» перелом ее нижней стенки.
2. Осложнения. «Взрывной» перелом может вызывать две группы осложнений. В результате пролабирования содержимого глазницы в дефект ее нижней или медиальной стенки может развиваться энофтальм. Сразу же после травмы энофтальм может оставаться незаметным из-за отека и набухания тканей, но становится видимым через 5-7 дней после травмы и должен оцениваться по прошествии этого срока. Если перелом приводит к косметически значимому дефекту, мы выполняем репозицию перелома, вправляем содержимое глазницы и восстанавливаем ее первоначальный объем.
Вторым типом осложнений является косоглазие, в том числе вызванное ущемлением или параличом глазодвигательных мышц, вертикальным смещением глазного яблока, синдромом Brown и даже повреждением черепных нервов, если удар был достаточно сильным. Ущемление нижней прямой мышцы — наиболее частая причина косоглазия после «взрывных» переломов. Мышца ущемляется дефектом нижней стенки и фиксирует глаз в положении гипотропии. Большинство пациентов жалуются на вертикальное двоение, усиливающееся при взгляде вверх.
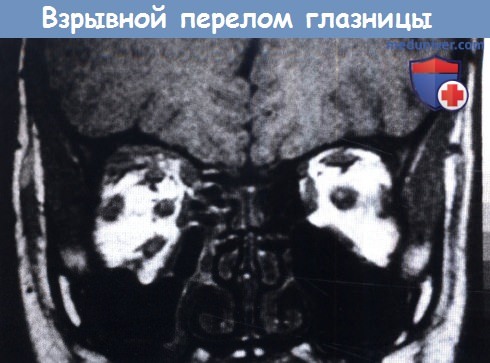
«Взрывной» перелом.
В левой глазнице видно ущемление окружающих нижнюю прямую мышцу тканей.
б) Травматическая нейрооптикопатия:
1. Этиология. Травматическая нейрооптикопатия развивается при травмах лица или головы, сопровождающихся прямым или непрямым повреждением зрительного нерва. У детей такие травмы чаще всего связаны с авариями на транспорте или спортивными травмами. Состояние приводит к односторонней или двусторонней, частичной или полной потере зрения. Чаще всего повреждение зрительного нерва происходит при травмах лобной кости, иногда даже незаметных и внешне незначительных.
Стоит упомянуть и о некоторых специфических клинических ситуациях. Пациенты с тяжелыми психиатрическими расстройствами могут пытаться самостоятельно энуклеировать собственный глаз, что может сопровождаться отрывом зрительного нерва на некотором расстоянии от глазного яблока. Если отрыв происходит в заднем отделе нерва вблизи хиазмы, то односторонняя слепота может сопровождаться височной гемианопсией парного глаза вследствие повреждения хиазмы. У пациентов, которым удается вырвать собственный глаз, часто наблюдается временный регресс психиатрической симптоматики; при повторном обострении болезни пациент может попытаться энуклеировать и свой второй глаз. Такие пациенты требуют пристального наблюдения, а их психотическая симптоматика — интенсивного лечения.
2. Диагноз и лечение. Часто при осмотре врач может обосновывать диагноз на наличии симптоматики односторонней афферентной зрительной дисфункции (афферентный зрачковый дефект, ухудшение цветовосприятия, снижение остроты зрения). К сожалению, многие пациенты, перенесшие такую травму, не в состоянии взаимодействовать с врачом для проведения обследования. При лечении травматической нейрооптикопатии мы применяем высокие дозы стероидов, например метилпреднизолон в дозе 30 мг/кг внутривенно болюсно.
Еще один метод лечения — хирургическое вмешательство, показанием для которого являются кровоизлияние в оболочки зрительного нерва (фокальное, диффузное или субпериостальное) и перелом канала зрительного нерва, сопровождающийся его компрессией. Однако отсутствуют убедительные данные, подтверждающие, что стандартное медикаментозное или хирургическое лечение пациентов с травматической нейрооптикопатией влияет на отдаленные исходы для зрения.
в) Травматическое ретробульбарное кровоизлияние. Травма глаза или глазницы иногда сопровождается кровоизлиянием в глазницу. Кровоизлияние может развиваться в результате тупой травмы, при которой, как полагают, на ретробульбарные вены и артерии воздействуют разрывающие силы. Острые предметы также могут проникать за глазное яблоко, при этом не травмируя его, и повреждать кровеносные сосуды. В такой ситуации у больного развиваются боли и признаки быстро увеличивающегося ретробульбарного объемного образования: экзофтальм, офтальмогипертензия, хемоз и ограничение подвижности глаза.
Травма — не единственная причина развития этих симптомов ретробульбарной патологии. Медленно прогрессирующие изменения могут указывать на болезнь Graves, сходная симптоматика наблюдается при таких заболеваниях, как целлюлит глазницы и травматическое каротидно-кавернозное соустье. Диагноз целлюлита ставится при наличии других признаков инфекции (покраснение, гипертермия в области патологического очага, выраженные боли). При КТ обычно выявляется синусит, распространяющийся в ретроорбитальное пространство, у пациента отмечается повышение температуры тела и лейкоцитоз.
Каротидно-кавернозное соустье подозревают при наличии пульсирующего экзофтальма и расширении (артериализации) сосудов конъюнктивы и сетчатки.
Иногда травматическое ретробульбарное кровоизлияние требует оказания неотложной помощи. При повышении внутриглазного давления и нарушения функций зрительного нерва необходимо срочно снизить давление. Для снижения внутриглазного давления мы используем ингибиторы карбоангидразы (ацетазоламид) и гиперосмотические препараты. Латеральная кантотомия и нижний кантолиз снижают ретробульбарное давление почти немедленно. Мы редко прибегаем к парацентезу передней камеры, поскольку его эффект непродолжителен, а сама манипуляция связана с риском развития катаракты или внутриглазной инфекции.
— Также рекомендуем «Нарушение зрения у ребенка при травме головного мозга»
Оглавление темы «Травма глаза у ребенка.»:
- Травма глаза ребенка при родах и амниоцентезе
- Травма века, слезных органов и переднего отдела глаза у ребенка
- Повреждение оболочек глаза у ребенка
- Передние и задние ранения глазного яблока у ребенка
- Травматическая катаракта у ребенка
- Гифема глаза ребенка — причины, диагностика, лечение
- Травма сетчатки и сосудистой оболочки глаза у ребенка
- Перелом глазницы у ребенка
- Нарушение зрения у ребенка при травме головного мозга
Источник
