Перелом ноги без гипса

Слово нашему эксперту, ведущему научному сотруднику отделения сочетанной и множественной травмы НИИ скорой помощи им. Н.В. Склифосовского, доктору медицинских наук, профессору кафедры неотложной и общей хирургии РМАПО Евгению Бялику.
К счастью, в последнее время в лечении переломов появились новые возможности, которые позволяют уменьшить осложнения этой травмы и сократить период восстановления пациента.
Развивая традиции
С давних пор существует несколько видов лечения переломов – консервативное и оперативное. Первое предполагает наложение на длительное время гипсовой повязки на пострадавшую конечность. Однако такой метод малоэффективен при сложных переломах, а также у пострадавших с политравмой, когда человек получает сразу много повреждений.
Лечить таких больных консервативными методами трудно. Им приходится долгое время находиться в постели, и за это время у них появляются новые проблемы: развиваются гипостатические осложнения (пневмония, пролежни, тромбозы вен нижних конечностей и т.д.).
К тому же у них достаточно часто отмечается замедленное сращение переломов в неправильном положении, потому что при консервативном лечении точно сопоставить обломки кости очень трудно, а подчас и невозможно. Кроме того, длительная неподвижность конечности, фиксированной в гипсовой повязке, влечет за собой проблемы связанные с гипотрофией мышц поврежденной конечности, которая в будущем потребует длительной реабилитации мышц в смежных с пострадавшим суставах.
Поэтому для больных со сложными переломами с 70–80-х годов началась активная разработка оперативных методов лечения, и отделение сочетанной и множественной травмы НИИ скорой помощи им. Н.В. Склифосовского выступало одним из лидеров в этой области.
Запас прочности
При традиционной операции делают разрез над местом перелома, открыто совмещают друг с другом отломки кости, собирают их по кусочкам. Затем, чтобы закрепить отломки в правильном положении и обеспечить надежность их соединения, к ним прикрепляют либо металлическую пластину, либо внутрь костного канала проводят металлический штифт. Эти операции позволили решить много проблем. Но они связаны с большой кровопотерей, а ведь речь идет о больных, которые и так перенесли большую травму, потеряли немало крови. В момент операции у них отмечается низкое содержание гемоглобина и белка в крови, а операция лишь добавляет риска.
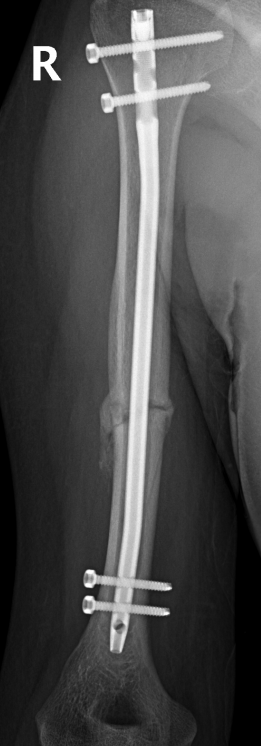
Благодаря бурному развитию малоинвазивной (без грубого хирургического вмешательства) хирургии, у врачей-травматологов и их пациентов появились новые возможности для лечения переломов. Операция так называемого закрытого блокируемого остеосинтеза производится путем маленьких проколов вдали от места перелома, которые дают возможность подвести операционную технику к травмированному месту и не наносить дополнительных повреждений травмированному пациенту.
После того как сделан небольшой разрез (1,5–3 см), в костномозговой канал кости вводится штифт – небольшой, 8–10 мм в диаметре металлический стержень. На ортопедическом столе хирурги производят совмещение отломков под контролем специального электронно-оптического преобразователя. То есть во время операции на экране видно расположение отломков, их можно точно совместить, контролируя свои действия и результат на экране.
Для повышения прочности остеосинтеза (восстановления костной ткани) и избежания эффекта телескопирования (когда костные отломки, как нанизанные на шампур кусочки, могут сдвигаться на штифте) производят блокирование штифта винтами. Через кость и отверстия в штифте проводят дополнительно винты (минимум по 2 винта выше и ниже места перелома). Таким образом, возникает чрезвычайно прочная конструкция.
Сплошные преимущества
Преимущества подобной методики лечения переломов очевидны: и время операции короче, и кровопотеря минимальна. А прочность полученного костного соединения такова, что в большинстве случаев удается обходиться без гипсовой повязки, и уже через несколько дней больной начинает заниматься лечебной физкультурой, разрабатывать оперированную конечность, движения в суставах. К тому же, у закрытого блокируемого остеосинтеза отличный косметический результат.
Сокращается и восстановительный период. Обычно при традиционном методе лечения перелом бедренной кости, самой мощной из скелетных костей, срастается за 4–6 месяцев – если все идет успешно. После же операции малоинвазивного закрытого блокируемого остеосинтеза уже через 3–4 дня больному разрешают встать на костыли и разрабатывать движения в коленном суставе, чтобы он не стал хуже работать из-за недостатка нагрузки.
Если восстановление проходит нормально, то через 1,5 месяца костыли отменяют, и пациент может ходить с полной нагрузкой на оперированную ногу. А через 2,5–3 месяца больной может полностью восстановиться и выйти на работу. Через 1–1,5 года шрифт необходимо удалить, поскольку образовавшаяся костная мозоль уже крепко держит место бывшего перелома, а титан, из которого состоит штифт, начинает врастать в кость. К тому же штифт ставят так, чтобы разгрузить кость в месте перелома. Но при длительном его нахождении начинает меняться состав кости, соотношение клеток разрушающих и создающих костную ткань. Ведь кость – живая структура, и если она недополучает нагрузки, то начинает «строить» себя иначе. В результате у больных могут появляться неприятные ощущения и боли в области уже сросшихся переломов. Учитывая, что такие тяжелые травмы получают чаще всего молодые люди, в будущем им понадобится эндопротезирование сустава, и штифт может этому помешать, сделать такую операцию невозможной.
Конечно, хотелось бы, чтобы больниц, которые владеют такими операциями, было бы побольше, но, к сожалению, даже в Москве они не везде доступны. Метод требует специального оборудования – ортопедический стол для операции, электронно-оптический преобразователь, оборудование для установки штифтов, набор специальных инструментов. А самое главное – пока не хватает людей, хорошо владеющих этой технологией. Но их число растет с каждым годом: постоянно проходят школы и мастер-классы, курсы повышения квалификации. Только в отделении множественной и сочетанной травмы НИИ им. Н.В. Склифосовского за последние 14 лет произведено более 2500 таких операций. И их количество, безусловно, будет расти.
Смотрите также:
- Лечение перелома шейки бедра: отказываться от операции ни в коем случае нельзя →
- Как лечат перелом шейки бедра: главное — не довести до осложнений →
- Правила оказания первой помощи при переломе шейки бедра →
Источник
Мария
, Ессентуки
8092 просмотра
26 июня 2018
Здравствуйте! 03.06.2018 была травма, я обращалась в больницу и толко 25.06. Услышала что у меня перелом и все это время не было ни какого лечения. Так как врачи говорили что просто потянула связки. Сейчас мне сказали несколько дней прогревать, мазать мазь диклофинак и носить эластичный бинт на руке, на ночь можно бинт снимать. Ответьте пожалуйста сростеться ли передом без гипса?
Хронические болезни: Нет
На сервисе СпросиВрача доступна консультация травматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Хирург
Здравствуйте!
Рекомендую Вам обратиться в травматологический пункт по месту жительства. Придерживайтесь рекомендаций лечащих врачей (Вам назначено правильное лечение). На данных рентгенограммах признаков переломов костных структур не выявляется, по всей видимости это растяжение связочного аппарата кисти. Не переживайте! Через две недели выполните контрольное рентгенографическое исследование кисти в прямой и боковой проекции.
Здоровья Вам!
Мария, 26 июня 2018
Клиент
Николай, здравствуйте! Я не однократно обращалась в травмпункт так как рука болит уже 24 дней после травмы. Так значит врач не правильно описал рентген снимок? Внутрисуставной перелом, шиловидного отростка, на левой руке.

Ортопед, Травматолог
Перелом совершенно точно не срастется.
Хоть в гипсе, хоть без него, поскольку имеется диастаз (расстояние) между отломками, а после травмы прошло более 20 дней. Все, что могло срастись уже бы срослось.
Чтобы перелом сросся нужна операция. Это точно.
Другое дело, что если функция сустава Вас устраивает — нет боли и полный объем движений, то операцию можно и не делать, а жить с ложным суставом шиловидного отростка.
Мария, 26 июня 2018
Клиент
Константин, спасибо за подробный ответ! Есть боли в запястье. Но меня уверяли, что все пройдёт через месяц. Значит все таки не перестанет болеть, без операции?

Ортопед, Травматолог
P.S. Cнимок описан правильно.
Там совершенно четко несросшийся перелом шиловидного отростка слева.

Ортопед, Травматолог
Еще раз поясняю.
Будет или не будет болеть — я не знаю, скорее всего, все равно будет. Если не сейчас, то потом.
А вот то, что не срастется перелом — совершенно точно.
Я бы рекомендовал оперативное лечение.
Вам же не 80 лет — вся жизнь впереди, а рука будет неполноценная.
С таким результатом лечения я бы согласился у пенсионера и то… вряд ли.
К шиловидному отростку крепятся сухожилия и связки. Они не будут иметь должной опоры.
Нужно оперироваться.
Мария, 26 июня 2018
Клиент
Константин, а такие операции выполняют под общим или местным наркозом?

Ортопед, Травматолог
P.S. С операцией не стоит затягивать.
Чем больше пройдет время — тем сложнее делать.
Без операции через год после травмы шиловидный отросток может, вообще, рассосаться в результате резорбции.
Если Вас местные травматологи не хотят оперировать — езжайте в Ставрополь в Краевую больницу (поликлинику) на консультацию к травматологу. Запись по интернету, направление не нужно. Не тяните время.
Мария, 26 июня 2018
Клиент
Константин, ещё один вопрос. Пожалуйста посоветуйте врача, в ставрополе.

Ортопед, Травматолог
Извините, могу только в Краснодаре посоветовать.
Ставрополь — не моя епархия.

Ортопед, Травматолог
Здравствуйте, Мария.
Исходя из практики такие переломы частая практика, они ничем не угрожают. Требуют иммобилизации, на 3-4 нед и затем физиолечения. Главное щадящее отошение к руке и соблюдение ортопедического режима. Симптоматический прием противовоспалительных препаратов и ношение бандажа.
Операция при таких переломах это казуистика, и просто желание других «врачей» иметь с вас коммерческий интерес, операция будет заключатся только в удалении отколовшегося фрагмента, не более.
С уважением, врач травматолог https://doclvs.ru
Мария, 26 июня 2018
Клиент
Виталий, скажите значит надо поставить гипс. Или купить бандаж?

Ортопед, Травматолог
Фиксатора, к примеру, как здесь https://qaliort.by/tutory/tutor-luchezapyastnogo-sustava-qaliort-ts-l.html
на 2-3 нед будет достаточно. Затем разработка и физиолечение.

Педиатр
Здравствуйте носите пока бандаж. Если не поможет, сделайте операцию
Мария, 26 июня 2018
Клиент
Елена, спасибо за ответ. Через сколько времени, должно стать понятно, что бандаж не помог и надо делать операцию?

Педиатр

Гинеколог
Здравствуйте,Мария!Снимок описан правильно,и чтобы в дальнейшем избежать проблем лучше оперативное лечение. Обратитесь по этому вопросу к своему лечащему доктору,раз до сих пор у вас не проходят боли.
Скорейшего выздоровления!

Гематолог, Терапевт
Внутрисуставной срастется

Гинеколог, Кардиолог, Венеролог
Скорее всего может и операция понадобиться
Оцените, насколько были полезны ответы врачей
Проголосовало 6 человек,
средняя оценка 2.7
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Ïîõîæèå ïîñòû

Ìíîãî ëåò íàçàä àíòðîïîëîã Ìàðãàðåò Ìèä ñïðîñèëà ñòóäåíòîâ î òîì, ÷òî îíè ñ÷èòàþò ïåðâûì ïðèçíàêîì öèâèëèçàöèè. Ñòóäåíòû îæèäàëè, ÷òî Ìèä ðàññêàæåò î ðûáîëîâíûõ êðþ÷êàõ, ãëèíÿíûõ ãîðøêàõ èëè îáðàáîòàííûõ êàìíÿõ.
Íî íåò. Ìèä ñêàçàëà, ÷òî ïåðâûì ïðèçíàêîì öèâèëèçàöèè â äðåâíåé êóëüòóðå ÿâëÿåòñÿ áåäðåííàÿ êîñòü, êîòîðàÿ áûëà ñëîìàíà, à çàòåì ñðîñëàñü. Ìèä îáúÿñíèëà, ÷òî åñëè æèâîå ñóùåñòâî â öàðñòâå æèâîòíûõ ëîìàåò íîãó, òî îíî óìèðàåò. Ñî ñëîìàííîé íîãîé îíî íå ìîæåò óáåæàòü îò îïàñíîñòè, äîáðàòüñÿ äî ðåêè, ÷òîáû íàïèòüñÿ èëè îõîòèòüñÿ çà åäîé. Îíî ñòàíîâèòñÿ äîáû÷åé äëÿ õèùíèêîâ, ïîñêîëüêó êîñòü ñðàñòàåòñÿ äîâîëüíî äîëãî.
Áåäðåííàÿ êîñòü, êîòîðàÿ áûëà ñëîìàíà, à çàòåì ñðîñëàñü ýòî äîêàçàòåëüñòâî òîãî, ÷òî êòî-òî ïîòðàòèë âðåìÿ, ÷òîáû îñòàòüñÿ ñ òåì, êòî ïîëó÷èë ýòî ïîâðåæäåíèå, ïåðåâÿçàë ðàíû, ïåðåíåñ ÷åëîâåêà â áåçîïàñíîå ìåñòî è îõðàíÿë åãî, ïîêà òîò íå âîññòàíîâèëñÿ. Ïîìîãàòü äðóãîìó ÷åëîâåêó âî âðåìÿ òðóäíîãî ïåðèîäà ýòî òîò ïîñòóïîê, ñ êîòîðîãî íà÷èíàåòñÿ öèâèëèçàöèÿ, ñêàçàëà Ìèä.
https://m.facebook.com/story.php?story_fbid=2908645522553538…
Ïîêàçàòü ïîëíîñòüþ
Âñåì ïðèâåò. Äâà ìåñÿöà íàçàä äåëàë ïîñò ïðî òî, êàê ìíå ñî âñòðå÷êè ïåðåä Íîâûì Ãîäîì ïðèëåòåë êàìóøåê â 12 òîíí âåñîì ( https://pikabu.ru/story/kak_ya_provyol_novyiy_god_6409270 )
È âîò õî÷ó ïîäåëèòüñÿ ïðîäîëæåíèåì èñòîðèè è ëå÷åíèåì
Èòàê, íàïîìíþ, 28-îãî äåêàáðÿ ÿ ñ ñåìüåé âîçâðàùàëñÿ ñ îòäûõà è íà 203 êì Ñîðòàâàëû ñî âñòðå÷íîé ôóðû ïðÿìî ïåðåäî ìíîé â ïîâîðîòå âûïàë áåòîííûé áëîê.  ðåçóëüòàòå ó ìåíÿ ïåðåëîìû äèàôèçà îáîèõ áåäðåííûõ êîñòåé è äèàôèçà ïëå÷åâîé êîñòè. Âñå ïåðåëîìû ñî ñìåùåíèÿìè, â ëåâîé íîãå ñ îñêîëêîì. Ó ñòàðøåãî ðåáåíêà ïåðåëîì äèàôèçà ëåâîãî áåäðà.
5 ÿíâàðÿ â Ïåòðîçàâîäñêå ìåíÿ ïðîîïåðèðîâàëè (áëîêèðóþùèé èíòðàìåäóëëÿðíûé îñòåîñèíòåç) Âñòàâèëè òèòàíîâûå ñòåðæíè âíóòðü êîñòè (ôîòî ðåíòãåíà ÷óòü ïîçæå)
Ñòàðøåãî ðåáåíêà ïðîîïåðèðîâàëè 10 ÿíâàðÿ è âñòàâèëè òåíû.
Ñàìà îïåðàöèÿ ïðîøëà ëåãêî. Ïðèâåçëè, äàëè íàðêîç, ÿ ïîñïàë ÷àñà òðè è ïîòîì ìåíÿ ðàçáóäèëè. Îò íàðêîçà îòîøåë äîñòàòî÷íî áûñòðî è áåç ïðîáëåì.
 êà÷åñòâå îñëîæíåíèÿ ÿ ïîëó÷èë ïîâðåæäåíèå ëó÷åâîãî íåðâà.  èòîãå ó ìåíÿ ïîâèñëà êèñòü è ÿ íå ìîã åþ ïîøåâåëèòü. Âðà÷ ñêàçàë, ÷òî êèñòü âîññòàíîâèòñÿ îò 2 äî 6 ìåñÿöåâ. Çàáåãàÿ âïåðåä ñêàæó, ÷òî ÷åðåç íåäåëü 5 íà÷àëñÿ ïî íåé ïðîãðåññ. Òàê æå ñêàçàëè ñðàçó æå ðàçðàáàòûâàòü íîãè â êîëåíå.  ðåçóëüòàòå, 9 ÿíâàðÿ ÿ ìîã òàê:
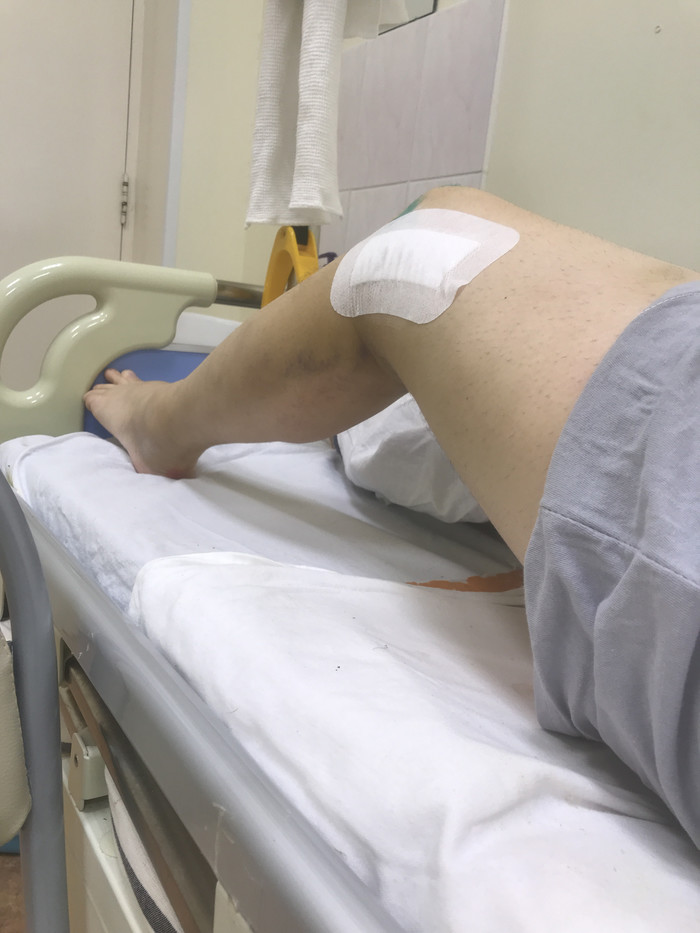
Ïðèìåðíî ÷åðåç äíåé øåñòü ÿ óæå ñèäåë ñâåñèâ íîãè è çàêèäûâàë èõ íà ñòóë.
21 ÿíâàðÿ íàñ íàêîíåö-òî âûïèñàëè è ìû íà ïîåçäå óåõàëè äîìîé â ÑÏá. Åõàòü áûëî ñëîæíî, áûëî êó÷à ñíåãà, êîëÿñêà ïî íåé íå åõàëà, à â Ïèòåðå âîîáùå åëå-åëå ìåíÿ çàòîëêàëè ïî ñóãðîáàì íà ïàíäóñå íà ñòèëëîáàò äîìà. Ñïàñèáî äðóçüÿì, êîòîðûå ïðèâåçëè èíâàëèäíîå êðåñëî, ïîìîãëè ñ ïåðåâîçêîé è âñòðåòèëè â Ïèòåðå.
Ïðî ðåáåíêà.
×åðåç äâà äíÿ ïîâåçëà æåíà ðåáåíêà íà ðåíòãåí, êîòîðûé ïîêàçàë, ÷òî ó ðåáåíêà óæå îáðàçîâàëàñü õîðîøàÿ êîñòíàÿ ìîçîëü è åìó íàäî àêòèâíî íà÷èíàòü ïîëçàòü íà êîëåíêàõ è íà÷èíàòü õîäèòü ñ ïîääåðæêîé. Âîò ðåíòãåí
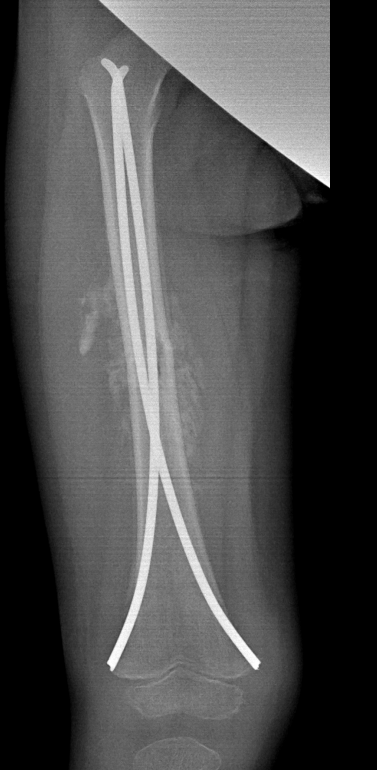
Ïàðàëëåëüíî íà÷àëè åìó äåëàòü ìàññàæ, ñíà÷àëà íîãè, à ïîòîì è âñåãî òåëà. È ÷åðåç äâå íåäåëè, îí óæå ñäåëàë ñâîè ïåðâûå øàãè áåç ïîääåðæêè. Ñêàæó âàì, ðåáÿòà, ÷òî ïî ýìîöèÿì ýòî ñðîäíè ïåðâûì øàãàì.
Ïðî ìîè ïåðåëîìû
ß æå ïðîäîëæàë ëåæàòü, ñèäåòü è êàòàòüñÿ ïî êâàðòèðå íà êîëÿñêå. Ìíå òàê æå íà÷àëè äåëàòü ìàññàæ âñåãî òåëà (êðîìå ìåñò ïåðåëîìîâ), è ÿ àêòèâíî íà÷àë çàíèìàòüñÿ ðàçíîîáðàçíûìè óïðàæíåíèÿìè. ß êà÷àë ïðåññ, ïîäíèìàë íîãè, âåðòåë ñòóïíåé, êà÷àë ðóêè è ñïèíó ñ ïîìîùüþ ýëàñòè÷íîé ðåçèíêè, ñ íåé æå ñãèáàë íîãè â êîëåíå.
È âîò íàêîíåö-òî íàñòóïèëî 2-îå ìàðòà è ÿ ïîåõàë íà êîíòðîëüíûé ðåíòãåí. Âîëíîâàëñÿ — æóòü. Íî÷üþ î÷åíü ïëîõî ñïàë. Áûëî î÷åíü ñòðàøíî, ÷òî íè÷åãî íå ñðàùèâàåòñÿ èëè îáðàçîâàëèñü êàêèå-íèáóäü ëîæíûå ñóñòàâû. Íî â ðåçóëüòàòå, òðàâìàòîëîã ñêàçàë, ÷òî âñå ïåðåëîìû ñõâàòèëèñü êîñòíîé ìîçîëüþ è ïîðà âñòàâàòü è êàê òîëüêî ïîëó÷èòñÿ íà÷èíàòü õîäèòü ñ êîñòûëÿìè. Ñêàçàë, ÷òî ÷åðåç 4 íåäåëè íà ïîâòîðíûé ðåíòãåí ÿ äîëæåí ïðèéòè íà ñâîèõ äâîèõ ñ êîñòûëÿìè, à óéòè âîçìîæíî óæå ñ òðîñòüþ.
Âîò òàêèå ñíèìêè ïîëó÷èëèñü
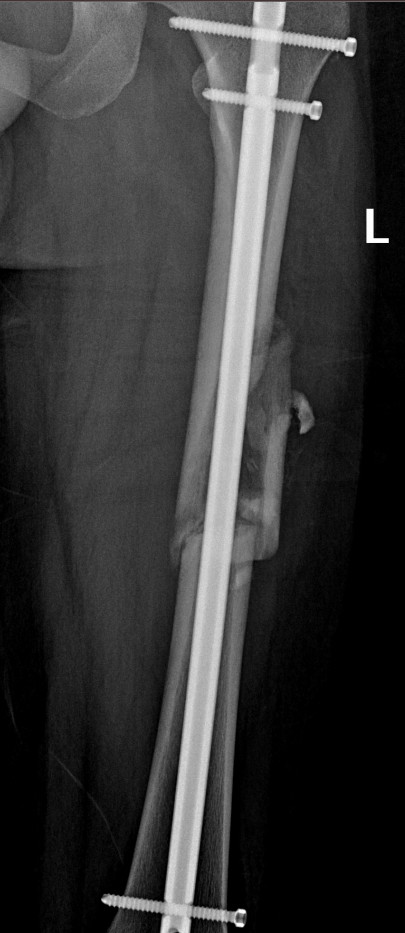
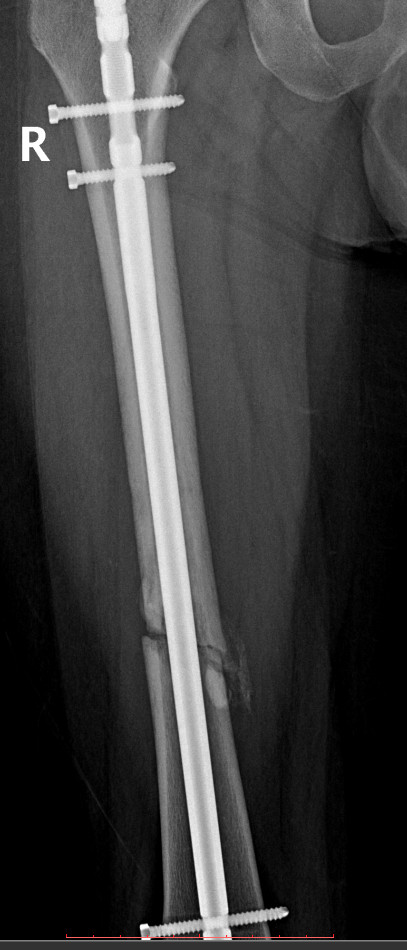
 áîêîâûõ ïðîåêöèÿõ, åñëè íàäî, ìîãó ñêèíóòü â êîììåíòû.
Âñòàâàòü â ïåðâûé ðàç áûëî î÷åíü ñòðàøíî.  ïåðâûé ðàç ìåíÿ ïîäíèìàëè âòðîåì, à âå÷åðîì óæå æåíå ïðèøëîñü îäíîé ïîäíèìàòü ìîþ òóøó, ÷òî åé â ïðèíöèïå ñ ëåãêîñòüþ óäàëîñü, õîðîøî, ÷òî âî ìíå ñåé÷àñ êèëîãðàìì 70 è îäíîé ðóêîé âñå òàêè ÿ ìîãó åé ïîìîãàòü. Êàê îêàçàëîñü, íîãà â êîëåíå ïîëíîñòüþ íå ðàçãèáàåòñÿ è ÿ íå ñòîþ âåðòèêàëüíî. Ïîýòîìó ñåé÷àñ ÿ ñòàðàþñü ïîëíîñòüþ ðàçãèáàòü êîëåíî, êîòîðîé ýòî íå î÷åíü íðàâèòñÿ è îíà íà÷èíàåò áîëåòü.  öåëîì ñàìè ìåñòà ïåðåëîìîâ íå áîëÿò, êîãäà ÿ ñòîþ. Çàòî ïîñëå íîþò èêðû, êîëåíè, îòåêàþò ñòóïíè, áîëÿò ìûøöû íà çàäíåé ïîâåðõíîñòè áåäðà. Îùóùåíèå òàêèå æå, êàê ïîñëå öåëîãî äíÿ íà íîãàõ. Ïîêà ïîëó÷àåòñÿ ñòîÿòü ïàðó ìèíóò, íî â ïîñëåäíèé ðàç ÿ óæå ôàêòè÷åñêè ñòîÿë ñàì, îïåðøèñü íà îäèí êîñòûëü, ò.ê. ïðàâàÿ ðóêà ïîêà ñëàáàÿ î÷åíü. Èíîãäà âîçíèêàåò îùóùåíèå, ÷òî ÿ êàê áóäòî íà÷èíàþ ïàäàòü íàçàä, âèäèìî ìîçã îòâûê îò âåðòèêàëüíîãî ïîëîæåíèÿ.
Íàäåþñü, ÷òî ïîëó÷èòñÿ ÷åðåç ïàðó íåäåëü íà÷àòü äåëàòü ïåðâûå øàãè, õîòÿ ïîêà î÷åíü ñëîæíî äàæå ïðîñòî ñòîÿòü.
Ïðî êèñòü
Êèñòü ó ìåíÿ íå øåâåëèëàñü âîîáùå, âèñåëà è íå äâèãàëàñü. Íîñèë ïîñòîÿííî ñïåöèàëüíóþ ëàíãåòêó. Ìíå äåëàëè ìàññàæ êèñòè è ðóêè äî ëîêòÿ, ïèë íåéðîìèäèí, êîëîëè íèêîòèíîâóþ êèñëîòó è ìèëüãàììó, çàòåì ïåðåøåë íà êîìáèëèïåí.
Ãäå òî ÷åðåç 5 íåäåëü ÿ ñìîã ñãèáàòü êèñòü áóêâàëüíî íà ïàðó ìèëëèìåòðîâ. Äíåé ÷åðåç 10 ÿ óæå ìîã ðàçãèáàòü ðóêó ïðèìåðíî íà 20 ãðàäóñîâ, åùå ÷åðåç 10 — ÿ ðàçîãíóë êèñòü íà 90%, ñåé÷àñ îñòàëîñü åùå ãðàäóñîâ 30 è ÿ åå ñìîãó ïîäíÿòü ïîëíîñòüþ. Íåñêîëüêî äíåé íàçàä, íà÷àë îæèâàòü áîëüøîé ïàëåö, îñòàëüíûå — ïîêà íå äâèãàþòñÿ. Ñóäÿ ïî òåìïàì, åùå 3-4 íåäåëè è êèñòü ïîëíîñòüþ âîññòàíîâèòñÿ. Ê ñîæàëåíèþ, ïîêà î÷åíü ìåäëåííî èäåò ðàçðàáîòêà ëîêòåâîãî ñóñòàâà, ïîêà íå ìîãó ïîëíîñòüþ ðàçîãíóòü ðóêó
Ïðî áëèæàéøèå ïëàíû
 áëèæàéøåå âðåìÿ íàäî íàó÷èòüñÿ áîëåå-ìåíåå óâåðåííî ñòîÿòü è íà÷àòü êàê òî íà êîñòûëÿõ ïåðåäâèãàòüñÿ ïî êâàðòèðå. Õî÷ó ïîñêîðåå äîáðàòüñÿ äî òóàëåòà è äî âàííû è íàêîíåö-òî íîðìàëüíî ïðèíÿòü äóø)
Ïîòîì áóäåò âòîðîé ðåíòãåí è âîçìîæíî óäàñòñÿ ïåðåéòè íà òðîñòü. Î÷åíü õî÷åòñÿ âîññòàíîâèòüñÿ ïîáûñòðåå.
Íó è íàïîñëåäîê, ñòàðøèé óñòðîèë äèñêîòåêó ïîñëå òðåõ íåäåëü êàê åìó ðàçðåøèëè õîäèòü (âèäåî øàêàëèñòîå)
Ïîêàçàòü ïîëíîñòüþ
5
1
Ïðèâåò âñåì îãðîìíûé!!! Óðà! Óðà! Ñåãîäíÿ íàêîíåö ïðîèçîøëî òî, ÷åãî ÿ òàê äîëãî æäàëà!!! Ïîñëå î÷åðåäíîãî ñíèìêà âðà÷ ðàçðåøèë ñíÿòü îðòåç!!! 125 äíåé ÿ â íåì ïðîâåëà, 4 ìåñÿöà. Õîäèòü òåïåðü ñ òðîñòîñòî÷êîé, ñèëüíî íå íàïðÿãàòü êîíå÷íî. ß òàê ñ÷àñòëèâà, ïðîñòî ñëîâàìè íå îïèñàòü. Âîò òàê æèâ¸øü, íà ðàáîòó áåãàåøü, ïî ìàãàçèíàì, ñ äåòüìè âåçäå, òàíöåâàòü èíîãäà, âñå â áåøåííîì ðèòìå è äàæå íå çàäóìûâàåøüñÿ, ÷òî õîäèòü ýòî íå ÷òî òî òàêîå ñàìî ñîáîé ðàçóìåþùååñÿ, à âîîáùå òî îôèãåííàÿ ïðèâèëåãèÿ ÷òî ëè. ×òî ýòîò íåðåàëüíî êðóòî, âñòàòü è ïîéòè â ìàãàçèí çà ïðîäóêòàìè, à íå æäàòü ìóæà ñ ðàáîòû. ×òî ìîæíî çàïèñàòüñÿ â ïàðèêìàõåðñêóþ è ïîéòè òóäà. ×òî òû ìîæåøü îòâåñòè è çàáðàòü ñâîèõ äî÷åíåê èç ñàäèêà.  îáùåì, áåðåãèòå ñåáÿ! Öåíèòå òî, ÷òî åñòü, öåíèòå ñåáÿ â çäîðîâîì ñîñòîÿíèè! Áåðåãèòå ñâîèõ ëþáèìûõ è ðîäíûõ!
P. S. Ìîæåò áûòü êîìó òî ïîêàæåòñÿ, ÷òî ìîè ñòðàäàíèÿ ïî ïîâîäó ïåðåëîìà ïðåóâåëè÷åíû è 4 ìåñÿöà ýòî àáñîëþòíî íå çíà÷èòåëüíûé ñðîê. Íî âñå ýòè 125 äíåé ÿ ïðîæèëà, à èíîãäà ïðîìó÷àëàñü, ïîòîìó è ïîëó÷èëàñü òàêàÿ èñòîðèÿ)))
Íàëè÷èå ïîäïèñ÷èêîâ ïðåäïîëàãàåò, ÷òî êîìó-òî ìîÿ ïèñàíèíà èíòåðåñíà è åñòü æåëàíèå ïðî÷èòàòü, ÷òî áûëî äàëüøå. Êòî íå â êóðñå ñ ÷åãî íà÷àëîñü, ïðîøó ñþäà https://pikabu.ru/story/k_voprosu_o_travmakh_na_gornyikh_lyi…
 ïðè¸ìíîì ïîêîå óæå â êóðñå áûëè î ìîåì ïðèáûòèè è çíàëè, ÷òî ñî ìíîé äåëàòü. Ãèïñ áûë ñíÿò ïîñðåäñòâîì íåêèñëûõ íîæíèö

è íà÷àëè ñèå äåéñòâî ïðÿìî îò ÿèö. Âðà÷ áûëà ìàêñèìàëüíî àêêóðàòíà è íè÷åãî ëèøíåãî íå îòðåçàëà. Ïîòîì îïÿòü ïðîöåäóðà óñòàíîâêè ñïèöû â íîãó. Îäèí â îäèí êàê ïðîøëàÿ, òîëüêî ñ íîðìàëüíûì íàðêîçîì è ñîîòâåòñòâåííî áåç ìàòà è âîïëåé. Ïîòîì íà ðåíòãåí è óæå ïîñëå îòâåçëè ìåíÿ â ñïåöèàëüíîå îòäåëåíèå, êîòîðîå çàíèìàåòñÿ òîëüêî íîãàìè. Îñíîâíîå íàïðàâëåíèå ýòî óñòàíîâêà è çàìåíà òàçîáåäðåííûõ ïðîòåçîâ. Ïðèíèìàþùèé âðà÷ îñìîòðåë, òóò æå íàçíà÷èë êó÷ó àíàëèçîâ è 3 ëèòðà âñÿêîé äðÿíè âíóòðèâåííî. Íîãó îïÿòü ïîäâåñèëè íà âûòÿæêó. Áûëà óæå öèâèëüíàÿ ïàëàòà ñî ñïåöèàëüíûìè êîéêàìè, ó êîòîðûõ ââåðõó áûëà øòàíãà, ÷òî áû ìîæíî áûëî ëåãêî ñàäèòüñÿ, ïîäòÿãèâàÿñü íà ðóêàõ. Ðÿäîì áûëà ðîçåòêà. Æèçíü íàëàæèâàëàñü. Íà ñëåäóþùèé äåíü êî ìíå çàãëÿíóë çàâåäóþùèé ñî ñâèòîé âðà÷åé. Âîò òîãäà ÿ è óâèäåë ñâîé ñíèìîê. Êîñòè óæå íàõîäèëèñü îòíîñèòåëüíî ïàðàëëåëüíî, íî îñêîëêè êîíå÷íî è íå äóìàëè ñõîäèòüñÿ. Èõ íàñ÷èòàëè 7 øòóê êðóïíûõ. Ìåëî÷ü íå ñ÷èòàëè. ×óòü ïîçæå ìíå ïðèíåñëè ñïèñîê ÷åãî íåîáõîäèìî êóïèòü. Ìîæíî áûëî êîíå÷íî ïîäîæäàòü, êîãäà â áîëüíèöå ïîÿâèòñÿ âñå ñàìî, íî ìíå íå îñîáî õîòåëîñü âûëåæèâàòü ëèøíèå 2-3 ìåñÿöà
Âîò òàêîé âîò íàáîð «Ñäåëàé ñàì». Ôîòî îïÿòü íå ìîå. Íå ñîâñåì êîíå÷íî îíî, íî ñóòü òà æå. Ïîêà êóïèëè, ïîêà ïðèâåëè ìåíÿ â ÷óâñòâî ïîñëå Áåëîðåöêîé áîëüíèöû, ïîêà âñå àíàëèçû ïðèøëè â íîðìó, ïðîøëà íåäåëÿ. Óòðîì ïðèøëà ìåäñåñòðà è ïðåäëîæèëà ñäåëàòü èíòèìíóþ ñòðèæêó ïîä Êîòîâñêîãî. ß îòêàçàëñÿ, ñîñëàâøèñü íà ñâîé áîãàòûé îïûò. Äåñêàòü ñàì, âñå ñàì. Òîãäà áûëà ïðåäëîæåíà óñëóãà ïî ãëóáîêîé î÷èñòêå êèøå÷íèêà, â ïðîñòîíàðîäüå êëèçìà. Îò ýòîé óñëóãè íå îòêàçûâàþòñÿ. È âîò ÿ ïîáðèòûé è ñ ÷èñòûì âíóòðåííèì ìèðîì áûë ïåðåëîæåí íà êàòàëêó è íà÷àë ñâîå ïóòåøåñòâèå ê èçëå÷åíèþ. Íà ïóòè îêàçàëàñü ëåñòíèöà, èáî ëèôò óæå êàê 2 ìåñÿöà êàê íå ðàáîòàåò. Ïîäíèìàëè ìåíÿ äâà ìåäáðàòà äèáèëà, êîòîðûå ÷óòü ìåíÿ íå óðîíèëè. Îäèí èç íèõ òàê çàäðàë íîñèëêè, ÷òî ÿ òóïî íà÷àë ïî íèì ñúåçæàòü â îáúÿòèÿ âòîðîãî. Ìàò ñîïðîâîæäàâøåé ìåäñåñòðû âûïðàâèë ñèòóàöèþ.
È âîò ÿ íà îïåðàöèîííîì ñòîëå. Àíåñòåçèîëîã ïðåäëàãàåò ñåñòü è ñîãíóòüñÿ âïåðåä íàñêîëüêî âîçìîæíî, ïîñëå ÷åãî âòûêàåò â ïîçâîíî÷íèê èãëó ñàíòèìåòðîâ 10. È òóò ÿ çàìå÷àþ, êàê áîëüíàÿ íîãà íà÷èíàåò òèõî ñïîëçàòü ñî ñòîëà. Ïîêà àíåñòåçèîëîã ââîäèò ëåêàðñòâî ïûòàþñü åå ïîïðàâèòü, çà ÷òî ïîëó÷àþ âòûê è êîìàíäó íå øåâåëèòüñÿ. ×åðåç ïàðó ìèíóò ïîñëå ââåäåíèÿ ëåêàðñòâà ìåíÿ âîçíèêëî îùóùåíèÿ, ÷òî ÿ îáîñàëñÿ, íî âðà÷ óñïîêîèë, òàê è äîëæíî áûòü. Ïðèíåñëè õèðóðãè÷åñêèå èíñòðóìåíòû — ñêàëüïåëè, ïèíöåòû, ëîáçèêè è øóðóïîâåðòû. Ïîêà ãîòîâèëèñü, ÿ ïîëíîñòüþ ïåðåñòàë îùóùàòü íîãè. Íåò, îíè åñòü, íî íè÷åãî íå ÷óâñòâóþò. Ïîëîæèâ ìåíÿ íà áîê, âðà÷ ïîäíÿë íîãó çà ñòîïó. Íîãà ñîãíóëàñü â ìåñòå ïåðåëîìà, ìíå áûëî ïîôèã. Îïåðàöèÿ äëèëàñü 2 ÷àñà. Âêðóòèëè 17 øóðóïîâ ðàçëè÷íûõ êàëèáðîâ è äëèííû. Íà ìîé âîïðîñ ñìîãó ëè ÿ êàòàòüñÿ íà ëûæàõ, âðà÷ ïîñìîòðåë íà ìåíÿ, ïðîâåðèë ìîþ òåìïåðàòóðó è õìûêíóë — «íó âòîðàÿ òî íîãà åùå öåëàÿ». Ýòî áûëè ñàìûå ñêó÷íûå 2 ÷àñà â ìîåé æèçíè. Ðàññìàòðèâàòü, ÷òî òàì äåëàþò ÿ íå ìîã, âñå çàãîðîäèëè ïðîñòûíåé. Àíåñòåçèîëîã, ñóêà, òóïî ÷èòàë êíèæêó. Íåò, ÿ íà íåãî íå â îáèäå, íî õîòü áû âñëóõ ýòîò äåëàë.
Ïîñëå îïåðàöèè ìåíÿ îòâåçëè â ðåàíèìàöèþ, ãäå îïÿòü ñäåëàëè ðåíòãåí êàêèì-òî ðåíòãåí àïïàðàòîì íà êîëåñèêàõ. Áûëî îïÿòü ñêó÷íî. ×åðåç 3 ÷àñà ïîÿâèëñÿ àíåñòåçèîëîã è ïîïðîñèë ïîøåâåëèòü ïàëüöåì íà íîãàõ. Ñ òðóäîì, íî ìíå óäàëîñü ýòî ñäåëàòü. Óâèäåâ ýòî, îí óäèâëåííî õìûêíóë è óøåë.
È îïÿòü ñòàùåííîå ôîòî, â ìîå ñëó÷àå øóðóïû âåñüìà ñèëüíî âûñòóïàëè è ïîòîì ìåøàëè ëåæàòü íà áîêó. Åùå ÷åðåç ÷àñ ìåíÿ îòâåçëè îáðàòíî â ïàëàòó, ãäå ñêàçàëè íå îñîáî äâèãàòüñÿ è ãîëîâó íå ïîäíèìàòü. Âå÷åðîì, êîãäà íàðêîç ñîâñåì îòîøåë äàëè êàêîå-òî îáåçáîëèâàþùå íàðêîòèê. Íà íîãå îáðàçîâàëñÿ øîâ ñàíòèìåòðîâ 30. Íîãà â êîëåíå äèêî áîëåëà, òàê êàê 2 íåäåëè îíà áûëà ïîëóñîãíóòà è ìûøöû òóïî îñëàáëè. Ðàçãèáàë íîãó ïîòîì ÿ íåäåëè 2.
×åðåç 10 äíåé ïîñëå îïåðàöèè øîâ ñíÿëè è ìåíÿ âûïèñàëè äîìîé. Âñòàâàòü ðàçðåøèëè òîëüêî ÷åðåç 1,5 ìåñÿöà. Âñòàâ, ÿ òóæå ñåë. Øòîðìèëî ìåíÿ íå ïî-äåòñêè. Ïîòèõîíüêó ÿ íà÷àë âñòàâàòü è ñòîÿòü íà ìåñòå. Äàëüøå âûÿñíèëîñü, ÷òî íîãà âûïðÿìèëàñü, íî ïåðåñòàëà ñãèáàòüñÿ îò ñëîâà ñîâñåì.  ñóñòàâå â ðåçóëüòàòå çàñòàèâàíèÿ ñîáðàëîñü ìíîãî êàëüöèÿ èëè åùå ÷åãî-òî òàì. Òåïåðü ÿ íà÷àë ïðîöåäóðó ïî çàðàáàòûâàíèþ ñóñòàâà. Ãíóòü åå ïðèõîäèëîñü ÷åðåç áîëü è íåìîãó, íàñêîëüêî ýòî âîçìîæíî. Æåíà áûëà â äåêðåòå, ñ òðåòüèì ñûíîì, à òóò åùå ÿ ëåæà÷èé åé â íàãðóçêó. Ïîòèõîíüêó ÿ íà÷àë ïåðåäâèãàòüñÿ íà êîñòûëÿõ. Íà áîëüíóþ íîãó íàñòóïàòü çàïðåòèëè. Æàíå óõîäÿ â ìàãàçèí èëè åùå êóäà îñòàâëÿëà ìåëêîãî íà ìåíÿ. Ýòîò çàñðàíåö, ïðÿìî-òàêè æäàë êîãäà îíà óéäåò è îáñèðàëñÿ. À òåïåðü ïðåäñòàâüòå, ðóêè çàíÿòû êîñòûëÿìè, êóäà äåâàòü 9-òèìåñÿ÷íîãî ðåáåíêà äàáû äîíåñòè äî âàííû è òàì åãî ïîìûòü? Òîëüêî ïîäìûøêó. Ãîñïîäè, êàê ÿ áîÿëñÿ åãî óðîíèòü. Îñîáåííî êîãäà íåñ åãî óæå ìûòîãî è ñêîëüçêîãî îáðàòíî. Ìû ñ íèì ïðîâîäèëè ìíîãî âðåìåíè, è îí ñòàë íàçûâàòü ìåíÿ ìàìîé. È ìàìà — ìàìà è ïàïà — ìàìà. Âîò òàêîé ïîâîðîò.
×åðåç 3 ìåñÿöà ïîñëå îïåðàöèè ìåíÿ îòïðàâèëè â ðåàáèëèòàöèîííûé ñàíàòîðèé. Ëå÷åíèå òàì áûëî íà 5, à âîò íî÷åâàòü ÿ òàì íå îñîáî æàæäàë. Íîãà óæå äîñòàòî÷íî ñèëüíî ñãèáàëàñü, ÷òî áû ÿ ìîã ñåñòü çà ðóëü. Âîò òàê âîò äî ãàðàæà íà êîñòûëÿõ, äàëüøå íà àâòî, ïîòîì îïÿòü íà êîñòûëÿõ. Ãäå-òî ÷åðåç 4-5 ìåñÿöåâ ìîñëå îïåðàöèè, ÿ óæå ïåðåäâèãàëñÿ ñ áàäèêîì, äèêî õðîìàÿ. Íà ðàáîòó ÿ ïðîñòî ñáåæàë, âûïðîñèâ ó íàáëþäàþùåãî âðà÷à çàêðûòèå áîëüíè÷íîãî.
Ëåòîì ïîåõàëè â Òóðöèþ, ãäå áûë çàáàâíûé ñëó÷àé ñ íîãîé. Ñòàë ÿ ïðîõîäèòü ðàìêó ìåòàëë äåòåêòîðà, à îíà çâåíèò. Òóðêè çàñòàâèëè âñå ñíÿòü è ïðîéòè åùå ðàç. Îïÿòü çâåíèò. Îí íà÷èíàåò ðó÷íûì ìåòàëë äåòåêòîðîì âîäèòü ïî ìíå è ïî íîãàì è ïàðäîí ìåæäó íîã îí çâåíèò. Íà ìíå ìàéêà è øîðòû. Íàäî áûëî âèäåòü åãî ôèçèîíîìèþ. Êðóãîì óæå òîëïà ñîáðàëàñü, ëþáîïûòñòâóþò. ß òîãäà ñæàëèëñÿ íàä íèì è ïîêàçàë åìó ñâîé ðåíòãåí ñíèìîê. Îí òóò æå óñïîêîèëñÿ. À òî ÷óòü íå ïîëó÷èëîñü, êàê â òî àíåêäîòå:
Ïðèõîäèò ìóæèê ê äîêòîðó:
— Äîêòîð, ÿ ôåíîìåí.
—  ÷åì æå Âàø ôåíîìåí, áàòåíüêà?
— Ó ìåíÿ ÿéöà çâåíÿò.
— Äà Âû, áàòåíüêà, íå ôåíîìåí, Âû — ìóäîçâîí.
Çèìîé ÿ óæå ïðîáîâàë âñòàòü íà ëûæè, à ÷óòü ïîçæå ìíå âûòàùèëè âñå æåëåçî çà èñêëþ÷åíèåì ìàëåíüêîãî áîëòà, êîòîðûé öåëèêîì âðîñ â êîñòü.
Íà ëûæàõ ÿ è ñåé÷àñ êàòàþñü, õîòÿ íåêîòîðûå çíàêîìûå êðóòÿò ïàëüöåì ó âèñêà. Áûë è â Ñî÷è, è íà Ýëüáðóñå. Íîãà íå áîëèò è íå õðîìàþ. Òîëüêî øðàì íà âñå áåäðî îñòàëñÿ.  îáùåì ãëàâíîå íå ñäàòüñÿ. ×åãî è âàì æåëàþ.
Ïîêàçàòü ïîëíîñòüþ
2
Âñåì ïðèâåò!
Ïèøó ñ òåëåôîíà, ïîýòîìó çàðàíåå èçâèíÿþñü çà îøèáêè, êîòîðûå áóäó äîïóñêàòü â ïîñòå.
Èòàê, íà÷íó. Óæå ïðàêòè÷åñêè äâà ìåñÿöà íàçàä ÿ ñëîìàë íîãó.  äâóõ ìåñòàõ. Íà êîðïîðàòèâå. Ïðè÷¸ì ñëîìàë î÷åíü ãëóïî. Åñëè áû ÿ òîãäà óìåð, òî íàâåðíÿêà ïîëó÷èë áû ïðåìèþ Äàðâèíà. Âå÷åð 8 èþëÿ 2017 ãîäà. Ñëåãêà ïîäâûïèâøèé ÿ èãðàþ â âîëåéáîë íà áåðåãó îç¸ðà ñ ñëåãêà ïîäâûïèâøèìè êîëëåãàìè. Ìÿ÷ ëåòèò íà ?

