Перелом нижнего полюса правого надколенника

Переломы надколенника — нарушение целостности коленной чашечки в результате травматического воздействия. Патология сопровождается припухлостью колена и болью, усиливающейся при сгибании ноги в коленном суставе, ограничением разгибания голени. При повреждениях со смещением ходьба становится невозможной. Диагностика включает рентгенологическое исследование, при необходимости МРТ и пункцию коленного сустава. Переломы надколенника без смещения лечатся путем фиксации гипсовой шиной, при наличии смещения требуется операция.
Общие сведения
Переломы надколенника составляют 1,5% от общего количества переломов. Чаще встречаются у людей среднего и пожилого возраста, обычно являются результатом уличной травмы. Нередко сопровождаются выраженным смещением отломков, обусловленным тягой четырехглавой мышцы бедра. Характеризуются достаточно благоприятным прогнозом. Лечение патологии осуществляют врачи-травматологи.
Причины
Обычно перелом надколенника становится результатом прямой травмы при падении на согнутое колено или ударе коленной чашечкой об острый и твердый предмет. Перелом в результате непрямой травмы возможен при внезапном резком сокращении четырехглавой мышцы бедра. Выделяют смешанный механизм перелома, возникающий при сочетании элементов прямой и непрямой травмы. Перелом надколенника часто сочетается с повреждением бокового сгибательного аппарата – сухожильных волокон четырехглавой мышцы бедра. При разрыве сухожилий отмечается выраженное расхождение отломков надколенника.
Патанатомия
Надколенник – плоская округлая кость, расположенная на передней поверхности коленного сустава. К верхней части надколенника (коленной чашечки) прикрепляются сухожилия всех головок четырехглавой мышцы бедра, к нижней – собственная связка надколенника. С наружной и внутренней стороны кость поддерживается боковыми связками.
Своей гладкой внутренней поверхностью коленная чашечка прилегает к надколенниковой поверхности бедренной кости. Шероховатая наружная поверхность надколенника покрыта сухожильными волокнами. Надколенник защищает колено при травмах и выполняет функцию блока, увеличивающего силу четырехглавой мышцы бедра.
Классификация
Выделяют закрытые и открытые (сообщающиеся с через рану с внешней средой) переломы надколенника. В зависимости от локализации специалисты в сфере травматологии и ортопедии подразделяют переломы надколенника на продольные, поперечные, оскольчатые, краевые. Чаще всего наблюдаются поперечные переломы коленной чашечки, реже – краевые, очень редко – продольные. Все переломы надколенника, за исключением краевых переломов верхушки, являются внутрисуставными.
Симптомы перелома надколенника
Наблюдается выраженная припухлость в области коленного сустава. При ощупывании выявляется резкая болезненность, щель между отломками, гемартроз (кровь в коленном суставе). Иногда определяется патологическая подвижность и хруст (крепитация) костных отломков. Боли резко усиливаются при попытке сгибания колена. Активное разгибание голени невозможно или резко ограничено. При переломе без смещения пациент сохраняет способность ходить, однако ходьба сопровождается выраженными болевыми ощущениями. Перелом надколенника со смещением исключает ходьбу, поднятие выпрямленной конечности и активные движения в суставе.
Диагностика
Диагноз перелома надколенника устанавливается в ходе консультации травматолога на основании характерной клинической картины и данных рентгенографического исследования. Дополнительно проводится МРТ коленного сустава. Гемартроз подтверждает диагностическая пункция сустава. Перелом надколенника дифференцируют от разрыва собственной связки надколенника, разрыва сухожилия четырехглавой мышцы, травматического артрита и препателлярного бурсита. Во всех указанных случаях отсутствует щель между отломками, выявляется баллотирование коленной чашечки, надколенник смещается полностью.
В отдельных случаях перелом надколенника приходится дифференцировать с аномалией развития коленной чашечки – разделенным надколенником (patella partita). В отличие от перелома надколенника при patella partita в анамнезе отсутствует травма, нет резких болей, щель между костными фрагментами ровная, закругленная. Patella partita, как правило, выявляется с двух сторон.

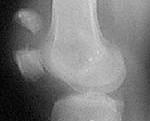
Рентгенография коленного сустава. Перелом надколенника с выраженным диастазом отломков.
Лечение перелома надколенника
При повреждении без смещения или со смещением не более, чем на 0,5 см, показано консервативное лечение – фиксация конечности задней гипсовой шиной на срок 2-3 недели. Пациенту разрешают ходить на костылях. После снятия шины назначают лечебную физкультуру, массаж и физиолечение: УВЧ, электрофорез, магнитолазеротерапия и др. Трудоспособность восстанавливается через 1,5-2 месяца.
Перелом надколенника со смещением отломков более, чем на 0,5 см является показанием к операции. Могут применяться различные методики с использованием шва мягких тканей, костного шва и мышечно-сухожильной пластики. Самый популярный метод – операция Берже-Шультце (сближение отломков с последующим прошиванием мягких тканей вокруг надколенника). Срок иммобилизации в послеоперационном периоде составляет 1 месяц. После снятия гипсовой шины назначают массаж, физиопроцедуры и лечебную гимнастику.
При многооскольчатых переломах в некоторых случаях (наличие мелких отломков, невозможность восстановления надколенника) применяют иссекающие операции – удаление костных фрагментов или всего надколенника. Если есть возможность сохранить коленную чашечку, иссекающие операции проводить не рекомендуется.
Прогноз и профилактика
Прогноз обычно благоприятный, функции конечности полностью восстанавливаются. Сроки нетрудоспособности зависят от тяжести повреждения и колеблются от 2 месяцев при неосложненных переломах надколенника до 3 месяцев при переломах с повреждением сухожилия четырехглавой мышцы бедра. Профилактика предусматривает проведение мероприятий по предупреждению уличного травматизма, особенно – в зимнее время года.
Источник
Переломы надколенника. Классификация, диагностика и лечение
Переломы надколенника составляют лишь малый процент повреждений скелета и чаще всего происходят у больных в возрасте 40—50 лет. Существует три основных типа переломов надколенника, самый частый из них — поперечный перелом. Звездчатые переломы (оскольчатые) — вторые по частоте, составляют примерно треть переломов надколенника. Продольные или вертикальные переломы встречаются редко и составляют 10—20% повреждений надколенника.
Кровоснабжение надколенника обеспечивается центральными и дистальными сосудами полюса сети надколенника. При переломах возможен перерыв питающих сосудов с нарушением кровоснабжения, что приводит к развитию аваскулярного некроза.
На основе механизма повреждения различают переломы вследствие прямого удара и обусловленные сокращением четырехглавой мышцы, приводящим к отрыву костного фрагмента соответственно ее прикреплению.
Классификация переломов надколенника:
I. Класс А: переломы от прямого удара:
— I тип (без смещения)
— II тип (оскольчатые)
— III тип (вертикальные)
— IV тип (костно-хрящевые)
II. Класс Б: переломы вследствие отрыва четырехглавой мышцы бедра:
— I тип (поперечные со смещением)
— II тип (переломы верхнего или нижнего полюс)
— III тип (вертикальные или продольные переломы)

Существуют два механизма, приводящие к перелому надколенника. Прямой удар или падение на надколенник может быть причиной перелома без смещения. Последующая тяга четырехглавой мышцы бедра может вызвать расхождение фрагментов. Непрямой механизм — сильное сокращение четырехглавой мышцы, например при падении, может привести к отрывному перелому.
У больного отмечают болезненность и припухлость в области колена. При подозрении на костно-хрящевой перелом следует пропальпировать нижнюю поверхность надколенника. Коленный сустав должен быть проверен на активное разгибание. При отсутствии последнего следует заподозрить требующий хирургического лечения разрыв четырехглавой мышцы.
Для определения этих переломов достаточно снимков в прямой, боковой и аксиальной проекциях. Иногда бывает нелегко отличить от перелома удвоение надколенника. Для дифференциации этих двух состояний необходимо выполнить снимки в сравнительных проекциях. При этом следует учитывать, что линия разделения надколенника пролегает, как правило, через верхнебоковую поверхность. Костно-хрящевые переломы обычно неразличимы на простых рентгенограммах, хотя иногда можно увидеть незначительный характерный дефект на нижней поверхности надколенника.
Прямые переломы надколенника часто сопровождаются травматической хондромаляцией.
Лечение переломов надколенника
Класс А: I тип (без смещения, поперечные). Неотложное лечение этих переломов включает аспирацию крови при гемартрозе и наложение длинной циркулярной гипсовой повязки от паха до лодыжек. Вокруг надколенника гипс хорошо моделируют, коленный сустав устанавливают в положении полного разгибания. Больного для дальнейшего лечения направляют к специалисту и уже через несколько дней начинают упражнения для четырехглавой мышцы бедра. Класс А: II тип (оскольчатые), III тип (вертикальные), IV тип (костно-хрящевые).
Класс Б: I тип (поперечные со смещением), II тип (переломы верхнего или нижнего полюса), III тип (вертикальные, или продольные, переломы). Неотложная помощь при этих переломах включает лед, иммобилизацию нижней конечности в положении разгибания, назначение анальгетиков и госпитализацию для оперативного лечения, если смещение превышает 4 мм. При значительном раздроблении коленной чашечки выполняют пателлэктомию. Этим переломам сопутствует высокая частота дегенеративного артроза (до 39% в одном наблюдении).
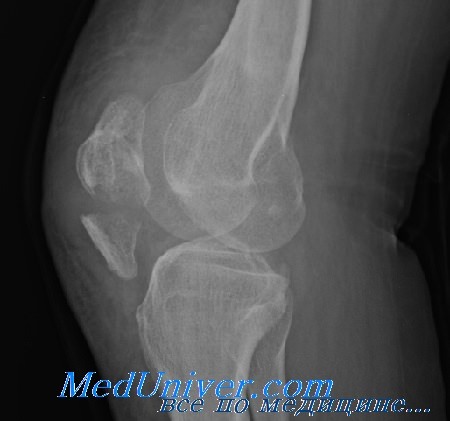
Частичная пателлэктомия при оскольчатых переломах дает удовлетворительные результаты, если удается сохранить хотя бы 3/5 надколенника. Полное удаление надколенника иногда неизбежно; тем не менее врач должен стремиться сохранить как можно большую часть для достижения оптимальных результатов.
Осложнения переломов надколенника
Переломы надколенника могут сопровождаться развитием нескольких серьезных осложнений.
1. Типичен дегенеративный артроз, особенно после оскольчатых или костно-хрящевых переломов.
2. Возможно вторичное смещение фрагментов вследствие неадекватной фиксации или иммобилизации.
3. После поперечного перелома или перелома полюса надколенника может наблюдаться развитие очагового аваскулярного некроза.
— Вернуться в раздел «травматология»
Оглавление темы «Переломы бедра, костей голени»:
- Межвертельный перелом бедра. Диагностика и лечение
- Вертельные и подвертельные переломы бедра. Диагностика и лечение
- Переломы диафиза бедренной кости. Классификация, диагностика и лечение
- Переломы дистального отдела бедренной кости. Классификация, диагностика и лечение
- Переломы мыщелков большеберцовой кости. Классификация, диагностика и лечение
- Переломы межмыщелкового возвышения большеберцовой кости. Классификация, диагностика и лечение
- Перелом бугристости большеберцовой кости. Классификация, диагностика и лечение
- Подмыщелковые и эпифизарные переломы большеберцовой кости. Диагностика и лечение
- Проксимальные переломы малоберцовой кости. Диагностика и лечение
- Переломы надколенника. Классификация, диагностика и лечение
Источник
ОСОБЕННОСТИ ДИАГНОСТИКИ СВЕЖИХ ПОВРЕЖДЕНИЙ ЧЕТЫРЁХГЛАВОЙ МЫШЦЫ БЕДРА И
СВЯЗКИ НАДКОЛЕННИКА
Диагностика повреждений ЧГМБ и СН в остром периоде травмы представляет определенные трудности, связанные с рядом общих для повреждений коленных суставов симптомов, таких как: боль и связанный с ней рефлекторный гипертонус мышц, ограничение движений в коленном суставе, гемартроз, невозможность опоры на травмированную конечность и др.
В установлении точного диагноза большую помощь оказывает уточнение механизма травмы. Так, отсутствие прямой травмы указывает на вероятность спонтанного разрыва СН или ЧГМБ. Как правило, момент повреждения больные описывают как «удар палкой», часто ощущая при этом звук «хруста, треска». В это же время пострадавшие испытывают резкую боль, продолжительность которой может быть от нескольких минут до нескольких часов.
Мы не увидели существенной разницы в интенсивности боли у больных с травматическими и спонтанными разрывами ЧГМБ. Таким образом, сложившееся у многих травматологов мнение о том, что предшествующие спонтанным разрывам дегенеративные изменения сухожилия должны обусловить меньшую болевую реакцию — условно.
Многие больные отмечают невозможность ходьбы сразу же после травмы, испытывая при этом нестабильность («подламывание, подкашивание») в коленном суставе. В то же время, ряд пострадавших, несмотря на хромоту и резкую боль могут самостоятельно передвигаться при разогнутом КС и ротированной кнаружи голени.
При первичном осмотре обращают на себя внимание вынужденное положение конечности – чаще она была согнута в КС до угла 30-40о. При этом пациенты стараются исключить движения в суставе, опасаясь усиления боли.
Ведущим клиническим признаком является нарушение функции активного разгибания голени. Больные, как правило, не могут поднять ногу и удержать её, если она была поднята исследователем. Полностью отсутствует активное разгибание и из вынужденного полусогнутого положения КС.
В то же время ряд больных могут активно разогнуть голень при наружной или внутренней её ротации. Такой феномен свидетельствует о повреждении только сухожилия m.rectus femoris, а функция разгибания сохраняется за счет неповреждённых боковых головок ЧГМБ. На наш взгляд этот симптом наиболее информативен в положении пациента на здоровом боку. У всех пострадавших с такими повреждениями отмечается значительное снижение силы ЧГМБ, когда пациент при попытке разгибания голени сопротивляется руке исследователя.
У больных с разрывами — отрывами СН так же отмечается полное нарушение активного разгибания голени. Исключение могут составлять отрывные переломы нижнего полюса Н, когда активное разгибание возможно за счёт неповреждённых боковых стабилизаторов Н. При первичном обследовании пациентов в более поздние сроки после травмы (12-14 дней), возможность активного разгибания может привести к диагностическим ошибкам, и расцениваться как факт отсутствия серьёзного повреждения.
Повреждения РАКС в подавляющем большинстве случаев сопровождаются развитием гемартроза, степень выраженности которого во многом зависит от сроков прошедших с момента травмы. Нередко, в первые часы гемартроз может отсутствовать, или быть минимальным. На наш взгляд причина образования гемартроза в том, что при отрыве ЧГМБ происходит вскрытие верхнего заворота, а отрывы СН сопровождаются не только разрывом фиброзной капсулы, но нередко и синовиальной оболочки. Отсутствие гемартроза и наличие обширных кровоизлияний могут свидетельствовать о возможном дренировании крови через разрывы капсулы в околосуставные ткани. В то же время в ближайшие после травмы часы кровоизлияний ещё может не быть.
Одним из важнейших диагностических признаков свежих повреждений ЧГМБ и СН является наличие пальпируемого дефекта в зоне повреждения. Важно отметить, что дефект лучше определяется при повреждении ЧГМБ и в большинстве случаев располагается над надколенником распространяясь медиальнее и несколько в косом направлении. Пальпация зоны дефекта всегда приводит к резкому усилению боли. В то же время при отрывном переломе нижнего полюса Н без значительного смещения фрагмента вниз, дефект тканей может не выявляться.
Если при пальпации “дефекта” боль при остром повреждении не усиливается, необходимо усомниться в наличии повреждения! При полных отрывах (разрывах) ЧГМБ при сокращении мышц бедра не удается прощупать плотный напряженный тяж СН. Она остается расслабленной, “мягкой”, что может создать иллюзию наличия дефекта именно в области СН и привести к диагностической ошибке.
Как правило, напряжённый гемартроз затрудняет исследование, и в таких случаях требуется предварительная пункция сустава с эвакуацией крови. В то же время, попытка пальпации области передне — внутренней поверхности КС при умеренном гемартрозе может привести к диагностической ошибке, когда возникает обманчивое ощущение наличия дефекта. Необходимо помнить, что в таких случаях исследование не приводит к резкому усилению болей, и всегда возникает передача сокращения мышц на пальцы исследователя, при напряжении пациентом мышц бедра.
Величина пальпируемого дефекта зависит от характера повреждения (полный, неполный), степени ретракции мышцы и связанного с этим смещения надколенника вниз (при отрывах ЧГМБ) и вверх (при отрывах связки).
Симптом «отсутствия передачи сокращения на надколенник» наиболее характерен для полных отрывов ЧГМБ. Его рекомендуется выполнять сразу на обоих коленных суставах в положении полного разгибания. Для этого исследователю необходимо установить кончики пальцев рук вертикально в область верхних полюсов Н, а пациенту напрячь при этом мышцы бедра. В случаях повреждения ЧГМБ, при сокращении мышц бедра не удаётся определить подвижность Н и прощупать напряжённую СН. При этом исследователю нужно быть крайне внимательным, так как пальпация мягкой, расслабленной СН может привести к диагностическим ошибкам – устанавливается диагноз разрыва неповреждённой СН.
Нередко, при повреждении ЧГМБ, в средней трети бедра можно выявить «валикообразное выпячивание» округлой – опухолевидной формы, мягко-эластической консистенции, меняющее свою форму и размеры при попытке поднять ногу. Как правило, это образование представлено сократившимся и подтянувшимся вверх брюшком повреждённой прямой мышцы. С нашей точки зрения этот клинический признак наиболее информативен для диагностики повреждений ЧГМБ в более поздние сроки (через 1,5-2 недели).
Следует помнить, что это не мышечная грыжа, т.к. нам ни разу не удалось обнаружить разрыв фасции над сократившейся мышцей. В то же время, при полных отрывах от надколенника в большинстве случаев глубокая фасция разрывается. Этот клинический признак удается обнаружить и в случаях застарелых разрывов сухожилия ЧГМ. На наш взгляд, этот симптом помогает в дифференциальной диагностике полных и частичных разрывов.
В ряде случаев при полном отрыве ЧГМБ можно визуально определить патологическое смещение надколенника вниз. Такое положение Н легче верифицировать в положении пациента стоя, а наиболее информативная картина представляется при осмотре сбоку. Этот клинический признак наиболее информативен для диагностики повреждений ЧГМБ в сроки до 2-х недель с момента травмы.
Симптом патологической подвижности надколенника (cимптом Rockwood). По нашим данным, патологическая боковая подвижность надколенника наблюдалась в 86%, а вертикальная подвижность в 65% случаев острых разрывов ЧГМБ. При отрывах СН более четко выявлялась вертикальная подвижность (82% наблюдений), а патологическая боковая подвижность Н наблюдалась только в 38% случаев. При частичных разрывах сухожилия ЧГМБ и СН он наблюдался соответственно в 62 и 41,5% случаев. Иногда этот клинический симптом оказывается неинформативным из-за усиления боли в момент проведения теста, что заставляло нас прекратить исследование.
Рентгенологическое исследование является обязательным, и позволяет выявить не только высокое и низкое положение Н, свидетельствующее о полных разрывах РАКС, но и отрывы ЧГМБ и СН костными фрагментами от полюсов Н, а так же отрывные переломы бугристости ББК. При застарелых повреждениях нередко можно обнаружить очаги гетеротопической оссификации. Во всех случаях целесообразно выполнение рентгенограмм в прямой проекции при полностью разогнутой конечности, и боковой проекции, при согнутом до угла 90о КС. Так, при полном отрыве ЧГМБ на прямой рентгенограмме отмечается перекрывание суставной щели нижним полюсом Н, а на боковой – более низкое его положение в сравнении со здоровым суставом, подтверждением чему может служить укорочение расстояния между нижним полюсом Н и бугристостью большеберцовой кости. В случаях частичных повреждений ЧГМБ на боковых рентгенограммах может определяться и нормальное положение Н.
При разрывах – отрывах СН определяется наоборот, высокое положение Н, что лучше документируется на боковых рентгенограммах. Такое патологическое смещение Н вверх обусловлено сокращением ЧГМБ. В то же время при отрывных переломах нижнего полюса Н без значительного смещения фрагментов положение надколенника может быть нормальным.
Необходимо всегда помнить и о том, что нередко Н имеет аномальное строение (patellae bi-tripartita); встречаются и варианты асептического некроза верхнего полюса; остаётся малоизученными болезнь Larsen-Johanson и Jampers knee, при которых рентгенологические признаки очень близки к отрывным переломам.
В обязательный алгоритм диагностических исследований необходимо включить магнитно-резонансную томографию, позволяющую с высокой степенью достоверности диагностировать характер и локализацию повреждений ЧГМБ и СН. При рентгенологических признаках отрывов сухожилия ЧГМБ или СН с костным фрагментов, следует отдавать предпочтение спиральной компьютерной томографии с 3-х мерным моделированием.
К сожалению, большинство отечественных стационаров до сих пор лишены возможности использовать такие методы диагностики, особенно в остром периоде травмы. Тем не менее, наш опыт позволяет утверждать, что врачебная настороженность, знание механизмов травмы и клиники повреждений сухожильно-мышечного аппарата коленного сустава, позволяют в большинстве случаев своевременно определить вид, характер и локализацию повреждений сухожилия ЧГМБ и СН.
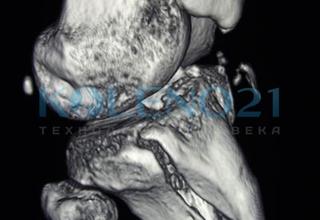 3-х мерная реконструкция отрывного перелома бугристости большеберцовой кости.
3-х мерная реконструкция отрывного перелома бугристости большеберцовой кости.Источник
