Перелом наружной пластинки лобной кости
Перелом лобной кости — опасная травма, приводящая к нарушениям здоровья, а в особенно тяжелых случаях — к летальному исходу. При нарушениях целостности черепа в области лба происходит обширное кровоизлияние в мягкие ткани мозга, а также повреждаются отделы, отвечающие за зрение и обоняние.

Причиной такой травмы является сильное механическое воздействие на лобную кость. Это может произойти вследствие удара, падения с высоты или в результате огнестрельного ранения в голову.
Виды травмы и характерная симптоматика
По степени тяжести закрытые и открытые переломы костей черепа подразделяются на легкие, средние и тяжелые. В зависимости от воздействия травмирующих факторов выделяют следующие виды:
- Вдавленные переломы. Повреждения характеризуются вдавливанием сломанной кости в черепную коробку и образованием гематомы.
- Дырчатые переломы. Чаще всего такие нарушения возникают вследствие пулевых ранений, когда вместе с костной тканью повреждается мозговое вещество и сосуды. В 95% случаев это приводит к летальному исходу.
- Линейные переломы. Повреждение считается наименее опасным, оно выражено в виде трещины, смещения отсутствуют.
- Оскольчатые переломы. Травма характеризуется множеством костных отломков, которые проникают к оболочкам мозга и повреждают нервные центры.
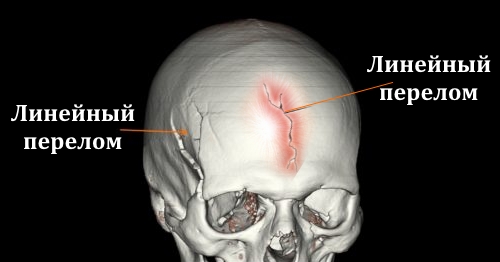
При любых видах переломов костей в лобной части черепа наблюдается такая симптоматика:
- деформация поврежденной области;
- обширный кровоподтек;
- круги под глазами;
- разный размер зрачков;
- тошнота и рвота;
- сильное головокружение;
- обильное выделение слюны;
- учащенное сердцебиение;
- затрудненное дыхание;
- снижение слуховых и мышечных рефлексов;
- спутанность сознания;
- возбужденное или апатичное состояние;
- жидкие выделения из носовых пазух;
- покраснение лица.
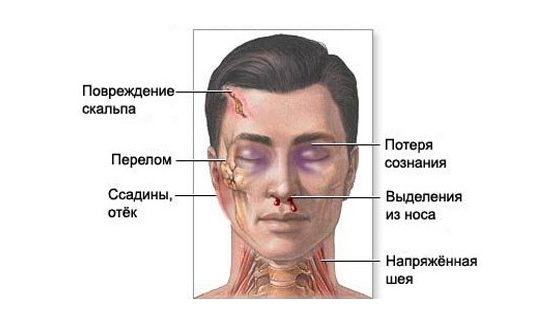
Если пострадавший находится в сознании, он жалуется на сильную боль, озноб, двоение в глазах, нарушение четкости зрения и постоянную жажду.
Первая помощь
Исход лечения при переломах костей черепа во многом зависит от того, насколько быстро и квалифицированно были приняты меры. При обнаружении признаков такого повреждения нужно немедленно вызывать скорую помощь, а в ожидании специалистов предпринять следующее:
- Положить больного на спину, а если он находится без сознания, то набок, и зафиксировать голову. Не исключено, что возникнет рвота, а такое положение тела позволит пострадавшему не захлебнуться выделяющимися массами.
- Если перелом закрытый, наложить стерильную повязку и холодный компресс. При открытых травмах требуется дезинфекция раны.
- Контролировать состояние больного, при необходимости сделать искусственное дыхание.
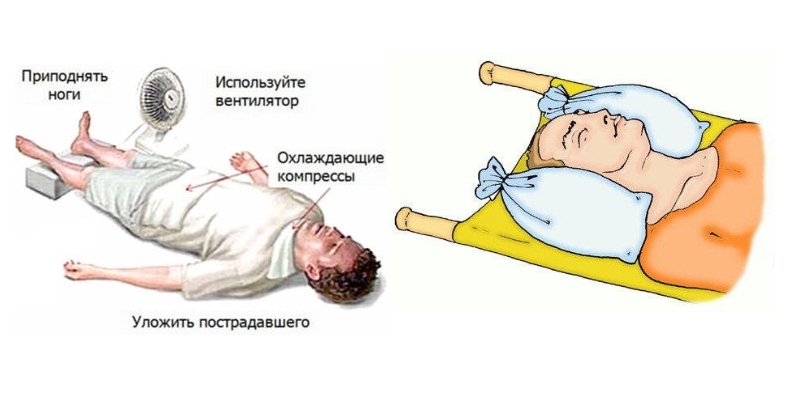
Если причиной перелома является падение с высоты, запрещено перемещать пострадавшего и менять положение тела, чтобы не повредить позвоночник.
После того как больной будет доставлен в медицинское учреждение, проводятся следующие диагностические мероприятия:
- магнитно-резонансная томография (МРТ);
- компьютерная томография (КТ);
- рентгенография.

При необходимости назначается консультация невропатолога, офтальмолога и отоларинголога. Дальнейшее лечение зависит от тяжести повреждения и сопутствующих симптомов. При признаках отека мозга, что нередко сопровождает подобные травмы, в обязательном порядке проводится санация бронхов и трахеи, а для обеспечения клеток и тканей необходимым объемом кислорода потребуется искусственная вентиляция легких.
Лечебные мероприятия
При переломах костей черепа лечение заключается в устранении негативных проявлений травмы и предотвращении тяжких расстройств здоровья, которые она может спровоцировать. Целью терапии являются:
- восстановление эстетичной формы лба;
- нормализация функций мозга;
- защита мозговых оболочек и нервных центров;
- профилактика осложнений.
 В зависимости от тяжести перелома проводится консервативное или хирургическое лечение. В первом случае назначаются медикаментозные препараты, действие которых направлено на укрепление костной ткани и ускорение процессов регенерации. Кроме того, применяются противоотечные мази и витамины.
В зависимости от тяжести перелома проводится консервативное или хирургическое лечение. В первом случае назначаются медикаментозные препараты, действие которых направлено на укрепление костной ткани и ускорение процессов регенерации. Кроме того, применяются противоотечные мази и витамины.
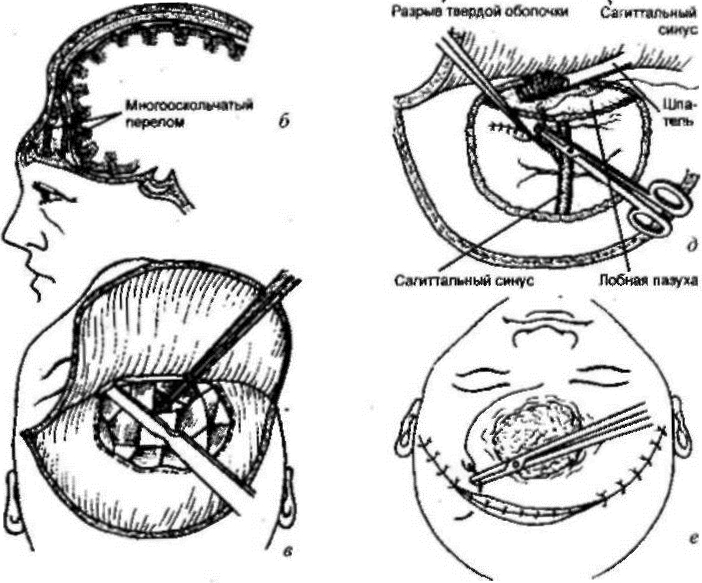
Тяжелые повреждения требуют хирургического вмешательства. Его проводят в следующих случаях:
- наличие множества осколков;
- тяжелые повреждения мозговых тканей;
- гнойные осложнения;
- выделение цереброспинальной жидкости из носовых пазух.
Выживаемость пациентов с подобными травмами составляет от 45 до 70%.
Реабилитация и восстановление
Пациенты, получившие подобные травмы, нуждаются в длительной реабилитации, в рамках которой назначают массаж, лечебную физкультуру и водные процедуры. Это необходимо, чтобы помочь человеку адаптироваться к новым условиям жизни.
 Повреждение черепных костей нередко влечет за собой нарушения памяти и речи, а также снижение мышечного тонуса. Реабилитационные мероприятия в таких случаях направлены на полное или частичное восстановление этих функций.
Повреждение черепных костей нередко влечет за собой нарушения памяти и речи, а также снижение мышечного тонуса. Реабилитационные мероприятия в таких случаях направлены на полное или частичное восстановление этих функций.
Успех лечения зависит не только от действий медиков — таким больным важна помощь и поддержка близких, а также их личная заинтересованность в скорейшем выздоровлении.
В восстановительный период пациенту показан постельный режим в течение полугода, а физические и эмоциональные перегрузки в это время категорически запрещены.
Вероятные осложнения
Нередки случаи, когда в результате таких травм возникают следующие осложнения:
- энцефалит;
- менингит;
- эпилепсия;
- посттравматическая гидроцефалия;
- арахноидальные, гидроцефальные и порэнцефалические кисты;
- рубцы на мозговых оболочках;
- паралич лицевых мышц;
- парезы верхних и нижних конечностей разной степени тяжести;
- нарушения в работе речевого аппарата;
- полная или частичная утрата памяти, зрения и слуха;
- расстройства интеллекта и слабоумие.
Последствия переломов черепных костей зависят от тяжести и степени повреждения оболочек и различных мозговых центров. В особенно тяжелых случаях развивается кома, приводящая к скорой смерти пациента.
Источник
Распознавание неполных переломов очень затруднительно, необходимы хорошего качества прицельные снимки. Чаще страдает внутренняя костная пластинка, так как при давлении извне она подвергается большему растяжению, чем наружная костная пластинка. Выявить перелом внутренней костной пластинки и внедрение костных отломков ее в полость черепа удается лишь на очень точно сделанных касательных снимках места травмы. В практической работе при подозрении на перелом внутренней костной пластинки следует производить несколько касательных снимков с очень небольшим смещением головы, ориентируясь на кровоизлияние и припухлость мягких тканей или локальную болезненность. К месту травмы целесообразно подвести небольшой металлический стержень типа спицы, кончик которого упирался бы точно в зону предполагаемого повреждения, укрепив его в нужном положении с помощью мешочков с песком. Правильная ориентация спицы по отношению к кости показывает на правильно произведенный касательный снимок зоны травмы.
Неполные линейные переломы, когда трещина захватывает не всю толщу кости, а только одну из костных пластинок, могут быть выявлены лишь на очень хороших структурных снимках места травмы. Однако в большинстве случаев переломы этого типа остаются нераспознанными.
Среди полных переломов костей черепа различают трещины, оскольчатые и дырчатые переломы п их сочетание.
Большинство переломов составляют трещины. Трещины дают четкие, резкие, местами раздваивающиеся полосы просветления. Есть 5 рентгенологических симптомов трещин: прозрачность, зигзагообразность, прямолинейность, узость просвета и симптом раздвоения. Рентгенологическое изображение трещины зависит от соотношения между плоскостью линейного перелома и плоскостью пучка рентгеновых лучей. Если они совпадают, то на снимке получается четкое, яркое, неразделяющееся изображение трещины— возникает так называемый симптом прозрачности. Если же плоскость центрального пучка рентгеновых лучей располагается под углом к плоскости линейного перелома, то симптом прозрачности исчезает, возникает изолированное изображение трещин наружной и внутренней костной пластинки, на снимке появляются две тонкие, значительно менее прозрачные полоски просветления, переплетающиеся друг с другом—получается так называемый симптом раздвоения, очень характерный для трещин. Рентгенологическое изображение трещины всегда включает в себя участки четкой монолитной полосы просветления и участки раздвоения этой полосы с потерей прозрачности. Трещина обычно не имеет плавных закругленных изгибов, отдельные участки ее, как правило, располагаются под некоторыми углами друг к другу. При выраженной зигзагообразности наблюдается так называемый «симптом молнии».
Трещины необходимо дифференцировать с артериальными бороздами, с каналами диплоических вен, с венозными синусами и с изображениями черепных швов. Борозды оболочечных артерий имеют типичное расположение, дихотомическое деление, постепенное истончение к периферии; края их, особенно в базальном отделе, в отличие от краев трещины, представляются уплотненными. Каналы диплоических вен менее прозрачны, имеют плавные изгибы, образуют звездчатые фигуры. Одиночные диплоические каналы чешуи лобной кости часто направляются к одной из пахионовых ямок. Борозды венозных синусов имеют типичное расположение, широкий просвет и склерозированные края. Иногда трудно бывает отличить трещину от изображения черепных швов, особенно ламбдовидного, когда в шве имеются вставочные вермиевы косточки или чешуя затылочной кости разделяется дополнительными швами. В этих случаях образуется много добавочных пересекающихся линий, очень похожих на трещины. Такие случаи требуют дополнительных снимков с направлением плоскости центрального луча под разными углами к плоскости шва. Снимки следует делать симметрично с обеих сторон. Кроме того, следует сделать снимок затылочной кости и большого затылочного отверстия. Иногда па прямых рентгенограммах трещину может симулировать чешуйчатый шов (между височной и теменной костями). Рассматривая снимки больных, перенесших травму головы, всегда надо помнить об этой анатомической особенности.
Оскольчатые переломы возникают при тяжелых травмах, например, при транспортных катастрофах, при падении с высоты. Образуется много костных отломков и трещин, расходящихся в разных направлениях от места повреждения. Часть костных отломков смещается в полость черепа, значительно повреждая мозговое вещество.
Разновидностью оскольчатых переломов являются вдавленные переломы; встречаются они при закрытых травмах, ушибленных и рубленых ранах. Поврежденный участок прогибается в полость черепа и разделяется на несколько отломков. Область перелома приобретает вид конуса. Возникает так называемый импрессионный перелом, при котором целость твердой мозговой оболочки, как правило, нарушается.
При ударе тупым предметом может образоваться другой тип вдавленного перелома — депрессионный перелом, когда полностью отделяются и целиком смещаются в полость черепа один или несколько костных отломков. Смещаются они неглубоко, обычно не более чем на толщину поперечника соответствующей черепной кости. Твердая мозговая оболочка при этих переломах большей частью не повреждается. Дырчатые переломы являются следствием огнестрельных ранений черепа и обычно легко распознаются на снимках. Однако при малых размерах дырчатых дефектов уловить их бывает трудно, помогают касательные снимки, на которых выявляется отсутствие или истончение внутренней костной пластинки или смещение ее внутрь. В области наружной костной пластинки изменений на рентгенограммах иногда не видно. Дырчатые дефекты в костях черепа нужно дифференцировать с пахионовыми ямками.
Кроме нарушения непрерывности формы и структуры черепных костей, к прямым симптомам переломов относится травматическое расхождение черепных швов. Расхождение черепного шва обычно происходит па небольшом участке, чаще на стороне травмы. Понятно, что расхождение шва может быть только у молодых людей, у которых не закончен процесс синостозирования швов.
Кроме указанных прямых рентгенологических признаков переломов черепа, существуют несколько косвенных симптомов переломов.
К ним относятся снижение прозрачности воздухоносных пазух и появление воздуха в полости черепа и в его покровах. Снижение прозрачности придаточных пазух носа и ячеек сосцевидных отростков может явиться следствием кровоизлияния в результате нарушения целости их стенок. Однако этот симптом может иметь диагностическое значение лишь в том случае, если твердо известно, что до травмы прозрачность пазух не была нарушена. Обнаружение воздуха в полости черепа (пневмоцефалия) и подкожная эмфизема также связаны с переломами стенок придаточных пазух носа.
Слизистая оболочка пазух может образовывать клапанный аппарат, который дает возможность воздуху свободно поступать в полость черепа и препятствует его выхождению обратно. Возникают воздушные пузыри над и под твердой мозговой оболочкой или в веществе мозга, иногда воздух может попадать и в желудочки. Пневмоцефалию нужно дифференцировать с пузырями газа, возникающими в области абсцесса. Однако при пневмоцефалии газ в полости черепа обнаруживается в первые дни после травмы, а затем постепенно рассасывается, образование же абсцесса в веществе мозга относится к позднему периоду после ранения.
Источник
Лобная пазуха защищена толстым кортикальный слоем и более устойчива к перелому, чем какая-либо другая кость лицевого скелета (рис. 1). Переломы лобной пазухи составляют всего 5-15% всех переломов верхних отделов лицевого скелета и наиболее часто связаны с автомобильными авариями, спортивными происшествиями и нападениями. Чрезвычайные силы, требующиеся для возникновения перелома передней пластинки лобной пазухи, приводят к тяжелым сопутствующим повреждениям у 75% пациентов. Шестьдесят шесть процентов пациентов имеют сопутствующие переломы костей лицевого скелета. При тяжелых сквозных повреждениях летальность составляет 25%. Изолированные переломы передней пластинки происходят примерно в 33% этих повреждений. Комбинированные переломы передней пластинки, задней пластинки и носолобного кармана составляют примерно 67% повреждений лобной пазухи. Изолированные травмы задней пластинки нечасты.
Рис. 1. Сила (в фунтах), требуемая для возникновения перелома различных костей лица (из Nahum AM. The biomechanics of maxillofacial trauma. Clin Plast Surg 1975;2:63. С разрешения).
Для правильного лечения необходима точная диагностика переломов лобной пазухи и повреждений носолобного кармана. Неправильное лечение может привести к эстетической деформации, хроническому синуситу, пневмоцефалии, мукопиоцеле, менингиту и абсцессу мозга. К сожалению, лечение переломов лобной пазухи остается одной из наиболее противоречивых областей травматологии лица. Осложнения могут развиться через годы после повреждения, а наблюдение в отдаленном периоде часто затруднено.
В результате, хирург может прекрасно владеть определенной хирургической техникой и иметь мало осложнений, о которых становится известно. Однако тот же хирург может иметь длинный список случаев, леченных «где-либо в другом месте», которые, в конечном счете, приводят к образованию мукоцеле. Хирург должен проявить постоянное упорство и придавать особое значение длительному наблюдению после повреждений лобной пазухи.
Патофизиология
Лобная пазуха выстлана псевдомногослойным, реснитчатым призматическим эпителием. При повреждении слизистая лобной пазухи имеет уникальную склонность к образованию мукоцеле. Мукоцеле увеличиваются, разъедают кость и могут прогрессировать в остеомиелит, менингит или абсцесс мозга. При хирургическом лечении переломов облитерацией лобной пазухи, для тщательного удаления всех остатков слизистой нужно использовать алмазные боры. Перед репозицией слизистую нужно также удалить со всех свободных костных фрагментов. Слизистая оболочка, забытая в отверстии Breschet, может привести к образованию мукоцеле спустя годы. Необходимость в длительном наблюдении нельзя переоценить.
Диагностика
После того как пациент стабилизирован, все сопутствующие повреждения диагностированы и проведено их лечение, нужно выполнить тщательное обследование головы и шеи. Пациенты с переломами лобной пазухи часто жалуются на боли и отек в области лба. Разрывы в этой области нужно обследовать в стерильных условиях, чтобы оценить целостность передней пластинки, задней пластинки и твердой мозговой оболочки. Сквозные повреждения лобной пазухи имеют тяжелый прогноз, при их наличии показано немедленное хирургическое вмешательство.
Другие находки, которые могут говорить о повреждении лобной пазухи, включают надблоковую и надглазничную парестезии, носовое кровотечение, двоение в глазах, ссадины и гематома на лбу. Пациента нужно опросить о наличии прозрачных выделений из носа или соленого отделяемого из задней части носа. Жидкость, подозрительную на спинномозговую ринорею, нужно оценить с помощью «теста ореола». Сукровице дают впитаться в фильтровальную бумагу. Если присутствует спинномозговая жидкость (СМЖ), то она впитается быстрее, чем кровь, приводя к образованию ореола вокруг пятна крови. Жидкость можно также послать на обычный биохимический анализ. Повышенное содержание глюкозы говорит о наличии спинномозговой жидкости.
Решающим тестом на спинномозговую жидкость является определение Р2-трансферрина. Наличие Р2-трансферрина очень характерно для спинномозговой жидкости. Кроме этого, Р2-трансферрин обнаруживается только в жидкости стекловидного тела глаза и перилимфе внутреннего уха.
Рентгенография
Осевая и венечная компьютерная томография с шагом 1,5 мм является золотым стандартом для диагностики переломов лобной пазухи. Осевые изображения точно показывают место и тяжесть перелома как передней, так и задней стенки. Грубую оценку целостности твердой мозговой оболочки можно сделать по наличию или отсутствию пневмоцефалии. Венечные срезы дают детальное изображение дна лобной пазухи и крыши глазницы. К сожалению, компактная анатомия носолобного кармана делает точную диагностику перелома в этой области трудной. Переломы по средней линии, дающие трещину по направлению к дну пазухи, для точной диагностики могут потребовать хирургического обнажения.
Лечение
Задачи лечения переломов лобной пазухи включают (в порядке уменьшения важности): защиту содержимого черепа, предотвращение ранних и поздних осложнений, восстановление эстетичного контура лба и возвращение нормальной функции пазухи. Решить все эти задачи удается не всегда. Однако обязательно восстановление «безопасной» пазухи. После того как это сделано, можно приступить к эстетическому и функциональному восстановлению. Конкретные лечебные подходы включают наблюдение, открытую репозицию с внутренней фиксацией, облитерацию пазухи, экзентерацию пазухи (операция Riedel) и краниализицию пазухи.
Классификация переломов
Переломы лобной пазухи можно классифицировать по анатомическому виду, тяжести повреждения и наличию утечки спинномозговой жидкости. Соответствующее решение относительно лечения можно принять, оценив пять анатомических параметров (табл. 1). В клинической ситуации эти параметры лучше всего запоминать, мысленно передвигаясь по пазухе спереди назад. Параметры включают наличие:
(1) перелома передней пластинки,
(2) перелома носолобного кармана,
(3) перелома задней пластинки,
(4) разрыва твердой мозговой оболочки (подтекание спинномозговой жидкости) и
(5) степень смещения/раздробления.
Таблица 1
Оценка перелома лобной пазухи: анатомические параметры
- Перелом передней пластинки
- Перелом носолобного кармана
- Перелом задней пластинки
- Разрыв твердой мозговой оболочки (подтекание спинномозговой жидкости)
- Смещение отломков/раздробление
G. Е. Bradley Strong и Jonathan М. SykesHolt
Переломы лобной пазухи и носо-глазнично-решетчатого комплекса
Опубликовал Константин Моканов
Источник
