Перелом мыщелка лучевой
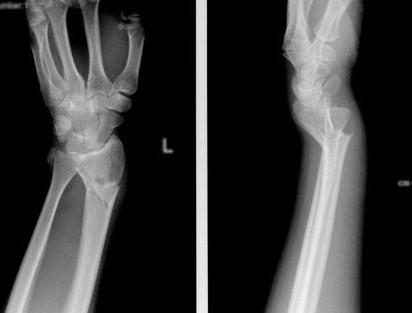
Перелом лучевой кости — это самый частый перелом у человека, составляющий 25% от всех переломов костей конечностей. Дистальный метаэпифиз – это нижний конец лучевой кости, расположенный рядом с кистью.
Перелом «луча в типичном месте» обычно возникает при прямом падении на вытянутую руку. Помимо резкой боли в руке, может появиться штыкообразная деформация, изменение положения кисти. В процесс перелома бывают вовлечены нервы и сосуды запястья, которые могут быть зажаты отломками, что проявляется онемением в пальцах, похолоданием кисти.
Для уточнения характера перелома и выбора дальнейшей тактики лечения используется рентгенография, в ряде случаев – компьютерная томография. Иногда требуется УЗИ кистевого (лучезапястного) сустава.
Поскольку лучевая кость примыкает к кисти, очень важно восстановить анатомию и объем движений в суставе, чтобы в дальнейшем избежать проблем с ним. Раньше такие переломы лечили только консервативно, в гипсовой повязке, но часто отломки смещались, кость срасталась неправильно, что в дальнейшем сказывалось на функции конечности — рука не сгибалась и/или не разгибалась до конца – формировалась тугоподвижность сустава (контрактура), оставался болевой синдром. К тому же длительное пребывание в гипсе отрицательно сказывалось на кожных покровах.
Длительность больничного листа при переломе дистального метаэпифиза лучевой кости зависит от рода деятельности пациента. К примеру, для офисных работников средний срок нетрудоспособности – 1,5 месяца. Для профессий, связанных с физической нагрузкой, срок нетрудоспособности может быть больше.
Консервативное лечение перелома лучевой кости (гипсовая или пластиковая повязка)
При переломах без смещения можно применять консервативное лечение – в гипсовой повязке или использовать пластиковый гипс, который более комфортен и не боится воды. Средний срок пребывания в гипсе – около 6 недель. Однако, данный метод лечения имеет свои недостатки — после консервативного лечения сустав требует разработки движений, реабилитации. При лечении перелома даже с небольшим смещением отломков, в гипсе может произойти вторичное смещение отломков из-за особенностей анатомии лучевой кости.
Оперативное лечение перелома лучевой кости (остеосинтез)
Практически все переломы лучевой кости со смещением требуют оперативного лечения – сопоставления и фиксирования отломков кости — остеосинтеза. Именно этот метод позволяет восстановить функцию кисти наиболее полноценно и добиться хороших функциональных результатов.
Лучевая кость первично срастается примерно за 6-8 недель, однако полная перестройка кости продолжается до 2 лет после перелома. Спустя этот срок пациент может начинать полноценно пользоваться рукой. Но разрабатывать руку с помощью определенных, рекомендованных врачом, упражнений, благодаря использованию фиксаторов можно уже в первые сутки после вмешательства. Легкие спортивные физические нагрузки можно начинать примерно спустя 3 месяца после операции.
В зависимости от типа перелома (оскольчатый, многооскольчатый, со значительным или незначительным смещением) можно выделить несколько возможных вариантов фиксации –пластиной, фиксированной винтами; аппаратом внешней фиксации; винтами или спицами.
В ряде случаев при выраженном отеке вначале на кисть накладывается аппарат внешней фиксации, а после спадения отека он заменяется на пластину (или другой фиксатор, в зависимости от типа перелома).
Остеосинтез лучевой кости пластиной
При значительном смещении отломков используется остеосинтез лучевой кости металлической пластиной, специально разработанной для данной области. После сопоставления отломков, пластина фиксируется винтами к поврежденной кости. После установки пластины, на кожу накладываются швы, также применяется гипсовая лонгета. После операции назначается лекарственная терапия: обезболивающие препараты, препараты кальция для стимуляции сращения кости, при необходимости – препараты местного действия для уменьшения отека. Средний срок пребывания в стационаре – 7 дней. Швы снимаются в спустя 2 недели, на контрольном приеме у травматолога, тогда же пациент отказывается и от гипсовой повязки. Рука находится в возвышенном положении на косыночной повязке. Необходимости в удалении пластины, как правило, нет.
Аппарат внешней фиксации
В некоторых случаях – в пожилом возрасте, при выраженном отеке кисти и лучезапястного сустава, делать доступ для установки пластины бывает нежелательно в силу различных факторов (отек, состояние кожи). В таких случаях устанавливают аппарат внешней фиксации – он фиксирует отломки с помощью спиц, которые проходят через кожу в кость. Аппарат выступает над кожей небольшим блоком (около 12 см длиной и 3 см высотой). Преимущество этого вида остеосинтеза в том, что нет необходимости делать большие разрезы кожи, однако за аппаратом нужно следить весь срок его ношения – делать перевязки, чтобы спицы не воспалились.
После операции рука 2 недели находится в гипсовой лонгете, затем пациент начинает разрабатывать лучезапястный сустав в аппарате, который этому не препятствует.
Аппарат внешней фиксации удаляется примерно через 6 недель, после проведения рентген-контроля, в условиях стационара. Перевязки необходимо проводить через день, в амбулаторном режиме. Рука носится в возвышенном положении на косыночной повязке.
Фиксация спицами или винтами
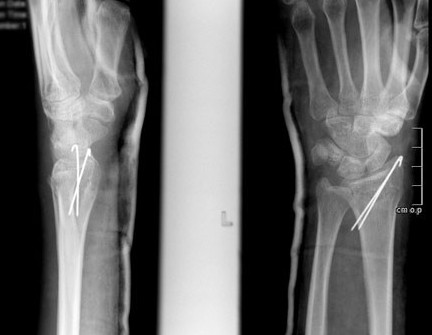
При незначительном смещении отломков лучевая кость фиксируется спицами или винтами через небольшие проколы кожи. По стандартному протоколу, на 2 недели накладывается гипсовая лонгета, затем пациент начинает разрабатывать руку. Спустя 6 недель спицы извлекаются.
В ряде случаев возможно применение саморассасывающихся имплантатов (винтов, спиц), удалять которые не нужно.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах, пациентов могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной. Кость разобщается, выставляется в правильное положение и фиксируется. Если есть зона дефекта кости – например, если кость срослась с укорочением, то он заполняется либо собственной костью человека: производится пересадка кости, которая берется, обычно, из гребня подвздошной (тазовой) кости, либо искусственной костью, которая примерно за 2 года перестраивается в собственную костную ткань.
Дальнейшее послеоперационное лечение при застарелых и неправильно сросшихся переломах лучевой кости аналогичны описанным ранее. Однако,может потребоваться более длительная реабилитация.
Анестезия при оперативном лечении перелома дистального метаэпифиза лучевой кости
Для проведения всех вышеописанных операций, как правило, используется проводниковая анестезия — раствор анестетика вводится в зону плечевого сплетения, где проходят нервы, которые отвечают за чувствительность и движения верхней конечности, и рука полностью немеет. Подобная анестезия достаточно легко переносится, длится 4-6 часов. Фактически это разновидность местной анестезии. Кроме того, делается премедикация – успокаивающий укол перед операцией, и во время операции человек спит своим сном. Возможно применение общей анестезии. Окончательный выбор метода анестезии определяется врачом-анестезиологом накануне операции при совместной беседе с пациентом.
Контакты: +7 (495) 155-19-61, e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Источник
Лучевая диагностика перелома мыщелка затылочной кости
а) Определения:
• Травматические костные изменения мыщелков затылочной кости
б) Визуализация:
1. Общие характеристики перелома мыщелка затылочной кости:
• Наиболее значимый диагностический признак:
о Линия просветления в области мыщелка затылочной кости на КТ ± смещенный костный фрагмент
• Локализация:
о Один или оба мыщелка затылочной кости
• Морфология:
о Линейный, оскольчатый или отрывной типы переломов
• Анатомия мыщелков затылочной кости:
о Ориентированы косо, в горизонтальной плоскости направлены вперед и внутрь
о Наиболее узкой является центральная часть мыщелков, каудальная часть отличается наклоном в направлении снаружи внутрь
о Атланто-затылочные суставы-это чашеобразные сочленения выпуклых суставных поверхностей мыщелков затылочной кости и вогнутых верхних суставных поверхностей атланта:
— Во фронтальной плоскости суставы характеризуются наклоном суставных поверхностей в нижне-медиальном направлении
о В основании каждого мыщелка затылочной кости находится подъязычный канал (передний мыщелковый канал), содержащий в себе подъязычный нерв (12 пара ЧМН)
о Кнаружи от мыщелка и подъязычного канала и кзади от канала сонной артерии располагается яремное отверстие:
— В нервной части этого отверстия располагается 9 ЧМН и нижний каменистый синус
— Сосудистая часть содержит 10 и 11 ЧМН, луковицу яремной вены
о Сустав заключен в фиброзную капсулу, волокна которой вплетаются в заднюю и переднюю атланто-затылочные мембраны
о Крыловидные связки соединяют верхне-наружные поверхности зубовидного отростка с медиальными поверхностями мыщелков:
— Эти связки отличаются значительной прочностью, поэтому зачастую они отрываются с костными фрагментами, нежели чем рвутся на протяжении
— Они стабилизируют боковое сгибание и ротацию головы, ограничивая соответствующие движения черепа относительно атланта
о Текториальная мембрана прикрепляется к телам С2 и СЗ позвонков, зубовидному отростку и переднему краю большого затылочного отверстия:
— Она представляет собой краниальное продолжение ЗПС
— Ограничивает разгибание, сгибание и вертикальное смещение головы
о Клиническая симптоматика переломов мыщелков затылочной кости определяется взаимоотношением их с многочисленными окружающими сосудисто-нервными образованиями:
— Компрессия или тракционное повреждение корешков
— Прямое повреждение ствола мозга или сосудистых образований
2. Рентгенологические данные перелома мыщелка затылочной кости:
• Рентгенография
о Отличается крайне низкой чувствительностью (согласно данным одного из исследований, переломы мыщелков затылочной кости не были обнаружены рентгенологически ни у одного из 51 пациента с этими переломами), что связано со следующими факторами:
— Прямая проекция → мыщелки экранированы затылочной костью и верхней челюстью
— Боковая проекция → мыщелки экранированы сосцевидными отростками
— Рентгенограмма через открытый рот → сложно выполнить у пациентов, находящихся без сознания, интубированных и пациентов в тяжелом состоянии
о Можно косвенно заподозрить при обнаружении отека превертебральных мягких тканей
3. Флюороскопия:
• Флюороскопия в положении сгибания/разгибания позволяет оценить стабильность атланто-затылочного сочленения и выявить признаки нестабильности:
о Исследование следует проводить только после КТ, что позволит исключить случайное смещение фрагментов недиагностированного перелома при сгибании/разгибании
4. КТ перелома мыщелка затылочной кости:
• Костная КТ:
о Прямая визуализация переломов мыщелков затылочной кости о ± сочетанные переломы основания черепа, атланта и/или осевого позвонка
о ± атланто-затылочный подвывих
• КТ-ангиография:
о Оценка состояния сосудов вертебробазилярного бассейна
5. МРТ:
• STIR:
о Подвывих в атланто-затылочном сочленении, повреждение крыловидных связок, выпот в полости сустава
о Отек костного мозга:
— В острейший период может быть выражен минимально
о Отек превертебральных тканей или выйной связки
о ± отек и кровоизлияния в спинном мозге
о ± экстрадуральные, субдуральные кровоизлияния в области большого затылочного отверстия
• МР-ангиография:
о Оценка состояния сосудов вертебробазилярного бассейна
6. Ангиография:
• Прямая контрастная ангиография используется в тех случаях, когда КТ/МР-ангиография не позволяют исключить повреждение позвоночной артерии
7. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Мультидетекторная бесконтрастная костная КТ о МРТ для оценки состояния мягких тканей
• Протокол исследования:
о Тонкосрезовые (< 1 мм) аксиальные КТ-изображения в костном режиме с последующей реконструкцией:
— Очень информативны в диагностическом плане сагиттальные и фронтальные КТ-реконструкции
о Протокол МРТ: обязательны сагиттальные и фронтальные МР-сканы в режиме STIR
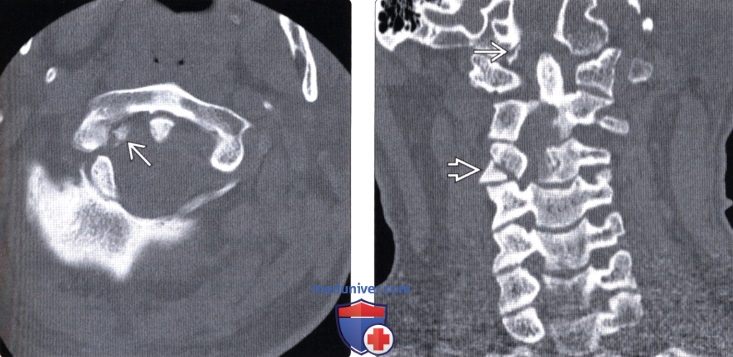
(Слева) КТ, аксиальный срез: отрывной перелом нижнего края правого мыщелка затылочной кости, фрагмент смещен медиально.
(Справа) На фронтальном КТ-срезе у этого же пациента также определяется небольшой отрывной перелом нижнего края правого мыщелка затылочной кости. Также здесь виден косой перелом правой боковой массы С3.
в) Дифференциальная диагностика:
1. Добавочные центры оссификации:
• Располагаются кпереди от мыщелков затылочной кости
• Имеют хорошо выраженные кортикальный слой
2. Патологические изменения костного мозга:
• Инфекционное поражение: остеомиелит
• Опухолевое поражение:
о Метастатические очаги
о Первичные опухоли
• Воспалительные изменения: ревматоидный артрит
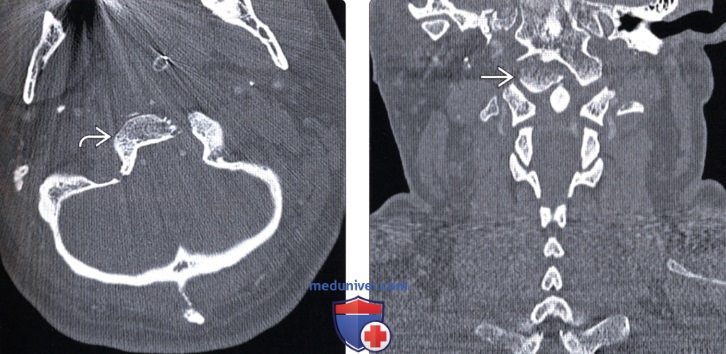
(Слева) КТ, аксиальный срез: отрыв правого мыщелка затылочной кости, фрагмент которого ротирован и смещен вниз и медиально, располагаясь над зубовидным отростком.
(Справа) На фронтальном КТ-срезе у этого же пациента определяется отрыв правого мыщелка затылочной кости, который смещен вниз и медиально и располагается над верхушкой зубовидного отростка.
г) Патология:
1. Общие характеристики перелома мыщелка затылочной кости:
• Этиология:
о Высокоэнергетическая закрытая травма, наиболее часто в результате ДТП
о Травмы КВС часто возникают при срабатывании подушек безопасности автомобиля
• Сочетанные травмы:
о Внутричерепные кровоизлияния, ушибы головного мозга
о Переломы шейного отдела позвоночника (обычно С1 и С2)
о Травмы груди, органов брюшной полости и конечностей
2. Стадирование, степени и классификация перелома мыщелка затылочной кости:
• Классификация Anderson и Montesano (1988):
о Тип I: оскольчатый перелом:
— Возникает вследствие действия аксиальной нагрузки с ипсилатеральным сгибательным компонентом; вдавленный характер перелома:
Оскольчатый перелом мыщелка затылочной кости без смещения фрагментов
— Встречается наиболее редко
о Тип II: является продолжением перелома основания черепа, обычно возникает вследствие прямого удара:
— Интактные крыловидные связки и текториальная мембрана сохраняют стабильность КВС
о Тип III: отрывной перелом фрагмента мыщелка:
— Отрыв нижне-медиального края мыщелка затылочной кости, обычно в результате форсированного сгибания и ротации в противоположную сторону
— Иногда можно увидеть медиальное смещение фрагмента, частичный или полный разрыв текториальной мембраны или противоположной крыловидной связки.
— Может иметь место повреждение нижней части ската
— Встречается наиболее часто (75%)
• Классификация Tulli (1997):
о Тип 1 (наиболее распространенный): перелом без смещения, стабильный
о Тип 2А: перелом со смещением и сохранением целостности связок, стабильный
о Тип 2В: перелом со смещением при наличии любого одного или более рентгенологического критерия нестабильности:
— Аксиальная ротация атланто-затылочного комплекса в ту или иную сторону >8°
— Смещение атланто-затылочного комплекса > 1 мм
— Смещение С1 относительно С2 > 7 мм
— Аксиальная ротация С1 относительно С2 в ту или иную сторону > 45°
— Смещение комплекса С1-С2 >4 мм
— Расстояние между задней поверхностью тела С2 и задней дугой С1 < 13 мм
— Разрыв поперечной связки с МР-признаками ее несостоятельности
• Классификация Hanson (2001):
о Основой является классификация Anderson и Montesano
о III тип перелома дополнительно подразделяется на стабильный и нестабильный
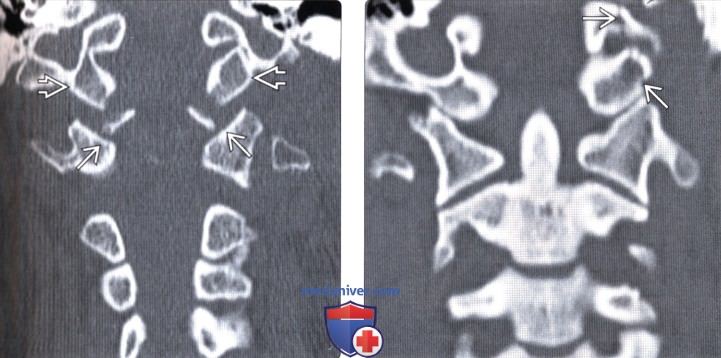
(Слева) КТ фронтальный срез (костный режим): симметричные двусторонние отрывные переломы мыщелков затылочной кости, при этом фрагменты мыщелков располагаются ниже и позади основной части мыщелков. Здесь же отмечается расширение суставной щели атланто-затылочных суставов, что свидетельствует о наличии атланто-затылочной дислокации.
(Справа) На фронтальном КТ-срезе показана часть оскольчатого перелома затылочной кости в той зоне, где он распространяется на край левого мыщелка затылочной кости и подъязычный канал.
д) Клинические особенности:
1. Клиническая картина перелома мыщелка затылочной кости:
• Наиболее распространенные симптомы/признаки:
о Имеющаяся у пациента клиника обычно определяется в первую очередь тяжестью травмы головы
о Клиника поражения черепных нервов (ЧМН) (до 30%):
— Один или более ЧМН (9-12 пара, наиболее часто — 12 пара)
— В 40% случаев неврологический дефицит со стороны ЧМН манифестирует через несколько дней или месяцев после травмы, что возможно связано с миграцией костных фрагментов или формированием костной мозоли
— Синдром Колле-Сикара = тотальный неврологический дефицит со стороны 9-12 пар ЧМН
о Боль в подзатылочной области, ограничение движений головы
• Другие симптомы/признаки:
о Дисфагия вследствие заглоточной гематомы
о Спастическая кривошея на фоне сопутствующего атланто-аксиального ротационного подвывиха
о Геми- или тетрапарез
о Ишемия головного мозга в вертебробазилярном бассейне
• Внешний вид пациента:
о Каких-либо специфических признаков, позволяющих заподозрить у пациента перелом мыщелка затылочной кости, нет
о У большинства пациента отмечается легкое/умеренное угнетение сознания (ШКГ), связанное с черепно-мозговой травмой
2. Демография:
• Пол:
о М:Ж = 3:1
• Эпидемиология:
о Частота переломов мыщелков затылочной кости у пациентов с высокоэнергетической травмой может достигать 19%:
— Истинные цифры, касающиеся частоты этих травмы, до сих пор неизвестны
о В настоящее время наблюдается увеличение частоты публикаций, посвященных этой проблеме, что скорее всего связано с повсеместным распространением КТ и МРТ
3. Течение заболевания и прогноз:
• Функциональные исходы после одностороннего повреждения ЧМН обычно благоприятные
• Основным фактором, определяющим исходы лечения, является травма головы
• Несмотря на хорошую консолидацию перелома, особенно при III типе переломов, у пациентов может сохраняться ограничение и болезненность движений в КВС:
о У детей обычно наступает хорошая консолидация перелома с восстановлением полного объема безболезненных движений в КВС
4. Лечение перелома мыщелка затылочной кости:
• Согласно классификации Anderson и Montesano:
о Типы I и II считаются стабильными (текториальная мембрана и противоположная крыловидная связка интактны):
— Лечение консервативное → жесткий или полужесткий воротник
о Тип III при сопутствующем повреждении связок является потенциально нестабильным повреждением:
— Оценка стабильности повреждения → сгибание/разгибание
— Иммобилизация жестким воротником, гало-аппаратом или хирургическая стабилизация
• Согласно классификации Tulli:
о Тип 1: специального лечения не требуется
о Тип 2А: может быть показана иммобилизация жестким воротником
о Тип 2В: хирургическая стабилизация или иммобилизация гало-аппаратом
• Необходимость хирургического лечения остается спорным вопросом:
о Возможные показания → необходимость декомпрессии сосудисто-нервных образований и/или стабилизации о В качестве метода хирургической стабилизации обычно выбирается задний спондилодез (окципитоатланто-аксиальный спондилодез)
е) Диагностическая памятка. Следует учесть:
• У пациентов, находящихся в тяжелом состоянии, переломы мыщелков затылочной кости легко могут быть пропущены
ж) Список использованной литературы:
1. Theodore N et al: Occipital condyle fractures. Neurosurgery. 72 Suppl 2:106-13, 2013
2. Maddox JJ et al: Non-operative Treatment of Occipital Condyle Fractures: An Outcomes Review of 32 Fractures. Spine (Phila Pa 1976). Epub ahead of print, 2012
3. Malham GM et al: Occipital condyle fractures: incidence and clinical follow-up at a level 1 trauma centre. Emerg Radiol. 16(4):291-7, 2009
4. Maserati MB et al: Occipital condyle fractures: clinical decision rule and surgical management. J Neurosurg Spine. 11 (4):388-95, 2009
5. Momjian S et al: Occipital condyle fractures in children. Case report and review of the literature. Pediatr Neurosurg. 38(5):265-70, 2003
— Также рекомендуем «Рентгенограмма, КТ при переломе первого шейного позвонка (С1) Джефферсона»
Редактор: Искандер Милевски. Дата публикации: 29.7.2019
Источник

