Перелом луга
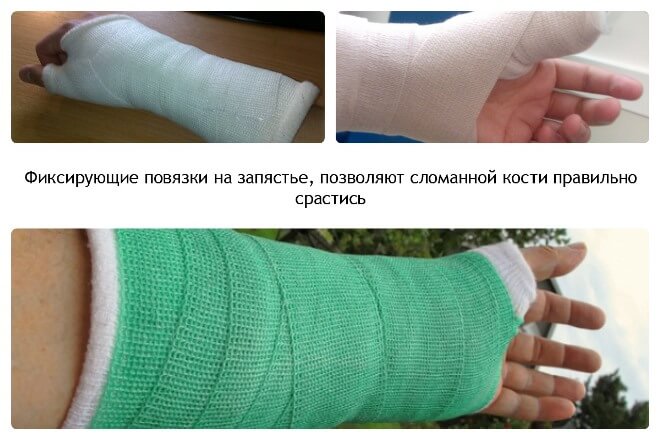
Если пациент после неудачного падения травмировал руку около запястья, но боль терпимая и пальцами с трудом, но двигать можно, то человек часто решает подождать и не спешит в больницу. Однако это может быть перелом лучевой кости — и если его не лечить, то он может обернуться серьезными последствиями, вплоть до потери трудоспособности.
Легкомысленное отношение к этому виду травм довольно распространено, их считают нетяжелыми. Пациенты думают, что гипс — это все, что нужно для лечения, и пренебрегают рекомендациями врача относительно разработки руки упражнениями, тратят время больничного листа на отдых и ничегонеделание. Они не подозревают о последствиях такой, вроде бы легкой травмы.Лучше заранее узнать о том, как проявляется этот перелом, какие методы лечения применяются в современной практике, и как необходимо разрабатывать руку после освобождения ее от гипса.
Травма распространенная, ее доля достигает 16% всех случаев бытового травматизма. Чаще страдают лица с развившимся остеопорозом, в первую очередь женщины в возрасте менопаузы. Именно эта категория населения должна избегать ситуаций с повышенным риском падения.
Немного об анатомии
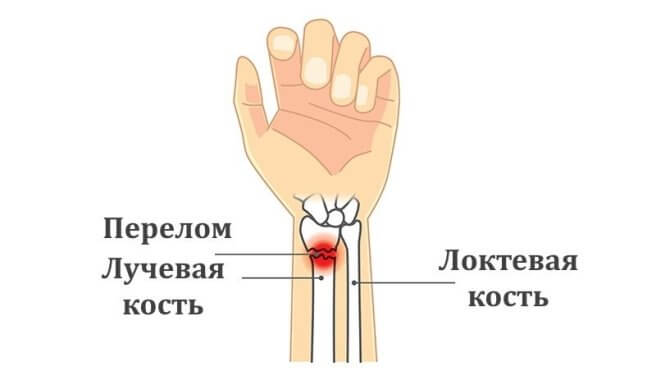
Лучевая кость входит в состав предплечья, продолжается от локтя до запястья. Верхняя (проксимальная) часть этой кости сочленяется с локтем и является более массивной, чем нижняя (дистальная) часть. Именно поэтому нижняя треть лучевой кости около запястья более хрупкая.
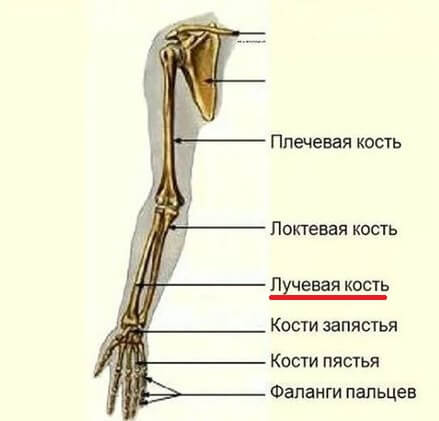
Вместе с лучевой предплечье образует еще одна кость — локтевая. Она более массивная и потому реже подвергается переломам.
Какими бывают переломы
Механизм получения травмы — это падение (в основном с высоты собственного роста) на руки, вытянутые вперед для опоры. Поскольку большинство людей — правши, то при падении они пытаются опереться на правую руку. Следовательно, травм правой лучевой кости регистрируется намного больше, чем левой.
В зависимости от причины такие переломы бывают:
- патологические — в них виновато даже не воздействие механической силы (в ситуации падения), а остеопороз — состояние хрупкости костей, наступающее по мере старения или при некоторых заболеваниях; если человек опирается, падая, на пораженную лучевую кость, перелом практически гарантирован;
- травматические — итог воздействия слишком большой физической нагрузки, удара, скручивания.
При закрытом переломе лучевой кости разъединяется на фрагменты лишь кость, но не мышцы и кожа над ней. Они могут быть отечными или с кровоизлиянием, но не разорваны. При чрезмерном или резком воздействии причинного фактора наступает открытый перелом — к нарушению целостности кости присоединяется разрыв мышц и кожи на ней; получается рана, в которой видны концы кости.
С анатомической точки зрения, подразделение переломов луча выглядит так:
- внутрисуставные — ломается часть, входящая в лучезапястный сустав, а также шиловидный отросток (часть луча, сочленяющаяся с локтевым суставом);
- вне сустава — на протяжении трубчатой части кости.
Тело кости, собственно сама «трубка», в 75% случаев переламывается в нижней трети, почти около кисти. Это классифицируется как перелом лучевой кости в типичном месте. Намного реже луч переламывается в среднем и верхнем сегменте.
Линия разлома может быть разной и давать поперечные, косые, продольные, Т-образные, винтообразные; оскольчатые (более двух фрагментов) переломы. Нередкое явление — вколоченные переломы (обломки лучевой кости как бы заходят друг в друга, «вколачиваются» будто молотком).
Каждому типу травмы может сопутствовать смещение отломков, наступающее вследствие непроизвольных подергиваний мышц конечности.
Перелом лучевой кости в типичном месте
Пациент, падая, инстинктивно пытается смягчить удар о землю и выпрямляет перед собой руку — согнутую в запястье либо разогнутую в нем (то есть опирается на основание ладони). В зависимости от этого нижняя треть лучевой кости получает повреждение по разному типу:
- Сгибательный, носящий название по фамилии травматолога Смита. Наступает при опоре падающего на согнутую кисть, она развернута к тыльной стороне конечности. Тогда образовавшийся костный отломок движется к наружной поверхности предплечья.
- Разгибательный, названный в честь ирландского хирурга Коллиса. Случается, если падающий при падении опирается на ладонь. В итоге рука переразгибается в запястном суставе и обломанный конец отклоняется к тыльной стороне.
Перелом лучевой кости со смещением
Под этим понимают сдвиг обломков, причиной которого становятся сокращения мышц конечности. Смещение острых фрагментов кости наносит дополнительную травму — ранит окружающие сосуды, нервные пучки, кожу.
Сдвигаться отломки могут поперечно и в продольном направлении. В последнем случае они двигаются вдоль и вверх кости. При поперечном смещении один из двух отломков идет либо в правую, либо в левую сторону.
Травма, сопровождаемая смещением отломков, часто соседствует с переломом лучевой кости без смещения.
Перелом лучевой кости без смещения
Поскольку мышцы вблизи запястья слабее, чем те, что работают в сегменте предплечья, то сдвига отломков может не произойти. Тогда перелом луча без смещения ограничивается трещиной в кости, без расхождения отломков — что намного безопаснее для пациента. Трещина располагается на поверхностном участке кости, даже без проникновения в глубину. Это характерно для спортивного типа людей, моложе 40 лет.
Диагностика
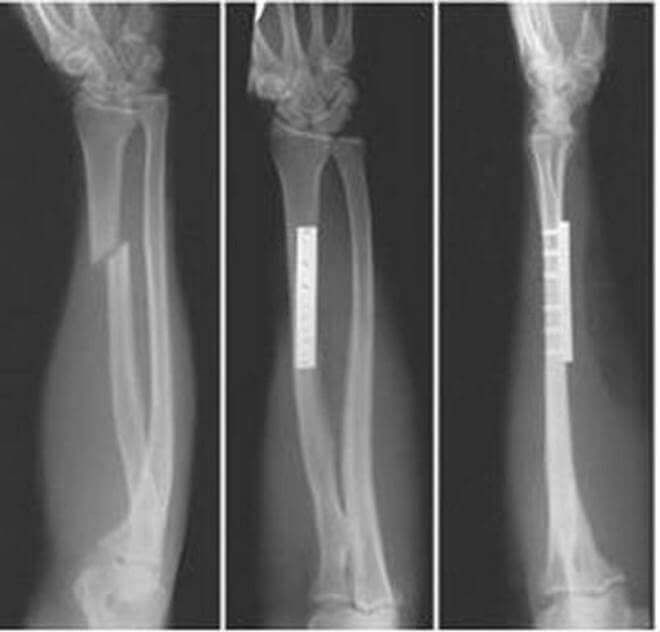
Традиционным способом выявления перелома лучевой кости служит рентген. Не потерял он значения и теперь — признан «золотым стандартом» в диагностической практике подобных травм.
Рентгенографию верхней конечности проводят в двух проекциях. На снимке врач увидит не только наличие перелома, но и сможет установить его характер, количество и состояние отломков. Все эти сведения определяют, какое лечение понадобится больному.
С подозрением на перелом лучше обращаться в травмопункт или крупную больницу. Они в обязательном порядке имеют рентгеновскую установку. Этого не скажешь обо всех частных медицинских центрах: разрешение поставить рентгеновский аппарат выдается далеко не каждой клинике.
В некоторых сложных случаях или для выявления осложнений прибегают к компьютерной томографии или МРТ. Снимки, полученные этими методами, более подробные, поскольку содержат изображения не только костных структур, но и мягких — связок, мышц, сосудов.
Симптомы
Признаки или, как говорят медики, симптомы перелома лучевой кости делятся на две группы.
Относительные признаки — боль, отек, невозможность движения, деформация руки — указывают, скорее, на вероятность перелома, но не являются стопроцентными.
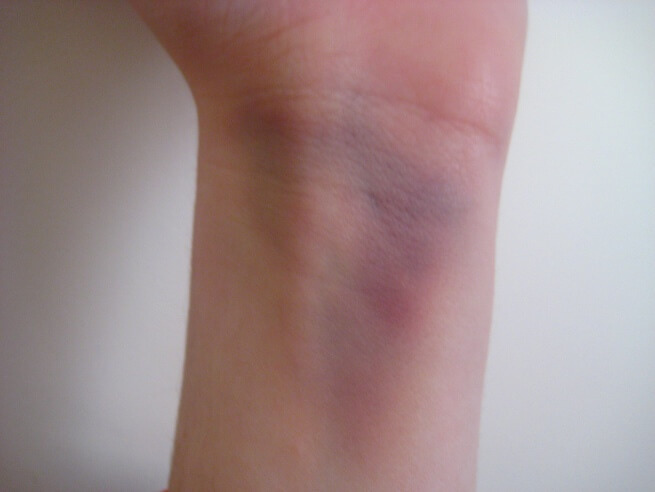
Когда человек ломает лучевую кость, то испытывает сильную боль. Она становится интенсивнее при попытках движения рукой. В случае травмы открытого типа боль особенно остра. Однако люди по-разному переносят боль — у одного малейшее движение вызывает сильный болевой приступ, другой испытывает умеренную болезненность. Ограничение объема движений пальцами и сгибаний, вращений в запястье — тоже признак его травмирования.
Если перелом нижнего конца лучевой кости закрытый, без смещения или вовсе простая трещина, то боль может быть минимальной. Тогда травмированный часто игнорирует необходимость обращаться за медицинской помощью — а это чревато вторичными осложнениями.
Отек в области запястья — еще один относительный признак, результат воспалительной реакции и расширения сосудов в месте травмы. Сюда же относится и гематома — излитие крови из нарушенных сосудов под кожу.
Деформация руки в месте травмы происходит из-за отека и смещения отломков.
Относительные признаки могут наблюдаться не только при переломах, но и при ушибах, растяжении связок в этой области, вывихах.
Абсолютные признаки переломов, или фрактур, — ненормальная подвижность в месте травмы, хруст костных отломков. Такие признаки достоверно указывают на наличие перелома.
Патологическая (ненормальная) подвижность руки в этом месте — это, например, когда рука стала разгибаться в запястье сильнее положенного. Проверять наличие такого признака должен только врач. Неумелая проверка кости на патологическую подвижность способна дополнительно травмировать руку.
Крепитация — попросту хруст отломков. Если человек в момент травмы слышит такой звук, значит, случился перелом. После наступления травмы убеждаться в наличии крепитации имеет право только врач. Это может доставить дополнительные повреждения осколками кости.
Если при травме произошло смещение костных фракций по длине, то можно увидеть, что рука стала короче.
Первая помощь при переломе лучевой кости руки
На месте получения травмы пострадавшему как можно скорее оказывают первую помощь . Важны 3 слагаемых первой помощи: покой, обезболивание, холод.
Покой, то есть ограничение движений в месте травмы (по-научному — иммобилизация) — самое первое, что нужно обеспечить пациенту. Если перелом закрытого типа, то накладывают шину. Вместо шины можно взять доску и любой другой твердый и желательно плоский предмет. Шину прибинтовывают к руке (приматывают подручными средствами — галстуком, шарфом) от середины плеча и до верхней трети ладони.
Если случился открытый перелом, из раны идет кровотечение, то сначала занимают им. Накладывают жгут (подойдет ремень, свернутая ткань). И только после этого обездвиживают руку шиной.
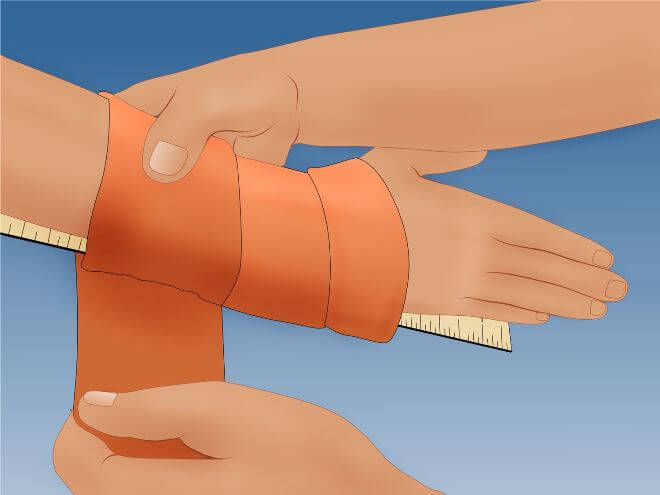
Фиксация руки снижает боль, предотвращает дополнительное перемещение отломков, тем самым снижая травмирование мягких тканей.
При травме рука отекает, поэтому важно позаботиться, чтоб ничто не пережимало нервные пучки и сосуды конечности. Для этого с поврежденной руки снимают все браслеты и часовые ремешки (даже если они не тугие, при появлении отека станут таковыми). Пальцы освобождают от колец.
Для уменьшения боли и недопущения болевого шока (редко развивается при таких переломах) пациенту дает таблетку типа дексалгина, ибупрофена, кетонала. Если есть возможность, лучше ввести их в инъекциях.
Холод (лед, замороженное мясо, грелка со льдом) тоже хорошо снимает боль и, главное, отек. Однако нужно обернуть источник холода в ткань, прежде чем прикладывать. Иначе можно устроить пациенту обморожение мягких тканей.
Чем быстрее и лучше пациенту окажут первую доврачебную помощь, тем благоприятнее пойдет сращение луча.
Лечение переломов лучевой кости
Такие повреждения подлежат как консервативному лечению (гипс), так и оперативному. Конкретные лечебные мероприятия продиктованы исключительно характером перелома.

Закрытую травму, не вызвавшую смещения фрагментов, обычно лечат амбулаторно. В травмопункте накладывают гипс или более современный вариант — полимерную повязку, если к этому нет противопоказаний. Наложенная повязка обеспечивает неподвижность руки от нижней трети плеча, на протяжении всего предплечья и до основания пальцев. Из гипса формируют либо спиральную глухую повязку, либо лонгету («незамкнутая» повязка, после спадения отека примерно через 5 дней ее дополнительно стягивают).
Полимерная повязка, во-первых, более легкая, а, во-вторых, с ней не запрещается мыться.
После гипсования пациента отпускают на домашнее лечение. Он должен:
- следить, не нарастает ли отек под гипсом (он может сдавливать руку больше, чем надо, — тогда необходимо исправление повязки);
- на 5–7-е сутки повторно прийти на рентген (примерно в эти сроки спадает первичная отечность и отломки способны снова прийти в движение).
Не поможет консервативное лечение в более тяжелых случаях — при открытом, оскольчатом переломе, вызвавшем смещение отломков. Лечение при переломе лучевой кости со смещением — это оперативное вмешательство.
Суть операции при травме, сопровождаемой смещением, — сопоставление костных фрагментов (репозиция) в нормальном положении и фиксация в нем.
Такая репозиция бывает консервативной манипуляцией, если производится по закрытому типу, то есть без прямого доступа, через кожу. Травматолог вручную составляет обломки, складывает их, как в кубике Рубика. От точности репозиции всех обломков при осколочных переломах зависит их успешное срастание.
Открытая репозиция начинается с разреза и обеспечения доступа к сломанной кости. Далее манипулируют отломками, составляя их в правильном положении. После этого их нужно надежно закрепить.
Фиксаторами отломков лучевой кости выступают:
- спицы (их применение сокращается);
- пластины с винтами;
- изредка дистракционные аппараты.
Осложнения и возможные последствия
Сюда можно отнести инфекционные осложнения операций. Инфекция способна проникнуть через спицы, а также открытый доступ к ране во время вмешательства. Во избежание таких последствий пациентам с профилактической целью назначают курс антибиотиков.
Еще один минус хирургического лечения, например с закреплением обломков спицами, — удлинение периода реабилитации.
Чем опасен перелом лучевой кости в детском возрасте
Они объясняются иным строением и функционированием костной ткани детей. В момент нанесения травмы толстая надкостница детей действует как фиксатор — не дает отломкам разойтись. Перелом получается по типу «зеленой ветки»: кость сломана, а обломки не смещены. Костная ткань ребенка заживет намного скорее, чем у взрослого.
Однако такие переломы, полученные в детском возрасте, несут существенную опасность. Они способны вызвать раннее закрытие ростковой зоны (располагается у трубчатых костей вблизи суставных сочленений). Костная основа прекращает расти и впоследствии руки окажутся разной длины.
Сроки восстановления
Под восстановлением понимают не только сращение луча, но и возвращение полной работоспособности кисти и руки в целом.
Восстановление займет примерно 6–8 недель. На это влияет состояние здоровья пациента, характер перелома, вид операции.
Не стоит нарушать рекомендации врача относительно длительности ношения гипса. Это может повлечь за собой вторичные осложнения.
Сколько времени предстоит носить гипс
Примерно 1-1,5 месяца — вот сколько придется носить гипс, если человек получил травму лучевой кости. Получается, что пациенты довольно долго вынуждены ограничивать себя в мытье, в спортивной и других видах привычной активности.
Гипс носят до появления крепкой костной мозоли — она свидетельствует об успешном сращении отломков. Перед снятием повязки требуется пройти контрольный рентген, чтобы убедиться в образовании мозоли.
Реабилитация, и как разработать сломанную руку
После снятия гипсовой или полимерной повязки не нужно ожидать, что рука будет сразу действовать как раньше. Мышцы быстро ослабевают после нескольких недель в гипсе, и приходится долго работать, чтобы возвратить конечности полную функцию.
Реабилитация, то есть полное восстановление функции руки, проводится комплексно. Это массаж, ЛФК, физиотерапевтические воздействия. Реабилитация как таковая начинается уже при ношении гипсовой повязки — больной должен делать движения в незагипсованных сегментах руки (шевелить пальцами, двигать плечом).
Результат реабилитации зависит не только от врачей и инструкторов, но и от самого пациента, его упорства в выполнении всех предписанных упражнений.
Массаж
Массаж — это первое, с чего начинают реабилитацию. Он обеспечивает пассивные (с помощью массажиста) движения в руке. Процедуру проводят сверху вниз — сначала работают с плечом, затем с локтевым суставом, потом осторожно разминают место травмы, в конце массируют кисть. Длительность массажа — 15 минут.
Грамотно выполненный массаж ускоряет восстановление, возвращает тонус мышцам.
Методы физиотерапии
Из физиотерапевтических процедур наиболее действенными являются:
- электрофорез с кальцием;
- токи УВЧ;
- ультрафиолетовое облучение;
- низкочастотная магнитотерапия.
Все эти методы снижают сроки консолидации (сращения) костных фрагментов, оказывают противовоспалительное, противоотечное действие, способствуют укреплению костной ткани.
Занятия ЛФК
В отличие от массажа, где мышцы пациента совершают пассивные движения, ЛФК — это активные движения (выполняемые самим пациентом) в руке. Важно как можно быстрее начать ЛФК, чтобы предотвратить ослабление мышц.

Сперва ограничиваются простыми движениями — сгибанием пальцев по очереди. Затем объем движений расширяется — это делается под контролем и по рекомендациям врача ЛФК.
Лечебной физкультурой пациенты занимаются уже в домашних условиях.
Последствия перелома и возможные осложнения
Осложнения подобной травмы делятся на непосредственные (полученные в момент травмирования или немного позже) и отдаленные.
Первый вид осложнений:
- повреждение нервов конечности, опасное дальнейшим нарушением чувствительности тканей или более серьезным расстройством иннервации;
- травма ближайших кровеносных сосудов, формирование гематомы;
- разрыв мышц (частичный или полный);
- разрыв сухожилий пальцев, они могут перестать сгибаться или, наоборот, разгибаться;
- инфекционно-воспалительные осложнения (при открытом типе).
Отдаленные последствия такой травмы наблюдаются намного реже. Это изменение формы руки из-за того, что кость неправильно срасталась, тугоподвижная кисть (контрактура), остеомиелит (гнойный процесс в костной ткани).
Инвалидность в результате перелома руки
Инвалидизация (ограничение трудоспособности и самообслуживания) у сломавших лучевую кость пациентов наступает редко. Это может произойти при неверном или неудачном оперативном лечении травмы. Неблагоприятное течение патологии при ношении гипса также способно окончиться серьезным осложнением и инвалидностью.
Группа инвалидности (ее определяет комиссия) дается при следующих посттравматических состояниях кисти:
- нестабильность запястья;
- невозможность сжать пальцы в кулак;
- малоподвижность кисти;
- артроз;
- у детей — преждевременное закрытие зоны роста.
Пациенты, проходящие лечение по поводу перелома лучевой кости, должны серьезно относиться к своей травме, тщательно выполнять рекомендации врача и знать, к каким последствиям может привести это, кажущееся легким повреждение.
Источник
Содержание статьи
- Краткая характеристика
- Причины возникновения
- Разновидности
- Клинические признаки
- Первая помощь
- Уточнение диагноза
- Лечебные мероприятия
- Профилактика
Перелом лучевой кости руки чаще всего случается при падениях с приземлением на дистальный отдел выпрямленной руки. Травма характерна для женщин старшего возраста, организм которых испытывает гормональную перестройку в связи с наступлением периода менопаузы. Нарушение целостности кости предплечья сопровождается острой болью, выраженным отеком и двигательной дисфункцией. Травма подтверждается результатами рентгенографии, лечится оперативным и консервативным способом.

Краткая характеристика
Предплечье состоит из лучевой и локтевой кости. Несмотря на то, что локтевая кость в два раза толще, переломы лучевой кости встречаются гораздо чаще. Привычной локализацией является область около лучезапястного сустава. Диафизарные повреждения и травмы в области локтевого сочленения занимают 5% от общего числа случаев травматизации кости.
В практической травматологии различают два вида травм луча. Каждый из них назван именем ученого медика, который впервые описал это состояние:
- Смита – разрушение костной структуры в момент сгибания на участке, который граничит с лучезапястным суставом. Причиной является падение с упором на тыльную область кисти, в момент травмы согнутую на себя.
- Путо-Коллеса – разлом кости предплечья на 3 см выше запястья при приземлении на раскрытую ладонь. Данный вид травмы является обратным в сравнении с переломом Смита и встречается гораздо чаще, чем аналогичная травматизация в противоположную сторону.
Пострадавшие с переломом лучевой кости составляют около 16 % от всех пациентов, обратившихся в травматологическое отделение.
Причины возникновения
Чаще всего такие травмы появляются в результате непрямого воздействия или удара:
- интенсивное внешнее воздействие или падение на основание разогнутой ладони;
- сильный удар или перенос веса всего тела в момент приземления на тыльную сторону кисти.
Кроме прямых причин, к нарушению костной структуры приводят патологические изменения в организме:
- остеопороз – хроническое прогрессирующее заболевание, которое характеризуется нарушением минерального состава кости, приводящее к их хрупкости;
- остеомаляция – вымывание микроэлементов с дальнейшим размягчением;
- остеомиелит – гнойно-некротическое поражение костей;
- инфекционное заражение туберкулезом;
- онкологические разрастания.
Косвенно патологию провоцирует ожирение, гормональные и обменные нарушения, эндокринные патологии и общая нетренированность мышечной системы.

Разновидности
Если разлом кости происходит под воздействием чрезмерного внешнего воздействия, при падении, сжимании или скручивании кисти, такой перелом называется травматическим.
Когда тяжелое повреждение повлекла неадекватная по силе травма, предполагается осложненность заболеванием, которое снижает характеристики прочности кости. Такой вид травмы называют патологическим.
Учитывая целостность кожного покрова, выделяют:
- Открытый – повреждена кожа и мышца, нередко в процесс вовлекается соединительная ткань (разрыв связок, сухожилий), кровеносные сосуды, нервные окончания и крупные стволы.
- Закрытый – края костных отломков не разрывают поверхностный слой кожного покрова, но прощупываются. Повреждение может сопровождаться небольшими ссадинами и порезами.
Полные переломы, когда лучевая кость разделена на две отдельные части, осложняются кровотечением и разрывом мышечных волокон, которые «растягивают» костные отломки, вызывая смещение. Неполными называют трещины кости и надломы.
По направлению линии повреждения встречаются:
- поперечные;
- косые;
- винтообразные;
- продольные;
- оскольчатые;
- в форме буквы «Т»;
- вколоченные, когда один костный отломок «входит» в другой.
В зависимости от анатомической локализации перелом лучевой кости делится на:
- диафизарные – в середине кости;
- повреждение головки и шейки лучевой кости внутри суставов;
- поражение шиловидного отростка.
Клинические признаки
Тяжелая травма кости приводит к развитию выраженной симптоматической картины. Пострадавший испытывает интенсивный болевой симптом в месте разлома, иррадиирующий по направлению к плечевому суставу. Болевой импульс усиливается даже при попытке напрячь мышцы руки. Особенной интенсивностью отличается болезненность при переломе в области локтевого сустава, причиной которого может стать дорожно-транспортное происшествие, спарринги в спортивной борьбе, действия насильственного характера.
Место повреждения увеличивается в размере за счет отека мягких тканей. После травмы межклеточная жидкость скапливается, вызывая дополнительные болевые ощущения. Вокруг очага травматизации происходит подкожное кровоизлияние при закрытом виде травмы. Кровоподтеки появляются в течение нескольких дней.
Если через кожу просматривается пульсация, значит, кровотечение продолжается. При наружном кровотечении различают артериальный и венозный тип. При повреждении артерии алая кровь бьет фонтаном, венозное кровоизлияние представляет собой стекающую струю крови темного цвета. Опасным признаком считается цианоз (посинение) руки после кровотечения из вены.
Перелом лучевой кости руки сопровождается отсутствием двигательной функции в близлежащих суставах. Кисть может быть менять направление, которое противоречит нормальной физиологии и анатомическому строению верхней конечности. Все вышеперечисленные симптомы относятся к относительным, и могут сопровождать и другие виды травмы – вывихи и ушибы.
Проявления, являющиеся исключительными для перелома:
- патологическая подвижность в месте перелома;
- крепитация – костный хруст, который обнаруживается при пальпации;
- визуализация костных отломков под кожей или через открытую рану.
Отличительные признаки при разных видах переломах
- Смита – отклонение кисти в наружном направлении, при этом происходит одновременное смещение костей (отломок лучевой кости направлен к ладони).
- Коллеса – разгибательная травма приводит к деформации плечевого сустава, напоминающая штыкообразную форму. Травма сопровождается повреждением шиловидного отростка, а у пожилых и людей с повышенной хрупкостью костей происходит дробление в месте перелома.

Первая помощь
Оказание помощи пострадавшему начинается с этапа придания покоя поврежденной конечности. Целью иммобилизации является предотвращение дальнейшего травмирования и присоединения вторичных осложнений. Для этого травмированную руку сгибают в локтевом суставе под прямым углом, и фиксирует близко к туловищу. При этом используется платок, шарф или косыночный бандаж.
Правильная иммобилизация способствует:
- уменьшению боли;
- снижению рисков разрыва мягких тканей и кожи при закрытой травме;
- предотвращение смещения костных отломков.
Если рана открытая, необходимо накрыть раневую поверхность стерильным перевязочным материалом. При этом двигать сломанную руку запрещено. При наличии украшений на пальцах, снять их, так как отечность, распространяясь на пальцы, приведет к нарушению микроциркуляции в передавленном кольцом месте.
Чтобы снизить болевой эффект, можно принять нестероидные противовоспалительные препараты – Кетопрофен, Ибупрофен, Диклофенак. Чаще всего используются таблетированные формы, в редких случаях – инъекционное введение в мышцу.
Уменьшить выраженность отека поможет прикладывание холодного предмета, предварительно обернутого тканью. Кроме сосудосуживающего эффекта, холод притупляет чувствительность болевых рецепторов. Воздействие не должно продолжаться более чем 15 минут, в ином случае возникает переохлаждение тканей. После проведения доврачебных действий, пострадавшего доставляют к травматологу.
Уточнение диагноза
Точно установить вид перелома лучевой кости, возможно после получения результата рентгеновского исследования. Для исключения ошибки обязательным условием является получение снимка в боковой и передней проекции. Такой метод не только подтверждает разлом кости, но и уточняет вид, локализацию травмы, наличие смещения и количество костных отломков. При недостаточной результативности дополнительно назначается магнитно-резонансная томография.
Лечебные мероприятия
Врачебная тактика может отличаться в зависимости от тяжести травмы, количества осложнений, места повреждения и общего состояния пациента. Несложный перелом лучевой кости, который не сопровождается присоединением вторичных осложнений, лечится ручной репозицией. При этом закрытый способ сопоставления костных отломков контролируется рентгенографией. Для закрепления фиксирующего эффекта накладывается гипс. Длительность иммобилизации определяется доктором и составляет 1-1,5 месяца.
При переломе шиловидного отростка (Гетчинсона) в большинстве случаев применяется открытая репозиция, которая требует мастерства хирурга и длительного курса обездвиживания. В таких случаях чаще используют ортез для лучезапястного отдела, снабженный металлическими пластинами. Материал, из которого изготовлен бандаж, не вызывает аллергии, что важно для больного, который должен находиться в нем длительное время.
Хирургическое вмешательство
Оперативное лечение проводится в следующих случаях:
- смещенный перелом с образованием мелких осколков;
- повреждение головки лучевой кости с выходом из суставной впадины;
- неправильное сращение костей;
- разрыв кровеносных сосудов, мышечной ткани, нарушение иннервации.
При сломе шиловидного отростка проводится операция. Хирурги фиксируют части кости пластинами, при чрезмерном раздроблении, когда не хватает костной ткани, проводится наращивание кости.
Способы оперативного лечения:
- Чрескожная фиксация отломков металлической конструкцией (спицами) отличается малой инвазивностью. Для манипуляции требуется немного времени, что уменьшает риски осложнений после анестезии. При лечении таким способом восстановительный период длится дольше.
- Репозиция открытым способом предполагает соединение частей кости через трепанационное окно. Через разрез кость «собирается» и укрепляется скобами, после чего накладываются швы.
Во время операции для укрепления лучевой кости на время этапов сращения применяется аппарат Илизарова. Металлоконструкция остается в руке и удаляется только после полного сращения. Спицы, как и гипс, снимается только после контрольного рентгенографического исследования.
Минусом оперативного лечения являются не только увеличение длительности реабилитации после травмы, но и вероятность послеоперационных осложнений. В большей степени это касается присоединения инфекционного фактора, что вынуждает проводить профилактический курс антибиотикотерапии.
Восстановительный период
Какое время понадобится, чтобы перелом лучевой кости руки сросся, зависит от тяжести травмы, способа ее лечения, возраста пациента, состояния его иммунной системы и скорости метаболических процессов. Длительность жесткой фиксации может варьироваться от 6 недель до 2 месяцев. Если перелом без признаков смещение, на соединение отломков уходит около 6 недель, при тяжелых травмах гипсовую повязку оставляют до 2 месяцев.
В каждом случае вопрос решается индивидуально. У пациентов молодого возраста процесс регенерации идет намного быстрее, чем у лиц преклонных лет. Большую роль играет наличие хронических заболеваний эндокринного характера и болезней, вследствие которых нарушаются обменные реакции в костной ткани. Кроме того, заживление может затянуться по вине самого пациента, который снимает гипс без разрешения врача.
После операции может сохраняться болевой синдром. Если болезненность незначительная, это не является патологическим признаком. В таком случае назначаются анальгезирующие препараты – Баралгин, Кетонал. Если через несколько дней боли не прекращаются и носят интенсивный характер, появляется подозрение на начало воспалительного процесса. После чего проводится дополнительное антибактериальное лечение с одновременным приемом препаратов, улучшающих иммунитет.

Реабилитация
Восстановление функциональности травмированной конечности лежит в основе реабилитационных мероприятий, которые проводятся в трех направлениях:
- массаж;
- физиотерапия;
- лечебная физкультура.
Массажная терапия назначается курсом. Длительность одного сеанса составляет примерно четверть часа. Физическое воздействие начинается с плечевого сустава и постепенно спускается к лучезапястному сочленению. Последним массажируется место вокруг травмы и кисть. При правильном выполнении восстанавливается работа мышц, эластичность связок и достигается легкий обезболивающий эффект.
Для сокращения периода восстановления, перелом лучевой кости лечат методами физиотерапевтического воздействия:
- внедрение кальция через кожу при помощи электрических токов ;
- импульсное магнитное поле;
- УВЧ – прогревание тканей;
- ультрафиолетовое излучение.
Разработать руку после перелома поможет комплекс лечебной гимнастики, который подбирается лечащим доктором совместно с инструктором ЛФК. Первые сеансы проводятся под присмотром профессионала, который покажет правильную технику лечебных движений и научит дозировать нагрузку.
Возможные осложнения
Вторичные патологии, которые может спровоцировать перелом лучевой кости, по времени появления можно разграничить на ранние и поздние. К осложн?
