Перелом локтя видео
Чрезмыщелковый перелом плечевой кости регистрируется у пострадавших довольно редко, но признается тяжелой травмой. Он образуется во время падения вперед на вытянутые руки. Повреждение плечевой кости чаще всего возникает в детском возрасте, что связано с незрелостью костей. В нашей статье мы опишем, что представляет собой чрезмыщелковый перелом, чем он проявляется, как его лечат.
Что такое чрезмыщелковый перелом плечевой кости
Чрезмыщелковый перелом плеча – это травма, при которой повреждается плечевая кость в зоне мыщелков. Ими называются шарообразные утолщения на локтевом конце плечевой кости. Излом проходит по их поверхности и своей плоскостью располагается над эпифизом (расширенной частью кости) или проходит через него. Линия разлома чаще идет в поперечном направлении. Повреждение плечевой кости относится к группе внутрисуставных травм, при которой нарушается функция локтевого сустава. Из-за особенностей строения, перелом чаще встречается в правой конечности.
Причины и особенности травмы во взрослом и детском возрасте
Повреждение плечевой кости наступает при переразгибании или сильном сгибании. Основной причиной формирования чрезмыщелковых переломов у детей и взрослых является падение на вытянутую руку или кисть. Эту разновидность травмы считают разгибательной. При сгибательном подвиде чрезмыщелкового перелома происходит приземление на локоть при согнутой конечности. Этот подвид травмы встречается существенно реже. Основным предрасполагающим фактором для этого типа считают разряжение и истончение костной ткани в зоне мыщелков. Измененная ткань при падениях или ударах в зоне локтя легко повреждается. Отрыв фрагментов костей происходит под воздействием мышечной силы.
Причины, приводящие к разряжению костной ткани следующие:
- остеопороз;
- длительные вялотекущие воспалительные процессы в кости;
- артроз локтевого сустава;
- нарушение питания костных структур;
- гормональные изменения;
- сахарный диабет.
Чрезмыщелковые переломы плечевой кости у детей возникают в силу особенностей строения и незрелости костной ткани. Они приводят к низкой прочности костей этой зоны плеча. К чрезмыщелковым травмам у детей предрасполагают высокая подвижность и повышенная склонность к травматизму. Они чаще взрослых бегают, прыгают и падают. Для дошкольников и школьников чрезмыщелковый перелом считают типичным.
Классификация
Выделяют чрезмыщелковые травмы со смещением и без смещения.
Со смещением
Этот вид повреждений плечевой кости наиболее характерен для детского возраста. Он возникает чаще, чем излом без смещения. Мышцы, прикрепленные к отростку, обязательно растягивают отломки в разные стороны. Чрезмыщелковый перелом плечевой кости со смещением у детей возникает при падении с высоты собственного роста на немного согнутую руку в локтевом суставе или полностью выпрямленную конечность. При этом периферический отломок (он находится на наружной поверхности кости) отходит кзади и вверх, а центральный смещен вниз. Для этого вида повреждения плечевой кости типично ротационное (поворотное) смещение костных фрагментов, это бывает в 40% от всех случаев данных травм.
Эта миграция отломков реализуется тремя способами:
- При падении на плечо, направленное вперед, и предплечье, повернутое внутрь, напрягаются мышцы, поворачивающие плечевую кость кнаружи. В этом случае центральный фрагмент отходит кнутри, периферический (находящийся ближе к наружной поверхности кости) отломок оттягивается кнаружи под действием мышечной тяги.
- При падении на кисть при вывернутом кнаружи предплечье и развернутом внутрь плече будет иным. Периферический фрагмент оттягивается кнутри и, а центральный отломок поворачивается кнаружи. Это происходит благодаря сокращению мышц, разворачивающих плечо внутрь.
- При падении на кисть и одновременном нахождении предплечья в среднем положении ротационного смещения не возникает. В этом случае возможны боковые смещения отломков кнаружи или кнутри. Возможны круговые смещения в продольной и поперечной плоскости плечевой кости.
Закрытый чрезмыщелковый перелом плечевой кости со смещением формируется при падении назад с приземлением на руку, согнутую в локтевом суставе или ударе локтем о твердый предмет.
Без смещения
Чрезмыщелковая травма без смещения встречается крайне редко. Отломки не смещаются только при выраженной неразвитости мышечной системы и отсутствии силы в мышцах, способных растянуть отломки в разные стороны.
Межмыщелковый перелом плечевой кости
Эта травма встречается у людей старше пятидесяти лет. Представляет собой разновидность чрезмыщелкового излома с вертикальным компонентом. Расщепление кости происходит по Y и Т-образными линиям. При Т-образной линии образуется единый разлом. Y-образный излом состоит из двух перекрещивающихся линий. Они проходят через надмыщелковые гребни плечевой кости. Эта травма возникает при прямом ударе, который вколачивает локтевой отросток в боковую зону дистального отдела плеча.
Положением локтя определяется характер перемещения костных фрагментов. Оно может быть сгибательным и разгибательным. Чаще встречается разгибательная миграция отломков и перемещение их кзади. При воздействии мышечной тяги механизм смещения изредка имеет ротационный (поворотный) компонент. В месте разлома мыщелки плечевой кости отделяются друг от друга или от ее диафиза. Выраженность мышечного тонуса, направление и сила повреждающего механизма определяют степень расхождения костных фрагментов.
Симптомы чрезмыщелкового перелома
Проявления этой травмы возникают сразу после падения или удара. Появляется настолько острая боль, что пострадавший может потерять сознание.
Чуть позже возникают и другие симптомы:
- Болезненность в локтевой зоне значительно усиливается даже при небольшом надавливании на кожу над мыщелками.
- При падении слышится хруст ломающейся кости.
- В области локтя отмечается сильный отек подкожной клетчатки, конечность опухает. Рука в этом месте становится горячей на ощупь. Кожа в этой зоне краснеет. Затем наблюдается синюшность кожных покровов и формируется гематома.
- Изменяется анатомическая конфигурация локтевой зоны. Отмечается неестественное положение предплечья. Оно находится в несоответствии с положением плеча.
- При разгибательном изломе наблюдается видимое укорочение конечности, а при сгибательном рука выглядит удлиненной.
- Активные движения в локтевом суставе резко ограничены и болезненны. При пассивных движениях слышен хруст отломков.
При открытой травме видна зияющая рана из нее могут выглядывать костные отломки.
ВАЖНО
Часто чрезмыщелковый перелом плечевой кости сопровождается сильным кровотечением, так как зона хорошо кровоснабжается и здесь проходят крупные сосуды.
Чрезмыщелковый перелом плечевой кости у детей
Костная ткань у детей имеет строение и обмен веществ, отличающийся от взрослого человека. Кость в области мыщелков плеча у них отличается разреженной структурой и более низкой прочностью. Она уязвимее при повреждениях плечевой кости. Образованию чрезмыщелковых переломов в детском возрасте способствует дефицит белка, витаминов и микроэлементов в рационе. Вместе с тем дети более подвижны, чем взрослые. Они чаще падают на руки и получают удары локтем о твердые предметы во время игр, при беге и драках.
Этот вид повреждений плечевой кости распространен в детской популяции довольно часто. Он составляет до 15% от всех травм в этой возрастной группе. Чрезмыщелковый излом в этой локализации значительно чаще возникает в детском возрасте. Особенно часто он возникает у мальчиков в возрастном промежутке с шести до десяти лет. У детей чаще встречаются травмы закрытого типа со смещенными отломками. Они возникают из-за воздействия мышечной тяги на отломки.
ВАЖНО
Диагностировать чрезмыщелковый перелом у детей труднее, так как у них из-за усиленного кровоснабжения быстрее нарастает отек и формируется гематома в области локтевого сустава. Из-за этого сложнее пропальпировать отломки.
Диагностика
Чрезмыщелковый перелом выявляет хирург или травматолог. Он выясняет, что беспокоит пациента сейчас и расспрашивает об обстоятельствах, при которых произошла травма. Затем врач исследует пораженную область. Определяет объем возможных пассивных и активных движений при вращении в локтевом суставе, а также сгибании и разгибании. Врач оценивает присутствие деформации в локтевой зоне. Он обязан убедиться в отсутствии повреждения сосудов и нервов.
Для уточнения диагноза используются следующие диагностические процедуры:
- рентген локтевой области в боковой и прямой проекции;
- прицельная рентгенография локтевого сустава под разными углами;
- для лучшего обзора и при подозрении на повреждение связок и хрящей в зоне сустава проводят МРТ, КТ и УЗИ, с их помощью точно выявляют повреждение околосуставных тканей и суставных отростков;
- консультация невролога и сосудистого хирурга при возможных повреждениях сосудов и нервов;
- ангиография с контрастированием выполняется при подозрении на разрыв крупных сосудов.
При планируемом оперативном вмешательстве больному проводят необходимые лабораторные исследования (общие анализы крови и мочи, ЭКГ, биохимия крови, коагулограмма).
Первая помощь
Перед транспортировкой пострадавшего в травмпункт надо оказать первую помощь в необходимом объеме. Это необходимо, чтобы не усилить повреждение плечевой кости в дороге. Перед тем как начать мероприятия, надо вызвать скорую помощь.
До ее приезда надо сделать следующее:
- Когда есть подозрение, что пострадавший сломал плечевую кость, необходимо аккуратно зафиксировать руку, избегая усугубления повреждения плечевой кости. Надо сделать поддерживающую повязку из подручных материалов или воспользоваться готовой шиной. Ее накладывают, обездвиживая сразу всю руку (плечевой, локтевой, лучезапястный сустав). Перед этим под область локтевого сустава кладут мягкую ткань, сложенную в несколько слоев. Затем следует надежно примотать конечность к телу.
- Если обнаруживается в зоне повреждения рана, ее следует промыть и обработать антисептиками.
- Когда невозможно согнуть руку в локте, больного кладут и в положении лежа. Затем ее фиксируют к телу. Сустав нельзя сгибать со значительным усилием.
- Надо регулярно исследовать пульс. Если он становится слабым, с руки на некоторое время осторожно снимают повязку. Ее выпрямляют, чтобы восстановить кровообращение. Затем, когда оно восстанавливается, руку фиксируют снова.
- После этих мероприятий следует самостоятельно отвезти пострадавшего в травмпункт, если приезд скорой помощи невозможен. Надо передать больного медикам, когда она приехала.
ВАЖНО
Обезболивающие препараты надо давать пострадавшему до передачи медицинским работникам только в крайнем случае. Иначе клиническая картина будет неясной. Это усложнит постановку диагноза.
Лечение
Чрезмыщелковый перелом должен лечиться с применением комплекса мер. Сначала проводят репозицию отломков с последующей иммобилизацией. По показаниям производится хирургическая коррекция. Затем применяется медикаментозное лечение. Для восстановления функций пораженной конечности используется физиотерапия, массаж, ЛФК. Чрезмыщелковые переломы без смещения лечат амбулаторно, сложные переломы со смещением в специализированном отделении стационара.
Консервативный метод
При консервативном методе лечения проводится репозиция отломков с последующей иммобилизацией. Применяются три подхода в зависимости от разновидности повреждений надмыщелков.
Они заключаются в следующем:
- Больным с переломом без смещения отломков или минимальным смещением, не требующим вправления. Обездвиживают конечность наложением шины. Руку сгибают и подвешивают. В таком состоянии ее выдерживают две или три недели. К окончанию первой недели проводят рентген диагностику для выявления вторичного смещения фрагментов кости после снятия отека.
- Пациентам со значительным смещением костных фрагментов при нахождении плоскости перелома поперек кости для вправления отломков применяют закрытую ручную репозицию. Затем руку в согнутом положении фиксируют наложением гипсовой повязки. При этом проводится исключение поворотных, угловых и боковых смещений. Если они не будут устранены, острый конец отломка может сдвигаться в сторону локтя и травмировать близлежащие мягкие ткани. При допущении сращения костной ткани в случае ротации костных фрагментов, локтевой сустав не будет сгибаться. Репозицию проводят под наркозом.
- Больным со сложными смещениями отломков, скошенными плоскостями смещения отломков, кровотечениями, повреждениями нервов и неудачными вправлениями костных фрагментов в анамнезе проводят скелетное вытяжение. Они лечатся в стационаре. Скелетное вытяжение должно медленно нивелировать смещение. Для этого используются спицы Киршнера или скобы Маркса, которые устанавливаются в основании локтевого отростка. К ним подвешивается груз сначала массой два килограмма. Затем вес постепенно увеличивают до пяти килограмм. После на руку накладывают шину. На третий день вытяжения производят рентген контроль. Процедуру проводят две с половиной недели. После накладывают шину до полного заживления дефекта костной ткани.
Для лечения пациентов активно применяется медикаментозная терапия. Больному проводят обезболивание различными анальгетиками (Кетанов, Ксефакам, Анальгин). Используются НПВС (Мелоксикам, Лорноксикам, Диклофенак) для снятия отека. Для лучшего сращения перелома применяют витаминно-минеральные комплексы и препараты с хондроитином.
Оперативное вмешательство
При неуспешности консервативного лечения больного оперируют.
Показаниями к оперативному лечению являются:
- застарелые переломы;
- грубые ротационные смещения костных фрагментов;
- стойкие неврологические нарушения;
- значительная мышечная интерпозиция.
Выполняется открытая репозиция костных фрагментов под наркозом. При необходимости производится их укрепление металлическими конструкциями. Используется методика погружного остеосинтеза. Пластины удаляются спустя год.
Особенности лечения в детском возрасте
У ребенка сроки сращения чрезмыщелковых переломов сокращены по причине высоких регенеративных возможностей организма. Еще заживление этого повреждения у них ускоряет наличие зоны роста в месте излома. Несмотря на то, что переломы срастаются быстрее, относиться к ним надо серьезно. У детей чаще наблюдаются повреждения нервных структур с развитием стойких неврологических нарушений. При несерьезном отношении к лечению возможна инвалидизация малыша. При сложных внутрисуставных повреждениях лечение проводится в стационаре.
Реабилитация
Процесс реабилитации чрезмыщелкового перелома у детей и взрослых начинается еще в стационаре. Основная задача всех мероприятий полное восстановление двигательных функций верхней конечности и профилактировать посттравматические осложнения.
Проводятся следующие методы реабилитации:
- Физиотерапевтические процедуры улучшают кровообращение в тканях и снимают отек. Для этого используются электрофорез лекарственных средств, магнитотерапия, слабые электрические токи и наложение парафина.
- При ЛФК должна применяться дозированная нагрузка. Ее постепенно увеличивают после образования костной мозоли. Для расширения двигательного объема недопустимо применение насильственных движений. Комплекс упражнений индивидуально разрабатывается врачом реабилитологом с учетом состояния пациента. Занятия проводятся под контролем инструктора.
- Массаж сломанной конечности начинают только после образования костной мозоли. Это процедура улучшает кровоснабжение, повышает мышечный тонус, увеличивает эластичность сухожилий. Проводится не менее десяти сеансов.
Пациент должен придерживаться специального питания в период сращения костей. Необходимо повысить в рационе содержание белковых составляющих и продуктов богатых кальцием витамином Д и витаминами групп В.
Возможные осложнения
Основным негативным последствием считают ограничение двигательных функций верхней конечности в локтевом суставе.
К осложнениям этой травмы еще относят:
- сохранение выраженного болевого синдрома;
- образование ложного сустава;
- неправильное сращивание;
- внутренние пролежни мягких тканей;
- отдаленный некроз отломков;
- развитие артрогенной контрактуры;
- неврологические нарушения при поражении нервных стволов;
- посттравматический артроз в локтевом суставе.
Осложнения чрезмыщелковых переломов у детей в основном проявляются в виде различных неврологических нарушений, чаще страдает функция лучевого нерва.
ВАЖНО
Осложнения возникают в результате позднего обращения к врачу и пренебрежения его рекомендациями.
Длительность восстановительного периода
При соблюдении всех рекомендаций период реабилитации длится полтора месяца, начиная со времени снятия гипса.
Прогноз
При соблюдении всех рекомендаций лечащего врача и своевременном обращении за медицинской помощью – прогноз благоприятный. Пациенту удается восстановить полный объем движений в локтевом суставе.
При чрезмыщелковых переломах часто ограничивается объем движений в локтевом суставе. Чтобы избежать это, больной должен выполнять все предписания лечащего врача. Надо активно разрабатывать руку, для возвращения прежних функций и восстановления трудоспособности.
Èñòîðèÿ 1. Ïðî ñòðàííûõ ëàáîðàíòîâ
Âðà÷è âñå âðåìÿ ïèøóò ïðî ñòðàííûõ ïàöèåíòîâ, íî èíîãäà è ñàìè âðà÷è, è äðóãîé ïåðñîíàë áûâàþò íå ìåíåå ñòðàííûìè.
Íàïðèìåð, ðàáîòàëà ó íàñ ëàáîðàíòêîé íåäîëãî æåíùèíà À, 45 ãîäêîâ, âðîäå âçðîñëàÿ, íî ñêàíäàëüíàÿ. Ãðóáèëà ïàöèåíòîì íàïðàâî è íàëåâî, ðóãàëàñü ñ àäìèíèñòðàòîðàìè è ò.ä. Ñòî ðàç ãîâîðèëè ýòî ÷àñòíàÿ êëèíèêà, òóò òàê íåëüçÿ (äà è âîîáùå íèãäå òàê íåëüçÿ), íî íåò, âñå áåç òîëêó. Êîðî÷å, ÷åðåç ïàðó ìåñÿöåâ åå ïîïðîñèëè. Óñòðîèëàñü â äðóãóþ êëèíèêó, áþäæåòíóþ. Òàì ðàáîòàåò çíàêîìàÿ ðåíòãåíîëîã, êîòîðàÿ ãîâîðèò, ÷òî òàì òîæå ñàìîå + åùå ÷óäèò: òî âûëüåò ðåàãåíòû äëÿ ïðîÿâêè ïëåíêè è æäåò, ïîêà ïðèäóò íîâûå. Òî ñêðóòèëà ñ àïïàðàòà êàêóþ-òî ãàéêó. Òî èìèòèðóåò ïî÷å÷íûå êîëèêè. È ýòî âñå â 45 ëåò! Êîðî÷å, íå ëþáèò ðàáîòàòü.
Åùå îäèí ïàðåíü åñòü, õîðîøî, ÷òî ïðèõîäÿùèé. Çàïàøèíà îò íåãî ñòîèò ëþòûé, êàê áóäòî íå ìîåòñÿ ñîâñåì. Íàìåêàëè, çàâ ñ íèì ãîâîðèë áåñïîëåçíî.
Íó è âèøåíêà íà òîðòå æåíùèíà ëåò 37, Ñ, ýòî êîíå÷íî óíèêóì. Âçÿëè åå êàê ñîâìåñòèòåëÿ, è òóò íà÷àëîñü. Ìîæíî ÿ ïîðàíüøå óéäó, à äàâàéòå ìíå ýòî ñäåëàåì, à äàâàéòå ìíå ýòî ñäåëàåì. Òî íà÷èíàåò ïðî ñâîèõ ìóæèêîâ ðàññêàçûâàòü, òî ñîáèðàåòñÿ áåðåìåíåòü, òî îò îäíîãî ê äðóãîìó óõîäèò, òî åé êîëëåêòîðû ïèøóò ÷òî óáüþò ðåáåíêà è ïîêàçûâàåò ñìñ-êè êîðî÷å, æåñòü. Òîæå íåäîëãî ïîðàáîòàëà, ïîïðîñèëè åå, óñòðîèëàñü â áþäæåòíóþ. ×åðåç íåäåëþ ïðèõîäèò ê íàì äåëàòü ðåíòãåí øåè. ×òî, ñïðàøèâàåì, ñëó÷èëîñü? Ïîäðàëàñü ñ äðóãèì ëàáîðàíòîì. Øòà??? Çà÷åì? Ìû ïîñïîðèëè ñ íèì ïðî äîçû, êîòîðûå èçëó÷àþò àïïàðàòû.  èòîãå, òîò ëàáîðàíò ðàññêàçàë, ÷òî îíè ïðîñòî ãîâîðèëè, îíà ïñèõàíóëà , óïàëà è áèëàñü ãîëîâîé îò ïîë, ïîòîì âûáåæàëà è ñòàëà âñåì ðàññêàçûâàòü, ÷òî îí åå äóøèë. Åùå ÷óòü ïîçæå âûÿñíèëàñü, ÷òî îíà óæå ëåò 15 ñîñòîèò íà ó÷åòå â ïñèõ äèñïàíñåðå, î ÷åì óìàë÷èâàëà ïðè òðóäîóñòðîéñòâå.
Èñòîðèÿ 2. Ïðîáëåìíûå ïåðåëîìû è ëþäè, íå çíàþùèå î ïåðåëîìàõ
Åñòü äâà òèïà ëþäåé ïåðâûå áåãóò ïî êàæäîìó ïîâîäó, âòîðûå — òåðïÿò äî ïîñëåäíåãî, ïîêà íå ñòàíåò ïëîõî. È òå, è äðóãèå äîñòàâëÿþò íåìàëî õëîïîò. Ïåðâûå ïîòîìó ÷òî êàæäûé äåíü ìû ïðîâîäèì êó÷ó èññëåäîâàíèé, êîòîðûå íå íóæíû êòî-òî ñòóêíóë ïàëåö, îí äàæå íå ïîñèíåë, íî íóæíî èäòè â òðàâìó è äåëàòü ðåíòãåí. Êòî-òî çàïíóëñÿ îá êîòà, êòî-òî ùåëêàë ïàëåö è «îí ùåëêíóë êàê-òî íå òàê êàê îáû÷íî, è ÿ î÷åíü ïåðåæèâàþ». Êîðî÷å, ñëó÷àè ðàçíûå.
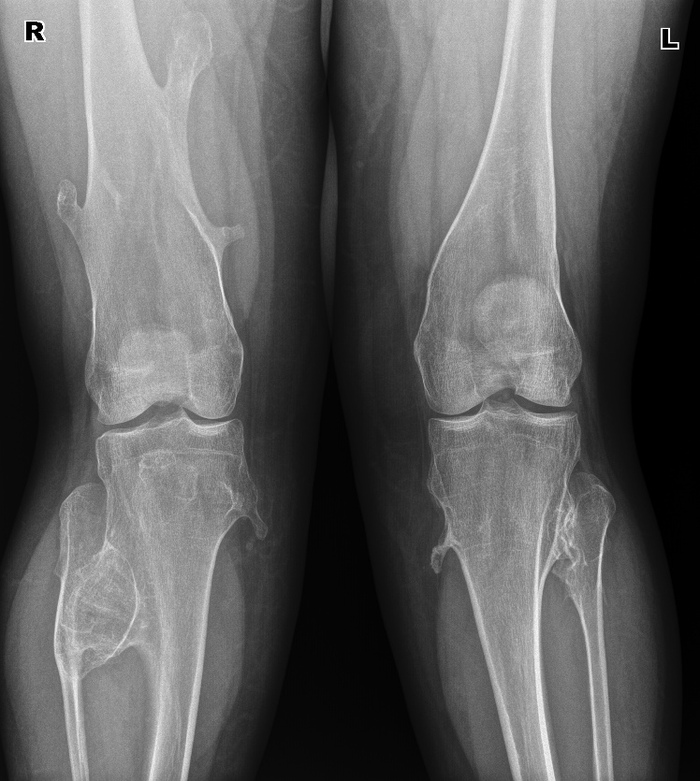
Åùå èíòåðåñíåå âòîðûå. Òåðïÿò, òåðïÿò, ïîòîì ïðèõîäÿò ñ ïîëóñðîñøèìèñÿ ïåðåëîìàìè è îïóõøèìè êîíå÷íîñòÿìè.  ïðèìåðó, â àâãóñòå áûëà æåíùèíà, êîòîðàÿ â èþíå ñëîìàëà 2 ïëþñíåâóþ êîñòü íà ïðàâîé ñòîïå, íî íå çíàëà îá ýòîì. Îïèñûâàåò òðàâìó òàê: ñòóêíóëà, ïàðó äíåé ïîáîëåëà, ïîòîì íå áîëèò. Ïîåõàëà îãîðîä òÿïàòü îïÿòü áîëèò. Äîìà ñèæó íå áîëèò. Äåëàåì åé ñíèìîê, òàì òàêàÿ êàðòèíà (ñíèìîê ïîëäíÿ èñêàë ïî ðàçíûì òåãàì â àðõèâå):
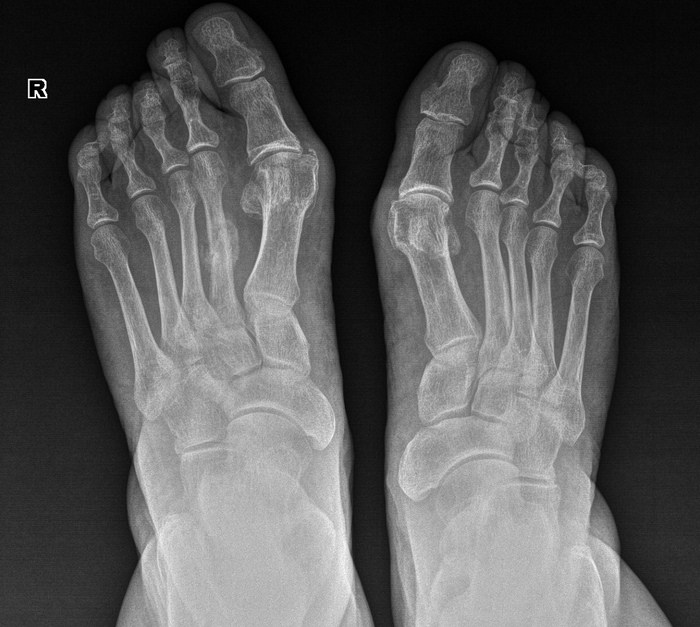
È â êîñûõ ïðîåêöèÿõ (ñêðèí ÷òîá ðÿäîì áûëè):
Âîò ýòîò êðóãëûé êîñòíûé íàðîñò ýòî ïåðèîñòàëüíàÿ ìîçîëü, ò.å. êîñòíàÿ òêàíü, êîòîðàÿ íàðàñòàåò âîêðóã ïåðåëîìà, ÷òîáû îí ñðîññÿ. Ïðè ãèïñîâîé èììîáèëèçàöèè îòëîìêè âñå âðåìÿ â îäíîì ïîëîæåíèè, êîñòíàÿ ìîçîëü î÷åíü ìàëåíüêàÿ, îáû÷íî ýíäîñòàëüíàÿ (âíóòðåííÿÿ), à çäåñü îíà îãðîìíàÿ. À âñå ïîòîìó, ÷òî êàê òîëüêî îíà íà÷èíàåò ñðàñòàòüñÿ, æåíùèíà äâèãàåò íîãîé, õîäèò, îòëîìêè äâèæóòñÿ îòíîñèòåëüíî äðóã äðóãà, è ðàñõîäÿòñÿ îïÿòü. Ìîçîëü ðàçðàñòàåòñÿ øèðå, ÷òîáû ïåðåëîì âñå-òàêè ñðîññÿ. Ïîýòîìó ìîçîëü òàêàÿ áîëüøàÿ è åñòü, ÷òî äâà ìåñÿöà ñðàñòèñü íå ìîæåò áåç ãèïñà.  ãèïñå áû ñðîñëîñü çà 3-4 íåäåëè, à òóò äàæå ïî èñòå÷åíèè 2 ìåñÿöåâ ïî÷òè âèäíà ëèíèÿ ïåðåëîìà. Íàëîæèëè ãèïñ è îòïðàâèëè.
Èñòîðèÿ 3. Ïîäðîáíåå ïðî òðåùèíû (êîòîðûõ íå áûâàåò)
Ìíîãèå ñïðàøèâàþò ïðî òðåùèíû, ïîýòîìó ðåøèë íàïèñàòü ïîäðîáíåå, ÷òîáû ðàç è íàâñåãäà ðàññòàâèòü âñå òî÷êè.  êîììåíòàõ óæå ïèñàëè, è ÿ ïîâòîðþ ñìåøíóþ ôðàçó, êîòîðóþ íàì ãîâîðèëè â óíèâåðñèòåòå «òðåùèíû áûâàþò â àíàëüíîì îòâåðñòèè, à â òðàâìàòîëîãèè ëèáî åñòü ïåðåëîì, ëèáî íåò ïåðåëîìà». Òðàâìàòîëîãè âîîáùå áåñÿòñÿ îò ñëîâà òðåùèíà.
 îáùåì, åñëè ïåðåëîì åñòü, òî îí åñòü. Ïóñòü îí âûãëÿäèò êàê òðåùèíà äëÿ îáûâàòåëÿ, ïóñòü íå âèäíî ñòóïåíüêè, ñìåùåíèÿ, à âèäíî òîëüêî ëèíèþ âñå ðàâíî íóæíî ïèñàòü â çàêëþ÷åíèå ïåðëîì òàì-òî è òàì-òî, òîãî-òî è òîãî-òî.
Èñòîðèÿ 4. Êàê ÿ àññèñòèðîâàë ãèíåêîëîãó
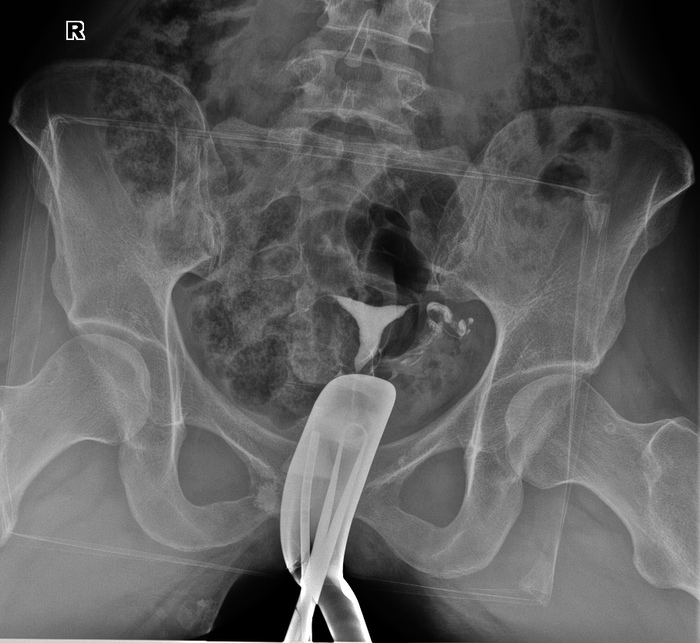
Ìåñÿöà ïîëòîðà íàçàä äåæóðþ ÿ â âîñêðåñåíüå. Ïðèõîäÿò íà èññëåäîâàíèå ãèíåêîëîã ñ ïàöèåíòêîé, êîòîðîé íåîáõîäèìî âûïîëíèòü ãèñòåðîñàëüïèíãîãðàôèþ ïîñìîòðåòü ïðîõîäèìîñòü ìàòî÷íûõ òðóá. Äëÿ ýòîãî âî âëàãàëèùå ââîäèòñÿ ñïåöèàëüíàÿ òðóáêà ñ íàêîíå÷íèêîì, ïî òðóáêå áîëüøèì øïðèöåì âëèâàåòñÿ êîíòðàñòíîå âåùåñòâî, êîòîðàÿ ïðîõîäèò ÷åðåç ìàòêó è ìàòî÷íûå òðóáû è äåëàåò èõ âèäèìûìè.
Êàê íàçëî, ìåäñåñòðà, êîòîðàÿ äîëæíà àññèñòèðîâàòü ïðè òàêèõ èññëåäîâàíèÿõ, êóäà-òî îòîøëà. Ãèíåêîëîã, õîðîøàÿ æåíùèíà ëåò 35, ãîâîðèò, ìîë, íè÷åãî ñòðàøíîãî, âàì òîëüêî ñíÿòü. Ñèæó â ñâîåé êàìîðêå, æäó êîãäà ñêàæåò äåëàòü ñíèìîê. Ñëûøó, çîâåò ìåíÿ. Ãîâîðèò, ïîìîãèòå äîêòîð, íå ìîãó ñïðàâèòüñÿ, ïîäåðæèòå èíñòðóìåíò. È äàåò ìíå â ðóêó äâå êàêèå-òî øòóêè, êîòîðûå íàõîäÿòñÿ âíóòðè ïàöèåíòêè óæå. ß âçÿë, îíà ãîâîðèò òÿíè â ðàçíûå ñòîðîíû ùàñ, ÿ áóäó â ìàòêó âñòàâëÿòü íàêîíå÷íèê. Ãîâîðèò, ïðîöåäóðà ýëåìåíòàðíàÿ, íî è-çà òîãî, ÷òî äåâóøêà-ïàöèåíòêà íå ðîæàâøàÿ åùå, è ñòîë ïðîñòî ïðÿìîé, à íå óäîáíîå ãèíåêîëîãè÷åñêîå êðåñëî, òî îäíà ñïðàâèòñÿ íå ìîæåò.
Íó îê, âçÿë, òÿíó â ñòîðîíû. Îíà ãîâîðèò òÿíè ñèëüíåå. Îê, òÿíó ñèëüíåå ñî ñëîâàìè «ÿ áîþñü ÷òî ïàöèåíòêå áóäåò áîëüíî», ãîâîðèò íå ïåðåæèâàé, ïî äðóãîìó íèêàê. Ïîñëå òðåòüåãî ðàçà «òÿíè ñèëüíåå» ÿ íàêîíåö-òî ðàñòÿíóë äî íóæíîãî óðîâíÿ è îíà ïîñòàâèëà íàêîíå÷íèê â ìàòêó. Ñäåëàëè èññëåäîâàíèå, âñå õîðîøî. Ãèíåêîëîã òàêàÿ íà ïðîùàíèå íó, ñ ïî÷èíîì âàñ, äîêòîð))
Êîìó èíòåðåñíî, ñíèìîê ïðè ãèñòåðîñàëüïèíãîãðàôèè. Êñòàòè, ñíèìîê òîé ñàìîé äåâóøêè. Óæå íåñêîëüêî ëåò íå ìîæåò çàáåðåìåíåòü, áûëà âíåìàòî÷íàÿ, ïðàâàÿ ìàòî÷íàÿ òðóáà óäàëåíà è íà åå ìåñòå êóëüòÿ. Ïðîõîäèìîñòü ëåâîé ìàòî÷íîé òðóáû ñîõðàíåíà.
Èñòîðèÿ 5. Ñíèìêè ðåäêèõ áîëåçíåé — Áîëåçíü Ýðåíôðèäà. Äðóãîå íàçâàíèå — ìíîæåñòâåííûå êîñòíî-õðÿùåâûå ýêçîñòîçû.
Íàñëåäñòâåííàÿ áîëåçíü, õàðàêòåðèçóþùàÿñÿ îáðàçîâàíèåì ìíîæåñòâåííûõ êîñòíî-õðÿùåâûõ ýêçîñòîçîâ, ñîïðîâîæäàþùèìñÿ íàðóøåíèåì ðîñòà êîñòåé è èõ äåôîðìàöèåé. Íå òî, ÷òîáû ñîâñåì óæ ðåäêîå, íî ìíå çà ãîä ðàáîòû ïîïàëîñü 1 ðàç. Äëÿ ñðàâíåíèÿ, êàê âûãëÿäÿò êîëåííûå ñóñòàâû â íîðìå:
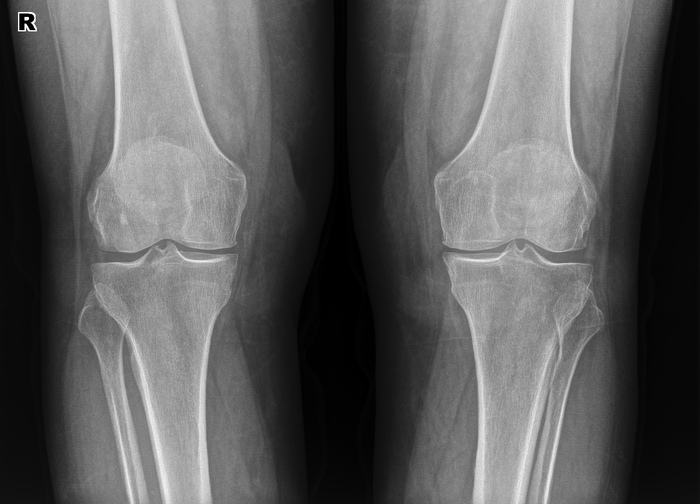
À òàê îíè âûãëÿäÿò ïðè ìíîæåñòâåííûõ ýêçîñòîçàõ:

Äåâóøêà, 28ëåò, ïî æåíñêîé ëèíèè òàêæå áûëî ó ìàìû è áàáóøêè, èíîãäà ïîáàëèâàþò, íî íå ìåøàþò æèòü è ðîæàòü äåòåé. Èíîãäà èõ óáèðàþò îïåðàòèâíûì ïóòåì, åñëè ñèëüíî áîëÿò èëè ìåøàþò. Çäåñü ïðîñòî õîäèò ðàç â íåñêîëüêî ëåò íà îáñëåäîâàíèå è âñå.
Çàñèì ïîçâîëüòå îòêëàíÿòüñÿ. Åñëè åñòü âîïðîñû ãîòîâ îòâåòèòü.
 ñëåäóþùèé ðàç íîâàÿ ïîðöèÿ èñòîðèé:
— Ñðàâíåíèå Ôëþîðîãðàôèè è Ðåíòãåíà íà êîíêðåòíîì ïðèìåðå.
— Êàìíè â ïî÷êàõ
— Îáåçûñòâèâøàÿñÿ ãåìàòîìà
— Ìåòàñòàçû ðàêà áåäðåííîé êîñòè â ëåãêèõ
— Áîíóñ ðåíòãåíîãðàôè÷åñêèå ñíèìêè ðàçíûõ ïðåäìåòîâ (ïðåäëàãàéòå âàðèàíòû èç òåõ, ÷òî åñòü ó êàæäîãî ÷åëîâåêà ïîä ðóêîé).
Источник
