Перелом лодыжки винты удаление
Удаление позиционного винта при переломе лодыжки происходит только после полной регенерации костной ткани.
Важно полностью восстановиться! 60 % пациентов после такой травмы будут инвалидами.
Используй поиск Мучает какая-то проблема? Введите в форму «Симптом» или «Название болезни» нажмите Enter и вы узнаете все лечении данной проблемы или болезни.
↑
Почему необходимо удаление
Во длительность операции врачам нужно:
- Сделать репозицию (составить отдельные части кости в единое целое).
- Провести остеосинтез – фиксация (временная) спицами или держателями кости.
- Обеспечить неподвижность стопы. Для этого выполняется замена временной фиксации на винты или пластины. Гипсовая повязка не так удобна. За месяц хождения с ней мышцы атрофируются, вены закупорятся, нарушится кровообращение и питание тканей. При введении металлической конструкции в наружную лодыжку, больной может начинать двигаться на вторые сутки после операции.
↑
Влияние на организм
Винты – инородное тело для организма. Чтобы не вызывать раздражение и воспаление, фиксаторы и крепления на них изготавливают из особых материалов. Это сплав титана и стали со химическим составом, применяющимся только в хирургии.
Находясь долго внутри голеностопного сустава, металл подвергается коррозии. Это влияет на снижение уровня рН-среды, увеличение количества титана, никеля, железа и хрома в тканях и образование воспалительных процессов.
Паспорт винта показывает, в каком количестве находятся металлы в сплаве. Учитывая это, врачи сообщат, когда лучше удалить конструкцию, чтобы коррозия металла не влияла на скорость сращивания кости.
↑
Показания для удаления
Фиксатор подлежит удалению в промежутке от 6 недели до 1 года. Если изъять его раньше, то может произойти расхождение костей и образование отломков. Время удаления определяется после рентгена.
Винт удаляется, если:
- Кости срослись правильно;
- Детали конструкции сместились, поломались;
- Началось воспаление в оперируемой зоне (гнойные выделения). Винт удаляют, чтобы начать лечение и снять воспаление;
- Недостаточная подвижность сустава. Фиксатор может ограничить амплитуду движения либо неправильно его формировать. Удаление конструкции освободит мышцы или сухожилия, и позволит им восстановиться;
- Установленный фиксатор был плохого качества. Часто такое бывает у пациентов, которым срочно провели операцию (например, после ДТП). Тогда нет времени на выбор фиксаторов и используют доступные материалы. При плановой операции, больной может выбрать нужный фиксатор, ознакомившись с показателями сплавов в паспорте и приобрести самый качественный титановый винт;
- Пациент планирует заниматься спортом. Если случится травма – старый фиксатор сломается, а при повторной операции возникнут технические трудности с установкой нового.
↑
Как происходит снятие
Часто удаление металлической конструкции из лодыжки с нарушением межберцового синдесмоза происходит на 6 неделе. Это помогает восстановлению связок, снижению риска сращивания большеберцовой с малоберцовой костью и развитию артроза. Но окончательное время снятия фиксатора устанавливается хирургом индивидуально.
Сама операция проходит в течение 1-2 часов. Сустав обезболивается с помощью блокады (лидокаин), затем фиксаторы откручиваются хирургическими плоскогубцами и накладывается косметический шов.
Установку позиционного винта называют “золотым стандартом” при лечении переломов лодыжки. А после его удаления пациенту нужно совсем немного времени на восстановление.
↑
https://gidpain.ru/perelom/udalenie-vinta-lodyzhki.html
Виды травм и их признаки
Перелом лодыжки – внутрисуставное нарушение целостности сустава, которое возникает при усиленном повороте стопы вовнутрь, опущении свода стопы, отведении ее либо к центральной оси тела, либо от нее.
При травме лодыжки необходимо действовать оперативно: оказать пострадавшему помощь, состоящую в иммобилизации ноги и доставке в клинику. Нужно узнать особенности повреждений лодыжки, чтобы не навредить человеку еще больше.
Переломы:
- Открытые. Характеризуются кровоточащими ранами, в которых наблюдаются костные осколки. Нога отекает и деформируется.
- Закрытые. Характеризуются синюшным цветом голени, отечностью и деформированием кости. Голень становится подвижной в необычных местах, принимает неестественные положения. При движении и надавливании по оси обычной нагрузки ноги возникают сильные болевые ощущения.
- Со смещением. Характеризуются неестественным положением стопы относительно центральной оси тела из-за нарушения целостности дельтовидной связки.
При переломах существует вероятность развития болевого шока как реакции на массивные повреждения конечностей с последующим их сдавливанием, что случается при дорожно-транспортных происшествиях, при падении тяжестей на ноги.
Это состояние опасно для жизни пострадавшего и требует немедленного введения обезболивающих, часто наркотического характера.
Переломы лодыжки различают по механизму травмы и локализации.
Повреждение локализуется относительно синдесмоза:
- Выше;
- Ниже;
- В пределах.
Синдесмозом называются твердые неподвижные сочленения костей, которые начинают двигаться при получении повреждений.
Если перелом находится ниже синдесмоза, то травма может быть:
- Изолированным разрывом связок (без перелома костей);
- Переломом медиальной лодыжки (внутренней части стопы, которая осуществляет повороты вовнутрь);
- Переломом стенки медиального канала лодыжки, расположенного позади медиальной лодыжки.
При повреждениях малоберцовой кости, которые локализуются на уровне синдесмоза, травма может быть:
- Изолированным переломом малоберцовой кости;
- Повреждением медиальной части малоберцовой кости, находящейся между задней и латеральной поверхности кости;
- Повреждением медиальной части малоберцовой кости и переломом задней латеральной лодыжки, выполняющей функции поворота стопы наружу.
Травмы, локализующиеся выше уровня синдесмоза:
- Простой перелом диафизарной части малой берцовой кости;
- Перелом диафизарной части малой берцовой кости с осколками;
- Перелом малой берцовой кости в проксимальном отделе.
Перелом лодыжки по направлению бывает:
- Пронационный. Причиной появления служит подворачивание стопы от центральной оси тела.
- Супинационный. Причиной появления служит подворачивание стопы к центральной оси тела.
- Ротационный. Причиной появления служит проворачивание голени по оси при фиксации положения стопы.
При любом типе перелома появляется отечность из-за повреждения капилляров, которые в здоровом состоянии обеспечивают обмен жидкостью между кровью и тканями. При нарушениях жидкость продолжает поступать в травмированные ткани, но выйти из них не в состоянии.
При пальпации отечные зоны продавливаются, остаются ямки в местах нажатия, которые постепенно возвращаются в исходное состояние. Хруст слышно в момент получения травмы, при пальпации.
Есть:
- Двухлодыжечный перелом. Под данным термином понимают повреждения обеих лодыжек.
- Трехлодыжечный перелом. Характеризуется повреждениями медиальной и латеральной лодыжки, задней части большеберцовой кости.
В обоих случаях повреждается дельтовидная связка.
Независимо от типа повреждения лодыжки пострадавший чувствует боль, степень болезненности меняется в зависимости от сложности травмы. Наиболее болезненный – перелом с вывихом. Болевые ощущения появляется при получении повреждения, но при стрессе и адреналине болевой синдром может отсрочиться.
↑
Сроки больничного
Срок больничного зависит от вида повреждения сустава и полученных осложнений. Веские основания позволяют врачам продлить бюллетень до 10 месяцев. Смещение кости влияет на длительность выздоровления.
Вид | Без смещения кости (в днях) | Со смещением кости (в днях) |
| Закрытый перелом медиальной лодыжки | 40-45 | 60-65 |
| Закрытый перелом латеральной лодыжки | 40-45 | 65-75 |
| Закрытый двухлодыжечный перелом | 70-80 | 100-115 |
| Закрытый трехлодыжечный перелом | 100-110 | 120-160 |
| Открытый двухлодыжечный перелом | 105-120 | 120-160 |
Данные сроки установлены законами РФ. При обращении в больницу пострадавшему выдается бюллетень на срок до 10 дней. Это время дается на постановку диагноза, уточнение сроков лечения и реабилитации после перелома лодыжки, на оформление больничного листа.
Максимальный срок больничного – 120 дней. Затем, если нет возможности вернуться на рабочее место, выдвигается вопрос о продлении больничного листа еще на 120 дней медико-социальной экспертной комиссией. Если в течение всего этого времени улучшения не произошло, оформляется временная инвалидность.
Больничный лист продлевается на время, необходимое чтобы добраться до своего рабочего места, если лечение происходило в других городах.
↑
Оперативное вмешательство
Консервативное лечение назначается при наличии у пациента закрытого перелома без смещения и без осколков. Иначе требуется операция.
Если необходим внутрикостный остеосинтез, то хирург использует стержни, для накостного – пластины, прикрепляемые винтами, а чрескостный выполняется введением спиц и винтов. Операция проводится направляющим аппаратом, снабженным тонкими спицами, который травмирует кожу в местах введения.
В остальных случаях требуется сделать надрез, что несет большой риск для пациента. Вид операции включает собой значительные потери крови, риск неправильно выбранной анестезии и инфицирование открытой раны.
Перед проведением операции травматолог назначает рентгенографию или МРТ для определения степени повреждения кости и близлежащих тканей. Снимок покажет, в каком месте перелом и что потребуется для его лечения.
При операции на латеральной лодыжке хирург делает разрез на внешней части голеностопного сустава. Специалист обеспечивает доступ к кости, удаляя сгустки крови, а затем сопоставляет костные осколки для закрепления их пластинами и винтами.
При операции на медиальной лодыжке делается хирургический разрез на внутренней части голени для удаления мелких костных отломков и сгустков крови. Вторым этапом следует фиксация осколков кости введением спиц и винтов.
Если дельтовидная связка не повреждена, а вилка сохраняет анатомически правильное положение, то хирург производит операцию на вправление медиальной, а затем латеральной лодыжки. Последовательность необходима, последняя имеет большие размеры.
Если вилка неправильно расположена, то выполняется остеосинтез медиальной лодыжки, проводится хирургический разрез вдоль малой берцовой кости, на которых проводится остеосинтез. Конечным этапом операции будет наложение гипса.
Фиксаторы будут удалены через полгода после операции, если в этом существует необходимость. Фиксаторы выполняют из титана или медицинского сплава, а потому не будут окисляться с течением времени.
Источник
Ìóæ÷èíó ñ ïåðåëîìîì ðóêè â áîëüíèöå Êàìåíñêà ïðîîïåðèðîâàë ìåäèê èç Òàäæèêèñòàíà. Óñòðàíÿòü ïîñëåäñòâèÿ ïðèøëîñü â Åêàòåðèíáóðãå…
Ïðèåçæèé èç Òàäæèêèñòàíà âðà÷ ñäåëàë îïåðàöèþ 38-ëåòíåìó æèòåëþ Êàìåíñêà-Óðàëüñêîãî Áîðèñó, â ïðîøëîì øòàíãèñòó. Ïîñëå òàêîãî ìåäèöèíñêîãî âìåøàòåëüñòâà ìóæ÷èíà äàæå øíóðêè çàâÿçàòü ñàìîñòîÿòåëüíî íå ìîæåò. Òåïåðü Áîðèñó, îòöó òðîèõ äåòåé ïðèøëîñü âðåìåííî çàêðûòü ñâîé áèçíåñ.
Ýòî óæå äàëåêî íå ïåðâàÿ ïîäîáíàÿ èñòîðèÿ â áîëüíèöå ¹2 Êàìåíñêà-Óðàëüñêîãî . Ó ìóæ÷èíû òåïåðü ëåâàÿ ðóêà òàì, ãäå çàïÿñòüå, ôàêòè÷åñêè íå äâèãàåòñÿ.
Ýòà èñòîðèÿ íà÷àëàñü ãîä íàçàä, êîãäà ëåòîì Áîðèñ óïàë ñ êðûøè ãàðàæà, êîòîðóþ îí ðåìîíòèðîâàë, ïðèìåðíî ñ óðîâíÿ âòîðîãî ýòàæà. Íà «ñêîðîé» åãî óâåçëè â áîëüíèöó, ãäå äèàãíîñòèðîâàëè îòêðûòûé ïåðåëîì è âûâèõ, îòïðàâèëè íà îïåðàòèâíóþ îïåðàöèþ.
— «Íàäî áûëî â Åêàòåðèíáóðã åãî ñðàçó âåçòè, ÿ ïðîñèëà íàïðàâëåíèå, íî ìåíÿ ïðåäóïðåäèëè, ÷òî ìîæåò áûòü áîëüøàÿ ïîòåðÿ êðîâè, ÿ ïîáîÿëàñü, ÷òî íå äîâåçó. Îïåðàöèþ ïðîâîäèë âðà÷ Õàëèëîâ âðîäå áû. È, âèäèìî, ñäåëàë âñ¸ êàê óìåë. Òàê è ñêàçàë íàì ïîòîì. Ïîñëå îïåðàöèè ìû ìèíóò 15 ñ íèì ïûòàëèñü ðàçãîâàðèâàòü. Ïî-ðóññêè îí ãîâîðèë ïëîõî, ñ ñèëüíûì àêöåíòîì. Îí íàì ñàì ðàññêàçàë, ÷òî îí âñåãî äâå íåäåëè êàê ïðèåõàë â Ðîññèþ èç Òàäæèêèñòàíà. Ëè÷íî ÿ â äèàëîãå íè÷åãî íå ïîíÿëà. Ïîñëå îïåðàöèè ìû ïðîñèëè ó íèõ ðåíòãåíîâñêèå ñíèìêè, õîòåëà ñúåçäèòü ñ íèìè â Åêàòåðèíáóðã, ïîêàçàòü âðà÷àì. Íàñ îòñûëàëè òî ê îäíîìó âðà÷ó, òî ê äðóãîìó. Ïîòîì îêàçàëîñü, ÷òî ðåíòãåíà ïîñëå îïåðàöèè âîîáùå íå áûëî» — ðàññêàçàëà æåíà ïîñòðàäàâøåãî.
Ïîñëå íàñòîÿòåëüíîãî òðåáîâàíèÿ, Áîðèñà âñå æå íàïðàâèëè íà ðåíòãåíîâñêèé ñíèìîê. Ìåäèêè, ïîñìîòðåâ ðåçóëüòàò, çàÿâèëè, ÷òî «âñå õîðîøî».
×åðåç íåñêîëüêî äíåé ïîñëå îïåðàöèè ïîñòðàäàâøåãî âûïèñàëè è ðåêîìåíäîâàëè íàáëþäàòüñÿ â òðàâìïóíêòå äåëàòü òàì ïåðåâÿçêè, óáðàòü âñòàâëåííûå ñïèöû.
Ïðèìåðíî â ýòî æå âðåìÿ íà÷àëîñü óõóäøåíèå. Ó ìóæ÷èíû ïåðåñòàëè ãíóòüñÿ ïàëüöû, ðóêó ïîäíÿòü áûëî íåâîçìîæíî. Áîðèñ òåðïåë ìîë÷à. Âñêîðå ñòàë òåðÿòü ñîçíàíèå. Òåì âðåìåíåì âî âðåìÿ î÷åðåäíîé ïåðåâÿçêè ìåäèêè ñêàçàëè, ÷òî ïðèõîäèòü ïàöèåíòó áîëüøå íå íàäî ìåíÿòü áèíòû ìîæíî ñàìîñòîÿòåëüíî. À îò ãîëîâîêðóæåíèé, ïðèâîäÿùèõ ê îáìîðîêàì, ðåêîìåíäîâàëè ìàçü «Íàéç», êîòîðîé ñîâåòîâàëè è ðóêó íàòèðàòü.
Âñêîðå ìóæ÷èíà ðåøèë îáðàòèòüñÿ â æåëåçíîäîðîæíóþ ïîëèêëèíèêó íà ñòàíöèè «Êàìåíñê-Óðàëüñêèé». Íåâðîëîã, îñìîòðåâ åãî, íàçíà÷èëà ñîñóäîðàñøèðÿþùèå ïðåïàðàòû.
— Îáìîðîêè ïðîøëè, íî ñàìà ðóêà íåäåëè ÷åðåç òðè íà÷àëà ïî÷åìó-òî ÷åðíåòü è óñûõàòü, — Áîðèñ ñ æåíîé ðåøèëè ïîåõàòü â 41-þ áîëüíèöó Åêàòåðèíáóðãà íà ïëàòíûé ïðè¸ì.
 Åêàòåðèíáóðãå ïîñëå îáñëåäîâàíèÿ âûÿñíèëîñü, ÷òî Áîðèñó «çàáûëè» âïðàâèòü âûâèõ è íåïðàâèëüíî çàôèêñèðîâàëè ïåðåëîì êîñòè. Ôèêñàöèÿ ñïèö áûëà òàêàÿ, ÷òî ïðåïÿòñòâîâàëà óñòðàíåíèþ ýòîãî âûâèõà.
À ïîñêîëüêó êðàé âñòàâëåííîé â ðóêó ñïèöû íàõîäèëñÿ îêîëî ñîñóäèñòî-íåðâíîãî ïó÷êà, òîò ïîñòîÿííî óãíåòàëñÿ. Ñóïðóãîâ íàïðàâèëè â åêàòåðèíáóðãñêóþ áîëüíèöó ¹ 24 è çäåñü-òî âðà÷àì ïðèøëîñü â áóêâàëüíîì ñìûñëå ïåðåäåëûâàòü òî, ÷òî ñäåëàëè â Êàìåíñêå-Óðàëüñêîì.
Ïîñëå ýòîé îïåðàöèè íà ðóêó Áîðèñó óñòàíîâèëè àïïàðàò Èëèçàðîâà, îòìåòèâ, ÷òî, ïî èõ îùóùåíèÿì, â Êàìåíñêå-Óðàëüñêîì îïåðèðîâàë ìóæ÷èíó ïåðâûé âñòðå÷íûé. Òàêæå åìó ñêàçàëè, ÷òî îòíûíå ïîëíîñòüþ çàïÿñòüå ãíóòüñÿ íå áóäåò ðóêà áóäåò ïîíåìíîãó ñîõíóòü.
Ïðè ýòîì ìóæ÷èíà óäèâëÿåòñÿ: è â Êàìåíñêå, è â Åêàòåðèíáóðãå ìåäïîìîùü åìó îêàçûâàëè áåñïëàòíî, íî ðàçíèöà ïðè ýòîì î÷åâèäíà! Ñóäèòå ñàìè, âîò ÷òî ðàññêàçàë æóðíàëèñòàì Áîðèñ:
—  êàìåíñêîé áîëüíèöå ó ìåíÿ ïîñëå îïåðàöèè íî÷üþ íà÷àëîñü êðîâîòå÷åíèå, âûøåë â êîðèäîð íèêîãî, ÷óâñòâóþ, ñîçíàíèå òåðÿþ, çâîíþ æåíå: «Âûçîâè ñêîðóþ â áîëüíèöó!» Àáñóðä, êîíå÷íî, «âûçîâè ñêîðóþ â áîëüíèöó», íî ìíå òîãäà ñîâñåì ïëîõî ñòàëî Êòî-òî èç áîëüíûõ íà êîñòûëÿõ äîòÿíóë òîãäà äî âðà÷à, ðàçáóäèë åãî, ìíå ïîäøèëè ñóõîæèëèå, îñòàíîâèëè êðîâîòå÷åíèå. À ñàíèòàðêà êðè÷àëà óòðîì, âûãîâàðèâàëà çà òî, ÷òî êðîâüþ ïîë çàëèë: «Åù¸ ðàç, ãîâîðèò, ïîâòîðèòñÿ, âûãîíþ èç áîëüíèöû, íàäî áûëî â êðîâàòè ëåæàòü ñ êðîâîòå÷åíèåì, îòêà÷àëè áû óæå, íàâåðíî!» Âû çíàåòå, ÿ íå çëþñü ëè÷íî íà ýòîãî òàäæèêñêîãî âðà÷à, êîòîðûé òàêîå ñäåëàë. Îí äîáðîæåëàòåëüíûé, âíèìàòåëüíûé. Ìîæåò, äàæå õèðóðã õîðîøèé, ïðîñòî äàííàÿ îïåðàöèÿ íå åãî ïðîôèëü, âåäü ýòî õèðóðãè-îðòîïåäû äîëæíû áûëè äåëàòü. Ìåíÿ áîëüøå âîçìóùàåò, ÷òî âñå õèðóðãè â îòäåëåíèè âèäåëè ðåíòãåíîâñêèå ñíèìêè ÷åðåç íåñêîëüêî äíåé ïîñëå îïåðàöèè è íàâåðíÿêà çàìåòèëè, ÷òî è âûâèõ íå âïðàâèëè, è ïåðåëîì íå òàê çàôèêñèðîâàí, ïî÷åìó îíè âñå ïðîìîë÷àëè?!
Èçâåñòíî, ÷òî ñóïðóãè ïîäàëè èñê â ñóä íà êàìåíñêóþ áîëüíèöó.  ÷åòâåðã íà ìèíóâøåé íåäåëå ñîñòîÿëîñü ïåðâîå ñëóøàíèå ïî äåëó. Ïðè ýòîì â ìåäèöèíñêîé ó÷ðåæäåíèè Êàìåíñêà-Óðàëüñêîãî êîììåíòàðèè äî îêîí÷àíèÿ ñóäåáíûõ ðàçáèðàòåëüñòâ ðåøèëè íå äàâàòü…
https://www.ku66.ru/news/muzhchinu_s_perelomom_ruki_v_bolnice_kamenska_prooperiroval_medik_iz_tadzhikistana_ustranjat_posledstvija_prishlos_v_ekaterinburge/2018-06-18-33546
Источник
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Конев В.А.
1
Парфеев Д.Г.
1
Гаврилов О.Н.
1
1 ФГБУ «Российский научно-исследовательский институт травматологии и ортопедии им. Р.Р. Вредена» Минздрава России
Проблема удаления металлических имплантатов в настоящий момент уделяется недостаточное внимание, хотя это одно из самых частых оперативных вмешательств в мире. Подчас удаление металлоконструкций превосходит по травматичности и длительности их установку. Остеосинтез лодыжек является одним из наиболее частых оперативных вмешательств в травматологии. Сроки удаления позиционных винтов четко не обозначены, что зачастую приводит к его деструкции и дополнительной травматизации в области межберцового синдесмоза. Приемы и методы сложного удаления металлоконструкций недостаточно освещены. Нами предложен способ малоинвазивного удаления сломанного винта с помощью полой фрезы с формированием отверстия на противоположной стороне относительно введения винта. Ориентиром для ферзевого отверстия послужила спица Киршнера проведенная параллельно винту во всех плоскостях. Выкручивание винта осуществляется полой трубкой соответствующего винту диаметра с внутренней нарезкой или зажимами. Предлагаемый способ удаления позиционного винта, позволяет упростить оперативное вмешательство. Возможностям снижения травматичности удаления металлоконструкций посвящено наше сообщение.
перелом лодыжек
разрыв синдесмоза
сломанный винт
остеосинтез
разрушение позиционного винта.
1. Hamid N., Loeffler B.J., Braddy W., Kellam J.F., Cohen B.E., Bosse M.J. Outcome after fixation of ankle fractures with an injury to the syndesmosis: the effect of the syndesmosis screw // J. Bone Joint Surg. Br. 2009. Aug.; 91(8), pp.1069-1073.
2. Lehtonen H., Jarvinen T.L.N., Honkonen S., Nyman M., Vihtonen K., Jarvinen M. Use of a сast сompared with afunctional ankle brace after operative treatment of an ankle fracture // J. Bone Joint Surg. Am 2003. Feb.; 85(2), pp. 205–211.
3. Wiss D.A. Master techniques in orthopaedic surgery. – Lippincot Williams & Wilkins, 2006. – 795 p.
4. Омельченко Т.Н. Переломы лодыжек и быстропрогрессирующий остеоартроз голеностопного сустава: профилактика и лечение / Т.Н. Омельченко // Ортопедия, травматология и протезирование. – 2013. – № 4. – С. 35–40.
5. Особенности повреждения дистального межберцового синдесмоза у больных с пронационными переломами голеностопного сустава / Н.Ф. Фомин [и др.] // Травматология и ортопедия России. – 2010. – № 2. – C.22-26.
6. Корнилов Н.В. Общие вопросы травматологии и ортопедии: руководство по травматологии и ортопедии / Н.В. Корнилов, Э.Г. Грязнухин. – 2006. – C. 470-472.
7. Павлов Д.В. Клинико-биомеханическая оценка статико-динамических показателей после эндопротезирования голеностопного сустава / Д.В. Павлов, O.B. Воробьева // Вопросы травматологии и ортопедии. – 2012. – № 3. – С.7–11.
8. Manjoo A., Sanders D.W., Tieszer C., MacLeod M.D. Functional and radiographic results of patients with syndesmotic screw fixation: implications for screw removal // J. Orthop. Trauma. 2010. Jan.; 24(1), pp. 2-6.
9. Segal A.D., Shofer J., Hahn M.E. Functional limitations associated with end-stage ankle arthritis // J. Bone Joint Surg. Am 2012. May; 94(9), pp. 777–783.
10. Сравнительный анализ результатов лечения пострадавших с переломами дистального метаэпифиза большеберцовой кости типов ВИС / В.В. Хоминец [и др.] // Травматология и ортопедия России. – 2017. – № 3. – C.69-79.
11. Агаджанян В.В. Политравма: руководство для вузов / В.В. Агаджанян, А.А. Пронских, И.М. Устьянцева, А.Х. Агаларян. – Новосибирск: Наука, 2003. – 493 с.
12. Boyle M.J., Gao R., Frampton C.M., Coleman B. Removal of the syndesmotic screw after the surgical treatment of a fracture of the ankle in adult patients does not affect one-year outcomes: a randomised controlled trial // Bone Joint J. 2014 Dec.; 96-B(12), pp. 1699-705.
13. Wagoner M.R., Creech C.L., Nolan C.K., Meyr A.J. Pictorial Review and Basic Principles of Foot and Ankle Hardware Extraction // Foot Ankle Spec. 2015 Aug.; 8(4), pp. 305-13.
14. Шестерня Н.А. Повреждения в зоне голеностопного сустава: атлас / Н.А. Шестерня, С.В. Иванников, А.Ф. Лазарев, А.К. Морозов. – М.: БИНОМ, 2015. – 242 с.
15. Schepers T., Van Lieshout E.M., de Vries M.R., Van der Elst M. Complications of syndesmotic screw removal // Foot Ankle Int. 2011 Nov.; 32(11), pp. 1040-1044.
Переломы лодыжек в структуре травм опорно-двигательного аппарата занимают одно из ведущих мест. Это связано с частотой встречаемости и по значимости их анатомо-функциональных последствий. Частота встречаемости составляет существенную долю переломов, это порядка 174 перелома на 100 000 человек, что в структуре всех переломов достигает 9 %. Средний возраст, в котором возникают такие переломы, составляет около 45,9 года, что в 60–70 % случаях встречаются у лиц трудоспособного возраста [1, 2]. Внутри и околосуставные переломы дистального отдела костей голени составляют около 1 % среди переломов всех локализаций и до 9 % среди всех переломов большеберцовой кости [3]. Предложено большое разнообразие методов как консервативного, так и хирургического лечения данной группы пациентов, при этом количество неудовлетворительных результатов составляет существенную долю 7–38 % [4, 5]. До 40 % неудовлетворительных результатов лечения наблюдается при тяжелых пронационных переломах лодыжек [6]. В 60 % случаев после таких травм голеностопного сустава развивается артроз [7-9]. Инвалидизация пациентов при данной патологии вирирует в широких пределах и достигает от 8,8 до 46 % [4, 10]. Самая высокая инвалидизация наблюдается при переломах лодыжек с повреждением дистального межберцового синдесмоза – 61 % [6]. Омельченко Т.Н. в своей работе указывает, что при консервативном лечении переломов лодыжек без смещения отломков, а также с незначительным смещением (1–2 мм), у 12–17 % больных происходит быстрое развитие посттравматического остеоартроза [4]. Большинство переломов лодыжек сопровождается повреждением дистального межберцового синдесмоза. В настоящее время проведение синдесмозного винта является «золотым стандартом» при лечении повреждения дистального межберцового синдесмоза [11]. Сроки удаления фиксирующих винтов варьируют у разных авторов от восьми недель до года [12,13]. Раннее удаление позиционного синдесмозного винта может приводить к рецидиву диастаза. Помимо этого, несвоевременное удаление позиционного винта, которое предусматривается технологией остеосинтеза, может привести к его перелому [14]. В исследовании Schepers T 2011 наблюдалось до 22 % осложнений при удалении позиционного винта [15]. Рад авторов не поддерживают удаление неповрежденных или сломанных синдесмозных винтов. По их мнению, пациенты со сломанным синдесмозным винтом демонстрируют лучший клинический результат в послеоперационном периоде [1].
Проблема ведения больных с переломами лодыжек в послеоперационном периоде окончательно не решена. Вопрос о силе нагрузки, а также гипсовой иммобилизации в послеоперационном периоде по-прежнему актуален. Ранняя нагрузка опасна по причине возможного расхождения отломков и прочих причин, таких как миграция металлоконструкции, способных привести к неудовлетворительному результату. По данным литературы недостаточно освещен вопрос о необходимости, а также сроках удаления синдесмозного винта. Зачастую, мы сталкиваемся с проблемой сломанного синдесмозного винта, а именно – трудностью его удаления. В связи с этим проблема требует дальнейшего изучения. Мы предлагаем малотравматичный способ удаления позиционного винта.
Цель
Используя известные инструменты (полая фреза), снизить травматичность операции по удалении сломанного позиционного винта.
Материалы и методы
Методика выполнения малотравматичного удаления сломанного винта опробована на базе РНИИТО им. Р.Р. Вредена. Всего прооперировано 5 пациентов. У всех пациентов был диагностирован перелом синдесмозного винта. Средний возраст пациентов составил 48 лет. Все пациенты на дооперационном этапе обследованы и подготовлены к операции по общепринятой методике. Поле операции всем больным выполнены рентгенограммы оперированной конечности.
Клинический пример 1
Больной А. 45 лет, поступил в отделение с диагнозом сросшийся перелом латеральной лодыжки и полным разрывом дистального межберцового синдесмоза, перелом позиционного винта. Срок с момента операции 1 год (рис.1). Больная обратилась с жалобами на боли в области нижней трети голени, возникающими при ходьбе. Было принято решение об удалении всей металлоконструкции.

Рис. 1. Рентгенограммы правого голеностопного сустава. Визуализируется сломанный синдесмозный винт в двух стандартных проекциях
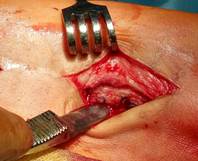
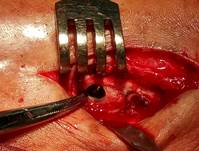
Техника операции. В операционной, по общепринятой методике анестезии и антисептической обработки кожи, первым этапом выполнено удаление пластины и винтов. Далее визуализировано отверстие в кортикальной пластинке латеральной лодыжки в проекции позиционного винта (рис. 2А). При помощи полой фрезы выполнено рассверливание кости вокруг винта (рис. 2Б), далее винт визуализирован (рис 2В) и удален (рис. 2Г).
 А
А 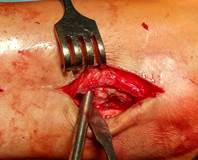 Б
Б
 В
В 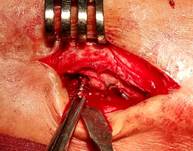 Г
Г
Рис. 2. Этапы оперативного вмешательства при удалении сломанного винта, расположенного в латеральной лодыжке. 2А – визуализация отверстия в кортикальной кости, 2Б – фрезерование полой фрезой вокруг винта, 2В – визуализация винта внутри кости, 2Г – удаление винта
Далее мы приступили к основной проблеме хирургического удаления сломанного синдесмозного винта. Основной идеей являлось сведение к минимуму наносимой оперативной травме при поиске и удалении глубоко лежащего в кости винта.
Ключевые этапы оперативного вмешательства
Направляющая спица (Киршнера) проводится через обе берцовые кости рядом с позиционным винтом. Важно лоцировать остриём спицы торец резьбовой части позиционного винта. В этом случае траектория направляющей спицы максимально совпадает во всех плоскостях с положением фрагмента позиционного винта (рис. 3А). Через фрзевое отверстие проведена спица Киршнера с выколом на противоположную сторону (рис. 3Б). Мягкие ткани рассекаются в месте выхода направляющей спицы через большеберцовую кость. Следующий этап напоминает технику, исполняемую при блокировании интрамедуллярного стержня методом «свободной руки». Важно! Наружной ротацией голени необходимо достичь правильного круглого изображения фрагмента позиционного винта при рентгеноскопии (ЭОП_-контролировании). Место выхода спицы должно (в идеальном варианте) быть максимально приближенным с проекцией острия фрагмента винта на большеберцовой кости (рис. 3В,3Г).
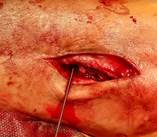 А
А 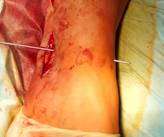 Б
Б
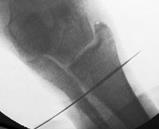 В
В 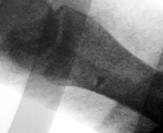 Г
Г
Рис. 3. Этапы оперативного вмешательства при удалении сломанного винта, расположенного в большеберцовой кости. 3А – введение направляющей спицы, 3Б – выход спицы на медиальной поверхности голени, 3В – рентгенограммы полученные на ЭОП, во время проведения направляющей спицы прямая проекция, 3Г – рентгенограмма в боковой проекции. В обеих проекциях проведение направляющей спицы выполнено должным образом
Полой фрезой (мы используем фрезу диаметром 5 мм), надетой по направляющей спице, высверливается кортикальный слой большеберцовой кости, после чего не составляет никаких технических трудностей визуализировать и удалить фрагмент позиционного винта любыми приёмами (рис.4 А-В).
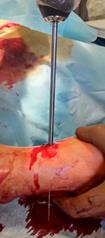 А
А 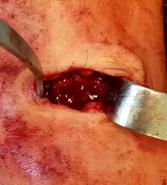 Б
Б 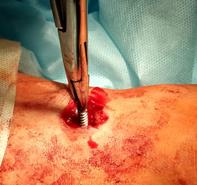 В
В
Рис. 4. Этапы оперативного вмешательства при удалении сломанного винта, расположенного в большеберцовой кости. 4А – рассверливание полой фрезой подлежащей к винту кости по направляющей спице, 4Б – визуализация винта, 4В – захват и удаление сломанного синдесмозного винта
Результаты и их обсуждение
По данным литературы нет единого мнения касательно сроков удаления и тактики в отношении сломанных синдесмозных винтов. По нашему мнению, проблема сломанного синдесмозного винта напрямую связана со сроками его удаления, а также с физической активностью пациента и его массой тела. Трудности удаления сломанных синдесмозных винтов актуальны для многих травматологов. При возникновении такого специфического осложнения, мы предлагаем малотравматичный способ удаления позиционного винта. Традиционное удаление сломанного позиционного винта подразумевает доступ к винту со стороны его установки. В отношении сломанного позиционного винта такой доступ возможен только путем нанесения большей оперативной травмы, так как для визуализации латеральной поверхности большеберцовой кости необходимо выполнение расширенной трепанации или остеотомии малоберцовой кости. Вскрытие и ревизия межберцового пространства может сопровождаться увеличением рисков осложнений (повреждение сосудов, перелом малоберцовой кости, дополнительное повреждение синдесмоза). Предложенная нами последовательность хирургических приемов заключается в формировании трепанационного отверстия большеберцовой кости со стороны противоположной стороне введения винта (медиальной). Медиальный доступ в дистальной трети голени осуществляется через мягкие ткани, которые на данном уровне представлен кожей и минимальной толщиной подкожной клетчатки. Таким образом, данный доступ малотравматичен. Ориентиром для формирования трепанационного отверстия является проведенная параллельно и максимально близко к винту спица Киршнера, по которой полой фрезой формируется отверстие. Выкручивание винта осуществляется полой трубкой соответствующего винту диаметра с внутренней нарезкой или зажимами.
Выводы
Данный способ удаления с контрлатеральной стороны применим для всех сломанных винтов, если травматичность при данной методике ниже, чем при стандартной. Высверливание винтов полой фрезой по направляющей спице позволяет избежать дополнительной травматизации внутренней поверхности наружной лодыжки и поверхности вырезки большеберцовой кости на уровне межберцового синдесмоза, что может привести в последующем к прогрессированию деформирующего артроза голеностопного сустава или развитию межберцового синостоза, которые достоверно ухудшают отдаленные результаты лечения.
Библиографическая ссылка
Конев В.А., Парфеев Д.Г., Гаврилов О.Н. ПЕРЕЛОМ ПОЗИЦИОННОГО ВИНТА – СПЕЦИФИЧЕСКОЕ ОСЛОЖНЕНИЕ ОСТЕОСИНТЕЗА ЛОДЫЖЕК И СПОСОБ ЕГО РЕШЕНИЯ // Современные проблемы науки и образования. – 2017. – № 6.;
URL: https://science-education.ru/ru/article/view?id=27317 (дата обращения: 02.06.2020).

Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
