Перелом лодыжки позиционный винт сломался
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Конев В.А.
1
Парфеев Д.Г.
1
Гаврилов О.Н.
1
1 ФГБУ «Российский научно-исследовательский институт травматологии и ортопедии им. Р.Р. Вредена» Минздрава России
Проблема удаления металлических имплантатов в настоящий момент уделяется недостаточное внимание, хотя это одно из самых частых оперативных вмешательств в мире. Подчас удаление металлоконструкций превосходит по травматичности и длительности их установку. Остеосинтез лодыжек является одним из наиболее частых оперативных вмешательств в травматологии. Сроки удаления позиционных винтов четко не обозначены, что зачастую приводит к его деструкции и дополнительной травматизации в области межберцового синдесмоза. Приемы и методы сложного удаления металлоконструкций недостаточно освещены. Нами предложен способ малоинвазивного удаления сломанного винта с помощью полой фрезы с формированием отверстия на противоположной стороне относительно введения винта. Ориентиром для ферзевого отверстия послужила спица Киршнера проведенная параллельно винту во всех плоскостях. Выкручивание винта осуществляется полой трубкой соответствующего винту диаметра с внутренней нарезкой или зажимами. Предлагаемый способ удаления позиционного винта, позволяет упростить оперативное вмешательство. Возможностям снижения травматичности удаления металлоконструкций посвящено наше сообщение.
перелом лодыжек
разрыв синдесмоза
сломанный винт
остеосинтез
разрушение позиционного винта.
1. Hamid N., Loeffler B.J., Braddy W., Kellam J.F., Cohen B.E., Bosse M.J. Outcome after fixation of ankle fractures with an injury to the syndesmosis: the effect of the syndesmosis screw // J. Bone Joint Surg. Br. 2009. Aug.; 91(8), pp.1069-1073.
2. Lehtonen H., Jarvinen T.L.N., Honkonen S., Nyman M., Vihtonen K., Jarvinen M. Use of a сast сompared with afunctional ankle brace after operative treatment of an ankle fracture // J. Bone Joint Surg. Am 2003. Feb.; 85(2), pp. 205–211.
3. Wiss D.A. Master techniques in orthopaedic surgery. – Lippincot Williams & Wilkins, 2006. – 795 p.
4. Омельченко Т.Н. Переломы лодыжек и быстропрогрессирующий остеоартроз голеностопного сустава: профилактика и лечение / Т.Н. Омельченко // Ортопедия, травматология и протезирование. – 2013. – № 4. – С. 35–40.
5. Особенности повреждения дистального межберцового синдесмоза у больных с пронационными переломами голеностопного сустава / Н.Ф. Фомин [и др.] // Травматология и ортопедия России. – 2010. – № 2. – C.22-26.
6. Корнилов Н.В. Общие вопросы травматологии и ортопедии: руководство по травматологии и ортопедии / Н.В. Корнилов, Э.Г. Грязнухин. – 2006. – C. 470-472.
7. Павлов Д.В. Клинико-биомеханическая оценка статико-динамических показателей после эндопротезирования голеностопного сустава / Д.В. Павлов, O.B. Воробьева // Вопросы травматологии и ортопедии. – 2012. – № 3. – С.7–11.
8. Manjoo A., Sanders D.W., Tieszer C., MacLeod M.D. Functional and radiographic results of patients with syndesmotic screw fixation: implications for screw removal // J. Orthop. Trauma. 2010. Jan.; 24(1), pp. 2-6.
9. Segal A.D., Shofer J., Hahn M.E. Functional limitations associated with end-stage ankle arthritis // J. Bone Joint Surg. Am 2012. May; 94(9), pp. 777–783.
10. Сравнительный анализ результатов лечения пострадавших с переломами дистального метаэпифиза большеберцовой кости типов ВИС / В.В. Хоминец [и др.] // Травматология и ортопедия России. – 2017. – № 3. – C.69-79.
11. Агаджанян В.В. Политравма: руководство для вузов / В.В. Агаджанян, А.А. Пронских, И.М. Устьянцева, А.Х. Агаларян. – Новосибирск: Наука, 2003. – 493 с.
12. Boyle M.J., Gao R., Frampton C.M., Coleman B. Removal of the syndesmotic screw after the surgical treatment of a fracture of the ankle in adult patients does not affect one-year outcomes: a randomised controlled trial // Bone Joint J. 2014 Dec.; 96-B(12), pp. 1699-705.
13. Wagoner M.R., Creech C.L., Nolan C.K., Meyr A.J. Pictorial Review and Basic Principles of Foot and Ankle Hardware Extraction // Foot Ankle Spec. 2015 Aug.; 8(4), pp. 305-13.
14. Шестерня Н.А. Повреждения в зоне голеностопного сустава: атлас / Н.А. Шестерня, С.В. Иванников, А.Ф. Лазарев, А.К. Морозов. – М.: БИНОМ, 2015. – 242 с.
15. Schepers T., Van Lieshout E.M., de Vries M.R., Van der Elst M. Complications of syndesmotic screw removal // Foot Ankle Int. 2011 Nov.; 32(11), pp. 1040-1044.
Переломы лодыжек в структуре травм опорно-двигательного аппарата занимают одно из ведущих мест. Это связано с частотой встречаемости и по значимости их анатомо-функциональных последствий. Частота встречаемости составляет существенную долю переломов, это порядка 174 перелома на 100 000 человек, что в структуре всех переломов достигает 9 %. Средний возраст, в котором возникают такие переломы, составляет около 45,9 года, что в 60–70 % случаях встречаются у лиц трудоспособного возраста [1, 2]. Внутри и околосуставные переломы дистального отдела костей голени составляют около 1 % среди переломов всех локализаций и до 9 % среди всех переломов большеберцовой кости [3]. Предложено большое разнообразие методов как консервативного, так и хирургического лечения данной группы пациентов, при этом количество неудовлетворительных результатов составляет существенную долю 7–38 % [4, 5]. До 40 % неудовлетворительных результатов лечения наблюдается при тяжелых пронационных переломах лодыжек [6]. В 60 % случаев после таких травм голеностопного сустава развивается артроз [7-9]. Инвалидизация пациентов при данной патологии вирирует в широких пределах и достигает от 8,8 до 46 % [4, 10]. Самая высокая инвалидизация наблюдается при переломах лодыжек с повреждением дистального межберцового синдесмоза – 61 % [6]. Омельченко Т.Н. в своей работе указывает, что при консервативном лечении переломов лодыжек без смещения отломков, а также с незначительным смещением (1–2 мм), у 12–17 % больных происходит быстрое развитие посттравматического остеоартроза [4]. Большинство переломов лодыжек сопровождается повреждением дистального межберцового синдесмоза. В настоящее время проведение синдесмозного винта является «золотым стандартом» при лечении повреждения дистального межберцового синдесмоза [11]. Сроки удаления фиксирующих винтов варьируют у разных авторов от восьми недель до года [12,13]. Раннее удаление позиционного синдесмозного винта может приводить к рецидиву диастаза. Помимо этого, несвоевременное удаление позиционного винта, которое предусматривается технологией остеосинтеза, может привести к его перелому [14]. В исследовании Schepers T 2011 наблюдалось до 22 % осложнений при удалении позиционного винта [15]. Рад авторов не поддерживают удаление неповрежденных или сломанных синдесмозных винтов. По их мнению, пациенты со сломанным синдесмозным винтом демонстрируют лучший клинический результат в послеоперационном периоде [1].
Проблема ведения больных с переломами лодыжек в послеоперационном периоде окончательно не решена. Вопрос о силе нагрузки, а также гипсовой иммобилизации в послеоперационном периоде по-прежнему актуален. Ранняя нагрузка опасна по причине возможного расхождения отломков и прочих причин, таких как миграция металлоконструкции, способных привести к неудовлетворительному результату. По данным литературы недостаточно освещен вопрос о необходимости, а также сроках удаления синдесмозного винта. Зачастую, мы сталкиваемся с проблемой сломанного синдесмозного винта, а именно – трудностью его удаления. В связи с этим проблема требует дальнейшего изучения. Мы предлагаем малотравматичный способ удаления позиционного винта.
Цель
Используя известные инструменты (полая фреза), снизить травматичность операции по удалении сломанного позиционного винта.
Материалы и методы
Методика выполнения малотравматичного удаления сломанного винта опробована на базе РНИИТО им. Р.Р. Вредена. Всего прооперировано 5 пациентов. У всех пациентов был диагностирован перелом синдесмозного винта. Средний возраст пациентов составил 48 лет. Все пациенты на дооперационном этапе обследованы и подготовлены к операции по общепринятой методике. Поле операции всем больным выполнены рентгенограммы оперированной конечности.
Клинический пример 1
Больной А. 45 лет, поступил в отделение с диагнозом сросшийся перелом латеральной лодыжки и полным разрывом дистального межберцового синдесмоза, перелом позиционного винта. Срок с момента операции 1 год (рис.1). Больная обратилась с жалобами на боли в области нижней трети голени, возникающими при ходьбе. Было принято решение об удалении всей металлоконструкции.

Рис. 1. Рентгенограммы правого голеностопного сустава. Визуализируется сломанный синдесмозный винт в двух стандартных проекциях
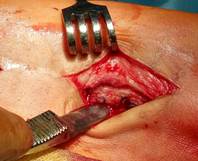
Техника операции. В операционной, по общепринятой методике анестезии и антисептической обработки кожи, первым этапом выполнено удаление пластины и винтов. Далее визуализировано отверстие в кортикальной пластинке латеральной лодыжки в проекции позиционного винта (рис. 2А). При помощи полой фрезы выполнено рассверливание кости вокруг винта (рис. 2Б), далее винт визуализирован (рис 2В) и удален (рис. 2Г).
 А
А 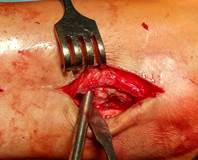 Б
Б
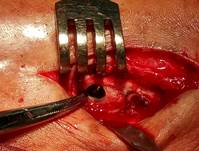 В
В 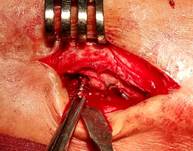 Г
Г
Рис. 2. Этапы оперативного вмешательства при удалении сломанного винта, расположенного в латеральной лодыжке. 2А – визуализация отверстия в кортикальной кости, 2Б – фрезерование полой фрезой вокруг винта, 2В – визуализация винта внутри кости, 2Г – удаление винта
Далее мы приступили к основной проблеме хирургического удаления сломанного синдесмозного винта. Основной идеей являлось сведение к минимуму наносимой оперативной травме при поиске и удалении глубоко лежащего в кости винта.
Ключевые этапы оперативного вмешательства
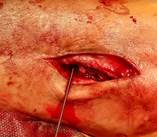
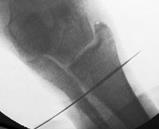
Направляющая спица (Киршнера) проводится через обе берцовые кости рядом с позиционным винтом. Важно лоцировать остриём спицы торец резьбовой части позиционного винта. В этом случае траектория направляющей спицы максимально совпадает во всех плоскостях с положением фрагмента позиционного винта (рис. 3А). Через фрзевое отверстие проведена спица Киршнера с выколом на противоположную сторону (рис. 3Б). Мягкие ткани рассекаются в месте выхода направляющей спицы через большеберцовую кость. Следующий этап напоминает технику, исполняемую при блокировании интрамедуллярного стержня методом «свободной руки». Важно! Наружной ротацией голени необходимо достичь правильного круглого изображения фрагмента позиционного винта при рентгеноскопии (ЭОП_-контролировании). Место выхода спицы должно (в идеальном варианте) быть максимально приближенным с проекцией острия фрагмента винта на большеберцовой кости (рис. 3В,3Г).
 А
А 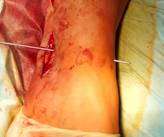 Б
Б
 В
В 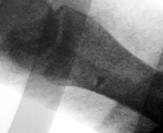 Г
Г
Рис. 3. Этапы оперативного вмешательства при удалении сломанного винта, расположенного в большеберцовой кости. 3А – введение направляющей спицы, 3Б – выход спицы на медиальной поверхности голени, 3В – рентгенограммы полученные на ЭОП, во время проведения направляющей спицы прямая проекция, 3Г – рентгенограмма в боковой проекции. В обеих проекциях проведение направляющей спицы выполнено должным образом
Полой фрезой (мы используем фрезу диаметром 5 мм), надетой по направляющей спице, высверливается кортикальный слой большеберцовой кости, после чего не составляет никаких технических трудностей визуализировать и удалить фрагмент позиционного винта любыми приёмами (рис.4 А-В).
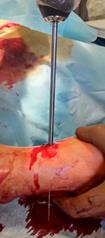 А
А 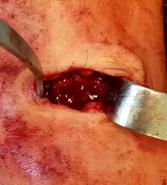 Б
Б 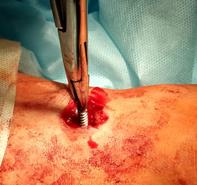 В
В
Рис. 4. Этапы оперативного вмешательства при удалении сломанного винта, расположенного в большеберцовой кости. 4А – рассверливание полой фрезой подлежащей к винту кости по направляющей спице, 4Б – визуализация винта, 4В – захват и удаление сломанного синдесмозного винта
Результаты и их обсуждение
По данным литературы нет единого мнения касательно сроков удаления и тактики в отношении сломанных синдесмозных винтов. По нашему мнению, проблема сломанного синдесмозного винта напрямую связана со сроками его удаления, а также с физической активностью пациента и его массой тела. Трудности удаления сломанных синдесмозных винтов актуальны для многих травматологов. При возникновении такого специфического осложнения, мы предлагаем малотравматичный способ удаления позиционного винта. Традиционное удаление сломанного позиционного винта подразумевает доступ к винту со стороны его установки. В отношении сломанного позиционного винта такой доступ возможен только путем нанесения большей оперативной травмы, так как для визуализации латеральной поверхности большеберцовой кости необходимо выполнение расширенной трепанации или остеотомии малоберцовой кости. Вскрытие и ревизия межберцового пространства может сопровождаться увеличением рисков осложнений (повреждение сосудов, перелом малоберцовой кости, дополнительное повреждение синдесмоза). Предложенная нами последовательность хирургических приемов заключается в формировании трепанационного отверстия большеберцовой кости со стороны противоположной стороне введения винта (медиальной). Медиальный доступ в дистальной трети голени осуществляется через мягкие ткани, которые на данном уровне представлен кожей и минимальной толщиной подкожной клетчатки. Таким образом, данный доступ малотравматичен. Ориентиром для формирования трепанационного отверстия является проведенная параллельно и максимально близко к винту спица Киршнера, по которой полой фрезой формируется отверстие. Выкручивание винта осуществляется полой трубкой соответствующего винту диаметра с внутренней нарезкой или зажимами.
Выводы
Данный способ удаления с контрлатеральной стороны применим для всех сломанных винтов, если травматичность при данной методике ниже, чем при стандартной. Высверливание винтов полой фрезой по направляющей спице позволяет избежать дополнительной травматизации внутренней поверхности наружной лодыжки и поверхности вырезки большеберцовой кости на уровне межберцового синдесмоза, что может привести в последующем к прогрессированию деформирующего артроза голеностопного сустава или развитию межберцового синостоза, которые достоверно ухудшают отдаленные результаты лечения.
Библиографическая ссылка
Конев В.А., Парфеев Д.Г., Гаврилов О.Н. ПЕРЕЛОМ ПОЗИЦИОННОГО ВИНТА – СПЕЦИФИЧЕСКОЕ ОСЛОЖНЕНИЕ ОСТЕОСИНТЕЗА ЛОДЫЖЕК И СПОСОБ ЕГО РЕШЕНИЯ // Современные проблемы науки и образования. – 2017. – № 6.;
URL: https://science-education.ru/ru/article/view?id=27317 (дата обращения: 04.07.2020).

Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
«Â÷åðà ÿ ïîõîðîíèë åäèíñòâåííîãî ðîäíîãî ìëàäøåãî áðàòà. Íå õî÷ó îáîáùàòü âñåõ ìåäèêîâ, åñòü äåéñòâèòåëüíî ãåíèàëüíûå ëþäè, âçÿòü õîòÿ áû òåõ, êòî 14 àïðåëÿ 2019 ãîäà â Ìîñêâå â êëèíèêå èì. Áàêóåâà ñäåëàëè åìó îïåðàöèþ íà îòêðûòîì ñåðäöå, ïîñëå êîòîðîé îí áûñòðî ñòàë âîññòàíàâëèâàòüñÿ. Áîëüøå ãîäà îí ÷óâñòâîâàë ñåáÿ õîðîøî, âûøåë íà ðàáîòó, ñòàë âåñòè àêòèâíûé îáðàç æèçíè.
Îäíàêî, 25 ìàÿ 2020 ãîäà îí ïî÷óâñòâîâàë ñåáÿ ïëîõî, àðòåðèàëüíîå äàâëåíèå óïàëî äî ïîêàçàòåëåé 60/40, òåìïåðàòóðà ïîäíÿëàñü äî 39°C. Êîñòÿ ïîçâîíèë ìàìå è ðàññêàçàë î ñâîåì ñîñòîÿíèè, îíà ïîñîâåòîâàëà åìó âûçâàòü ñêîðóþ, íî îí ïîñòàðàëñÿ ïåðåâåñòè âñå â øóòêó è ñêàçàë, ÷òî âñå ñàìî ïðîéäåò. Íà ñëåäóþùèé äåíü, 26 ìàÿ, â åãî äåíü ðîæäåíèÿ, Êîñòå ñòàëî õóæå, íî îí è â ýòîò äåíü íå ñòàë íèêîãî áåñïîêîèòü. Òàêîå ñàìî÷óâñòâèå ó íåãî ïðîäîëæàëîñü äî 30 ìàÿ, êîãäà åìó ñòàëî äåéñòâèòåëüíî ïëîõî.  ýòîò äåíü îí ïîçâîíèë ìàìå è ñêàçàë, ÷òî åìó ñòàëî ãîðàçäî õóæå, ïðåäïîëîæèë, ÷òî îïÿòü íà÷àëèñü ïðîáëåìû ñ ñåðäöåì è íà ýòîò ðàç ïîïðîñèë âûçâàòü åìó ñêîðóþ.
Ìàìà âûçâàëà òàêñè è ïðèåõàëà ê íåìó. Óâèäåâ ïëîõîå ñàìî÷óâñòâèå ñûíà, îíà ðåøèëà äåéñòâîâàòü íåçàìåäëèòåëüíî è, íå äîæèäàÿñü ïðèåçäà ñêîðîé ïîìîùè, ðåøèëà ñàìà îòâåçòè åãî â áîëüíèöó íà òàêñè.
Îíè ïðèåõàëè â ïðèåìíîå îòäåëåíèå ãîðîäñêîé áîëüíèöû ã. Íîâîìîñêîâñê îêîëî 9 ÷àñîâ óòðà. Âûñëóøàâ æàëîáû Êîñòè íà ïëîõîå ñàìî÷óâñòâèå è èçó÷èâ ñîïðîâîäèòåëüíûå äîêóìåíòû ñ ïðîøëîé îïåðàöèè, êîòîðûå ìàìà âçÿëà ñ ñîáîé, ìåä. ðàáîòíèêè ñíÿëè âñþ îäåæäó ñ áðàòà è ïîâåçëè åãî íà ðåíòãåí â ñîïðîâîæäåíèè ìàòåðè.
Ïðèìåðíî ÷åðåç 15 ìèíóò, ïîñëå ïðîõîæäåíèÿ ðåíòãåíà, ïðèøëè ìåä. ðàáîòíèêè ñ ãîòîâûì ñíèìêîì è ñîîáùèëè, ÷òî èçìåíåíèé â ëåãêèõ íåò. Êîñòþ çàáðàëè è áåç îäåæäû ïîâåçëè â ðåàíèìàöèþ êàðäèîëîãè÷åñêîãî îòäåëåíèÿ. Ìàìå îòäàëè âåùè è ñêàçàëè, ÷òî îíà ìîæåò åõàòü äîìîé. Ïî ïðèåçäó äîìîé, îíà âñïîìíèëà, ÷òî íå îñòàâèëà íèêàêèõ êîíòàêòîâ äëÿ ñâÿçè è ïîçâîíèëà â êàðäèîëîãè÷åñêîå îòäåëåíèå ãîðîäñêîé áîëüíèöû ã. Íîâîìîñêîâñê.
Òðóáêó âçÿëè ñðàçó è ïîÿñíèëè, ÷òî Êîñòÿ â òÿæåëîì ñîñòîÿíèè, íî äûøèò ñàì. Ìàìà îñòàâèëà ñâîé íîìåð äëÿ îáðàòíîé ñâÿçè. Âå÷åðîì ýòîãî æå äíÿ, îêîëî 18.00, åé ïîçâîíèëè èç áîëüíèöû è â ãðóáîì, ïðèêàçíîì òîíå ñêàçàëè, ÷òîáû îíà ñðî÷íî ñîáèðàëà âåùè áðàòà è ïðèåçæàëà â áîëüíèöó, ò.ê. åãî ïåðåâîäÿò â áîëüíèöó ã. Òóëà ñ ïîäîçðåíèåì íà êîðîíàâèðóñ.
Íà âîïðîñ ìàìû, êàê îíè òàê áûñòðî ïîñòàâèëè äèàãíîç, åé îòâåòèëè, ÷òî Êîñòå ñäåëàëè ÊÒ. Îíà ðåøèëà óòî÷íèòü, êàêîé ïðîöåíò ëåãêèõ ïîðàæåí, íà ÷òî åé îòâåòèëè, ÷òî ïîðàæåíèÿ êàê òàêîâîãî íåò, íî åñòü ïîäîçðåíèå. Ìàìà ïîåõàëà â áîëüíèöó.
Òàì åå âñòðåòèëè è ñêàçàëè, ÷òîáû îíà îñòàâèëà âåùè ñûíà è åõàëà äîìîé, ò.ê. ñêîðàÿ ïîìîùü ïðèåäåò íå ñêîðî, âîçìîæíî ÷åðåç 3 ÷àñà. Îíà ñêàçàëà, ÷òî âñå ðàâíî äîæäåòñÿ ïîêà åå ñûíà âûâåçóò èç îòäåëåíèÿ äëÿ ïåðåäà÷è â ìàøèíó ñêîðîé.
Äàëüøå íà÷àëè ïðîèñõîäèòü ñòðàííûå âåùè. Ìàìó âñÿ÷åñêè ïûòàëèñü âûãíàòü èç áîëüíèöû ïîä ðàçíûìè ïðåäëîãàìè, ãîíÿëè åå ïî ïðèåìíîìó ïîêîþ òóäà-ñþäà, íî îíà íå ñîáèðàëàñü ïîêèäàòü áîëüíèöó äî òåõ ïîð, ïîêà íå óâèäèò ñîñòîÿíèå ñâîåãî ñûíà. Ñïóñòÿ êàêîå-òî âðåìÿ, âðà÷è áûëè âûíóæäåíû íà ïåðåâîçêå âûâåñòè Êîñòþ èç êàðäèîëîãè÷åñêîãî îòäåëåíèÿ äëÿ òðàíñïîðòèðîâêè â áîëüíèöó ã. Òóëà íà ìàøèíå ñêîðîé ïîìîùè.
Êîãäà ìàìà óâèäåëà ñûíà íà êàòàëêå â ïðèåìíîì ïîêîå, îíà íå ïðîñòî óæàñíóëàñü, îíà áûëà â øîêå!!!
Êîñòÿ ñèäåë â ïîëóîáìîðî÷íîì ñîñòîÿíèè, èçáèòûé, âñå òåëî áûëî â ññàäèíàõ è öàðàïèíàõ, íà ïðàâîé ñòîðîíå ëèöà áûëà îãðîìíàÿ ÷åðíàÿ ãåìàòîìà, îò êîòîðîé çàïëûë âåñü ãëàç, ãîëîâà ðàñïóõëà, íà ïëå÷å ïðàâîé ðóêè òàêæå áûëà îãðîìíàÿ ãåìàòîìà, íîãè è ðóêè áûëè èñöàðàïàíû, íà ëèöå áûëà íàòÿíóòà ìàñêà, êîòîðóþ Êîñòÿ ïîïûòàëñÿ ñíÿòü èëè õîòÿ áû îòîäâèíóòü, ÷òîáû ïîêàçàòü ìàòåðè ñâîå ëèöî. Íè÷åãî ñêàçàòü ïðè ýòîì îí íå ñìîã.
Åãî ïîïûòêè ñíÿòü ìàñêó áûëè òóò æå ïðåñå÷åíû ðàáîòíèêàìè áîëüíèöû, êîòîðûå íà÷àëè áèòü åãî ïî ðóêàì è êðè÷àòü, ÷òîáû îí íå òðîãàë ìàñêó.
Ìàìà áûëà øîêèðîâàíà åùå áîëüøå è ñïðîñèëà ìåä. ïåðñîíàë, ÷òî âû ñ íèì ñäåëàëè, íà ÷òî ïîëó÷èëà îòâåò îò îäíîãî èç ðàáîòíèêîâ áîëüíèöû: Îí ñ íàìè âîåâàë.
Îíà ñêàçàëà, ÷òî îí äåéñòâèòåëüíî âîåâàë, òîëüêî â ×å÷íå, íî òî÷íî íå ñ âàìè è íå ñ æåíùèíàìè!
Òóò õîòåë áû íåìíîãî ïîÿñíèòü, õîòÿ äëÿ òåõ, êòî çíàë ìîåãî áðàòà, ýòî íå ÿâëÿåòñÿ ñåêðåòîì. Êîñòÿ äåéñòâèòåëüíî áûë íà âîéíå, âîåâàë â ïåðâóþ ×å÷åíñêóþ êîìïàíèþ â ðàçâåäûâàòåëüíîé ðîòå, êîòîðóþ íàçûâàëè Áåøåíàÿ ðàçâåä.ðîòà ïîä êîìàíäîâàíèåì Àëåêñåÿ Åôåíòüåâà ñ ïîçûâíûì Ãþðçà. Íåñìîòðÿ íà ïðîéäåííóþ âîéíó, âñå çíàëè Êîíñòàíòèíà êàê î÷åíü äîáðîãî è îòçûâ÷èâîãî ÷åëîâåêà, êîòîðûé áûë àáñîëþòíî íå êîíôëèêòíûì. Ìíîãèå äàæå íå äîãàäûâàëèñü î åãî áîåâîì ïðîøëîì è åñëè óçíàâàëè îá ýòîì, äëÿ íèõ ýòî áûëî îãðîìíûì ñþðïðèçîì.
Èòàê, ïðîäîëæèì î ãëàâíîì. Êîñòþ åäâà æèâîãî ïîãðóçèëè â ìàøèíó ñêîðîé ïîìîùè è îòïðàâèëè â áîëüíèöó ã. Òóëà. Íà âñå âîïðîñû ìàòåðè â êàêóþ èìåííî áîëüíèöó, ãäå åãî èñêàòü, êóäà çâîíèòü, ÷òîáû óçíàâàòü î åãî ñîñòîÿíèè, îòâåòîâ íå ïîñëåäîâàëî. Ïðîèçîøëî ýòî ïðèìåðíî â 20:00, ò. å. ÷åðåç 2 ÷àñà ïîñëå ïðèåçäà ìàìû â áîëüíèöó. Íàïîìíþ, âåñü ýòîò óæàñ ïðîèçîøåë 30 ìàÿ 2020 ãîäà. Íà ñëåäóþùèé äåíü, 31 ìàÿ 2020 ãîäà, ïðèìåðíî â 11 ÷àñîâ óòðà, íàì ñîîáùèëè, ÷òî Êîñòÿ ñêîí÷àëñÿ â îáëàñòíîé áîëüíèöå ã. Òóëà îò ÷åðåïíî-ìîçãîâîé òðàâìû.
Âîò òàê, ÷åëîâåê, ïðîøåäøèé óæàñû ïåðâîé ×å÷åíñêîé êîìïàíèè, îäèí èç ïåðâûõ âîøåäøèõ â ã. Ãðîçíûé, áûë æåñòîêî èçáèò â ãîðîäñêîé áîëüíèöå ã. Íîâîìîñêîâñê, êóäà îáðàòèëñÿ çà ìåäèöèíñêîé ïîìîùüþ. Åñëè áû ìàìà íå äîæäàëàñü ñûíà â ïðèåìíîì îòäåëåíèè ïðè åãî òðàíñïîðòèðîâêå íà êàòàëêå â ìàøèíó ñêîðîé ïîìîùè, âñå ýòî ìîãëî áû ñîéòè ñ ðóê ýòèì íåëþäÿì, íå çíàþ êàê íàçâàòü èõ èíà÷å. Âñå ïðîèçîøåäøåå âïîëíå ìîãëî áû âòèõàðÿ çàìÿòüñÿ è íèêòî áû îá ýòîì äàæå íå óçíàë.
Ðàáîòíèêè áîëüíèöû ïûòàëèñü áûñòðî îòâåçòè ìîåãî áðàòà â îáëàñòíóþ áîëüíèöó ã. Òóëû ñ ïîäîçðåíèåì íà COVID-19, õîòÿ íèêàêèõ àíàëèçîâ ñäåëàíî íå áûëî, à áûëî ëèøü íåïîíÿòíîå, íè÷åì íå àðãóìåíòèðîâàííîå ïîäîçðåíèå íà êîðîíàâèðóñíóþ èíôåêöèþ ïðè ÷èñòûõ ëåãêèõ, ïîäòâåðæäåííûõ ðåíòãåíîì. Íåñìîòðÿ íà âñå ýòî, Êîñòþ âñå æå õîòåëè ìîë÷à îòïðàâèòü â óæàñàþùåì ñîñòîÿíèè â èíôåêöèîííîå îòäåëåíèå áîëüíèöû ã. Òóëà, èç êîòîðîãî òåëà âñåõ óìåðøèõ ïàöèåíòîâ âûäàþò â çàêðûòûõ ãðîáàõ ñ äèàãíîçîì COVID-19, çà÷àñòóþ äàæå íå ïîäòâåðæäåííûõ íåîáõîäèìûìè àíàëèçàìè è òåñòàìè. Áëàãîäàðÿ òîìó, ÷òî ìàìà íå ïîäâåðãëàñü íàñòîé÷èâûì ïðîñüáàì ìåä. ïåðñîíàëà ïîêèíóòü áîëüíèöó è, íåñìîòðÿ íè íà ÷òî, äîæäàëàñü ñûíà, îíà óâèäåëà âåñü ýòîò óæàñ ñîáñòâåííûìè ãëàçàìè.
Íà ñëåäóþùèé äåíü, ìû ñ íåé ïîåõàëè â ÓÌÂÄ Òóëüñêîé îáëàñòè è ïðîêóðàòóðó Òóëüñêîé îáëàñòè è ïîäàëè çàÿâëåíèÿ î âîçáóæäåíèè óãîëîâíîãî äåëà â ñâÿçè ñî ñìåðòüþ Êîíñòàíòèíà.
Äîñòàòî÷íî áûñòðî áûëî ñäåëàíî âñêðûòèå òåëà ñóäåáíûìè ìåäèöèíñêèìè ýêñïåðòàìè.
 îôèöèàëüíîì çàêëþ÷åíèè îáîçíà÷åíî, ÷òî ñìåðòü íàñòóïèëà â ðåçóëüòàòå ÷åðåïíî-ìîçãîâîé òðàâìû, íàíåñåííîé òóïûì ïðåäìåòîì íåîïðåäåëåííîé ôîðìû, âñëåäñòâèå ÷åãî íàñòóïèë îòåê ãîëîâíîãî ìîçãà, ïîâëåêøèé çà ñîáîé ñìåðòü. Âîò òàê æåñòîêîå èçáèåíèå ÷åëîâåêà, ïî÷óâñòâîâàâøåãî íåäîìîãàíèå è îáðàòèâøåãîñÿ çà ïîìîùüþ, ïðèâåëî ê åãî ñìåðòè. È âñå ýòî ìîãëî áûòü çàêîïàíî â çåìëå â çàêðûòîì ãðîáó ïîä ïðèêðûòèåì êîðîíàâèðóñíîé èíôåêöèè COVID-19».
Ìàòü Êîíñòàíòèíà Êðàñèêîâà òåïåðü íå âûõîäèò èç äîìà, íè ñ êåì íå îáùàåòñÿ. Êàæåòñÿ, òîëüêî ñåé÷àñ îíà îñîçíàëà âåñü óæàñ ïðîèñøåäøåãî.
Áàáóøêà ïåðåñêàçûâàëà ýòó èñòîðèþ ïîëèöåéñêèì ìíîãî ðàç, áîëüøå íå ìîæåò. Òåïåðü îíà òîëüêî ïëà÷åò è ñìîòðèò â îêíî, ãîâîðèò ïëåìÿííèöà ïîãèáøåãî Åëåíà Êèðüÿíîâà. Äåäóøêà ó íàñ ñ ñàõàðíûì äèàáåòîì. Ïîñëå ñìåðòè ñûíà íå âñòàåò ñ êðîâàòè. Ñêîðåå âñåãî, âðà÷è íà÷íóò îïðàâäûâàòü ñåáÿ. Óæå ïîÿâèëàñü èíôîðìàöèÿ â ÑÌÈ, ÷òî â êðîâè äÿäè ÿêîáû îáíàðóæèëè çàïðåùåííûå âåùåñòâà. Íå óäèâèìñÿ, åñëè òàì åãî îáêîëîëè ÷åì-òî. Áàáóøêà ðàññêàçûâàëà, êîãäà Êîíñòàíòèíà âûâåçëè íà êàòàëêå èç îòäåëåíèÿ, ó íåãî áûëè ñâÿçàíû íîãè, îí íå øåâåëèëñÿ, ãëàçà ïîëóçàêðûòû, ïûòàëñÿ ìîðãàòü  òàêîì ñîñòîÿíèè åãî ãðóçèëè â ìàøèíó «ñêîðîé ïîìîùè», à ìåäáðàò îðàë: «Ïîäíèìè çàäíèöó! Äàâàé ñàì âñòàâàé!» Äÿäþ îòâåçëè â Òóëó, íî ðîäñòâåííèêîâ íå îïîâåñòèëè, â êàêóþ èìåííî áîëüíèöó ãîñïèòàëèçèðîâàëè. Ìû ïî ñïðàâî÷íîé íàøëè åãî.  òóëüñêîé áîëüíèöå íàì ñêàçàëè, ÷òî åãî ïîìåñòèëè â èíôåêöèîííîå îòäåëåíèå, äàâëåíèå áûëî â íîðìå, äûøàë ñàìîñòîÿòåëüíî, ãëàçà îòêðûòûå, ìîðãàë, íî íà âðà÷åé íå ðåàãèðîâàë. Äîëîæèëè, ÷òî ñîñòîÿíèå ïî÷òè êîìà.
Êàê îïîçíàâàëè ïîãèáøåãî?
Äÿäÿ ñêîí÷àëñÿ â èíôåêöèîííîì îòäåëåíèè, ïîýòîìó îïîçíàíèå ïðîâîäèëè ïî ôîòîãðàôèè, âåäü îí óìåð òàì, ãäå ëåæàëè êîâèäíûå ïàöèåíòû. Ìîé ïàïà ïðèøåë â óæàñ îò óâèäåííîãî: íà áðàòå íå áûëî æèâîãî ìåñòà. Ïàòîëîãîàíàòîì íå ïîçâîëèë ñîõðàíèòü ôîòîãðàôèþ, áûñòðî ñòåð ñ òåëåôîíà ñî ñëîâàìè: «Íå âåëåíî âàì ïåðåäàâàòü». Õîðîíèëè äÿäþ â çàêðûòîì ãðîáó.  îôèöèàëüíîì ñâèäåòåëüñòâå î ñìåðòè íàïèñàëè: «×åðåïíî-ìîçãîâàÿ òðàâìà, íàíåñåííàÿ òóïûì ïðåäìåòîì, îòåê ìîçãà».
Êàê ïðîõîäèëè ïîõîðîíû?
Êàê â ìèðíîå âðåìÿ. Êîðîíàâèðóñà-òî ó äÿäè íå îáíàðóæèëè. Ó ìåíÿ äî ñèõ ïîð íå óêëàäûâàåòñÿ â ãîëîâå, êàê òàêîå âîçìîæíî: ÷åëîâåê âûæèë íà âîéíå, à óìåð, êîãäà îáðàòèëñÿ çà ìåäèöèíñêîé ïîìîùüþ
Ðàññêàæèòå î íåì: êàêèì îí áûë?
Ïðîñòîé, áåçîáèäíûé, ñêðîìíûé ÷åëîâåê. Íåñêîëüêî ëåò íàçàä ðàçâåëñÿ, ó íåãî ðàñòåò äî÷ü. Ðàáîòàë â øèíîìîíòàæå. Êàê âåòåðàí áîåâûõ äåéñòâèé â ×å÷íå ïîëó÷àë ïåíñèþ 3 òûñÿ÷è ðóáëåé.
Êîíñòàíòèí Êðàñèêîâ (êðàéíèé cëåâà â âåðõíåì ðÿäó).
Источник
