Перелом лицевой кости вред здоровью

Судебномедицинская практика свидетельствует об отсутствии единого мнения в экспертной оценке тяжести челюстно-лицевой травмы. С введением в действие УК РСФСР (ред. 1960 г.) для судебномедицинских экспертов создались новые условия при установлении тяжести телесных повреждений, в частности при оценке тяжести челюстно-лицевой травмы.
На основании анализа 499 случаев травмы челюстно-лицевых костей и 173 случаев изолированных повреждений зубов нами предпринята попытка наметить клинические основы экспертной оценки тяжести указанных повреждений применительно к нормам УК РСФСР 1960 г.
Мы разработали документальные материалы — акты освидетельствования потерпевших в судебномедицинских учреждениях, а также истории болезни клиники хирургической стоматологии за 12 лет (1947—1958). Кроме того, мы располагаем собственными экспертными и клиническими наблюдениями.
Руководствуясь медицинскими критериями для определения тяжести телесных повреждений, мы материалы анализировали в отношении опасности для жизни, характера клинического течения, сроков и исходов лечения. Приняты во внимание отдаленные последствия в сроки от 3—4 месяцев до 5 и более лет после переломов челюстно-лицевых костей у 256 человек и повреждений зубов у 38.
Из 499 человек с челюстно-лицевыми повреждениями переломы нижней челюсти были у 75,25%,, верхней — у 12,68%, одновременные переломы обеих челюстей — у 5,63% и повреждения скуловой кости— у 6,44%. У 97,38% пострадавших переломы произошли от действия тупых орудий, у 2,42%—от огнестрельного ранения и у 0,2.% — от удара острым орудием.
Опасные для жизни состояния при челюстно-лицевой травме в нашем материале наблюдались у 4,81%, потерпевших, сопутствуя тяжелому сотрясению мозга (у 5 человек одновременно были переломы костей основания черепа), шоку, кровотечению, развившемуся при огнестрельном ранении лица дробью, и асфиксии от западения языка при двустороннем ментальном переломе.
Легкое сотрясение мозга отмечено у 15,83%, пострадавших; оно не зависело от вида, характера и локализации перелома. У 25,05% пострадавших имелись ранения мягких тканей лица.
К числу осложнений, наблюдающихся в клинике, относятся: замедление регенерации костной ткани (2,27%,) вследствие неправильной или недостаточной фиксации костных отломков и остеомиелит (26,88%), по преимуществу нижней челюсти (25,75%); на нижней челюсти он обычно локализовался в области угла (11,74%), III и IV зубов (7,57%), реже— соответственно I и II молярам и центральным резцам (по 3,03%). В области шейки суставного отростка остеомиелит наблюдался лишь в одном случае.
Остеомиелит чаще возникал при оскольчатых повреждениях кости, а также в случаях наличия зуба в линии перелома. Раннее удаление таких зубов предотвращает гнойные осложнения, попытка сохранить зубы даже при применении антибиотиков зачастую влечет развитие остео-миелитического процесса. Наличие зуба на линии фрактуры должно учитываться при экспертизе, так как это обстоятельство может удлинить сроки лечения и повести к неблагоприятным отдаленным последствиям.
Анализ собранных материалов показал, что продолжительность лечения неосложненных переломов различного вида (одиночный, множественный и др.) и локализации (тело, ветвь, отросток) вне зависимости от типа медицинского учреждения (стационар, амбулатория, смешанное), а также и от методов лечения обычно находилась в пределах 4—5 недель для нижней или верхней челюсти и 4—6 недель при одновременных переломах. В табл. 1 приведены величины, характеризующие сроки лечения указанных переломов.
Таблица 1
Срок лечения неосложненных переломов

Срок лечения переломов лобных отростков верхней челюсти и скуловой кости находился в пределах 4 недель.
При осложненных переломах длительность лечения увеличивается в 2—3 раза (табл. 2). Лечение осложненных переломов в амбулаториях оказалось наиболее длительным. Как видно из табл. 2, выделяется группа челюстно-лицевых повреждений, требующих особенно продолжительного лечения, практически превышающего 10—12 недель (хронические остеомиелиты со свищами, обширные повреждения мягких тканей, септические состояния и пр.). В подобных случаях зачастую необходимо многоэтапное хирургическое лечение.
Таблица 1
Срок лечения осложненных переломов
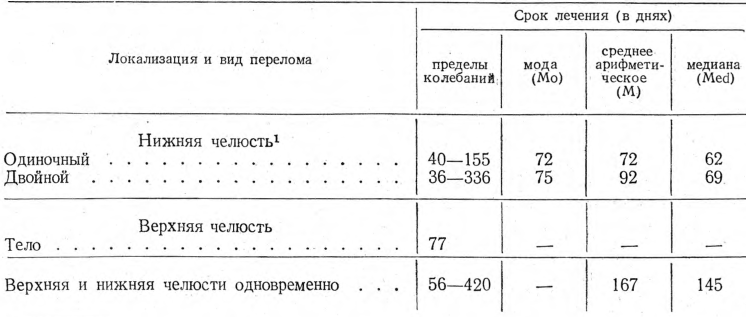
1 При тройных переломах нижней челюсти и переломах верхнечелюстных отростков осложнений не зарегистрировано.
Исходы челюстно-лицевых повреждений были обычно благоприятными в функциональном и в косметическом отношении. Временное нарушение прикуса вследствие смещения нижней челюсти было отмечено
у 13 человек. В последующем в силу компенсаторных изменений (стирание бугров на зубах) и приспособляемости организма к пережевыванию пищи при небольшом смещении прикуса жевательная функция восстанавливалась. У 11 пострадавших, обследованных спустя полгода — год после травмы, констатировано нарушение болевой и тактильной чувст- -вительности в поврежденной области лица без нарушения функции жевания.
Среди других последствий отмечены: парез периферических ветвей лицевого нерва — у 7 потерпевших, слюнной свищ — у 1, атрезия носовых ходов—у 2, ограничение движения челюсти — у 9, деформация лица в связи с дефектом нижней челюсти — у 1 и скуловой кости — у 1, хронический остеомиелит — у 6, ложный сустав — у 3, резкое нарушение функции жевания — у 8 потерпевших. Эти последствия большей частью наблюдались в осложненных случаях со сроками лечения больше-10—12 недель.
Изучение динамики отдаленных последствий по материалам экспертизы трудоспособности в судебномедицинских комиссиях показало, что при переломах челюстных костей утрата общей трудоспособности в ближайшие 2—3 месяца после травмы, как правило, не превышает 10—30%. В последующем трудоспособность, полностью или частично восстанавливается.
Таким образом, можно сделать вывод, что характер клиники, исходов и отдаленных последствий неосложненных переломов челюстно-лицевых, костей соответствует критерию «длительное расстройство здоровья», упомянутому в ст. 109 УК РСФСР («менее тяжкое телесное повреждение»), согласно которому и должна оцениваться тяжесть подобных, травм. Использование этого же критерия рационально и при оценке тяжести переломов, осложненных гнойной инфекцией, но только в тех случаях, когда исходы их оказались благоприятными. Что касается челюстно-лицевых травм, требующих длительного многоэтапного хирургического лечения, при котором сроки его практически превышают 10—12 недель, т. е. обычные средние, характерные для осложненных переломов, то для оценки их тяжести было бы целесообразно ввести самостоятельный медицинский критерий, например: «Необходимость в длительном многоэтапном хирургическом лечении». Ввиду значительного ущерба здоровью в подобных случаях повреждения следовало бы квалифицировать как тяжкие.
Для значительно меньшего числа случаев показателем тяжести может быть признак «опасность для жизни» (шок, кровопотеря, асфиксия, тяжелое сотрясение мозга) и «расстройство здоровья, соединенное со стойкой утратой трудоспособности не менее чем на одну треть» (ст. 108, ч. 1 УК РСФСР — «тяжкое телесное повреждение»). Последний признак применим лишь при осложненных переломах, разумеется, в условиях проведения экспертизы по окончании лечения.
Анализ материалов, относящихся к травме зубов, позволяет выделить следующие виды повреждений: дефекты эмали, неполные травматические вывихи (сопровождающиеся теми или иными нарушениями связочного аппарата, нервно-сосудистого пучка), полные травматические вывихи, переломы различной локализации и комбинации этих повреждений. Чаще оказываются поврежденными 1, 2 или 3 зуба, что соответствует, ло нашим данным, 36,47, 35,30 и 15,29%,. В 8,82% случаев были повреждены 4 зуба и очень редко — большее их количество. В 92,35% случаев повреждаются фронтальные зубы, притом в 68,24%, — на верхней челюсти.
На основании анализа наблюдений и данных литературы мы пришли к выводу, что дефекты эмали и неполные травматические вывихи, -сопровождающиеся неосложненным периодонтитом или без такового, излечиваются обычно в срок от 7 до 12 дней; зубы сохраняются, функция жевания восстанавливается. В таких случаях применим критерий «кратковременное расстройство здоровья» (ст. 112, ч. 1 УК РСФСР — «легкие телесные повреждения»). Даже если острый периодонтит перешел в хроническую форму, что затягивает лечение, последнее обычно не превышает 4 недель.
Полные травматические вывихи или переломы различной локализации, ведущие, как правило, к потере зубов, рационально оценивать по признаку размера постоянной утраты общей трудоспособности. Поврежденные зубы могут быть замещены искусственными, что в какой-то мере компенсирует функциональный дефект акта жевания. Однако установка протеза и пользование им связаны с рядом неудобств: протез снижает чувствительность к прикосновению, температуре, вкусовым ощущениям, нарушает четкость речи. Обладатель его нуждается в последующем периодическом или даже постоянном врачебном контроле. Поэтому нельзя недооценивать последствия такой травмы и рассматривать утрату зубов как лишение организма человека малозначимой и легко «восстанавливаемой» протезом части жевательного аппарата.
В случаях утраты даже одного зуба, несомненно, возникают условия, ведущие к нарушению нормальной статики соседних зубов в форме конвергенции их коронок и к возникновению феномена Годона—Попова у антагониста, который исключается из акта жевания, а тем самым к нарушению всего жевательного аппарата. Мы полагаем, что такое состояние соответствует признаку «незначительной стойкой утраты трудо- ’ способности», упомянутому в ст. 112, ч. 1 УК РСФСР («легкие телесные повреждения»), согласно которому и должна оцениваться тяжесть подобной травмы.
Повреждения зубов у детей нужно приравнивать к аналогичному повреждению жевательного аппарата взрослого человека.
В заключение отметим, что индивидуальный подход к каждому случаю, предусматривающий обстоятельное клиническое исследование (включая рентгенологическое) совместно со стоматологом, и критический. анализ медицинской документации — наиболее правильный путь судебномедицинской экспертизы повреждений челюстно-лицевых костей и зубов.
Источник
Повреждения челюстно-лицевой области часто являются предметом судебно-медицинских исследований. Это объясняется главным образом распространенностью подобных травм при противоправных посягательствах на здоровье и жизнь граждан, а также в условиях дорожно-транспортных происшествий и производственным травматизмом [1—3]. Правовую актуальность такие травмы могут иметь в связи с их локализацией на лице в случаях принятия судом решения по поводу «обезображивания лица».
По нашему мнению, не до конца исследован ряд проблем, имеющих отношение к судебно-медицинской экспертизе живых лиц при травме челюстно-лицевой области. В частности, это касается ряда методических аспектов судебно-медицинской диагностики повреждений, верификации наличия и выраженности стойких посттравматических функциональных нарушений, доказательного установления давности причинения травмы.
Высокая частота повреждений челюстно-лицевой области в экспертной практике (судебно-медицинская экспертиза живых лиц) выявлена нами при исследовании методом сплошной выборки 2000 заключений эксперта (далее заключение), выполненных в отделе экспертизы потерпевших, обвиняемых и других лиц СПб БСМЭ в 2014 г.: в 760 (38%) из них анализировалась травма лица.
Переломы костей лицевого скелета выявили в 188 наблюдениях, что составляет 9,4% от всей выборки и 24,7% от всех случаев повреждений лица. Чаще всего отмечали переломы костей носа — 93, переломы нижней стенки глазницы — 39 случаев. Переломы лобной кости отметили у 34, из них у 16 пострадавших переломы распространялись на свод или основание черепа; у 9 обнаружили перелом верхнего края и/или верхней стенки глазницы, у 9 — перелом передней стенки лобной пазухи. У 30 человек имелись переломы нижней челюсти: у 18 — тела, у 6 — тела и мыщелкового отростка/отростков, у 6 — мыщелкового отростка. Выявили 28 переломов верхней челюсти (кроме нижнего края и нижней стенки глазницы) и 23 перелома скуловой кости (кроме нижнего края и нижней стенки глазницы).
В 75,5% случаев обнаружили перелом одной кости лицевого скелета, в 11,7% — двух, в 12,8% — трех и более костей.
Травмы в области рта зафиксировали в 173 наблюдениях, из них в 58 случаях повреждения зубного органа. Наиболее часто (32) отмечали вывихи зубов (одного или двух — по 16 наблюдений) с повреждением периодонтальных мягких тканей, сопровождавшиеся травматическим периодонтитом. В 54 случаях травма зубов сочеталась с повреждением мягких тканей губ и/или щек.
Мы использовали следующую рабочую классификацию повреждений челюстно-лицевой области:
I. Повреждения мягких тканей:
1) без нарушения целостности кожи и/или слизистых оболочек;
2) с нарушением целостности кожи и/или слизистых оболочек;
3) с повреждением сосудов, нервов, слюнных желез и протоков, слезной железы и носослезного канала.
II. Повреждения твердых тканей (переломы):
1) скулоорбитального комплекса;
2) носа;
3) верхней челюсти;
4) нижней челюсти.
III. Повреждения зубного органа (зуб, пародонт, микроциркуляторное русло, в том числе сосудистые анастомозы).
Диагностика и оценка степени тяжести вреда здоровью повреждений мягких тканей и костей челюстно-лицевой области в большинстве случаев не представляет значительных трудностей. Эти повреждения оценивают преимущественно по длительности расстройства здоровья (пп. 7.1, 8.1 и 9 приложения к Приказу Минздравсоцразвития Р.Ф. № 194н от 24.04.08) [4]. Кроме того, при судебно-медицинской экспертизе таких травм и их последствий следует учитывать возможную необходимость решения вопроса об изгладимости повреждения лица (п. 6.10 приложения к тому же приказу). В статье не рассматриваются случаи осложненного течения травм челюстно-лицевой области. Методология подобных экспертиз обширно представлена в судебно-медицинской литературе, а изложение особенностей определения причинно-следственных связей в конкретных наблюдениях с их систематизацией и обобщением выходит за рамки настоящей публикации.
Обращаем внимание на отдельные случаи с наличием стойких морфофункциональных посттравматических нарушений, в которых экспертная оценка дается с применением критерия «стойкая утрата общей трудоспособности», размеры которой могут варьировать от «незначительной» до «значительной стойкой … не менее чем на 1/3». Наиболее часто это повреждения лицевого нерва, слезовыводящих путей, посттравматическое нарушение носового дыхания, нарушение акта жевания в результате перелома скуловой кости, верхней или нижней челюсти, вывихе нижней челюсти и ряд других проблем, отраженных в «Таблице стойкой утраты общей трудоспособности, вследствие различных травм…» [5].
Рассмотрим общие принципы возможной экспертной оценки травмы челюстно-лицевой области с применением критерия «стойкая утрата общей трудоспособности» на примере перелома костей носа со смещением отломков. В таких случаях часто отмечаются жалобы и/или наблюдаются объективные признаки нарушения носового дыхания (по нашим данным, у 33,3% из 126 пациентов в ЛОР-клинике и в 29% из 100 при экспертизах. Только в 2 из 100 случаев при экспертизе было установлено стойкое посттравматическое нарушение носового дыхания, обусловленное обтурацией полости носа вследствие нарушения положения его костно-хрящевого скелета.
Представляется актуальной дифференциальная диагностика посттравматического нарушения носового дыхания с острыми или хроническими состояниями, вызывающими затруднение воздухопроведения в полости носа (в том числе риниты различного генеза, нетравматическое искривление носовой перегородки, последствия бывшей в прошлом травмы носа) [6].
Определение процента стойкой утраты общей трудоспособности возможно только при доказательном обнаружении прямой причинно-следственной связи с конкретной травмой анатомически обусловленного (смещение отломков) и поэтому устойчивого во времени (стойкого) функционального дефекта в виде нарушения носового дыхания. Разумеется, основанием для установления степени тяжести вреда здоровью не являются жалобы на ухудшение носового дыхания и/или обусловленное отеком временное нарушение дыхательной функции носа в остром периоде травмы. В связи с этим осмотр пострадавшего в ближайшие дни после травмы не дает оснований для трактовки выявленного нарушения носового дыхания как стойкого функционального дефекта.
При затруднении носового дыхания экспертную оценку данной функции следует производить не ранее 30 дней с момента травмы (с учетом выполнявшихся клинических исследований). В отдельных случаях неопределенности исхода конкретной травмы этот срок может быть продлен до 120 дней (п. 19 приложения к Приказу Минздравсоцразвития Р.Ф. № 194н от 24.04.08). Эксперту следует применять доступные ему объективные методики качественной или полуколичественной оценки функции носового дыхания: проба Воячека, проба Преображенского, риногигрометрия. Модифицированная методика — импрессиориногигрометрия позволяет получить непосредственно в процессе опыта устойчивый красочный отпечаток носового дыхания, пригодный для дальнейшего изучения и приобщения к заключению эксперта [7].
Приводим наблюдение из собственной экспертной практики.
Гр. К., 21 год, получил закрытый перелом костей носа со смещением отломков (удары кулаком по лицу). С места происшествия был доставлен в одну из городских больниц, где ему была проведена репозиция костей носа. Далее пострадавший лечился в ЛОР-отделении другого стационара, затем амбулаторно у ЛОР-врача поликлиники. На этапах оказания медицинской помощи у гр. К. отмечалось нарушение носового дыхания. При производстве экспертизы через 2 мес с момента травмы выявили резкое левостороннее нарушение носового дыхания. Проба Воячека: ватная «пушинка» у левой ноздри неподвижна. Риногигрометрия: пятно запотевания от правой половины носа нормальных размеров и интенсивности, от левой половины носа резко уменьшено, хорошей интенсивности; соотношение площадей пятен запотевания на пластинке прибора справа: слева 8:1. Интраназальная инстилляция 0,1% раствора нафтизина по 2 капли в каждую половину носа после 2-минутной экспозиции фармакологического препарата дала незначительный положительный эффект: соотношение площадей пятен запотевания 6:1;
Из анамнеза известно, что гр. К. систематически принимает интраназально сосудосуживающие препараты в связи с «постоянным насморком, постоянной заложенностью носа слева». В амбулаторной карте записано, что до получения травмы у гр. К. ЛОР-патологии не было. В день проведения экспертизы пострадавшего консультировал оториноларинголог: картина острого ринита с гиперемией и отеком слизистой оболочки, умеренными серозными выделениями, искривление перегородки носа влево, что расценено ЛОР-врачом как «посттравматическое искривление перегородки носа с нарушением носового дыхания».
Спустя почти 3 мес от момента травмы потерпевший вновь осмотрен экспертом: ватная «пушинка» при пробе Воячека имела заметные колебания у левой ноздри, при риногигрометрии (без фармпробы) пятно запотевания от левой половины носа практически нормальное (справа:слева 8:7). Таким образом, выполненные при экспертизе исследования обнаружили отсутствие нарушения носового дыхания до травмы.
При обнаружении нарушения носового дыхания целесообразно привлечение в состав экспертной комиссии опытного оториноларинголога, выполнение риноскопии, приборного функционального исследования (компьютерная риноспирометрия и др.). Дифференциальная диагностика посттравматической патологии и заболеваний, аномалий развития, иных не относящихся к конкретной травме ЛОР-проблем производится при анализе медицинских фактов, выявленных в посттравматическом периоде и сведений о ЛОР-статусе до причиненной травмы (записи в амбулаторной карте, результаты прошлых медицинских осмотров, рентгенологических обследований). Само по себе указание в клиническом диагнозе на какой-либо «посттравматический» дефект не во всех случаях может считаться достаточным основанием для экспертного вывода о наличии стойкой утраты общей трудоспособности: диагноз должен быть верифицирован зафиксированными объективными медицинскими данными.
Часто затруднения при экспертизах травм челюстно-лицевой области объясняются повреждением зубов, пародонта и слизистой оболочки рта. При анализе 106 заключений обнаружили, что нередко встречаются ситуации, когда повреждение зубного органа не имеет достаточного отражения в медицинской документации (50,1%), иногда оно вовсе не указано (8,5%), но предъявляется пострадавшим при экспертном обследовании.
Травмы зубов проявляются в виде сколов эмали, дентина, переломов коронок зубов на различных уровнях (частичные без вскрытия пульпы: повреждение эмали, отлом угла зуба или его режущего края и т. д.; полные — со вскрытием полости зуба), повреждения десен с травматическим периодонтитом, вывиха зуба (неполный или вколоченный), травматической экстракции одного или нескольких зубов.
Во время экспертной оценки повреждений зубов обычно используют такие критерии, как продолжительность расстройства здоровья и стойкая утрата общей трудоспособности. При определении степени тяжести вреда здоровью следует исходить из характера (без утраты или с утратой зуба) и количества повреждений, степени выраженности функционального дефекта (нарушение речи, расстройство жевательной функции).
В основе экспертной оценки тяжести вреда здоровью при повреждении зубов лежит детальное исследование стоматологического статуса. Следует учитывать примечания к п. 48 «Таблицы процентов стойкой утраты общей трудоспособности, в результате различных травм…»: при травме зубов у пострадавших с предшествующими заболеваниями (пародонтоз, кариес и др.) такие зубы не рассматриваются как «полноценно функционирующий объект повреждения». Потеря неполноценного зуба или даже нескольких зубов, стоящих вне зубного ряда, разрушенных кариесом до основания коронки или резко подвижных вследствие патологического процесса, не причиняет ущерба пострадавшему, поэтому не отождествляется с потерей интактного зуба. К потере неполноценных зубов относятся случаи экстракции после травмы при наличии пародонтопатии или дефектах зубных рядов, а также зубов, подвергнутых ранее трепанации и пломбировке пульпарной камеры.
В судебно-медицинской практике нередко приходится встречаться с аггравацией или симуляцией травмы. Объективной основой для этого могут быть клинические проявления и последствия заболеваний зубочелюстной системы, в какой-то степени сходные с повреждениями зубов. Как результат травматического вывиха могут быть представлены подвижность и смещение зубов, обусловленные пародонтопатией. В таких случаях правильно оценить изменения зубов (как следствие предшествующих заболеваний) позволяют клинические симптомы пародонтопатии, а также рентгенологическое исследование (резорбция костной ткани). Давняя (травматическая или нетравматическая) потеря зуба может выдаваться за свежую травму. Подтвердить факт симуляции в этом случае позволит сопоставление срока причинения травмы с состоянием тканей в области отсутствующего зуба. Дефектами зубов, возникающими на почве кариозного процесса, симулируются травматические переломы и т. п. В основе дифференциальной диагностики подобных состояний лежит оценка дефекта коронки. При симуляции травмы зубов достаточным экспертным критерием может служить несоответствие объективной картины состояния зубочелюстной системы указанному потерпевшим сроку травмы.
Согласно нашим исследованиям, динамика морфологии рубцов слизистой оболочки полости рта имеет существенные различия с рубцами кожи. Рубцы слизистой оболочки, как правило, не имеют синюшного оттенка. До полугода они могут сохранять багровый или темно-красный цвет. Спустя полгода эти рубцы бледнеют и примерно через год и позже по цвету становятся практически неотличимы от окружающей неизмененной слизистой оболочки. По истечении года с момента получения раны рубец на слизистой оболочке можно обнаружить при натяжении мягких тканей или при надавливании на него: в отличие от окружающих тканей он будет выглядеть белесоватым. Кроме того, внешний вид рубца зависит от характера травматического воздействия и глубины ранения мягких тканей. В случаях глубоких повреждений, затрагивающих мышечный слой и малые слюнные железы слизистой оболочки, при оценке давности рубца следует учитывать не только его цвет, но и степень плотности, уровень расположения в сравнении с окружающими тканями. При указанных анатомических повреждениях рубец, как правило, плотный в основании раны, болезненный первый месяц и чаще имеет нелинейный характер. В то же время при наличии ранее существовавшей поверхностной линейной раны будет наблюдаться нитевидный рубец без уплотнения мягких тканей. Размер такого рубца на слизистой оболочке, как правило, не совпадает с размерами бывшей раны, а оказывается меньше, что обусловлено более высокими репаративными свойствами слизистой оболочки рта в сравнении с кожей.
Достаточно сложно установить срок повреждения зубов. Наиболее достоверно высказаться о сроке перелома зуба, по нашему мнению, можно только в первые месяцы после травмы. Для свежего повреждения коронки интактного зуба характерен белесоватый цвет с шероховатой поверхностью отломка зуба; если линия перелома на уровне пульпарной камеры, то поверхность может иметь красноватый оттенок, возможны боли при зондировании. Для раннего перелома коронки (до 6 мес) характерно наличие острых краев плоскости перелома оставшейся части зуба, при повреждении на уровне пульповой камеры — появление болевого синдрома. При давних переломах (около 1 года и более) коронковой части зуба края твердых тканей имеют тенденцию к сглаживанию, цвет дентина и эмали меняется от серого до коричневого и коричнево-серого. Световая гамма и характер цвета более разнообразны при табакокурении.
1. Клинико-морфологическое разнообразие повреждений челюстно-лицевой области представлено многообразными травмами мягких и/или твердых тканей этой области, их анатомо-функциональных комплексов.
2. При травмах челюстно-лицевой области основными квалифицирующими признаками степени тяжести вреда здоровью являются: длительность расстройства здоровья, стойкая утрата общей трудоспособности, а также изгладимость повреждения лица.
3. Во многих экспертизах при травмах челюстно-лицевой области особое значение имеют вопросы дифференциальной диагностики травмы и нетравматической патологии, оценки последствий травмы и определение давности повреждения.
4. Судебно-медицинский диагноз должен быть верифицирован зафиксированными объективными медицинскими данными, включающими результаты исследования морфологии и функции поврежденных органов и тканей, динамики посттравматических процессов, с соотнесением исхода повреждения и предшествовавшего травме статуса.
5. При оценке давности повреждений челюстно-лицевой области следует учитывать, что динамика морфологии рубцов слизистой оболочки рта существенно отличается от таковой рубцов кожи; давность перелома коронковой части зуба можно определить в пределах 1 года с момента травмы.
Конфликт интересов отсутствует.
Источник
