Перелом ладьевидной кости консолидации нет

Консолидирующий перелом — это повреждение кости, которое сопровождается появлением сращения и формированием костной мозоли. Что такое консолидирующийся перелом и как консолидируется кость пациенту может подробно объяснить врач травматолог.

Что такое консолидированный перелом
Для того чтобы определить, что значит консолидированный перелом, необходимо подробно выяснить какие причины могут воздействовать и как происходит процесс восстановления.
Распространённые причины
К наиболее распространённым причинам образования переломов относят:
- Наличие заболеваний, приводящих к патологическому снижению плотности костной ткани. Часто с данными проблемами сталкиваются представительницы женского пола, которым выполнено оперативное вмешательство с удалением придатков в репродуктивном возрасте. Кроме того, остеопороз в молодом возрасте может быть вызван нарушением работы паращитовидных желёз.
- Пожилой возраст. Это состояние относится к физиологическим, при которых происходит снижение плотности костной ткани.
- Удары и падения. При этом сила травмирующего воздействия превышает прочность костной ткани.
Процесс восстановления
Консолидация перелома, как и других восстановительных процессов протекает в несколько последовательных стадий. Они сменяют друг друга и способствуют быстрому заживлению тканей. Выделяют следующие этапы восстановления, среди которых:
- Стадия аутолиза. В этот период в течение 3—4 суток происходит миграция в очаг поражения групп лейкоцитарных клеток. Они запускают местную воспалительную реакцию, разрушая некротизированные клетки. При этом необходимо учитывать, что продолжительность может быть индивидуальной. В зависимости от особенностей организма она может увеличиваться.
- Стадия пролиферации. Данный этап свидетельствует о запуске регенераторных процессов. Консолидация переломов сопровождается увеличением объема здоровой ткани за счёт размножения и миграции клеток к очагу поражения. Происходит активная выработка минеральных веществ, которые способствуют формированию хрящевой ткани с последующим образованием костной мозоли.
- Запуск перестройки костной ткани. В очаге поражения начинают формироваться сосудистые и нервные волокна, которые обеспечивают достаточную трофику кости. В костной ткани образуются балки, характерные для здоровой кости.
- Стадия восстановления. Консолидация в области переломов кости сопровождается образованием надкостницы. Постепенно кость срастается и восстанавливает свою функциональную активность.
Для того чтобы определить, что такое консолидирующийся перелом и какая тяжесть вреда здоровью оказывается при нарушении стадий.

Основные сроки
Сроки консолидации различных переломов зависят от степени тяжести травмы, а также локализации патологического процесса. Таблица сроков консолидации переломов раскрывает продолжительность при открытом и закрытом повреждении.
Меньший период восстановления необходим для костей небольшого размера, к ним относят фаланги пальцев, ребра, а также мелкие кости на конечностях. В среднем, этот период продолжается не более одного месяца.
Консолидированный перелом ключицы, плеча, рук и ступней заживает от 2 до 3 месяцев. При этом необходимо учитывать, что срок заживления зависит также от вида перелома. Для открытой травмы продолжительность восстановления увеличивается.
При повреждении бедра для заживления требуется период равный 4—5 месяцам. Наибольшая продолжительность наблюдается при восстановлении перелома тазовых костей.
Заживление вялоконсолидирующихся переломов продолжается до нескольких лет.
Ориентировочная длительность когда формируется консолидированный перелом определяет врач после осмотра пациента и ознакомления с документацией.
Как ускорить выздоровление
Ускорение выздоровления возможно при дополнительном воздействии на естественные процессы заживления.
В результате отмечается ускорение процесса за счёт повышения скорости обмена веществ.
Для этого можно использовать лекарственные средства, физиотерапевтические процедуры, а также немедикаментозные способы.
К немедикаментозным методам относят изменение состава и норм питания с включением достаточного количества белковых продуктов, это могут быть кисломолочные изделия, а также витаминов и микроэлементов. Для заживления перелома в рацион добавляют большее количество цинка, фосфора и магния.
Ежедневное меню должно также включать рыбу, капусту или шпинат.
Из физиотерапевтических процедур назначаются методики, которые направлены на улучшение местного кровотока.
Лекарственные средства подбирают с целью увеличения поступления в организм кальция с фосфором и коллагеном. Среди них выделяют популярный препарат остеогенон.
Сколько времени происходит образование костной мозоли
Выявить период, за который формируется костная мозоль, необходимо учитывая различные факторы. Среди них решающую роль играют типы перелома, их вид, а также сопутствующие патологии и факторы риска. Определить, что значит консолидирующийся перелом можно по образованию костной мозоли, это означает, что процесс восстановления произошел.
Меньшего времени достаточно для восстановления переломов небольших по размеру костей без смещения. В этом случае важно, чтобы не произошло повреждения надкостницы.
Минимальный период образования мозоли равен 2—3 месяцам, для восстановления крупных костей может потребоваться более полугода.

Принципы лечения
Для того чтобы добиться быстрого выздоровления, а также снизить риск развития осложнений необходимо придерживаться принципов лечения. Данные рекомендации должны соблюдаться на раннем этапе после получения травмы. Среди них большое значение играют принципы оказания первой медицинской помощи, включающие:
- Своевременное выявление перелома.
- Выполнение иммобилизации.
- Предупреждение излишней травматизации.
- Быструю транспортировку пострадавшего.
После того как пациент поступает в медицинское учреждение, необходимо:
- Правильно выполнить рентгенограмму повреждённой кости в нескольких проекциях и консолидации перелома.
- Вправить костные отломки, при необходимости требуется выполнение хирургического вмешательства.
- Надежно зафиксировать повреждённую конечность.
- Обеспечить неподвижность пациента.
- Адекватно обезболить пациента.
- Соблюдение рекомендаций, которые включают приём лекарственных средств с последующим подключением физиотерапевтических процедур.
Народные средства
Для ускорения восстановления перелома необходимо к лекарственным средствам и немедикаментозным методам подключить народные методы. Их использование возможно только после консультации со специалистом и определением наиболее безопасного метода народной терапии. Для достижения терапевтического эффекта применяются отвары, настои, а также накладываются компрессы и примочки.
К наиболее эффективным народным методам относят:
- Приём отвара лугового василька. Для приготовления раствора требуется 50 грамм сухой травы в течение двух часов кипятить, после чего смесь остужают и процеживают. Принимать их следует дважды в сутки с разовым объемом дозировки, равным 200 мл.
- Мумиё. Таблетки мумие употребляют в течение 10 дней до момента приема пищи.
- Компресс с окопником. Предварительно необходимо 50 грамм травы отварить и в последующем перемешать её до гомогенного содержимого. Кашицу наносят на область травмы перед сном и после наложения повязки её сохраняют до утра. Процедуры выполняют на всем протяжении, пока происходит консолидация кости.
- Смесь можжевельника и масла. Ветки можжевельника вместе с иголками смешивают со сливочным маслом. Смесь оставляют в духовке на 3—4 часа, в последующем ингредиенты тщательно измельчают, доводя до состояния мази. Её применяют для массажа с целью достижения противовоспалительного и разогревающего эффектов.
Что делать, если консолидация не происходит
В восстановительном периоде важно регулярно оценивать признаки восстановления. Это связано с тем, что могут возникать случаи, когда слабоконсолидированный перелом не успевает полностью срастись или вообще зона повреждения не срастается. К причинам замедления восстановительного процесса относят:
- Возраст пациента. У пожилых людей заживление происходит дольше из-за естественного снижения плотности костей, уменьшения васкуляризации и наличия сопутствующих патологий. Кроме того, если у пациента пожилой возраст попадание инфекции встречается чаще.
- Вредные привычки.
- Избыточную массу тела.
- Нарушения обмена веществ, например, сахарный диабет.
- Сопутствующие заболевания, которые сопровождаются нарушением кровотока.
- Попадание инфекции в область повреждения. Наиболее частой причиной, из-за которой у пациента сохраняется неконсолидированный перелом, является остеомиелит и туберкулез.
- Неправильное выполнение репозиции или наложение гипсовой повязки.
Повышенную нагрузку на область повреждения.
Выявление замедления консолидации перелома на снимке возможно по характерным признакам. К ним относят появление расщелины между отломками, а также неестественное положение области воздействия травмирующего фактора. Область перелома становится болезненной и чрезмерно подвижной.

В этом случае важно в ранние сроки обратиться к врачу, так как специалист решит, что делать, если консолидация перелома слабая.
Для того чтобы быстрее произошло восстановление отломков, необходимо в ранние сроки после получения травмы обратиться за помощью к врачу.
Соблюдение рекомендаций по питанию, образу жизни, физическим нагрузкам, а также приему лекарственных средств и проведению физиотерапевтических процедур. Пренебрежение данными правилами удлиняет процесс заживления и приводит к повышению риска развития осложнений.
Источник
Перелом ладьевидной кости. Диагностика и лечение
Среди всех костей запястья чаще всего подвергается переломам ладьевидная кость. Причиной этого является размер и расположение нормальной ладьевидной кости. Ладьевидную кость относят к проксимальному ряду костей запястья. Однако анатомически она вклинивается в дистальный ряд. Лучевая девиация или тыльное сгибание кисти в норме ограничено упором лучевой в ладьевидную кость. В этом месте часто возникают стрессовые переломы.
Кровеносные сосуды, питающие ладьевидную кость, в норме проникают через кортикальный слой на дорсальной поверхности близ бугорка в области средней трети. Следовательно, в проксимальной порции кости нет прямого кровоснабжения. Недостаточное кровоснабжение при переломе ладьевидной кости может обусловить замедленное сращение или привести к аваскулярному некрозу.
Аксиома: чем проксимальнее расположена линия перелома ладьевидной кости, тем выше вероятность развития аваскулярного некроза.
Врачу очень важно знать, что больной, обратившийся с жалобами на «растяжение запястья», может иметь скрытый перелом ладьевидной кости. Часто это повреждение может быть исключено на основании физикального обследования. Как будет показано дальше, нормальная рентгенограмма не исключает этого перелома.
Аксиома: у больных, поступивших с симптомами растяжения лучезапястното сустава, следует подозревать перелом ладьевидной кости.
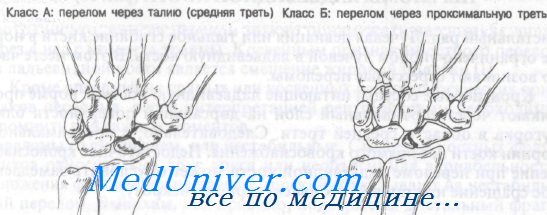
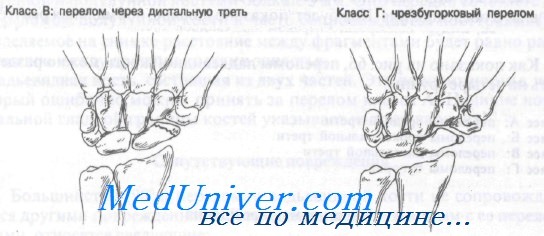
Как показано на рисунке, переломы ладьевидной кости можно разделить на четыре группы.
Класс А: переломы средней трети
Класс Б: переломы проксимальной трети
Класс В: переломы дистальной трети
Класс Г: переломы бугорка
Обычно переломы ладьевидной кости возникают при насильственном переразгибании лучезапястного сустава. Тип перелома зависит от положения предплечья в момент травмы. Считается, что переломы класса А происходят в результате лучевого отведения с переразгибанием, что приводит к сдавлению средней трети ладьевидной кости шиловидным отростком лучевой кости.
При осмотре обычно обнаруживают максимальную болезненность на дне анатомической табакерки. Кроме того, лучевое отведение запястья или давление по оси большого пальца усиливают боль.
Рутинные рентгенограммы, включающие переднезаднюю, боковую и косую проекции, могут не выявить перелома. Если врач подозревает перелом на основании клиники, то для его подтверждения могут потребоваться правая и левая косые проекции, а также томограммы. Несмотря на это, иногда перелом можно обнаружить на снимках лишь через 4 нед с момента травмы. Косвенным признаком острого перелома ладьевидной кости является смещение жировой полоски.
Кроме определения прямых или косвенных рентгенологических признаков перелома, перед интерпретацией рентгенограмм необходимо вспомнить ряд важных моментов.
Переломы со смещением, или нестабильные. Смещение костных фрагментов относительно друг друга или необъяснимая вариабельность положения фрагментов на разных проекциях указывают на нестабильный перелом. Вывихам, как правило, подвержены дистальный фрагмент и кости запястья, которые смещаются в дорсальном направлении. Проксимальный фрагмент и полулунная кость в целом сохраняют нормальные соотношения с лучевой костью.
Ротационный подвывих ладьевидной кости. Это непростое для обнаружения осложнение можно заподозрить, если расстояние между ладьевидной и полулунной костями больше 3 мм. Оно нередко сочетается с переломом полулунной кости и часто сопровождается посттравматическим артритом.
Старые переломы ладьевидной кости. Рентгенологический признак этих повреждений — склерозированные края фрагментов. Кроме того, определяемое на снимке расстояние между фрагментами будет равно расстоянию между другими костями запястья.
Ладьевидная кость, состоящая из двух частей. Это вариант нормы, который ошибочно можно принять за перелом класса А. Наличие нормальной гладкой границы костей указывает на этот вариант.
Большинство (90%) переломов ладьевидной кости не сопровождается другими повреждениями. К повреждениям, связанным с ее переломами, относятся следующие:
1. Вывих в лечезапястном суставе.
2. Вывих костей запястья проксимального или дистального ряда.
3. Перелом дистального отдела лучевой кости.
4. Переломовывих I пальца типа Беннетта.
5. Перелом или вывих полулунной кости.
6. Разъединение ладьевидно-полулунного сочленения.
Лечение переломов ладьевидной кости
Лечение переломов ладьевидной кости спорно и, к сожалению, чревато осложнениями. В целом переломы ее дистального отдела, как и поперечные переломы, заживают с меньшим числом осложнений, чем переломы проксимального отдела или косые переломы. Рекомендуется гипсовая иммобилизация, однако относительно положения большого пальца и предплечья, как и продолжительности гипсовой иммобилизации, существуют разногласия. Авторы рекомендуют переломы проксимальной трети иммобилизовать на срок 12 нед, переломы средней или дистальной трети — минимум на 8 нед. Как и при иммобилизации других видов переломов, важными элементами первой помощи при лечении переломов ладьевидной кости будут лед и приподнятое положение конечности.
Клинически заподозренные, но рентгенологически не выявляемые переломы ладьевидной кости. Больного следует вести, как и при переломах ладьевидной кости без смещения. Предплечье помещают в гипсовую повязку для I пальца. Большой палец должен занимать положение захвата, предплечье — физиологическое положение, а лучезапястный сустав должен быть в положении 25° разгибания. Гипсовая повязка начинается с межфалангового сустава I пальца и заканчивается на середине предплечья. Через 2 нед следует провести повторные клиническое и рентгенологическое обследования. Если определяют перелом, заново накладывают гипс минимум на 6 нед. Если перелом не обнаруживают, но данные обследования позволяют клинически подозревать перелом, гипс накладывают вновь и больного повторно осматривают через 2 нед.
Переломы ладьевидной кости без смещения. Накладывают длинную гипсовую повязку для I пальца протяженностью до межфалангового сустава I пальца. Предплечью и I пальцу придают положение, указанное в предыдущем разделе. Через 6 нед повязку можно заменить на короткую для I пальца на остальное время иммобилизации, которая длится в целом 8—12 нед.
Переломы ладьевидной кости со смещением. Больному накладывают ладонную лонгету и направляют к опытному хирургу для попытки закрытой репозиции. Если попытка окажется безуспешной, показана открытая репозиция.
Некоторые авторы рекомендуют для переломов без смещения иные методы лечения, включающие короткую гипсовую повязку для I пальца при положении лучезапястного сустава в легком тыльном сгибании и предплечья — в нейтральном. Наряду с этим некоторые авторы рекомендуют полностью покрывать I палец гипсовой повязкой.
Осложнения переломов ладьевидной кости
Осложнения при переломах ладьевидной кости могут развиться, несмотря на оптимальное лечение.
1. Аваскулярный некроз нередко сопутствует переломам проксимальной трети, неадекватно репонированным переломам со смещением, оскольчатым или неадекватно иммобилизованным переломам.
2. Переломы, леченные запоздало или неадекватно, часто осложняются замедленной консолидацией или несращением.
— Также рекомендуем «Перелом трехгранной кости. Диагностика и лечение»
Оглавление темы «Переломы костей запястья, предплечья»:
- Перелом ладьевидной кости. Диагностика и лечение
- Перелом трехгранной кости. Диагностика и лечение
- Перелом головчатой кости. Диагностика и лечение
- Перелом крючковидной кости. Диагностика и лечение
- Перелом кости трапеции. Диагностика и лечение
- Перелом гороховидной кости. Диагностика и лечение
- Классификация переломов лучевой и локтевой костей
- Перелом локтевого отростка. Диагностика и лечение
- Переломы головки и шейки лучевой кости. Диагностика и лечение
- Переломы венечного отростка. Диагностика и лечение
Источник
Что представляет собой консолидированный перелом? Об этом мы поведаем в рассматриваемой статье. Также вы узнаете о том, как происходит срастание переломов, почему восстановление пациента может замедлиться и как происходит лечение травм.
Основная информация
Консолидированный перелом — такой диагноз ставят многим пациентам, получившим травму. Но далеко не все больные знают, что означает это заключение.
Увидев такое странное словосочетание в своей медицинской книжке, большинство людей находятся в полном недоумении. Чаще всего этот термин ассоциируется с какой-либо серьезной патологией. Однако перелом консолидированный не представляет собой ничего страшного.
Что такое перелом?
Хирург, травматолог – это те специалисты, к которым обращаются люди с переломом кости.
Перелом – частичное или же полное нарушение целостности костных тканей, которое возникло при нагрузке, в несколько раз превышающей прочность поврежденного участка скелета. Такое патологическое состояние может возникать не только из-за получения травмы, но и в результате различных болезней, которые сопровождаются значительными изменениями в прочностных свойствах костей.
Обратившись в бесплатный или платный травмпункт, пациент с травмой сразу же получает лечение. Оно зависит от степени тяжести перелома, которая, в свою очередь, обусловлена размерами сломанных костей, а также их числом.
Следует особо отметить, что множественные переломы трубчатых костей (крупных) очень часто приводят к травматическому шоку и развитию сильной кровопотери. Однако, вовремя обратившись в бесплатный или платный травмпункт, таких патологий можно избежать. Кстати, больные после получения подобных травм восстанавливаются очень медленно. Их период выздоровления может занять несколько месяцев.
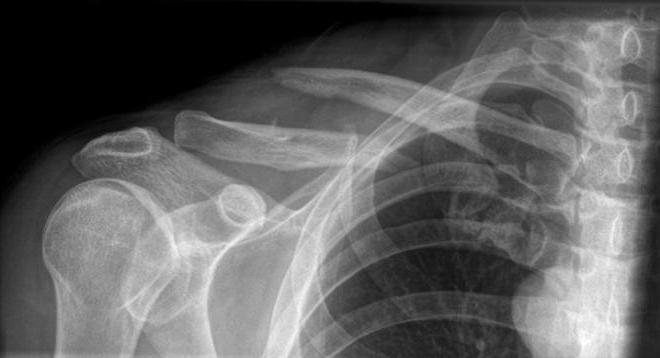
Консолидированный перелом — что такое?
Термин «консолидация» имеет латинское происхождение. Он состоит из двух слогов, которые переводятся как «вместе» и «укрепляю». Другими словами, консолидация означает: объединение, укрепление, интеграция или сплочение чего-либо.
Так что это — консолидированный перелом? Специалисты утверждают, что это медицинский термин, который обозначает уже сросшийся перелом с образованием костной мозоли.
Идеальное и полное срастание травмированного скелета происходит в следующих случаях:
- при хорошей фиксации сломанных костей;
- при полном и идеальном сопоставлении костных отломков;
- при восстановлении кровообращения в зоне повреждения костей;
- при восстановлении или сохранении иннервации в зоне повреждения костных тканей.
Вторичное срастание
Вторичное срастание переломов с образованием хрящевой мозоли происходит при:
- неполном сопоставлении частей костных отломков;
- плохой фиксации перелома;
- относительной подвижности костных фрагментов;
- несвоевременной иммобилизации;
- нарушении кровообращения, а также иннервации в зоне перелома кости.
Почему перелом не срастается?
Хирург, травматолог – именно эти специалисты могут ответить на вопрос о том, почему в некоторых случаях перелом кости не срастается. Согласно их мнению, такое явление имеет несколько причин. Представим их прямо сейчас:
- нарушение иммобилизации кости (поврежденной), а также смещение ее элементов относительно друг друга;
- неполное или неправильное сопоставление костных фрагментов;
- нарушение иннервации в области перелома и местного кровообращения.
Травматолог на дом выезжает лишь в крайне тяжелых случаях. При этом очень важно, чтобы специалист был грамотным. Ведь при серьезных переломах необходимо так совместить поврежденные костные ткани, чтобы произошла их полная консолидация. Однако следует отметить, что такое срастание зависит не только от квалификации доктора. Ведь в процесс регенерации должны быть включены и все слои костных тканей (например, эндоост, периост и гаверсовы каналы).
Нельзя не сказать и о том, что совместно с естественными физиологическими процессами восстановления целостности скелета также происходит рассасывание посттравматической гематомы. Кстати, костная мозоль при регенерации имеет вид небольшого веретенообразного утолщения.
Периоды образования и слои костной мозоли
Консолидированный перелом ребер и других частей скелета – довольно распространенное явление. В процессе восстановления костей образуется костная мозоль.
Такая регенерация проходит в три периода:
- развитие воспаления (асептического) в месте перелома;
- процесс костеобразования;
- перестройка костной мозоли.
Таким образом, в месте травмы у человека происходит интенсивное размножение клеток гаверсовых каналов и эндооста, а также соединительной ткани и надкостницы. Этот процесс приводит к тому, что на участке перелома образуется костная мозоль. Она состоит их четырех слоев:
- параоссальный;
- интермедиарный;
- периостальный;
- эндостальный.
Спустя 5-6 дней после непосредственного получения травмы дефект между костными отломками начинает заполняться фибробластами, клетками остеобластов и мелкими сосудами, которые образуют собой остеоидную ткань.
Также следует отметить, что выделяются 3 стадии образования костной мозоли. К ним относят:
- фиброзную;
- хрящевую;
- костную.
Как долго образуется костная мозоль?
Формирование костной мозоли – довольно длительный процесс. Сроки ее образования таковы:
- Первичная (длится 4-5 недель).
- Вторичная (спустя 5-6 недель).
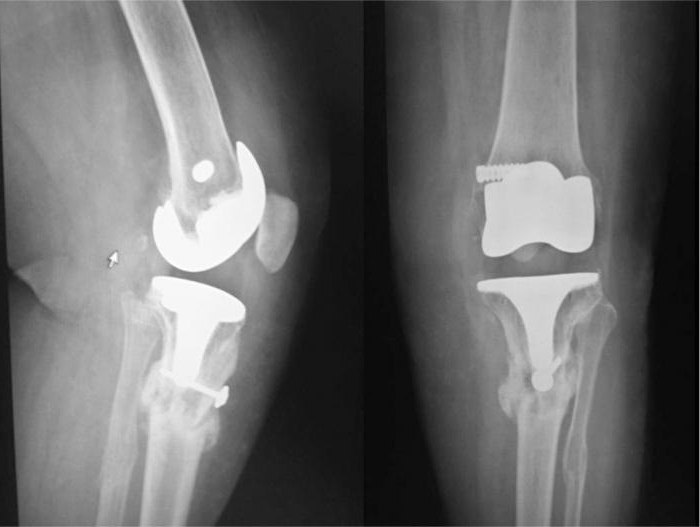
Следует также отметить, что мозоль в месте перелома подвергается перестройке в течение нескольких лет. Происходит это вследствие того, что остеобласты способствуют рассасыванию концов костных отломков, фрагментов и осколков, а также ликвидируют избыточное образование мозольного вещества.
В том случае если травматолог, на дом вызванный, а также сам пациент создали все оптимальные условия для срастания костных элементов, то происходит консолидация перелома (в течение нескольких недель или месяцев).
Как долго срастаются кости? Согласно утверждениям специалистов, чем старше человек, тем хуже происходит его восстановление. Например, перелом шейки бедра может приковать старика к постели, спровоцировав такие осложнения, как застойная пневмония, тромбоэмболия легочной артерии, пролежни и прочие.
Почему замедляется консолидация?
Далеко не всегда и не у всех людей костные переломы срастаются быстро и без каких-либо последствий. В некоторых случаях консолидация травмированного участка значительно замедляется. С чем связано такое явление?
К общим причинам замедленного срастания костей относят следующие:
- сахарный диабет, тонкие кости, нарушение рабаты паращитовидных желез;
- пожилой возраст, женский пол, киста яичника, неправильное питание;
- истощение, многоплодная беременность, стрессы;
- низкий рост, прием некоторых лекарственных средств, дисменорея;
- онкология, курение, удаленные яичники, трансплантация внутренних органов и прочее.
Что касается местных причин, то к ним относят:
- попадание инфекции в рану;
- нарушение кровообращения;
- сильное размозжение мягких тканей при травме;
- множественные переломы;
- попадание инородных предметов в рану;
- интерпозиция тканей и прочее.
Лечение переломов
Что делать при переломе и как добиться быстрого срастания костей? В первую очередь необходимо обратиться к доктору. При смещении костей врач должен их вправить и зафиксировать в этом положении посредством наложения гипса.
Что делать при переломе, кроме обращения в травмпункт? Чтобы перелом срастался быстрее, специалисты рекомендуют принимать анаболические гормоны и мумие. Также допустимо физиолечение и воздействие на травму электромагнитным полем.
Последствия неправильного лечения
Консолидированный перелом — это наилучший исход травмы человека. Однако следует отметить, что при отсутствии должного лечения консолидация может не произойти или замедлиться.
Специалисты утверждают, что признаками медленного срастания костной ткани являются следующие состояния:
- подвижность (патологическая) костей в месте перелома;
- сильные боли в области повреждения;
- щель между костными отломками, заметная при рентгенологическом обследовании.
Также следует отметить, что в детском возрасте процесс восстановления и регенерации поврежденной костной ткани происходит быстрее и легче, нежели у пожилых и взрослых людей. Очень часто неправильное срастание скелета приводит к образованию ложного сустава. Такие сочленения могут породить ряд серьезных проблем со здоровьем, а также причинять эстетический дискомфорт.
Источник
