Перелом крючковидной отростка
Ветцентр доктора Воронцова уже более 10 лет занимается лечением суставов у собак. Дисплазия локтя на сегодняшний день — самая распространенная причина хромоты на грудную конечность у собак.
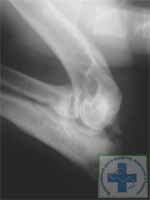
Дисплазия (dysplasia) — нарушение развития. Понятие дисплазия локтевого сустава у собак в основном базируется не на дисконгруэнтности, как при дисплазии тазобедренного сустава, а на проявлениях хондропатии. Видимая дисконгруэнтность, как последствие асинхронного роста лучевой и локтевой костей встречается лишь в 18% случаев (рис. 1, 2).
Породная предрасположенность к дисплазии локтя
Дисплазия локтевого сустава у собаки начинает проявляться хромотой в возрасте от 4-х месяцев. Большие собаки испытывают боль в лапах и часто встречается это у следующих пород: лабрадор ретривер, зенненхунд, немецкая овчарка, ротвейлер, кане корсо, бассет-хаунд и др.
Причины развития и виды дисплазии локтя
Существуют несколько видов остеохондропатий локтевого сустава, которые объединены термином дисплазия.
- Расслаивающийся остеохондрит медиального мыщелка плечевой кости
Формирующийся молодой хрящ при определённых условиях перестаёт отвечать требованиям функциональной нагрузки в период эндхондральной оссификации, отслаивается от подлежащей кости и выходит в виде хондромного тела в полость сустава. - Фрагментация медиального венечного отростка
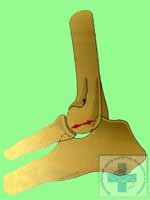
Костно-хрящевое покрытие медиального венечного отростка не имеет зон оссификации и состояние последующей фрагментации может быть связано с дисконгруэнтностью локтевого сустава, а именно задержкой роста лучевой кости и ротацией локтевой кости. - Фрагментация крючковидного отростка
Формирование крючковидного отростка заканчивается к 20-23 неделям у собак. Фрагментация крючковидного отростка, ни что иное как нарушение оссификации с выходом в полость сустава отростка в виде свободного внутрисуставного костно-хрящевого тела. Причиной может быть избыточный рост лучевой кости, осевое искривление локтевой кости и генетические последствия. Иногда эту особенность называют наращивание крючковидного отростка у собак. - Медиальный компартмент синдром
Патология всегда связана с дисконгруэнтностью сустава. Последствиями является потеря гиалинового хряща в области медиального венечного отростка и медиального мыщелка плечевой кости по причине неравномерного сдавливания. В результате суставные поверхности контактируют между собой поверхностями обнаженной кости, а не хрящевым покрытием.
Могут встречаться комбинированные патологии в виде расслаивающегося остеохондрита медиального мыщелка плечевой кости и фрагментации медиального венечного отростка или фрагментации крючковидного отростка. Отдельно стоит такое серьезное заболевание, как медиальный компартмент синдром. В основе развития дисплазии локтя лежит быстрый рост, питание и генетика, которые приводят к стимуляции и развитию остеохондропатии.
Дисплазия локтевого сустава у собак симптомы
Основным клиническим признаком дисплазии локтевого сустава является хромота у собаки, которая может появляться после отдыха или нагрузок, стартовые боли. В некоторых случаях хромота приобретает хроническую тяжелую форму с нарушением функции опороспособности. Часто встречаются синовиты, которые характеризуются увеличением контуров сустава с латеральной поверхности.
Дисплазия локтевых суставов у собаки диагностика
Основными методами диагностики дисплазии локтевого сустава у собак являются:
- рентгенологический
- компьютерная томография (КТ локтевых суставов)
- артроскопия
Проводятся серии рентгеновских снимков в боковой и прямой проекции для выявления видимых патологий сустава.
Дисплазия локтевых суставов у собак фото рентгеновских снимков:

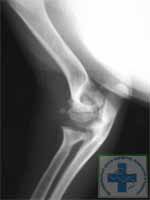
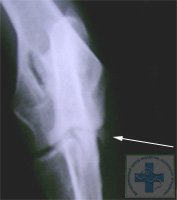
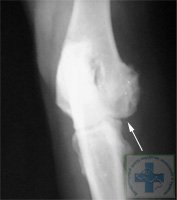
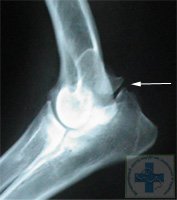
К сожалению, существует определённая стадийность развития дисплазии локтевого сустава, когда на простых рентгеновских снимках и КТ не видны проблемы хрящевой ткани в полости сустава.
Артроскопия является основным методом диагностики дисплазии локтевого сустава у собак. Она позволяет не только устанавливать окончательный диагноз, но и проводить лечение без открытых операций, не нанося животному серьёзной операционной травмы. Это значительно повышает эффективность лечения дисплазии локтевого сустава у собак и сокращает период реабилитации. При диагностике дисплазии локтевого сустава у собак артроскопия позволяет не только детально визуализировать хрящевое покрытие, но и при помощи специального зонда-пальпатора оценить структуру хрящевого покрытия.
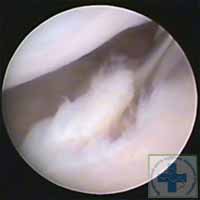
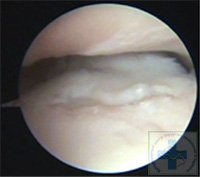
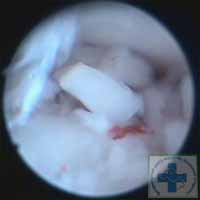
Основное в диагностике дисплазии локтевого сустава это своевременность. Чем раньше диагностирована проблема, тем объективнее будет выбрана тактика лечения.
Дисплазия локтевого сустава у собак лечение
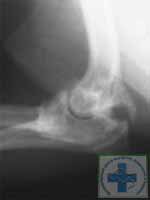 Консервативная терапия с введением различных противовоспалительных препаратов в полость сустава дает временный эффект и ускоряет развитие необратимых изменений в суставе.
Консервативная терапия с введением различных противовоспалительных препаратов в полость сустава дает временный эффект и ускоряет развитие необратимых изменений в суставе.
Патологические процессы в суставе будут прогрессировать и результатом будет тяжелый деформирующий остеоартроз (фото 9).
Дисплазия локтевого сустава у собак операция
Хирургическое лечение локтевой дисплазии может быть:
- традиционным, когда открывается сустав
- эндоскопическим (артроскопическим) без вскрытия сустава
Суть хирургических манипуляций сводится к удалению свободных фрагментов из полости сустава при расслаивающем остеохондрите с последующим проведением абразирования и хондростимуляции. При фрагментации медиального венечного отростка осуществляется парциальная резекция поврежденного участка под артроскопическим контролем (видео).
Лечение медиального компартмент синдрома
Особую сложность представляет собой лечение медиального компартмент синдрома. Как правило, здесь используются изолированные реконструктивные операции или комбинация методов, суть которых направлена на изменение осевых нагрузок в суставе.
К реконструктивным методам относят:
- Sliding humeral osteotomy (SHO)
- Canine Unicompartmental Elbow (CUE) —
- Proximal abducting ulnar plate (PAUL)
К комбинированным методам относят:
- артроскопию и динамическую остеотомию
- дистальную тенотомию бицепса.
Запущенные стадии развития остеоартроза локтевого сустава на фоне дисплазии, требуют проведение эндопротезирования локтевого сустава у собак.
При проблемах со здоровьем ваших животных приходите к нам в ветеринарный центр. Опытные хирурги ветеринары ортопеды помогут вашему питомцу. Ветклиника Воронцова находится в ЮАО, недалеко от пересечения МКАД и Каширского шоссе. Точный адрес: Совхоз им. Ленина, дом 3а (смотрите схему проезда), метро Домодедовская, Орехово, Зябликово. По любым вопросам можно проконсультироваться по телефонам:
+7(495) 740-48-59
+7(936) 001-03-04
Источник
Отдельные сообщения о случаях вывихов ладьевидной кости, необычных вывихов костей запястья, изолированных вывихов ладьевидной кости, появлявшиеся еще в XIX веке, сейчас перевалили за сотню; эти повреждения долго рассматривали как атипичные и изолированные, хотя уже W. Speck (1913) нашел вывих ладьевидной кости в сочетании с вывихом кисти в лучевую сторону.
На основании рентгенологической картины опубликованных к настоящему времени вывихов ладьевидной кости можно выделить две основные формы: перилунарные вывихи кисти в лучевую сторону вместе с ладьевидной костью и обособленные (или изолированные) вывихи ладьевидной кости. Сходство характера травм в этих группах (наиболее типичны и часты насильственные локтевые отклонения кисти, например, при локтевой установке кистей за рулем в момент столкновения мотоцикла, велосипеда, автомашины с встречным транспортом
Рис. 54. Лучевые латеролунарные смещения, а — нормальные соотношения в кистевом суставе; б — латеролунарный вывих кисти (с вывихом ладьевидной кости): кисть вместе с дистальным рядом запястья сдвинута в лучевую сторону, ладьевидная кость развернута во фронтальной плоскости на 45—90° (I стадия, или степень перилунарного смещения); в — вывих ладьевидной кости: кисть в обычном положении, увеличился поворот ладьевидной кости до 90—150° (11 стадия, или степень перилунарного смещения).
или препятствием) указывает с определенностью на общность их происхождения.
Схематически в первой фазе (стадии) происходит вывих кисти в лучевую сторону с перемещением головчатой кости по желобу интактной полулунной и оседанием на место ладьевидной кости, которая в свою очередь уходит за пределы суставной площадки лучевой кости, развертываясь на 45—90°. Во второй фазе в момент прекращения насилия и под действием упругих сил кисть возвращается на место, а ротация ладьевидной кости усиливается, достигая 120—150° (рис. 54). Переход от первой фазы смещения ко второй, вероятно, облегчается с увеличением подвижности ладьевидной кости за счет разрывов ее дистального крепления (к трапеции, трапециевидной и головчатой костям, к удержателю сгибателей). Возможно этим и объясняется, что в части изолированных вывихов проксимальный полюс ладьевидной кости отклоняется в лучеладонную или лучетыльную (реже) сторону. Вместе с тем ладонное смещение проксимального полюса ладьевидной кости бывает и при перилунарных вывихах кисти в тыльно-ладонном направлении.
Помимо описанных выше типичных латеролунарных смещений в лучевую сторону, изредка встречаются еще более выраженные вывихи и вывихопереломы, когда через интактную полулунную кость вместе с головчатой «перескакивают» крючковидная и трехгранная кости. Механизм насилия здесь иной: смещение происходит
в результате форсированного лучевого отклонения кисти,
- чем свидетельствуют и компрессионные переломы шиловидного отростка лучевой кости, а обычным латеро- лунарным смещениям сопутствуют отрывные переломы шиловидного отростка лучевой кости, да и то не всегда.
Еще более редкими являются смещения кисти (вывихи и вывихопереломы) в локтевую сторону, возникающие при форсированном локтевом отклонении кисти, когда сила, прикладываемая с лучевой стороны вблизи от кистевого сустава, производит вращение кисти с ее сдвигом (заметим, что типичные латеральные смещения в лучевую сторону, протекающие также при локтевом отклонении кисти, для своей реализации требуют более дистального приложения силы на уровне пястного отдела). Среди них можно различить два основных типа: локтевые смещения дистального ряда запястья вместе с кистью и такие же смещения кисти вместе с ладьевидной костью, располагающейся над полулунной костью или с ее локтевого края.
При латеролунарных смещениях возникает бросающаяся в глаза деформация: кисть своим основанием смещена в лучевую сторону, а пальцы отклонены в локтевую сторону. В связи с этим увеличивается западение мягких тканей по локтевому краю и заметнее выступает головка локтевой кости. Исчезает естественное западение в области анатомической табакерки и определяется костной плотности выступ. Верхушка шиловидного отростка лучевой кости не прощупывается. Большой палец отведен и движения в нем болезненны. При вывихе ладьевидной кости не удается пальцем проникнуть между шиловидным отростком лучевой кости и основанием
- пястной кости. Определяемый на боковой поверхности или кпереди от шиловидного отростка лучевой кости проксимальный полюс ладьевидной кости располагается поверхностно и отчетливо прощупывается. Нередко он легко смещаем вокруг шиловидного отростка лучевой кости. Положение же кисти по оси предплечья правильное. Наиболее отчетливо анатомические и функциональные нарушения видны в первые часы после травмы или же спустя 2,5—3 нед, когда стихают реактивные явления.
При рентгенодиагностике более важны снимки в переднезадней проекции. Здесь отчетливо видны сдвиг костей дистального ряда с кистью в лучевом направлении, повороты ладьевидной кости во фронтальной плос-
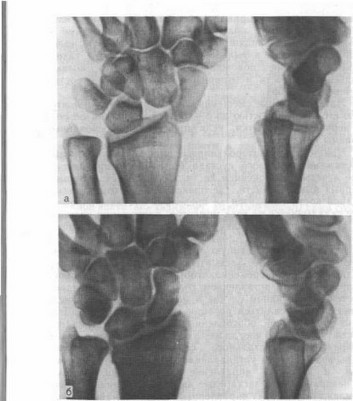
Рис. 55. Свежее латеролунарное смещение кисти у больной 37 лет вследствие насильственного локтевого отклонения кисти (рентгенограммы).
а — латеролунарный вывих кисти в лучевую сторону с подвывихом гороховидной кости и отрывным переломом шиловидного отростка лучевой кости; б — спустя 6 нед после закрытого вправления.
кости. Вне зависимости от степени смещения выявляется огромный диастаз между ладьевидной и полулунной костями. Полулунная кость находится на месте и выглядит обычно, но иногда отодвинута в локтевую сторону. На отсутствие смещения кисти к тылу указывает положение трехгранной кости, остающейся при
типичных латеролунарных смещениях кисти в правильной артикуляции с полулунной. По рентгенограмме в боковой проекции можно судить об отсутствии или наличии сдвига кисти в тыльно-ладонную сторону, а также отметить точное положение проксимального полюса ладьевидной кости в отношении шиловидного отростка лучевой (рис. 55).
Латеролунарные смещения кисти и в лучевую и локтевую стороны давностью до 8—10 дней устраняют обычно с первой же попытки, если применяют обоснованные приемы вправления.
При локтевых латеролунарных смещениях производят растяжение кистевого сустава по длине, сопровождаемое лучевым отклонением кисти. При лучевых латеролунарных вывихах кисти, где проксимальный отдел ладьевидной кости находится за пределами сустава, вправление складывается из трех моментов: растяжения кистевого сустава по длине для расширения запястного пространства, усиленного локтевого отклонения кисти и давления на выступающую ладьевидную кость в локтевую -сторону. Но все элементы вправления следует проводить почти одновременно, чтобы не допустить большого разрыва между вставлением головчатой и ладьевидной костей. В противном случае в момент вправления кисти может лишь усилиться ротация ладьевидной кости. Техника вправлений обособленных вывихов ладьевидной кости такая же, но иногда из-за почти полного или полного повреждения дистального связочного прикрепления ладьевидная кость устанавливается в порочном положении, и закрытое вправление обречено на неудачу. И невправимые, и застарелые вывихи ладьевидной кости подлежат открытому вправлению, где чрезвычайно важны точная установка кости относительно дистального и проксимального ряда запястья и надежная стабилизация в этом положении на срок до 5—6 нед.
При застарелых вывихах большой давности (свыше 8—10 нед) обычное вправление иногда не удается. Тогда следует прибегнуть к временному изъятию ладьевидной кости и после тщательной подготовки ложа внедрить ее на место. В таких случаях стабилизацию кистевого сустава с ладьевидной костью и иммобилизацию продлевают до 9—10 нед. Устранение застарелых латеролунарных вывихов кисти — задача еще более сложная, чем вправление застарелых вывихов ладьевидной кости. К счастью, это бывает редко.
Чрескостно-перилунарные смещения разных видов и степеней составляют до 35—40 % всех перилунарных смещений, а среди вывихопереломов резко преобладают — до 90—95 %. В свою очередь среди чрескостно- перилунарнЫх смещений выделяются и по частоте и по практическому значению повреждения, при которых вывихи проходят через сломанную ладьевидную кость (рис. 56). В отличие от «чистых» вывихов, где перилунарные смещения кисти и смещения костей проксимального ряда встречаются почти в равной пропорции, при вывихопереломах смещения кисти бывают в 6—8 раз чаще смещений костей проксимального ряда. Это относится не только к чрезладьевидно-перилунарным вывихам кисти, но и к вывихопереломам с вовлеченностью трехгранной кости. По-видимому, вывихопереломы сами создают больше помех для перехода из I стадии в последующие (при них, например, нередки ограниченные перемещения кисти и в лучевую сторону, несколько увеличено число сопутствующих повреждений кистевого сустава, возникают внутрисуставные отрывы проксимального фрагмента ладьевидной кости и др.)
Потребность в выделении вывихопереломов в особую группу связана с тем, что условия и закрытых и открытых вправлений несколько меняются в сравнении с «чистыми» вывихами, всегда стоит проблема адаптации отломков, их консолидации и несращений, а сроки иммобилизации здесь намного больше. В узко практическом плане следует обратить внимание на то, что все еще нередко отчетливо видимые на рентгенограммах в прямой проекции смещенные фрагменты ладьевидной кости принимают за обычные переломы, не замечая вывиха и тем самым упуская благоприятные сроки закрытых или открытых вправлений.
Существующие суждения о затруднениях и частых неудачах при закрытых вправлениях вывихопереломов нуждаются в разъяснении. Если сразу же отказаться от попыток вправления так называемых первично невпра- вимых вывихопереломов и учитывать лучевые сдвиги кисти, требующие дополнительного маневра при вправлениях, то закрытое устранение типичных свежих вывихопереломов в те же сроки, что и при «чистых» вывихах, удается практически всегда.
Иное дело — адаптация фрагментов ладьевидной кос-
Рис. 56. «Чистые» перилунарные смещения и соответствующие им вывихопереломы в боковой проекции (слева — обычное взаимоположе- ние лучевой, полулунной, головчатой и ладьевидной костей). При вы- вихопереломах взаимоположение основных костных элементов такое же, как и при «чистых», но дистальный фрагмент ладьевидной кости следует за дистальным рядом запястья, а проксимальный фрагмент остается в связи с полулунной костью, ротируясь вместе с ней. ai —тыльный перилунарный вывих кисти I степени; аг — тыльный чрезладье- видно-перилунарный вывих кисти I степени; 6j — вывих полулунной кости (III степень перилунарного смещения кисти); 62 — вывихоперелом Де Керве- на; Bi—ладонный перилунарный (перитрехгранно-перилунарный) вывих кисти; в2 — ладонный чрезладьевидно-перилунарный (чрезладьевидно-пери- трехгранно-перилунарный) вывих кисти. Ладьевидная кость обозначена пунктиром, фрагменты ладьевидной кости заштрихованы.
ти, которая в отдельных случаях бывает неудовлетворительной. Тогда уместно спустя 2—3 нед (хотя некоторые хирурги считают, что сразу) прибегнуть к открытой репозиции и, конечно, с костной пластикой прокладочным трансплантатом. Но и при хорошем взаимоположении фрагментов замедленная консолидация (за пределами
- 8 нед) и тем более тенденция к рассасыванию на концах фрагментов заставляет решать вопрос о костнопластическом вмешательстве и мерах по стабилизации кистевого сустава и ладьевидной кости.
Проблема оперативного лечения застарелых вывихопереломов всегда непроста, и сложности возрастают с течением времени, в особенности при смещениях
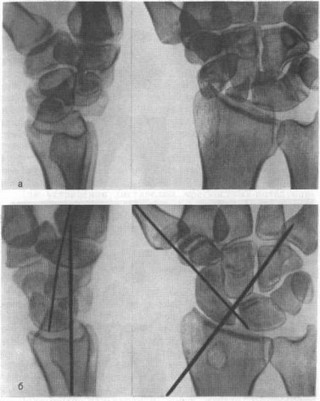
Рис. 57. Застарелый чрескостно-ретролунарный вывих кисти давностью 4 мес у больного 24 лет после падения с высоты (рентгенограммы), а — тыльный чрезладьевидно-перилунарный вывих кисти I степени (с переломом шиловидного отростка лучевой кости?); б — через 16 сут после открытого вправления с костной пластикой ладьевидной кости (трансплантат из мета- физа лучевой кости) и типичной стабилизацией спицами.
давностью свыше 4—5 мес, когда изнутри и снаружи сустав оплетен плотными рубцами.
Необходимо всегда использовать операционный дис- тракционный аппарат уже при 2—3-недельной давности повреждений.

 При тыльных смещениях любого срока можно обой
При тыльных смещениях любого срока можно обой
тись .одним тыльным доступом (если только нет необходимости в декомпрессии запястного канала). Самые большие затруднения обычно возникают при ликвидации лучевого сдвига кисти и мобилизации фрагментов ладьевидной кости, из которых дистальный бывает ротиро
ван и нередко хрупок, а проксимальный — «сухой» и «уплотненный». На завершающем этапе вправления они никак «не желают» адаптироваться. И вообще ригидность порочной установки нужно преодолевать постепенно, по мере бережного удаления рубцов и растяжения кистевого сустава. Выполняют в полном объеме комплекс костно-пластических мероприятий: освежение раневых поверхностей фрагментов с розеточными насечками, с туннелизацией, укладкой полноценного спонгиоз- ного прокладочного трансплантанта. Временную стабилизацию осуществляют последовательно: сначала проводят спицу через шиловидный отросток лучевой кости в проксимальный фрагмент ладьевидной, головчатую и крючковидные кости (во фронтальной плоскости), затем ретроградно скрепляют дистальный фрагмент с проксимальным (рис. 57).
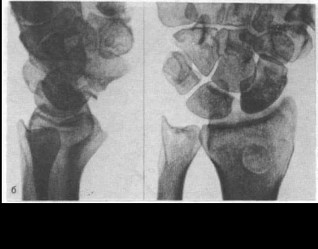
Для устранения застарелых чрескостных-антелунар- ных смещений кисти всегда нужен дополнительный тыльный доступ и обязательны указанные выше технические приемы (рис. 58). Это же относится и к застарелым чрес- костно-латеролунарным смещениям.
Источник
