Перелом костей запястья у ребенка
12 декабря 2017118,6 тыс.
Содержание
- Переломы костей кисти и пальцев у детей
- Переломы костей запястья у детей
- Переломы пястных костей у детей
- Переломы пальцев у детей
Переломы костей кисти и пальцев у детей выявляются реже, чем у взрослых, и обычно подлежат амбулаторному наблюдению. Тем не менее, к таким повреждениям следует относиться с максимальной серьезностью, поскольку несвоевременное лечение может стать причиной ограничения движений и других нарушений функции кисти. Переломы костей кисти обычно являются следствием прямой травмы (ударов по кисти). Переломы пальцев у детей могут возникать при спортивных травмах, после падения, удара тяжелым предметом и пр. Клинические симптомы – отек, боль, ограничение движений. Для подтверждения диагноза осуществляется рентгенография поврежденного сегмента кисти. Лечение, как правило, консервативное – наложение гипсового лонгета с последующим физиолечением. При смещении выполняется репозиция. При открытых переломах необходимо хирургическое вмешательство.
Переломы костей кисти и пальцев у детей
По статистике, переломы пальцев и костей кисти у пациентов детского возраста составляют примерно 3-5% от общего числа всех переломов верхней конечности. Частота повреждений возрастает в дистальном направлении: переломы костей запястья возникают очень редко (0,2-0,5% случаев), пястные кости ломаются чаще (около 35% случаев), переломы пальцев у детей наблюдаются достаточно часто (около 65% случаев).
Большинство подобных травм требуют амбулаторного лечения. Тем не менее, при многооскольчатых переломах, повреждениях со значительным смещением фрагментов и открытых переломах иногда требуется госпитализация. В стационар направляют около 3,5% детей с переломами пальцев и кисти.
В группе переломов пальцев и костей кисти выделяют:
- Переломы костей запястья. Обычно у детей ломается ладьевидная кость, повреждения других костей запястья встречаются чрезвычайно редко.
- Повреждения пястных костей. Чаще наблюдаются переломы V и I пястных костей.
- Повреждения фаланг пальцев.
Переломы костей запястья у детей
Чаще наблюдаются в школьном возрасте. Выявляются преимущественно переломы ладьевидной кости, причиной становится прямой удар по руке. На тыле кисти в области сустава появляется отек, движения ограничены из-за болей, особенно болезненно разгибание кисти. При пальпации определяется болезненность в области анатомической табакерки и рядом с шиловидным отростком лучевой кости.
На рентгеновских снимках обнаруживается нарушение целостности ладьевидной кости, обычно линия перелома проходит в ее самой узкой средней части. Для уточнения характера повреждения, кроме стандартных проекций, часто бывает необходимо выполнить снимок в положении «три четверти». В сомнительных случаях ребенка направляют на компьютерную томографию или МРТ костей запястья.
Лечение заключается в наложении гипса от большого пальца до предплечья в его верхней трети. Кости запястья недостаточно хорошо кровоснабжаются, поэтому перелом срастается медленно, и иммобилизация продолжается до 6 недель и более. В этот период назначают УВЧ. Затем выполняют контрольные снимки. Если сращения нет, фиксацию продолжают еще 4-5 недель, потом контрольный снимок повторяют. При выявлении признаков декальцинации иммобилизацию продлевают еще на 1 месяц.
Переломы пястных костей у детей
У детей чаще всего ломаются V и I пястные кости. Причиной становится ушиб тяжелым предметом или удар сжатым кулаком, например, во время драки.
Переломы I пястной кости обнаруживаются в области диафиза либо в проксимальной части кости. В отличие от пациентов старших возрастных групп, у детей типичное повреждение этой области – перелом Беннета почти никогда не выявляется, вместо этого возникает остеоэпифизеолиз. При переломах диафиза смещение обычно отсутствует или выражено незначительно, поврежденная область отечна, осевая нагрузка и пальпация резко болезненны. При остеоэпифизеолизе дистальный фрагмент может смещаться, палец при этом находится в положении приведения.
Диагноз подтверждается на основании рентгенографии костей кисти, КТ и МРТ кисти требуются редко. При повреждениях без смещения кость фиксируют гипсом на 10-14 дней. При повреждениях со смещением осуществляют репозицию пястной кости под наркозом: помощник держит руку пациента, а травматолог тянет палец по оси и отводит его в сторону, затем, не прекращая тяги, надавливает на выступающий отломок и увеличивает отведение пальца. По окончании репозиции ребенка направляют на контрольную рентгенограмму. Иммобилизацию продолжают 2-3 недели, после снятия гипса назначают ЛФК. Лечение проводится в травматологическом пункте, госпитализация не требуется.
Переломы V пястной кости чаще возникают в области диафиза, ближе к дистальной части кости. Отмечается отек и нарушение функции кисти, при осевой нагрузке и ощупывании определяется резкая болезненность. Диагноз подтверждают по результатам рентгенографии. При повреждениях без смещения накладывают гипс, срок – 2 недели. При смещении отломков предварительно выполняют репозицию.
Техника репозиции зависит от характера смещения. Обычно отломки пястной кости смещаются под углом, открытым в сторону ладони, а величина угла может значительно различаться. Иногда наблюдается смещение по длине или разворот дистального фрагмента. Для устранения смещения помощник осуществляет тягу по оси за соответствующий палец, а врач в это время надавливает на отломки с тыльной стороны, одновременно придерживая их со стороны ладони. Потом выполняют контрольную рентгенографию, гипс сохраняют 2-3 недели. В периоде восстановления назначают ЛФК.
Если отломки не удерживаются на месте, приходится проводить закрытую репозицию пястной кости с чрескожной фиксацией спицей. Для этого сначала осуществляют вправление отломков, а затем, продолжая удерживать отломки, сгибают палец под прямым углом. Спицу проводят, наклонив ее немного косо и отступя около 1 см в проксимальную сторону от суставной щели между основной фалангой и пястной костью. Прокалывают кортикальный слой кости, чтобы спица оказалась в костномозговом канале, и «нанизывают» на нее костные фрагменты, удерживая их в правильном положении. Стояние отломков проверяют на контрольной рентгенограмме. Затем выступающий конец спицы откусывают, кончик спицы накрывают повязкой, руку загипсовывают. Через 2-3 недели гипс снимают, спицу удаляют.
Переломы пальцев у детей
Обычно переломы возникают вследствие прямого удара. Смещение возможно, но оно чаще бывает незначительным. У детей до 6-7 лет иногда наблюдаются краевые отрывы (открытые переломы) ногтевой фаланги, сопровождающиеся повреждением мягких тканей и образованием мягкотканного дефекта. Лечение большинства повреждений проводится в травмпункте. При сложных многооскольчатых закрытых переломах и открытых повреждениях с дефектом мягких тканей показана госпитализация в детское травматологическое отделение.
Закрытые переломы пальцев у детей обычно несложны в диагностике. Палец отечен, возможно кровоизлияние в месте повреждения. Осевая нагрузка и ощупывание резко болезненны, при смещении отломков выявляется укорочение и деформация фаланги. Ребенка направляют на рентгенографию пальцев кисти. В сомнительных случаях назначают МРТ или КТ пальцев кисти.
При повреждениях без смещения накладывают гипс на 7-10 дней. Повреждения со смещением могут представлять проблему, поскольку пальчики у ребенка очень маленькие, и из-за этого образующиеся осколки трудно сопоставить. Если обычная репозиция оказалась неудачной, приходится проводить закрытую репозицию фаланги с чрезкожной фиксацией спицей или инъекционной иглой. Затем выполняют контрольный снимок и накладывают гипс на 2 недели. По окончании иммобилизации назначают ЛФК.
Открытые переломы пальцев у детей при наличии дефекта мягких тканей являются показанием для экстренной пластической операции. Характер кожной пластики зависит от месторасположения и размера дефекта. Хирургическое вмешательство проводят под общим наркозом. При небольших ранах выполняют местную пластику с перемещением мягких тканей по методике Клаппа. Рядом с раной формируют кожный лоскут с двумя основаниями и диаметром, равным диаметру раны. Лоскут перемещают и подшивают к краям раны. Дефект, образовавшийся на месте формирования лоскута, замещают кожным трансплантатом, который берут с предплечья или плеча той же руки.
Для кожных швов используют шелк или капрон. В область кожных трансплантатов помещают марлевые шарики для лучшего придавливания – это обеспечивает хороший контакт с подлежащими тканями и повышает шансы на успешное приживление лоскута. На раны накладывают давящие повязки. Первую перевязку выполняют без удаления марлевых шариков, последующие перевязки проводят в обычном порядке. Время снятия швов определяют с учетом состояния лоскута. В первые дни после оперативного вмешательства назначают УВЧ. Иммобилизацию осуществляют 2-3 недели.
При крупных дефектах применяют более сложный способ – пластику с использованием лоскута на питающей ножке. Место для формирования трансплантата выбирают с учетом поврежденного пальца. Для I пальца лоскут создают в области ладони, для II-V пальцев – в области тенара (места между I пальцем и лучезапястным суставом). Трансплантат выкраивают так, чтобы по форме и размеру он совпадал с поверхностью дефекта, оставляя широкую питающую ножку в области материнского ложа. Поврежденный палец сгибают, трансплантат фиксируют отдельными капроновыми или шелковыми швами. Затем на пальцы и кисть накладывают гипс. Отсечение лоскута от материнского ложа проводят на 18-21 день. В последующем назначают физиопроцедуры и ЛФК.
Источник
Случаи обращения с переломом кисти у детей не настолько распространены, как среди взрослых. Статистические информация подтверждает, что причиной переломов костей у ребенка часто выступает нетяжелое повреждение, либо повседневные обстоятельства (при развлечениях, в момент игровых увлечений). Кисти рук детей подвергаются переломам значительно чаще, нежели другие конечности. Однако случаи с тяжелыми множественными повреждениями встречаются достаточно редко (2–9,5%) по отношению к иным травмам опорно-двигательной системы ребенка.
Виды
Кости у детей содержат количество органических соединений (как пример, белок оссеин) значительно большее, нежели у взрослых людей. А защищающая кости оболочка (по-другому называют надкостницей), благодаря хорошему качеству кровоснабжения, обладает характерной упругостью и твердостью. Благодаря таким особенностям, перелом у ребенка (в том числе кисти) отличается некоторыми признаками:
- перелом обычно появляется по принципу “зеленой ветви”, что похоже на ситуации, когда кость надломали либо согнули. В такой ситуации смещение отломков наблюдается незначительное (кость повреждается только с одной единственной стороны, с другой – костные фрагменты удерживаются прочной структурой надкостницы);
- срастание поврежденных структур и тканей происходит значительно быстрее и легче, нежели у взрослых, что объясняется высоким уровнем кровообращения надкостницы и незамедлительным процессом появления костных мозолей;
- дети младшей возрастной группы, в связи с ускоренным ростом костей и активным функционированием мышц, отличаются возможностью самокоррекции остаточного смещения после получения перелома.
Знание и использование в медицинской практике таких закономерностей – важный аспект в решении многочисленных вопросов хирургического лечения детских переломов кисти.
В зависимости от зоны локализации различают виды переломов кисти, когда повреждению подвергаются:
- кости в зоне запястного сустава;
- участки пястных (I и V) костей;
- некоторые фаланги пальцев ребенка.
Переломы костей в зоне запястья
Данный тип повреждений наиболее распространен среди детей в школьном возрасте. Выявить факт образования рассматриваемого перелома довольно просто: ребенок серьезно возбужден и сильно плачет.
Симптомы
Перелом ладьевидной кисти сопровождается появлением следующих симптомов:
- ощущение выраженной боли;
- появление припухлостей и отечности;
- появление деформации поврежденного участка;
- отсутствие функционирования (как пример, кистью невозможно пошевелить);
- возможное развитие кровоподтека (гематомы) на участке, где наблюдается перелом.
Посредством проведения пальпации возможно определение болезненности в зоне лучевой кости. При проведении рентгеновского обследования выявляется факт нарушения целостности структуры (обычно в наиболее узкой части кости). Чтобы уточнить характер полученного перелома, врачи нередко прибегают к рентгеновскому снимку в положении “три четверти”. В наиболее опасных и сомнительных ситуациях назначается проведение МРТ-диагностики запястных костей кисти.
Лечение
Лечение перелома в области запястья направлено на обездвиживание поврежденной кисти, для чего рекомендуется наложение гипса (начиная с большого пальца и заканчивая предплечьем в точке его верхней трети.
- Читайте также: ребенок сломал палец на руке или ноге
ВАЖНО! В зоне запястья кровоснабжение происходит недостаточно, в результате чего кость срастается довольно медленно (около 6 недель и больше).
На протяжении данного периода назначаются процедуры УВЧ, после чего выполняются контрольные обследования. В случаях, когда срастание не произошло, фиксация продолжается еще около 5 недель. Если по истечению этого периода выявляются признаки декальцинирования, необходимость гипсотерапии кисти продлевается.
Перелом пястных костей
- Интересная информация: как помочь ребенку при переломе носа
Наиболее часто у детей подвергаются перелому пястные V и I кости. Причинами повреждений выступают следующие факторы:
- ушиб, либо удар тяжелыми предметами;
- удар сжатым кулаком (при активной драке).
Симптомы
Симптомами перелома пястной кости являются:
- незначительность смещения диафиза;
- отечность поврежденного участка;
- ощущение резкой болезненности при оказании нагрузки либо проведении пальпации.
Диагностируется данный тип повреждений с помощью использования рентгеновского исследования пораженных участков кости, методы КТ или МРТ-обследования применяются достаточно редко. На полученном снимке отчетливо фиксируются поврежденные области.
Методы лечения
Лечение перелома осуществляется в зависимости от вида повреждения:
- перелом без явного смещения – кость фиксируется с помощью гипса на промежуток от 10 до 15 дней. Иммобилизация продолжается в течение 2–3 недель, после чего больному назначается проведение ЛФК. Лечение в данном случае осуществляется непосредственно в условиях травматологического пункта;
- перелом с возникновением смещения используется репозиция пястной кости с применением наркоза, когда ассистент хирурга (либо травматолога) держит поврежденную руку больного, а непосредственно врач оттягивает сломанный палец, направляя постепенно его в нужную сторону, а после, не останавливая давления, аккуратно нажимает на участок выпирающего отломка и увеличивает таким способом угол отведения пальца. После окончания манипуляции ребенку назначается снимок рентгенограммы.
- Также читайте: перелом руки у детей
В случаях, когда открытая репозиция оказывается недейственной, применяется закрытый тип репозиционного вмешательства.
Главная особенность процедуры – применение подкожного фиксирования посредством введения спицы, когда предварительно осуществляется вправление, после сгибание пальца под 90 градусов.
Спица проводится под небольшим углом (косо), отступая не более сантиметра от образовавшейся между фалангами пальцев с костью щели. Прокалывание производится до того момента, пока она не окажется в требуемом канале, закрепляя одновременно все фрагменты поврежденной кости в фиксируемом положении. Для диагностирования состояния отломков применяется снимок рентгенограммы. Кончик спицы накрывается повязкой. По истечению 2–3 недель гипс снимается, а спица удаляется.
Переломы пальцев
Пальцы обычно подвергаются повреждениям в результате воздействия прямого удара.
Выделяют:
- перелом с открытым типом проявления (повреждаются мягкие структуры), вследствие чего образуется мягкотканый дефект. Устранение явления производится в условиях травмопунктов;
- перелом с закрытым типом проявления (наиболее опасные), когда назначается стационарное лечение ребенка.
Симптомы
Возникновение отечности, кровоизлияние в зоне проекции повреждения, развитие резкой болезненности при ощупывании, выявление деформационных изменений фаланги могут свидетельствовать о факте перелома.
- Читайте также: перелом височной кости у ребенка
Для диагностирования повреждения пальцев назначается рентгенография. В определенных ситуациях показано проведение КТ либо МРТ-диагностики.
Лечение
Применение разных способов лечения зависит от того, насколько выражен перелом:
- в случае без появления смещения используется гипсовое лечение, когда накладывают гипс на 1–1,5 недели;
- случаи смещения представляют собой особую проблему, т.к. осколки трудно сопоставимы (пальчики ребенка маленькие). При неудачно проведенной репозиции рекомендуется использование закрытого типа вмешательства (с помощью спицы либо инъекционной иглы). После этого выполняется контрольная рентгенограмма и накладывается гипс (не более 2 недель);
- при открытых переломах с повреждением мягкой ткани рекомендуется оперативное применение кожной пластики, которая представляет собой вид хирургического вмешательства с использованием методики Клаппа (для устранения дефекта используется лоскут, формируемый рядом с областью раны, а на его место переносится трансплантат, взятый с плеча либо предплечья той же руки). Оперирование осуществляется под наркозом.
- Рекомендуем к прочтению: перелом костей предплечья у детей
Когда имеют место сложные типы переломов, используются иные виды пластики. Особенность способа – зона получения трансплантата определяется поврежденным пальцем. Перелом кисти у ребенка – явление распространенное, в случае возникновения повреждений рекомендуется обращение к травматологу, либо хирургу.
Оцените статью: 70 Пожалуйста оцените статью
Сейчас на статью оставлено число отзывов: 70 , средняя оценка: 4,03 из 5
Загрузка…
Источник

Переломы костей кисти и пальцев у детей выявляются реже, чем у взрослых, и обычно подлежат амбулаторному наблюдению. Тем не менее, к таким повреждениям следует относиться с максимальной серьезностью, поскольку несвоевременное лечение может стать причиной ограничения движений и других нарушений функции кисти. Переломы костей кисти обычно являются следствием прямой травмы (ударов по кисти). Переломы пальцев у детей могут возникать при спортивных травмах, после падения, удара тяжелым предметом и пр. Клинические симптомы – отек, боль, ограничение движений. Для подтверждения диагноза осуществляется рентгенография поврежденного сегмента кисти. Лечение, как правило, консервативное – наложение гипсового лонгета с последующим физиолечением. При смещении выполняется репозиция. При открытых переломах необходимо хирургическое вмешательство.
Общие сведения
По статистике, переломы пальцев и костей кисти у пациентов детского возраста составляют примерно 3-5% от общего числа всех переломов верхней конечности. Частота повреждений возрастает в дистальном направлении: переломы костей запястья возникают очень редко (0,2-0,5% случаев), пястные кости ломаются чаще (около 35% случаев), переломы пальцев у детей наблюдаются достаточно часто (около 65% случаев).
Большинство подобных травм требуют амбулаторного лечения. Тем не менее, при многооскольчатых переломах, повреждениях со значительным смещением фрагментов и открытых переломах иногда требуется госпитализация. В стационар направляют около 3,5% детей с переломами пальцев и кисти.
В группе переломов пальцев и костей кисти выделяют:
- Переломы костей запястья. Обычно у детей ломается ладьевидная кость, повреждения других костей запястья встречаются чрезвычайно редко.
- Повреждения пястных костей. Чаще наблюдаются переломы V и I пястных костей.
- Повреждения фаланг пальцев.
Переломы костей кисти и пальцев у детей
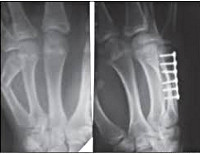
Переломы костей запястья у детей
Чаще наблюдаются в школьном возрасте. Выявляются преимущественно переломы ладьевидной кости, причиной становится прямой удар по руке. На тыле кисти в области сустава появляется отек, движения ограничены из-за болей, особенно болезненно разгибание кисти. При пальпации определяется болезненность в области анатомической табакерки и рядом с шиловидным отростком лучевой кости.
На рентгеновских снимках обнаруживается нарушение целостности ладьевидной кости, обычно линия перелома проходит в ее самой узкой средней части. Для уточнения характера повреждения, кроме стандартных проекций, часто бывает необходимо выполнить снимок в положении «три четверти». В сомнительных случаях ребенка направляют на компьютерную томографию или МРТ костей запястья.
Лечение заключается в наложении гипса от большого пальца до предплечья в его верхней трети. Кости запястья недостаточно хорошо кровоснабжаются, поэтому перелом срастается медленно, и иммобилизация продолжается до 6 недель и более. В этот период назначают УВЧ. Затем выполняют контрольные снимки. Если сращения нет, фиксацию продолжают еще 4-5 недель, потом контрольный снимок повторяют. При выявлении признаков декальцинации иммобилизацию продлевают еще на 1 месяц.
Переломы пястных костей у детей
У детей чаще всего ломаются V и I пястные кости. Причиной становится ушиб тяжелым предметом или удар сжатым кулаком, например, во время драки.
Переломы I пястной кости обнаруживаются в области диафиза либо в проксимальной части кости. В отличие от пациентов старших возрастных групп, у детей типичное повреждение этой области – перелом Беннета почти никогда не выявляется, вместо этого возникает остеоэпифизеолиз. При переломах диафиза смещение обычно отсутствует или выражено незначительно, поврежденная область отечна, осевая нагрузка и пальпация резко болезненны. При остеоэпифизеолизе дистальный фрагмент может смещаться, палец при этом находится в положении приведения.
Диагноз подтверждается на основании рентгенографии костей кисти, КТ и МРТ кисти требуются редко. При повреждениях без смещения кость фиксируют гипсом на 10-14 дней. При повреждениях со смещением осуществляют репозицию пястной кости под наркозом: помощник держит руку пациента, а травматолог тянет палец по оси и отводит его в сторону, затем, не прекращая тяги, надавливает на выступающий отломок и увеличивает отведение пальца. По окончании репозиции ребенка направляют на контрольную рентгенограмму. Иммобилизацию продолжают 2-3 недели, после снятия гипса назначают ЛФК. Лечение проводится в травматологическом пункте, госпитализация не требуется.
Переломы V пястной кости чаще возникают в области диафиза, ближе к дистальной части кости. Отмечается отек и нарушение функции кисти, при осевой нагрузке и ощупывании определяется резкая болезненность. Диагноз подтверждают по результатам рентгенографии. При повреждениях без смещения накладывают гипс, срок – 2 недели. При смещении отломков предварительно выполняют репозицию.
Техника репозиции зависит от характера смещения. Обычно отломки пястной кости смещаются под углом, открытым в сторону ладони, а величина угла может значительно различаться. Иногда наблюдается смещение по длине или разворот дистального фрагмента. Для устранения смещения помощник осуществляет тягу по оси за соответствующий палец, а врач в это время надавливает на отломки с тыльной стороны, одновременно придерживая их со стороны ладони. Потом выполняют контрольную рентгенографию, гипс сохраняют 2-3 недели. В периоде восстановления назначают ЛФК.
Если отломки не удерживаются на месте, приходится проводить закрытую репозицию пястной кости с чрескожной фиксацией спицей. Для этого сначала осуществляют вправление отломков, а затем, продолжая удерживать отломки, сгибают палец под прямым углом. Спицу проводят, наклонив ее немного косо и отступя около 1 см в проксимальную сторону от суставной щели между основной фалангой и пястной костью. Прокалывают кортикальный слой кости, чтобы спица оказалась в костномозговом канале, и «нанизывают» на нее костные фрагменты, удерживая их в правильном положении. Стояние отломков проверяют на контрольной рентгенограмме. Затем выступающий конец спицы откусывают, кончик спицы накрывают повязкой, руку загипсовывают. Через 2-3 недели гипс снимают, спицу удаляют.
Переломы пальцев у детей
Обычно переломы возникают вследствие прямого удара. Смещение возможно, но оно чаще бывает незначительным. У детей до 6-7 лет иногда наблюдаются краевые отрывы (открытые переломы) ногтевой фаланги, сопровождающиеся повреждением мягких тканей и образованием мягкотканного дефекта. Лечение большинства повреждений проводится в травмпункте. При сложных многооскольчатых закрытых переломах и открытых повреждениях с дефектом мягких тканей показана госпитализация в детское травматологическое отделение.
Закрытые переломы пальцев у детей обычно несложны в диагностике. Палец отечен, возможно кровоизлияние в месте повреждения. Осевая нагрузка и ощупывание резко болезненны, при смещении отломков выявляется укорочение и деформация фаланги. Ребенка направляют на рентгенографию пальцев кисти. В сомнительных случаях назначают МРТ или КТ пальцев кисти.
При повреждениях без смещения накладывают гипс на 7-10 дней. Повреждения со смещением могут представлять проблему, поскольку пальчики у ребенка очень маленькие, и из-за этого образующиеся осколки трудно сопоставить. Если обычная репозиция оказалась неудачной, приходится проводить закрытую репозицию фаланги с чрезкожной фиксацией спицей или инъекционной иглой. Затем выполняют контрольный снимок и накладывают гипс на 2 недели. По окончании иммобилизации назначают ЛФК.
Открытые переломы пальцев у детей при наличии дефекта мягких тканей являются показанием для экстренной пластической операции. Характер кожной пластики зависит от месторасположения и размера дефекта. Хирургическое вмешательство проводят под общим наркозом. При небольших ранах выполняют местную пластику с перемещением мягких тканей по методике Клаппа. Рядом с раной формируют кожный лоскут с двумя основаниями и диаметром, равным диаметру раны. Лоскут перемещают и подшивают к краям раны. Дефект, образовавшийся на месте формирования лоскута, замещают кожным трансплантатом, который берут с предплечья или плеча той же руки.
Для кожных швов используют шелк или капрон. В область кожных трансплантатов помещают марлевые шарики для лучшего придавливания – это обеспечивает хороший контакт с подлежащими тканями и повышает шансы на успешное приживление лоскута. На раны накладывают давящие повязки. Первую перевязку выполняют без удаления марлевых шариков, последующие перевязки проводят в обычном порядке. Время снятия швов определяют с учетом состояния лоскута. В первые дни после оперативного вмешательства назначают УВЧ. Иммобилизацию осуществляют 2-3 недели.
При крупных дефектах применяют более сложный способ – пластику с использованием лоскута на питающей ножке. Место для формирования трансплантата выбирают с учетом поврежденного пальца. Для I пальца лоскут создают в области ладони, для II-V пальцев – в области тенара (места между I пальцем и лучезапястным суставом). Трансплантат выкраивают так, чтобы по форме и размеру он совпадал с поверхностью дефекта, оставляя широкую питающую ножку в области материнского ложа. Поврежденный палец сгибают, трансплантат фиксируют отдельными капроновыми или шелковыми швами. Затем на пальцы и кисть накладывают гипс. Отсечение лоскута от материнского ложа проводят на 18-21 день. В последующем назначают физиопроцедуры и ЛФК.
Источник
