Перелом костей с металлом
Íèêîãäà íå äóìàë, ÷òî ìîãó ñåáå ÷òî-íèáóäü ñëîìàòü. Âåñüìà ñàìîíàäåÿííî, êàê îêàçàëîñü, áûëî òàê äóìàòü.
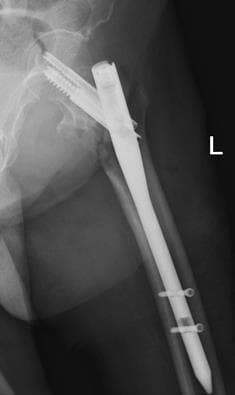
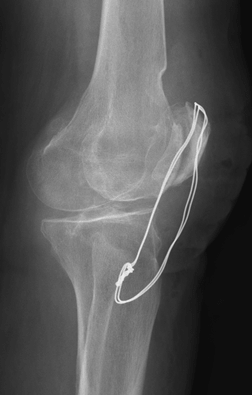
Îñåíü, âå÷åð. Ãëàäêî âûìûòûé ìîåé áëàãîâåðíîé ïîë. Âûìûòûé è ñêîëüçêèé. Ïàäåíèå, óäàð ðóêîé î ñòàðóþ ÷óãóííóþ áàòàðåþ. Ïîìíþ, ÷òî áîëè íå áûëî, ëèøü ðåçêî ïîòÿæåëåâøàÿ è èçâèâàþùàÿñÿ êàê çìåÿ ëåâàÿ ðóêà. Ýòî óæå ïîòîì ìíå ñêàçàëè, ÷òî òîð÷àëà êîñòü,äâîéíîé îòêðûòûé ïåðåëîì è êðàïèíêè êðîâè íà îäåæäå. Ñêîðàÿ, êàê íè ñòðàííî, ïðèåõàëà áûñòðî, îáåçáàëèâàþùåå, øèíà. Òîëêîì ïðèøåë â ñåáÿ óæå â ïàëàòå, ïîñëå ïðèåìíîãî ïîêîÿ, àíàëèçîâ è ïðîöåäóðû ïî íàêëàäûâàíèþ ëàíãåòû. Ñîñòîÿíèå óæàñíîå, êèñòü ðóêè, òîð÷àùàÿ èç ëàíãåòû, ïîêðàñíåëà è ðàçäóëàñü êàê ó óòîïëåííèêà, ïàëüöû ïî÷òè íå øåâåëÿòñÿ. Ïåðåëîì ëó÷åâîé è ëîêòåâîé êîñòåé ñî ñìåùåíèåì, âïåðåäè îïåðàöèÿ, îíà æå îñòåîñèíòåç. Ñêðåïëåíèå ñëîìàííûõ êîñòåé ïóòåì óñòàíîâêè íà òèòàíîâûõ ïëàñòèí íà âèíòàõ.
Äîëãîæäàííûé äåíü îïåðàöèè. Ìåäñåñòðû çàâîçÿò â ïàëàòó êàòàëêó, ñêàçàâ ìíå ðàçäåòüñÿ äîãîëà, âîãíàâ ìåíÿ â êðàñêó. Íó, íàäî òàê íàäî.
Óæå ë¸æà íà êàòàëêå, ó äâåðåé îïåðàöèîííîé, äåðæàë çäîðîâîé ðóêîé ñëîìàííóþ, æóòêîå ÷óâñòâî, êîãäà òâîÿ ðóêà õîäóíîì õîäèò è ñãèáàåòñÿ òàì, ãäå íå äîëæíà.  îïåðàöèîííîé èãðàåò ñïîêîééíàÿ ìóçûêà è ïðèÿòíî îõëàæäàåò êîíäèöèîíåð. Íàðêîç ëîêàëüíûé, îòêëþ÷àåò òîëüêî ÷àñòü òåëà, ñàì ïðè ýòîì â ñîçíàíèè, íî ëèöåçðåòü ìàíèïóëÿöèè âðà÷åé íå ïðèäåòñÿ, ñëîìàííóþ êîíå÷íîñòü çàêðûâàþò øèðìîé. Óêîë â øåþ, äèêàÿ ñåêóíäíàÿ áîëü, ñëîâíî â âåíó çàãíàëè êèñëîòó, è òóò æå ìîìåíòàëüíîå óìèðîòâîðåíèå. Áîëè â ðóêå íåò, íî ïî÷åìó-òî ÷óâñòâóåøü ìàíèïóëÿöèè âðà÷à ñ íåé. Êîãäà îí âûòÿãèâàåò ðóêó, íà÷èíàåò ñâåðëèòü îòâåðñòèÿ ïîä âèíòû â êîñòè. Çàïàõ ïðè ýòîì äèêî íåïðèÿòíûé, òàêîé æå, êàê ïðè ñâåðëåíèè çóáà, äóìàþ, ìíîãèì îí çíàêîì.
Ïëàñòèíû óñòàíîâëåíû, ðóêà çàøèòà è îáðàáîòàíà, âìåñòî ëàíãåòû-áèíòîâàÿ ïîâÿçêà ñ ïîñòåïåííî ïðîñòóïàþùåé êðîâüþ. Îïåðàöèÿ çàêîí÷åíà, êàòàëêà, ëèôò, ïàëàòà. Âðà÷è ñêàçàëè íå âñòàâàòü, èáî îò íàðêîçà íóæíî îòîéòè, íî, ïîëåæàâ íåìíîãî, ïîøåë ÿ â áóôåò, êîôå äèêî õîòåëîñü. Î÷åíü ñòðàííî ïîäíèìàòü ñâîþ, åùå ïàðó ÷àñîâ íàçàä ñëîìàííóþ ðóêó, î ïåðåëîìå êîòîðîé íàïîìèíàåò ëèøü ïîâÿçêà è ñëàáîñòü ïàëüöåâ.
Ñàìîå èíòåðåñíîå íà÷àëîñü ïîçæå. Íà÷èíàåøü îòõîäèòü îò íàðêîçà, ñîîòâåòñòâåííî, è îáåçáàëèâàþùèé ýôôåêò ïðîõîäèò. Áîëü â ðóêå òàêàÿ, ÷òî ÷óòü ëè íå â ñïèíêó êðîâàòè ïèíàåøü,õîðîøî õîòü, íåäîëãàÿ. Åùå íåäåëÿ â áîëüíèöå, ïåðåâÿçêè, êîíòðîëüíûé ðåíòãåí. Ïîñëå òîãî, êàê âûøåë èç áîëüíèöû, ñðàçó æå óâåðåííî ìîã äåðæàòü òåëåôîí, ÷àøêó, êëþ÷è è ïðî÷èå ìåëî÷è. Ê ñëîâó ñêàçàòü, íà ðàáîòó âûøåë óæå ñïóñòÿ ïîëòîðà ìåñÿöà.
Ïëþñû è ìèíóñû äàííîé îïåðàöèè:
Ïëþñû:
1. Áûñòðàÿ âîçìîæíîñòü âîññòàíîâèòü ôóíêöèè êîíå÷íîñòè, ðàçóìååòñÿ, ïðè óñëîâèè ñëåäîâàíèÿ ðåêîìåíäàöèÿì âðà÷åé.
2.  îòëè÷èè îò ãèïñà, êîíå÷íîñòü ñðàñòàåòñÿ ïðàâèëüíî ñ êóäà áîëüøåé âåðîÿòíîñòüþ.
3. Íå íóæíî íîñèòü ãèïñ èëè ëàíãåòó.
Ìèíóñû:
1.Ïåðâîå âðåìÿ ïîñëå îïåðàöèè äîâîëüíî áîëåçíåííûå îùóùåíèÿ.
2. Ïëàñòèíû, êàê è âèíòû, ïîñòîÿííî ñîçäàþò äèñêîìôîðò, òàê êàê ÷óâñòâóþòñÿ, ðóêà êàê â òèñêàõ, õîòÿ ó âñåõ èíäèâèäóàëüíî.
3. Îñòàþòñÿ äîâîëüíî çàìåòíûå øðàìû, ÷òî äëÿ æåíñêîé ïîëîâèíû âåñüìà çíà÷èìî.
4. Ïñèõîëîãè÷åñêèé äèñêîìôîðò, âñå-òàêè èíîðîäíîå òåëî â îðãàíèçìå.
Êàê âûâîä, ìîãó ñêàçàòü, ÷òî îïåðàöèÿ íóæíàÿ, îñíîâíûì ôàêòîðîì ìîãó âûäåëèòü òî, ÷òî ñïóñòÿ ãîä ïîñëå ñðàùåíèÿ êîñòåé, ïëàñòèíû æåëàòåëüíî óäàëèòü, äàáû èçáåæàòü âîçìîæíûõ îñëîæíåíèé â áóäóùåì, è èçáàâèòüñÿ îò ïñèõîëîãè÷åñêîãî äèñêîìôîðòà.
Ñïàñèáî çà âíèìàíèå!
Ï. Ñ. Ôîòî ðåíãåíà íå ìîå, íî î÷åíü ïîõîæåå, ôîòî øðàìà ìî¸)
Источник

Перелом – полное или частичное нарушение целостности кости с повреждением окружающих мягких тканей. Это частая патология, составляющая приблизительно 6-7% от всех закрытых травм. Наиболее распространены переломы костей стопы — 23,5% и костей предплечья — 11,5% случаев (по Крупко И. Л.) Открытые переломы в мирное время встречаются менее чем в 10% случаев от всех переломов.
Симптомы переломов
- Абсолютные симптомы (достоверные признаки). Характерны только для переломов. Специально проверяются только врачом и после обезболивания! Зачастую эти признаки ощущает сам пострадавший.
- Патологическая подвижность – подвижность конечности, в норме не характерная для этой зоны.
- Костная крепитация – звук и ощущение по типу хруста снега, вызываемые трением костных отломков друг о друга.
- Видимые костные отломки (при открытом переломе).
- Относительные симптомы (вероятные признаки). Встречаются не только при переломах, но и при других повреждениях (например, вывихах, повреждениях связок):
- боль;
- нарушение функции конечности;
- отёк мягких тканей;
- гематома;
- изменение формы конечности.

Классификации переломов
По причине возникновения
1. Травматические – возникающие под действием травмирующего фактора. Структура кости и её механическая прочность, как правило, нормальная. Сила травмирующего фактора высокая.
2. Патологические – возникающие спонтанно или под действием крайне малой силы травмирующего фактора (чихание, смена положения тела, подъём нетяжёлого предмета).
Причина – в изменении структуры костной ткани и снижении механической прочности кости (остеопороз, метастазы злокачественных опухолей, костный туберкулёз).
По виду смещения костных отломков
- Без смещения.
- Со смещением:
- по длине;
- по ширине;
- по периферии;
- под углом;
- с расхождением отломков;
- сколоченные переломы.
По отношению к окружающим кожным покровам:
- закрытые;
- открытые.
По линии перелома:
- поперечные;
- косые;
- винтообразные;
- вколоченные;
- отрывные.

Диагностика
Диагностику и лечение осуществляет врач-травматолог, реже хирург. Основным диагностическим методом является рентгенография в двух проекциях – прямой и боковой. Для некоторых видов переломов применяют специальные проекции (например, подвздошную и запирательную при переломе вертлужной впадины). Более информативным (и дорогостоящим) методом является рентгеновская компьютерная томография (РКТ), позволяющая получить объёмное 3D-изображение повреждённого сегмента. Для дополнительной диагностики повреждения мягких тканей используют магнитно-резонансную томографию (МРТ), ультразвуковое исследование (УЗИ), реже – ангиографию, электронейромиографию.
Лечение переломов костей
Основные принципы лечения переломов – сохранение жизни пациента, устранение анатомических нарушений, препятствующих деятельности жизненно важных органов, восстановление анатомии и функции повреждённых конечностей.
Для лечения закрытых переломов применяют иммобилизацию – обездвиживание повреждённого сегмента при помощи гипсовых повязок, пластиковых лонгет или жёстких ортезов. При смещении костных отломков накладывают скелетное вытяжение (длительное сопоставление отломков при помощи системы грузов). Многие переломы требуют хирургического вмешательства. Его преимуществами являются качественное сопоставление и надёжная фиксация отломков, возможность ранней активизации пациента, сокращение времени пребывания в стационаре и сроков временной нетрудоспособности. К нему относятся остеосинтез – соединение костных отломков пластинами, штифтами, винтами, и эндопротезирование – полная или частичная замена сустава («золотой стандарт» при переломах шейки бедренной кости у пожилых).
Медикаментозное лечение направлено на снятие боли и предотвращение развития осложнений. Для обезболивания применяют наркотические препараты (только в стационаре — при тяжёлых травмах и угрозе развития травматического шока), нестероидные противовоспалительные (НПВС). Среди последних предпочтительнее препараты с преобладающей обезболивающей активностью – анальгин, кеторол, кетонал. Для профилактики тромбообразования (при переломах костей нижних конечностей, а также у лежачих больных) назначаются антикоагулянты (препятствующие свёртыванию крови) – инъекционные производные гепарина (гепарин, фраксипарин, эноксапарин) и современные таблетированные средства – прадакса, ксарелто, а также антиагреганты (улучшающие текучесть крови) – аспирин, клопидогрел, трентал. При открытых переломах обязательна профилактика инфекционных осложнений. Для этого используют антибиотики (чаще цефалоспорины – цефтриаксон, цефотаксим) и антибактериальные препараты (офлоксацин. пефлоксацин, метронидазол).

Физиолечение применяется в остром периоде для снижения травматического отёка и болевого синдрома, а в фазе реабилитации – для улучшения кровообращения в зоне перелома и созревания костной мозоли.
В остром периоде наиболее эффективна магнитотерапия. Применять её можно даже через гипсовую повязку, которая не является преградой для магнитного поля. При снятии отёка наступает хороший обезболивающий эффект, уменьшается сдавление мягких тканей, снижается вероятность развития пузырей на коже, которые являются противопоказанием к хирургическому лечению.
Криотерапия является хорошим дополнением к магнитному полю, однако возможна к применению только на свободные от иммобилизующих повязок области. Местное снижение температуры снижает чувствительность болевых рецепторов, сужает кровеносные сосуды, уменьшая отёк.
В период реабилитации арсенал физиотерапевтических методов более разнообразен. Кроме описанных выше методов применяют ультразвуковую терапию (фонофорез) с гидрокортизоновой мазью для обезболивания и размягчения тканей после иммобилизации. Электромиостимуляция направлена на восстановление утраченного объёма мышц.
Лазеротерапия расширяет кровеносные сосуды над зоной перелома, способствуя созреванию костной мозоли. Ударно-волновая терапия уничтожает болевые точки и нежизнеспособные клетки, способствуя регенерации тканей, улучшает формирование костной мозоли.
Профилактика
Профилактикой переломов костей является ношение обуви на нескользкой подошве, соблюдение правил дорожного движения, регулярные занятия физической культурой для улучшения координации движений, внимательное отношение к своему здоровью. Отдельно следует упомянуть необходимость проведения денситометрии (исследования минеральной плотности костной ткани) у людей старше 50 лет, особенно у женщин.
Задать вопрос врачу
Остались вопросы по теме «Симптомы и лечение переломов костей»?
Задайте их врачу и получите бесплатную консультацию.
Источник
Для лечения переломов в современной травматологии используются различные металлоконструкции. Они могут быть установлены как внутрь кости (спицы и интрамедуллярные стержни) так и на кости (пластины и винты). Для каждого вида перелома предпочтительно использование определенного вида металлофиксаторов.
Выполняемое хирургически соединение сломанных костей с использованием внутренних металлофиксаторов позволяет избавить пациента от громоздких гипсовых повязок, обеспечивают больному мобильность, уменьшает сроки его реабилитации, позволяет быстрее вернуться к повседневной трудовой и спортивной активности.

Так нужно ли удалять металлоконструкции после сращения перелома или это необязательно?
Есть случаи, когда без удаления пластины или стержня с винтами обойтись невозможно. К таким ситуациям можно отнести наличие гнойного процесса в области металлоконструкции при неудовлетворительной фиксации костей (остеосинтезе), непереносимость больным импланта или возникновение аллергии на металл, из которого изготовлена металлоконструкция. В этих случаях без удаления имплантов не обойтись и сделать это нужно как можно быстрее.
При повреждении связок, например, в области акромиально-ключичного сочленения или дистального межберцового синдесмоза голеностопа кости фиксируются в правильном положении друг относительно друга винтами или пластинами на время сращения поврежденных связок. Как только связки срастаются, обычно через 2-3 месяца, металлоконструкции обязательно следует удалить, иначе возможны осложнения такие, например, как поломка винта или пластины.
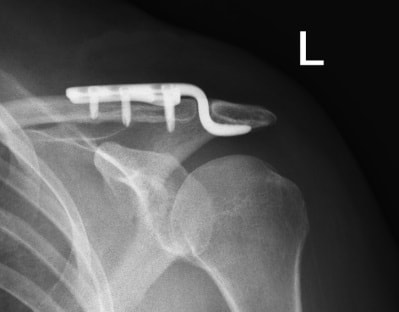
При вывихе ключицы, акромиально-ключичное сочленение фиксируется крючковидной пластиной. Часто пациенты по каким-либо причинам забывают удалить пластину в срок. Организм незамедлительно отвечает на это развитием значительного артроза в области сустава. Образующиеся костные разрастания (остеофиты) повреждают мышцы и сухожилия плечевого сустава и вызывают даже у молодых пациентов значительные боли в плече.
Некоторые пациенты по роду своей деятельности имеют высокий риск получить повторную травму после операции, например, профессиональные спортсмены особенно экстремальных видов спорта. У этой группы пациентов металлоконструкцию следует удалять сразу после сращения. При повторном переломе, наличие металлического фиксатора на кости значительно усложнит лечение, особенно хирургическое.
Имплантированные металлофиксаторы также могут быть преградой для прохождения пациентом службы в армии или на флоте. Для того чтобы работать по некоторым специальностям, необходимым условием является отсутствие в организме металлических имплантов. Вышеназванным группам пациентов также требуется удаление металлоконструкций после операций.
Во время операций по фиксации костей, в процессе сверления, нередко ломаются и остаются в кости спицы или сверла. Также в былые годы, при операциях на костях, использовали самодельные пластины и винты, изготовленные из сплавов, запрещенных к применению в медицине. Такие металлофиксаторы и обломки инструментов из костей лучше удалять.
Пластина, установленная вблизи сустава, или шляпка винта при взаимодействии с сухожилиями или мышцами может вызывать боль. Боль обычно выражена при движениях, когда перемещающиеся сухожилие или мышца как бы «трется» о пластину.
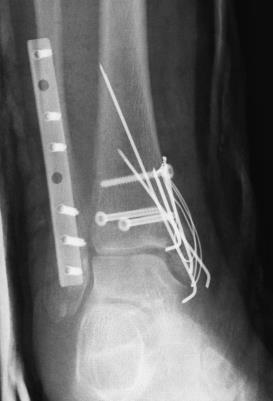
У худых пациентов наличие подкожно расположенной пластины, например, в области голеностопного сустава может вызывать неприятные ощущения при ношении обуви. Некоторые девушки, планирующие беременность беспокоятся о влиянии металла в организме на плод. Существую пациенты, для которых просто наличие инородного тела в организме является непереносимым. Всем этим группам пациентам предпочтительнее удалять металлофиксаторы после сращения перелома.
Решение по удалению металлоконструкции принимает врач травматолог-ортопед на основании собранного анамнеза заболевания, клинического осмотра и изучения рентгенограмм. На рентгенограммах или компьютерных томографиях должны быть четкие признаки сращения перелома. В тех случаях, когда пластина или винты расположены в области важных нервов или сосудов, удаление металлоконструкции сопряжено с риском повторного перелома в этой зоне. Если пациент страдает серьезными, сопутствующими заболеваниями, в удалении металлофиксатора могут отказать.
Операции по удалению производятся в плановом порядке после предоперационного обследования и подготовки. При миграции фиксатора, например, спицы в область жизненно важных органов или перфорация проволокой кожи удаление выполняется экстренно.

Хирургическая операция по удалению пластин, винтов, стержней и даже спиц не такая простая, как может показаться. На некачественных, чаще отечественных винтах, при откручивании на шляпке повреждаются шлицы, в результате чего удаление винта превращается в сложную с технической точки зрения задачу. Извлечение из кости сломанных винтов и стержней требует особых навыков от хирурга и наличие специального инструментария.
В нашей клинике выполняются операции по удалению металлоконструкций после консолидации (сращения) переломов. Решение вопроса об операции принимается в ходе консультации, на которую Вы можете записаться он-лайн или по телефону. На прием желательно взять с собой рентгенограммы и выписки из медучреждения, где выполнялась установка металлофиксатора. Свежие рентгеновские снимки или компьютерную томографию, которую Вы, при необходимости, можете выполнить у нас.
Источник
«Я люблю то, что я делаю, а делаю я то, что умею!»(с)
Ну что, спортик, как потренировался? Не плохо? Рад слышать! Пока есть время на восстановление, я расскажу об одной теме, которую затронули мои читатели в своих сообщениях — речь о конструкциях, применяемых в травматологии и ортопедии. Поясню: где какие применяются, нужно ли их удалять и когда лучше оставить на месте. Итак, поехали.
Наружный остеосинтез
Сегодня о конструкциях, применяемых для остеосинтеза; так называют операции, цель которых сращивание сломанной кости. Остеосинтез бывает наружный и погружной. Наружный — внеочаговая фиксация, применяемая в основном при лечении открытых переломов, когда есть риск нагноения раны, в случае установки туда металла, например: аппарат Илизарова, о котором слышала даже та бабка у подъезда.
Погружной остеосинтез
Нас больше интересует погружной: накостный, внутрикостный. Накостный остеосинтез — это пластины, которые кладут на место перелома и фиксируют отломки между собой с помощью винтов.
Внутрикостный остеосинтез предполагает введение в костно-мозговой канал стержней, фиксирующих отломки относительно друг друга и позволяющие их срастить.
Материалы фиксаторов
Теперь расскажу о материалах, из которых изготовлены фиксаторы. Как правило, это медицинский сплав: кобальт-хром-молибден или сплавы титана, например, BT-6. Это достаточно прочный упругий сплав, обладающий всеми необходимыми характеристиками. Но в наше время гениальнейших оптимизаций и импортозамещения появляется большое число компаний, предлагающих более дешёвые металлоконструкции, при изготовлении которых использованы другие сплавы титана, когда из них только проволоку и можно изготавливать. Порой такую пластину можно согнуть руками или даже сломать. К сожалению, мы не можем проверять каждую партию, поэтому как вы предпочитаете играть в регби в бутсах Nike или Canterbury, бороться в ги Shoyoroll, так и мы отдаем предпочтение в работе фиксаторам определённых брендов. (Пока не платят мне за рекламу, не буду их называть).
Конструкции у данных фирм стоят несколько дороже, но зато мы уверены, что они выполнят свою задачу. Ещё замечу, что современные фиксаторы позволяют выполнять мрт (магнитно-резонансную томографию) без риска для здоровья пациента. Единственное, при выполнении исследования в области установки фиксатора результат будет не информативным ввиду искажения картинки вокруг металла.
Не уснул? Начинается самое интересное.
Сращивание кости
Перелом срастается от 6 недель до 3 месяцев (а некоторые кости до 5 месяцев), пока идёт сращение, фиксатор должен выполнять свою функцию — хочу сразу оговорится пластина или штифт не сращивают, не ускоряют заживление перелома, а лишь обезвоживают отломки, что и позволяет кости срастись. Удалять металл принято не раньше, чем через год.
Считается, что именно за это время происходит перестройка кости, и она приобретает свою максимальную прочность. Но вот что я скажу: порой удалить фиксатор сложнее, чем его туда поставить. Поэтому на данный момент составлены показания к плановому удалению фиксаторов:
- болевые ощущения и чувство дискомфорта, вызываемые фиксатором;
- эстетический компонент (иногда фиксатор видно под кожей, например, на ключице);
- настоятельное требование пациента;
- требование работодателя (есть структуры, в которых человека с конструкцией в организме могут комиссовать).
Срочные показания:
- наличие инфекции в данной области;
- необходимость установки другого фиксатора или другой системы в данную область;
- миграция и поломка конструкции.
В целом металлофиксатор, выполнивший свою функцию, может быть удалён. Но иногда врач понимает, что удаление фиксатора приведёт к серьёзной травме окружающих тканей и костных структур и рекомендует фиксатор оставить.
Поэтому, железный дровосек, прежде чем удалить из себя что-то, спроси себя — мешает ли тебе это или нет. А потом проконсультируйся со специалистом. И помни: чем дольше ты носишь металл, тем сложнее его удалить.
Кому я все это говорю? Он уже банки качать ушёл…
Источник
