Перелом костей лица клиника

Переломы костей лица появляются по ряду причин, чаще всего связанных со спортом. Они могут быть следствием контакта между спортсменами (удары головой, кулаком, локтем), контакта со снаряжением и оборудованием (мяч, шайба, руль, гимнастическое оборудование) или контакта с окружающей средой или препятствиями (деревья, стены). В некоторых видах спорта (футбол, бейсбол, хоккей) отмечается высокий процент травм лица.
Переломы костей лица
Лицевой отдел черепа имеет сложную структуру. Он состоит из лобной кости, скуловых, орбитальных костей, носовых, верхнечелюстных и нижнечелюстных и других костей. Часть из них располагается глубже в лицевой структуре. К этим костям прикрепляются мышцы, обеспечивающие процессы жевания, глотания и речи.
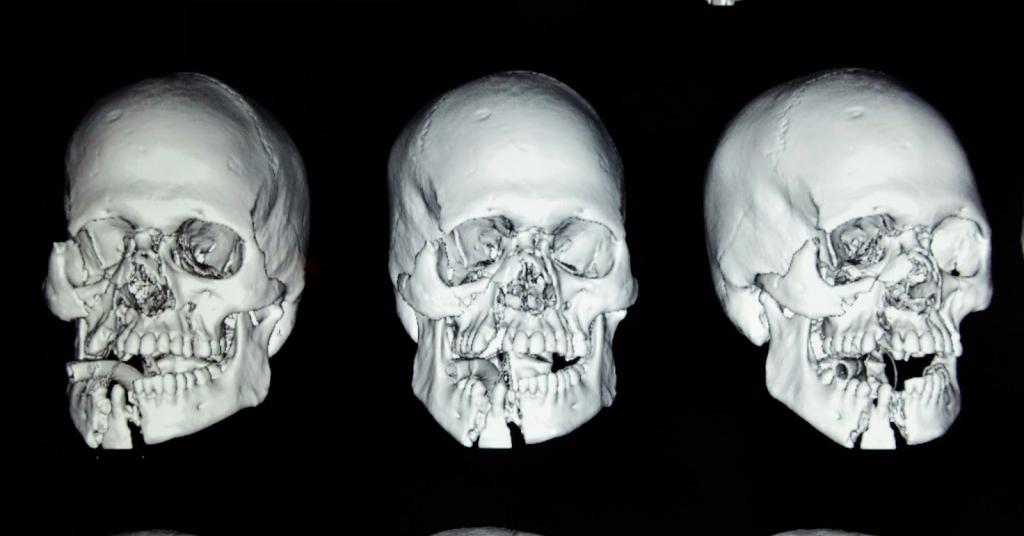
Одним из самых распространенных переломов лицевых костей является перелом носа. Также может произойти травмирование других костей. Может оказаться сломана как одна кость, так и несколько. Множественные переломы чаще возникают в результате автомобильной или другой аварии. Переломы могут быть односторонними (встречаются с одной стороны лица) или двусторонними (с обеих сторон лица). Ниже можно увидеть на фото переломы лицевых костей.
Является ли такая травма серьезной проблемой
Некоторые типы переломов костей лицевого скелета относительно незначительны, другие же могут нанести серьезный вред и даже быть опасными для жизни. Вот почему важно проводить правильную диагностику и лечение, прежде чем могут возникнуть серьезные осложнения.
Лицевые нервы и мышцы, ответственные за ощущения, мимику и движения глаз, расположены вблизи костей лица. В непосредственной близости находится мозг и центральная нервная система (ЦНС). Переломы лицевых костей могут привести к повреждению черепных нервов в зависимости от конкретного типа и местоположения перелома. Переломы орбитальной кости (глазницы) могут привести к проблемам со зрением. Переломы носа могут затруднить дыхание или восприятие запахов. Кроме того, переломы челюстных костей могут вызывать проблемы с дыханием или затруднять прием пищи и речь.
При возникновении травмы лицевых костей пострадавший должен немедленно обратиться за медицинской помощью.
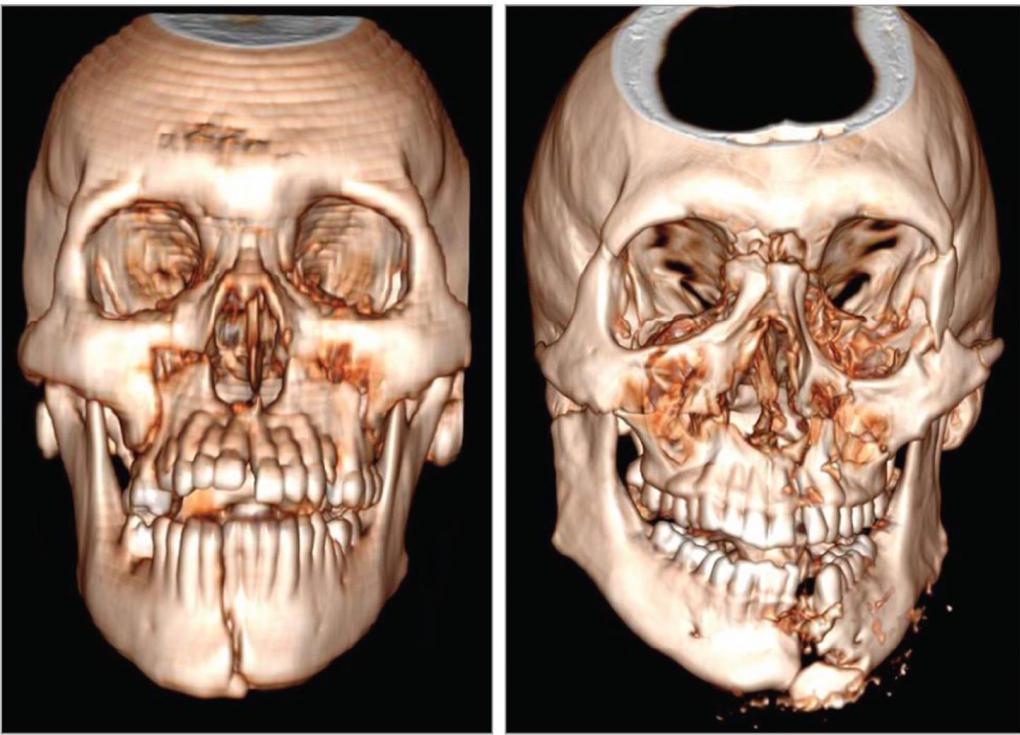
Виды переломов
Существует несколько основных типов переломов костей лицевого отдела черепа. Их классифицируют по разным основаниям, в частности по их локализации. Для переломов костей лицевого скелета МКБ 10 включает рубрикаторы, которые определяют характер повреждения в зависимости от типа травмы: он может быть закрытым, открытым или неопределенного типа.
По степени тяжести переломы лицевых костей делят на 4 группы:
- при переломе первой степени кожа повреждается осколком изнутри;
- при переломе второй степени отмечается наличие поверхностной раны кожи и мягких тканей, небольшое засорение раны;
- при переломе третьей степени наблюдаются массивные мягкотканые травмы, которые могут сопровождать травмы магистральных сосудов и периферических нервов;
- при переломе четвертой степени отмечается субтотальная или тотальная ампутация сегментов.
Переломы носовой кости
Этот тип является наиболее распространенным. Носовая кость состоит из двух тонких костей. Для того чтобы сломать носовые кости, требуется меньше усилий, чем при переломе других костей, так как они достаточно тонкие. При переломе нос, как правило, выглядит деформированным, появляются болевые ощущения. Отек может затруднить оценку повреждения. Носовые кровотечения и кровоподтеки вокруг носа являются распространенными симптомами при этой травме.
Переломы лобной кости
Лобная кость — основная кость в области лба. Перелом чаще всего встречается в середине лба. Именно там кости самые тонкие и самые слабые. Повреждение может привести к тому, что кость будет вдавлена внутрь. Для того чтобы сломать лобную кость, требуется значительная сила, поэтому часто эта травма может сопровождаться другими травмами лица, черепа или неврологическими повреждениями. Это может вызвать ликворею (истечение спинномозговой жидкости), травмы глаз и повреждение носового канала.
Переломы скуловых костей
Скулы прикрепляются в нескольких точках к верхней челюсти и костям черепа. При их переломах возможны также травмы близлежащих костей, в частности, повреждение пазух верхней челюсти. В результате травмы может сломаться скуловая кость, скуловая луга, или то, и другое одновременно.
По отзывам самих пациентов, такие переломы часто вызывают асимметрию лица. Переломы скуловой кости составляют большую часть переломов челюстно-лицевых костей.
Орбитальные переломы
Существует три основных типа таких травм:
- Перелом орбитального обода (внешнего края), самой толстой части глазницы. Потребуется большая сила, чтобы сломать эту кость. Такой перелом может сопровождаться повреждением зрительного нерва.
- Перелом обода, распространяющийся на нижний край и дно орбиты. В этом случае наблюдается перелом лицевой кости под глазом.
- Перелом самой тонкой, нижней части глазницы. В этом случае орбитальный обод остается неповрежденным. Глазные мышцы и другие структуры могут быть травмированы. При такой травме возможно ограничение подвижности глазного яблока.

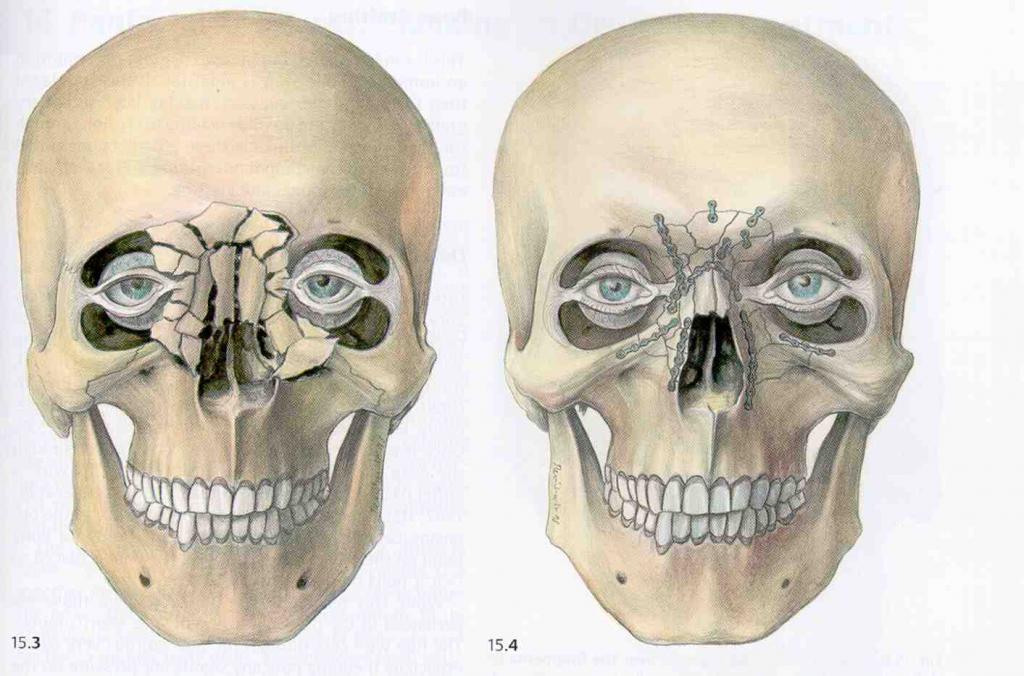
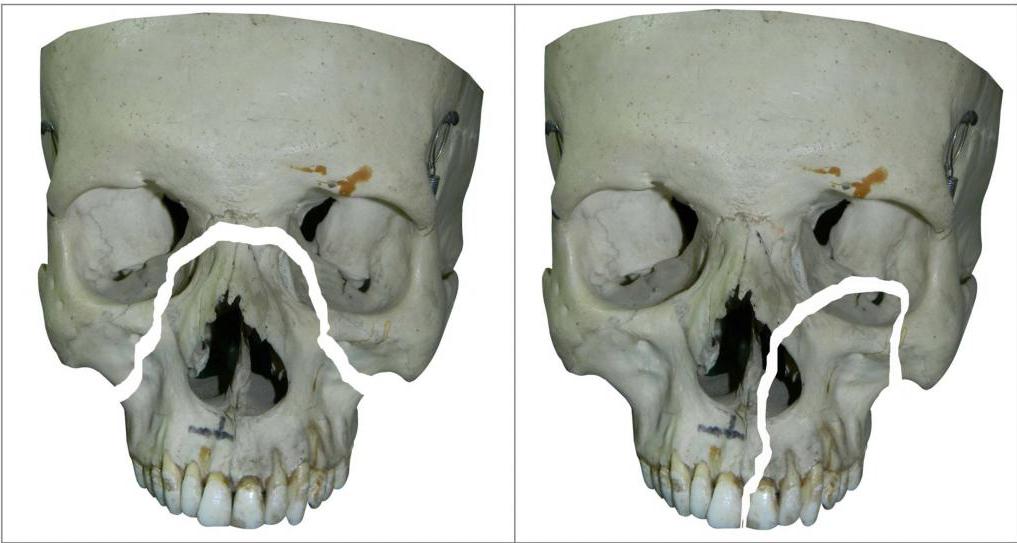
Переломы костей средней зоны лица
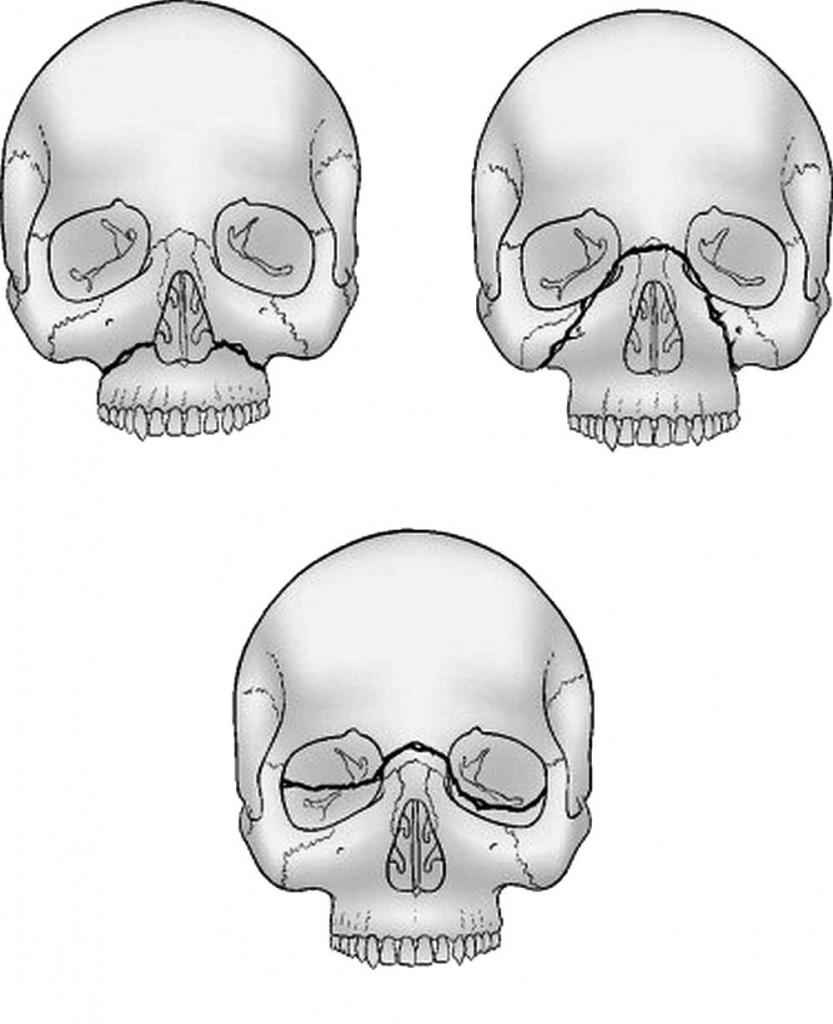
При тупых травмах часто возникают переломы вдоль трех линий, проходящих по стыкам костей, в наиболее тонких и слабых местах, а также там, где располагаются физиологические отверстия. Согласно классификации Ле Фор, выделяют три основных типа переломов, но могут встречаться и их вариации:
— Перелом Ле Фор I. При такой травме ломается скуловая кость и верхняя челюсть, они полностью разъединяются с другими костями черепа. Часто сопровождается переломом основания черепа.
— Перелом Ле Фор II. Линия разлома проходит от нижней части одной щеки, под глазом, через нос и к нижней части другой щеки.
— Перелом Ле Фор III. В этом случае отламывается альвеолярный отросток, Линия разлома проходит через носовое дно и верхнечелюстные пазухи. При такой травме повреждается верхнечелюстной нервный узел.
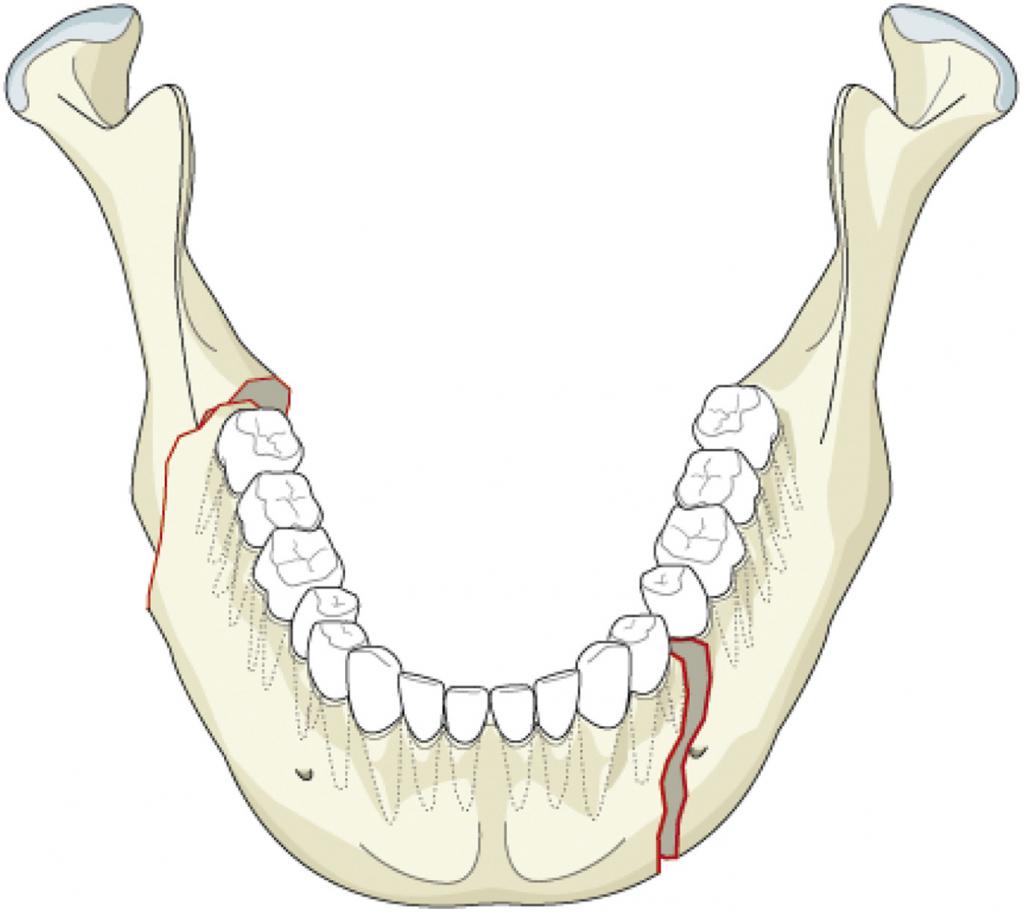
Травмы нижней челюсти
При переломах нижней челюсти чаще всего повреждаются угол нижней челюсти, мыщелковый и суставной отростки, подбородочный отдел. По локализации выделяют переломы тела и ветви нижней челюсти.
Причины
Переломы костей лица возникают по самым разным причинам:
- дорожно-транспортные происшествия;
- спортивные травмы;
- несчастные случаи, в том числе на рабочем месте;
- падения с высоты;
- падения со стоящего или движущегося транспортного средства;
- увечья, нанесенные каким-либо предметом или другим человеком;
- огнестрельные ранения.
Симптоматика
При любом переломе появляются боль, синяки и отеки. Большая же часть симптомов зависит от места перелома.
При переломе нижней челюсти наблюдаются:
- обильное слюноотделение;
- проблемы с глотанием;
- изменение прикуса;
- изменение цвета кожных покровов;
- смещение челюсти.
При переломе верхней челюсти возможны:
- носовое кровотечение;
- отеки под глазами и на веках;
- вытягивание лица.
Симптомы перелома носа могут включать:
- обесцвечивание под глазами;
- блокировку одной или обеих ноздрей или смещение перегородки;
- искривление носа.
Симптомы орбитального перелома:
- размытое, ухудшенное или двойное зрение (диплопия);
- затруднения при перемещении глаз влево, вправо, вверх или вниз;
- распухший лоб или щека или опухоль под глазами;
- впалые или выпуклые глазные яблоки;
- покраснение белков глаз.
Оказание первой помощи
До того как пострадавший будет отправлен к врачу, ему необходимо оказать первую медицинскую помощь. На место травмы необходимо положить холод. Нельзя самостоятельно вправлять смещенные фрагменты костей. В этом случае можно наложить повязку и доставить пострадавшего в медицинское учреждение.
Диагностика
Прежде всего определяется наличие каких-либо опасных для жизни травм. Врач должен проверить, блокирует ли что-либо дыхательные пути или носовые проходы, оценить размер и реакцию зрачка, определить, есть ли какие-либо повреждения центральной нервной системы.
Затем врач выясняет, как и когда произошла травма. Пациент или его представитель должен предоставить информацию о том, есть ли какие-то другие медицинские проблемы, например, хронические заболевания, предыдущие травмы лица или операции. После этого проводится физический осмотр лица на наличие признаков асимметрии и повреждения двигательных функций.
Для диагностики может потребоваться КТ-сканирование.
При переломе носа рентген может не потребоваться, если отек ограничен мостом носа, пациент может дышать через каждую ноздрю, нос прямой, и на перегородке нет сгустка крови. В противном случае проводится рентгенография.
Также врач может направить на компьютерную томографию (КТ), чтобы определить точное местоположение и тип перелома или переломов.
Лечение
Тип лечения будет зависеть от места и степени повреждения. Целью лечения переломов лица является восстановление нормального внешнего вида и функции пострадавших областей.
Перелом лица может заживать без вмешательства врача, если сломанная кость осталась в нормальном положении. Тяжелые переломы, как правило, приходится лечить. Лечебные процедуры включают следующее.
Врач ставит сломанные кости в нормальное положение без выполнения каких-либо разрезов. Как привило, этим способом пользуются при переломе носа.
Эндоскопия: при помощи эндоскопа (длинной трубки с камерой и лампочкой), помещаемого внутрь через небольшой разрез, врач рассматривает повреждения изнутри. Во время эндоскопии могут быть удалены небольшие фрагменты сломанной кости.
Медикаменты:
- противозастойные препараты, которые помогают уменьшить отек в носу и пазухах;
- обезболивающие средства;
- стероидные противовоспалительные препараты для уменьшения отека;
- антибиотики в случае риска заражения.
Ортодонтическое лечение проводится при поврежденных или сломанных зубах.
Оперативное вмешательство: врач использует проволоку, винты или пластины для соединения сломанных костей лица.
Реконструктивная хирургия может потребоваться для исправления частей лица, которые деформированы травмой. Иногда приходится удалять части сломанных костей лица и заменить их на трансплантаты.
Реабилитация
После хирургической операции пациент находится в стационаре не менее десяти суток. На сроки выздоровления влияют такие факторы, как время обращения за помощью с момента получения травмы, место и характер перелома. Полное выздоровление после перелома костей лицевого скелета наступает в среднем через месяц. В этот период должны быть исключены повышенные нагрузки, пациенту назначают кальцинированную диету. После выздоровления пациент по назначению врача некоторое время может принимать сосудосуживающие назальные препараты.
Риски
Лечение перелома лицевой кости может привести к появлению отека, боли, кровоподтекам, кровотечениям и инфекции. После операции могут остаться рубцы. В ходе лечения могут быть повреждены близлежащая ткань и нервы, что приведет к онемению. При проведении операции могут быть повреждены носовые пазухи. Даже при хирургическом вмешательстве возможно сохранение асимметрии лица, изменения зрения. Костные и тканевые трансплантаты могут сдвинуться с места, и тогда потребуется еще одна операция. Пластины и винты, используемые для фиксации костей, могут стать источником заражения или нуждаться в замене. Существует также риск образования тромбов.
Последствиями переломов лицевой кости без лечения могут стать асимметрия лица, боли в лице, глазах или слепота. Кровотечение может блокировать дыхательные пути, затрудняя дыхание. Также возможно кровоизлияние в мозг, что может привести к судорогам и быть опасным для жизни.
Превентивные меры
Невозможно полностью предотвратить переломы костей лицевого черепа. Однако существует ряд мер, которые могут уменьшить степень травматизма:
- ношение шлема при езде на велосипеде или мотоцикле;
- использование ремня безопасности в автомобиле;
- использование во время занятий спортом защитного снаряжения (шлемы, маски);
- соблюдение правил техники безопасности при работе.
Источник
Переломы костей лица занимают значительное место среди повреждений других отделов скелета. Травмы челюстно-лицевой области могут вызвать опасные нарушения дыхательных путей, нервной системы и опорно-двигательного аппарата.
В первую очередь больным с травмой челюстно-лицевой области необходимо обеспечить проходимость дыхательных путей, остановить кровотечение, экстренно определить наибольшую угрозу для жизни. Важно вовремя диагностировать повреждение костей лицевого скелета, нервной системы и нарушения прикуса.
Далее пациента осматривают, определяют историю болезни и назначают компьютерную томографию. Затем проводят реконструкцию основных опорных комплексов челюстно-лицевой области.
Без качественного лечения переломы лица могут вызвать осложнения: несрастание или неправильное срастание костных фрагментов, нарушение естественных костных контуров, инфицирование фиксирующих пластин, повреждение других костей черепа.
Переломы верхней челюсти
Перелом верхней челюсти опасен из-за сопутствующих повреждений мягких тканей лица, слизистой оболочки полости рта, мягкого неба, верхнечелюстной пазухи. Это может повлечь за собой сильное кровотечение, асфиксию и шок.
Лечение переломов верхней челюсти
Оказание помощи пострадавшему зависит от типа перелома и характера смещения отломков.
При огнестрельных переломах верхней челюсти используют ортопедические конструкции с фиксацией к своду черепа.
К временным видам фиксации относят мягкие бинтовые поддерживающие повязки, мягкие пращевидные повязки с эластической тягой, жесткие стандартные пращи (металлические или пластмассовые). Они используют нижнюю челюсть для прижатия верхней к основанию черепа.
Более сложные конструкции шин и аппаратов, используют для фиксации и репозиции отломков при переломах верхней челюсти со смещением. Они предназначены для стационарного лечения пострадавших, которым необходимо постоянное вытяжение поврежденных фрагментов.
Развитие оперативной травматологии открыло также новые возможности лечения переломов верхней челюсти. Один из них — фиксация верхней челюсти к верхним орбитальным краям лица или к скуловым дугам. Во время операции в кости просверливают отверстие. Лигатуру из проволоки или шелка проводят через отверстие и далее под скуловую кость и бугор верхней челюсти вдоль скуло-альвеолярного гребня. Конец лигатуры фиксируют к альвеолярному отростку — анатомической части верхней челюсти, несущей на себе зубы.
Переломы нижней челюсти
Из-за анатомических и функциональных особенностей нижней челюсти ее повреждения происходят чаще, чем переломы других костей лицевого скелета.
Сложная геометрическая форма нижней челюсти и ее подвижность провоцируют непрямые переломы со значительным смещением отломков. Также у нижней челюсти есть «слабые» места: область центральных резцов и клыков, область подбородочного отверстия, угол челюсти и шейки суставного отростка.
При переломе нижней челюсти наблюдаются все основные симптомы переломов костей. Также нарушается прикус, из-за чего пациенту становится трудно жевать, глотать, а иногда и дышать.
Лечение переломов нижней челюсти
Чтобы обездвижить поврежденную кость, используют ортопедические конструкции, которые фиксируют с опорой на зубы пациента. Они требуют выключения функции нижней челюсти на длительное время, что причиняет дополнительные неудобства больному. На время лечения ему назначают специальное питание и уход за полостью рта.
Виды обездвиживания сломанной нижнечелюстной кости делятся на временные и окончательные.
К временным относят внеротовые поддерживающие повязки. Чтобы обездвижить поврежденную кость, нижнюю челюсть удерживают в положении смыкания зубов, фиксируя ее через подбородок к своду черепа бинтами. Более надежный временный способ обездвиживания — межчелюстное лигатурное связывание зубов. В этом случае нижнюю челюсть прикрепляют к неподвижной верхней с помощью специальной проволоки.
Окончательные виды обездвиживания при лечении переломов нижней челюсти делят на ортопедические и оперативные.
Чаще всего используют ортопедические средства фиксации, особенно назубные проволочные шины из алюминия. В зависимости от характера линии перелома нижней челюсти и степени смещения отломков применяют разные виды таких шин: гладкую шину-скобу, шину с распорочным изгибом, шину с наклонной или опорной плоскостью, шину с зацепными петлями.
При лечении переломов нижней челюсти в пределах зубного ряда используют двучелюстные шины с зацепными петлями и межчелюстной резиновой тягой. Они хорошо фиксируют челюсть и вытягивают отломки. Шины с зацепными петлями изготовляют из алюминиевой проволоки, на которой изгибают 5-6 петель-крючков. После их установки к зубам верхней и нижней челюсти, между петлями натягивают резиновые кольца. Они обездвиживают нижнюю челюсть и при необходимости вытягивают костный фрагмент. Изменяя направление резиновой тяги, можно влиять на направление смещения отломков.
К оперативным методам лечения переломов нижней челюсти относят остеосинтез — хирургическую репозицию костных отломков с помощью накостных и внутрикостных фиксирующих средств из металлического или биологического материала: накостных пластинок и рамок, внутрикостных стержней и спиц, проволочных швов. Также применяют П-образные металлические скобы, которые внедряют в кость механическими аппаратами, или аллогенную кость для создания фиксирующего замка.
Переломы скуловой кости и скуловой дуги
Этот вид повреждения встречается в 8-10% случаев.
Перелом скуловой кости определяют по степени западения этой области. При ощупывании нижнего края глазницы можно обнаружить «ступеньку» — признак смещения скуловой кости. Иногда перелом сопровождается кровоизлиянием в область нижнего века и затрудненным движением нижней челюсти. Возможно также кровотечение из носа, если были задеты стенки верхнечелюстной пазухи.
Перелом скуловой дуги проще распознать из-за легко определяемого западения дуги. Смещение костного фрагмента внутрь вызывает трудности в движении нижней челюсти.
Точно определить перелом скуловой кости или дуги позволяет рентген. Если функция нижней челюсти и контуры лица не нарушены, пациенту назначают консервативное лечение. Поврежденная скуловая кость не требует фиксации. На время заживления больному рекомендуют есть мягкую пищу, которая не требует активного жевания. Если такое лечение оказывается неэффективным, поврежденную кость исправляют хирургическим способом.
Источник
