Перелом колонны вертлужной впадины
Перелом вертлужной впадины – это нарушение целостности таза в области суставной ямки тазобедренного сустава. Может сочетаться с вывихом тазобедренного сустава и переломом шейки бедра. Проявляется болями, вынужденным положением и нарушением функции конечности. Для подтверждения диагноза используется рентгенография и КТ тазобедренного сустава. Лечение чаще консервативное — скелетное вытяжение, физиотерапия. При тяжелых повреждениях и неэффективности консервативных мероприятий показано хирургическое вмешательство.
Общие сведения
Перелом вертлужной впадины – сложное повреждение, составляющее 15-16% от общего числа переломов костей таза. Вертлужная впадина участвует в образовании тазобедренного сустава, поэтому повреждения данной области нередко становятся причиной развития тяжелого посттравматического коксартроза. Обязательным условием благополучного исхода является точное восстановление анатомической конфигурации вертлужной впадины и надежная фиксация отломков. Лечение осуществляют врачи-травматологи.
Перелом вертлужной впадины
Причины
Травма обычно возникает в результате дорожно-транспортных происшествий, реже – в результате падений с высоты, что обусловливает высокую частоту сочетанных повреждений. Переломы вертлужной впадины часто сочетаются с вывихом тазобедренного сустава, переломами шейки или головки бедренной кости. Возможны также повреждения других областей таза (в том числе – с нарушением непрерывности тазового кольца), переломы костей конечностей, переломы ребер, повреждения грудной клетки, ЧМТ, тупая травма живота, повреждение почек и разрыв мочевого пузыря.
Патанатомия
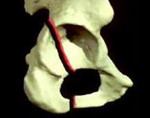
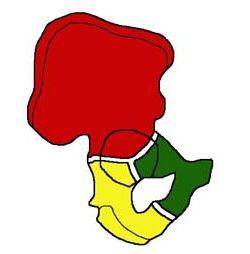
Вертлужная впадина расположена в месте соединения трех тазовых костей (седалищной, лобковой и подвздошной) и имеет форму полусферы. Ее центральная часть соединяется с головкой бедренной кости, образуя тазобедренный сустав. Различают свод или крышу, две стенки (переднюю и заднюю) и две колонны (переднюю и заднюю) вертлужной впадины. Колонны обеспечивают прочность данного анатомического образования и соединяются между собой в области свода, образуя перевернутую букву Y.
Классификация
Все переломы вертлужной впадины в травматологии и ортопедии делятся на простые и сложные. Простые включают в себя поперечный перелом, перелом передней колонны, перелом передней стенки, перелом задней колонны и перелом задней стенки. При сложных повреждениях линия излома проходит через два или более элемента вертлужной впадины. К числу сложных переломов относят полные переломы обеих колонн, задний поперечный перелом в сочетании с повреждением задней колонны, Т-образный перелом, перелом задней стенки в сочетании с поперечным переломом, а также одновременный перелом задней стенки и задней колонны.
Симптомы перелома
Пациенты жалуются на боли в области тазобедренного сустава или паховой области. Конечность находится в вынужденном положении, напоминающем клиническую картину, наблюдаемую при вывихе тазобедренного сустава: нога укорочена и ротирована кнаружи. Опора невозможна, движения резко ограничены. При изолированных повреждениях состояние пациента обычно остается стабильным. При сочетании с другими травмами возможны нарушения гемодинамики и развитие травматического шока.
Диагностика
Для уточнения диагноза выполняют обзорную рентгенографию таза и рентгенографию поврежденного сустава в трех дополнительных проекциях. По возможности пациента направляют на КТ таза, поскольку эта методика позволяет более точно оценить тяжесть травмы и характер смещения отломков. Диагностическая ценность компьютерной томографии возрастает при повреждениях задней колонны и оскольчатых переломах.

КТ таза. Перелом вертлужной впадины справа со смещением отломков.
Для исключения открытого перелома проводят вагинальное или ректальное исследование. Поскольку данная травма в 30% случаев сочетается с повреждением седалищного нерва, больным назначают консультацию невролога или нейрохирурга для точной оценки неврологического статуса.
Лечение перелома вертлужной впадины
Консервативное лечение
Лечение осуществляется в условиях травматологического отделения. Тактика лечения во многом зависит от наличия или отсутствия вывиха тазобедренного сустава. При наличии вывиха производят его экстренное вправление под общим наркозом. Если вывих склонен к рецидивированию, накладывают скелетное вытяжение за надмыщелки бедра. В дальнейшем при смещении в области крыши не более 3 мм, отсутствии внутрисуставных отломков и сохранении конгруэнтности суставных поверхностей показана консервативная терапия – скелетное вытяжение в течение 4-8 недель. Пациенту назначают обезболивающие, УВЧ и ЛФК. Чтобы убедиться в сохранении правильного положения отломков, выполняют повторные рентгеновские снимки в динамике.
Хирургическое лечение
Показанием к хирургическому вмешательству являются крупные внутрисуставные отломки, крупный фрагмент задней стенки, смещение отломков в области впадины более чем на 2-3 мм и невозможность удержания фрагментов при помощи скелетного вытяжения. Операция проводится в течение 2 недель после поступления, после полного обследования пациента. Обязательным условием является компенсированное состояние больного.
В отдельных случаях хирургические вмешательства осуществляются в экстренном порядке. Показаниями к экстренной операции являются открытые переломы, невправимый задний вывих бедренной кости, признаки повреждения седалищного нерва, обширная отслойка мягких тканей и смещение головки бедра к центру, по направлению к подвздошной кости. Оперативные вмешательства осуществляются только после стабилизации гемодинамики и при отсутствии симптомов травматического шока.
Для фиксации отломков при реконструкции вертлужной впадины используют специальные стягивающие винты и опорные пластины. В послеоперационном периоде проводят профилактику образования тромбов и гетеротопических оссификатов. При удовлетворительном состоянии пациента проводят мероприятия по его активизации, назначают ЛФК (пассивные и активные движения в суставе без осевой нагрузки). Полную нагрузку на пострадавшую конечность разрешают после появления рентгенологических признаков образования костной мозоли, обычно – через 8-12 нед. после операции.
Прогноз и профилактика
При адекватном восстановлении конфигурации вертлужной впадины прогноз достаточно благоприятный. Самым распространенным осложнением является гетеротопическая оссификация, которая по различным данным наблюдается у 3-69% больных. Из-за интенсивного воздействия на ткани в ходе операции в отдельных случаях может развиваться парез ветвей седалищного, бедренного и верхнего ягодичного нерва. В 7% случаев формируется участок аваскулярного некроза (обычно – при повреждениях задних отделов вертлужной впадины, возникших вследствие высокоэнергетической травмы). Профилактика заключается в предупреждении автодорожных происшествий и производственных травм.
Источник
 Актуальность проблемы лечения переломов вертлужной впадины не вызывает сомнений. Вертлужная впадина участвует в образовании такого важного для человека сустава как тазобедренный, и любые повреждения этой области могут и часто приводят к развитию тяжелого деформирующего артроза со всеми вытекающими последствиями.
Актуальность проблемы лечения переломов вертлужной впадины не вызывает сомнений. Вертлужная впадина участвует в образовании такого важного для человека сустава как тазобедренный, и любые повреждения этой области могут и часто приводят к развитию тяжелого деформирующего артроза со всеми вытекающими последствиями.
Вертлужные переломы (переломы вертлужной впадины) составляют 15-16 % переломов костей таза. Опыт показывает, что только точное анатомическое восстановление вертлужной впадины, надежная фиксация фрагментов перелома позволяют добиться удовлетворительных исходов лечения этих видов повреждения.
Несмотря на несомненный прогресс в анестезиологии и реаниматологии, разработке новых видов имплантатов, в лучшем оснащении – лечение переломов вертлужной впадины остается сложной задачей. Качество восстановления анатомии вертлужной впадины – самый важный фактор, который влияет на отдаленные результаты и именно поэтому уходят на второй план методы лечения переломов вертлужной впадины, связанные со скелетным вытяжением, наложением гипсовых повязок (хотя и этими методами наши травматологи должны владеть на профессиональном уровне, учитывая реалии российской действительности). Следует также учитывать, что оперативное лечение переломов вертлужной впадины является весьма непростой задачей, требует от хирурга хорошего знания топографической анатомии, владения современными видами остеосинтеза, опыта и, естественно, хороших мануальных способностей.
Полное восстановление конгруэнтности вертлужной впадины (анатомическая репозиция – это смещение не более1 мм) не всегда достижимо даже в специализированных центрах. На это влияет, конечно, не только опыт хирурга, но и характер перелома. Статистика разноречива (а мы всегда должны помнить, что «есть ложь, есть наглая ложь и есть статистика»), но и самые оптимистические данные говорят, что хорошие результаты даже в опытных руках не превышают 75%.
Анатомия. Классификации.
Вертлужная впадина (acetabulum) формируется подвздошной, лобковой и седалищной костями, которые у взрослого человека сливаются в единую тазовую (безымянную) кость. Она имеет вид полусферы, обрамлена краем вертлужной впадины, который с медиальной стороны, у запирательного отверстия прерывается вырезкой. В вертлужной впадине имеется полулунная поверхность – серповидная суставная поверхность, покрытая хрящом. Травматологи-ортопеды также выделяют переднюю и заднюю стенки вертлужной впадины и ее крышу (свод).
Французский ортопед Robert Judet (1909-1980) в 1964 году создал классификацию переломов вертлужной впадины, а его соотечественник Emile Letournel (1927–1994), выдвинув концепцию двух костных колонн, образующих и поддерживающих прочность вертлужной впадины, модифицировал эту классификацию.


Передняя колонна (подвздошно-лонный компонент): распространяется от гребня подвздошной кости до лонного симфиза и включает переднюю стенку вертлужной впадины. Задняя колонна (подвздошно-седалищный компонент): распространяется от верхней ягодичной вырезки до седалищного бугра и включает заднюю стенку вертлужной впадины. Соединяясь между собой, эти две колонны образуют перевернутую букву Y. Свод (или крыша, купол – dome) вертлужной впадины представляет собой верхнюю часть вертлужной впадины, несущую основную нагрузку весом, в зоне слияния передней и задней колонн и частично включает в себя элементы обеих колонн.

Рис.1 Колонны таза.
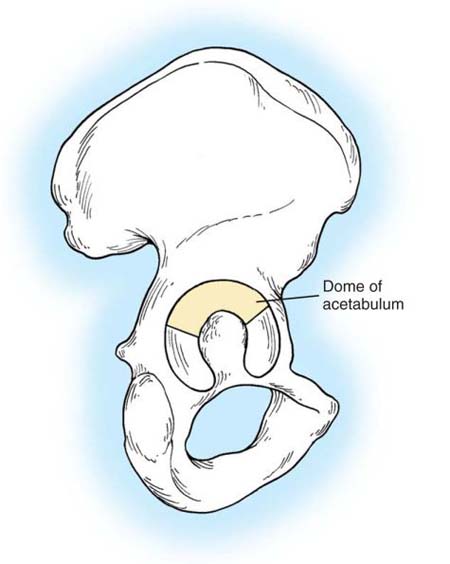
Рис. 2 Свод вертлужной впадины.
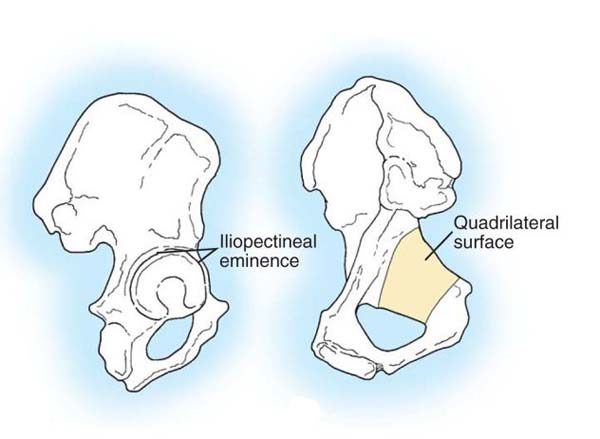
Рис. 3 Подвздошно-лобковое возвышение (eminentia iliopubica) покрывает свод вертлужной впадины, а четырехсторонняя поверхность образует ее медиальную стенку.
Классификация, прежде всего, делит переломы вертлужной впадины на две основные группы: простые и сложные (сочетанные).
Простые переломы включают в себя изолированный перелом задней стенки вертлужной впадины (A), перелом задней колонны (B), перелом передней стенки вертлужной впадины (C), перелом передней колонны (D), поперечный перелом (E). Сложные (сочетанные) переломы имеют более сложную конфигурацию и включают в себя перелом задней колонны и задней стенки вертлужной впадины (F), поперечный перелом и перелом задней стенки (G), Т-образный перелом (H), перелом передней колонны и задний полупоперечный (I), полный перелом обеих колонн (J). (Рис. 4)
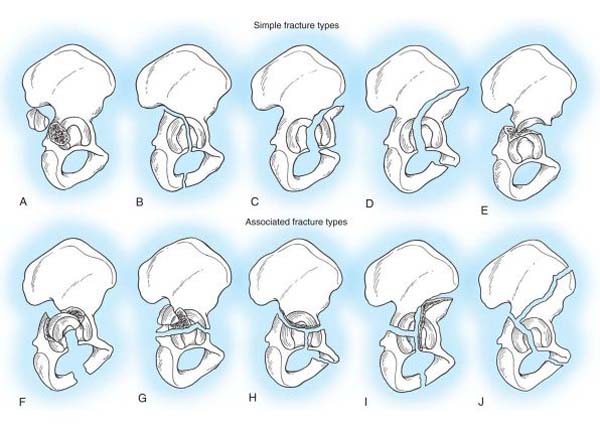
Рис. 4
Эта классификация была создана давно, когда в практику еще не вошли такие методы исследования, как компьютерная томография и магнитно-резонансная томография. Но все попытки улучшить эту классификацию имели непринципиальный характер.
Лечение.
Emile Letournel в свое время сказал, что лечение не должно начинаться до тех пор, пока не будет достигнуто полное понимание сути перелома.
Так как переломы вертлужной впадины, как правило, являются следствием высокоэнергетических воздействий (например – автодорожная травма), то они чаще всего являются компонентами тяжелой и сочетанной травмы. И поэтому при оказании первой помощи таким пострадавшим следует руководствоваться общепринятому протоколу (ATLS). Все возможные осложнения и опасности развития таких осложнений, описанные в статье «Переломы костей таза» также должны учитываться при переломах вертлужной впадины.
Как и в отношении к другим видам переломов существуют консервативные и оперативные методы лечения.
Если перелом вертлужной впадины сопровождается вывихом головки бедренной кости, то вправление вывиха после стабилизации состояния больного должно стать первоочередной задачей. И если вывих не удается вправить консервативно, должно быть предпринято оперативное вправление.
Как правило, пострадавшим с переломами вертлужной впадины при поступлении накладывают скелетное вытяжение с соблюдением всех правил этого метода лечения. Для создания противотяги весом тела ножной конец кровати должен быть поднят. Вытяжение накладывают за мыщелки бедренной кости и, при необходимости, за вертельную область бедра. При наличии смещения отломков (бывают переломы практически и без смещения), особенно выраженного, необходимо произвести дополнительно «ручную репозицию на вытяжении» или под внутритазовой анестезией по-Школьникову, или под внутривенным наркозом.
Даже если с помощью скелетного вытяжения не удастся добиться приемлемой репозиции, а оперативный метод по каким-либо причинам не может быть выполнен, тем не менее, будут созданы более благоприятные условия для последующего эндопротезирования. Здесь же хочу отметить, что после любого метода лечения перелома вертлужной впадины (скелетное вытяжение, внутренний стабильный остеосинтез) следует рекомендовать больному ходьбу на костылях без нагрузки конечности на стороне повреждения не менее 6 месяцев. Статистика показывает, что чем длительней это срок, тем лучше отдаленные последствия.
Для определения дальнейшей тактики лечения может быть полезен приводимый ниже алгоритм.
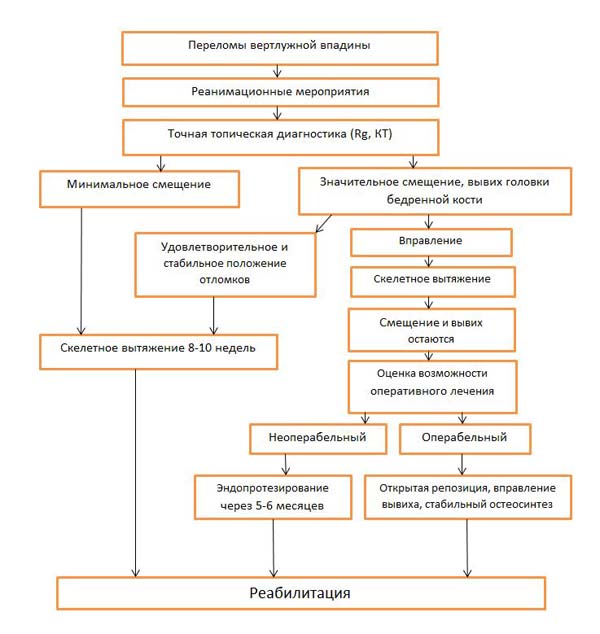
При выборе оперативного метода лечения (при наличии всех необходимых условий) затягивать со сроками выполнения операции не следует. Лучших результатов можно добиться, если операция будет выполнена не позднее десятых суток после травмы (чем раньше, тем лучше).
В основном для остеосинтеза применяются различного вида реконструктивные пластины с винтами. Такие пластины лучше подходят для моделирования для различных, порой весьма сложных по своей конфигурации поверхностей.
В качестве примера видов остеосинтеза привожу следующий рисунок.

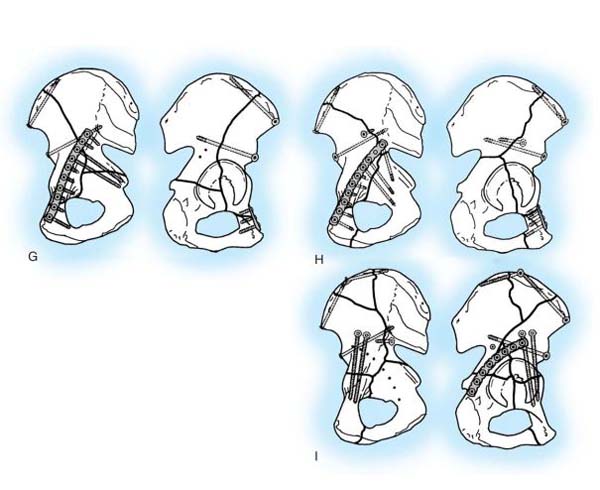
Еще раз повторю, что оперативное лечение переломов вертлужной впадины – сложная задача. Прежде всего, это сложность некоторых доступов к месту повреждения, которые сами по себе несут много опасностей и возможных осложнений (ятрогенные повреждения сосудов, нервов, гетеротопические оссификации и т.д.).
Типов переломов вертлужной впадины много и, естественно, для них нет единого доступа.
Используют в основном следующие доступы.
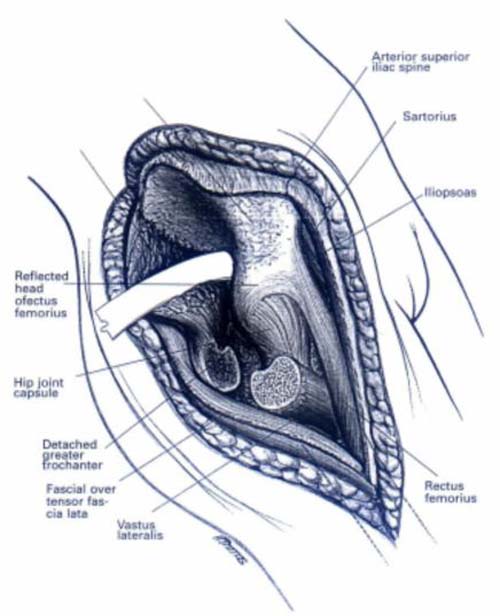
A. Передний или илиофеморальный доступ.
Его используют для открытой репозиции почти всех переломов передней колонны и передней стенки вертлужной впадины. Он может оказаться полезным и при оперативном лечении поперечных переломов.
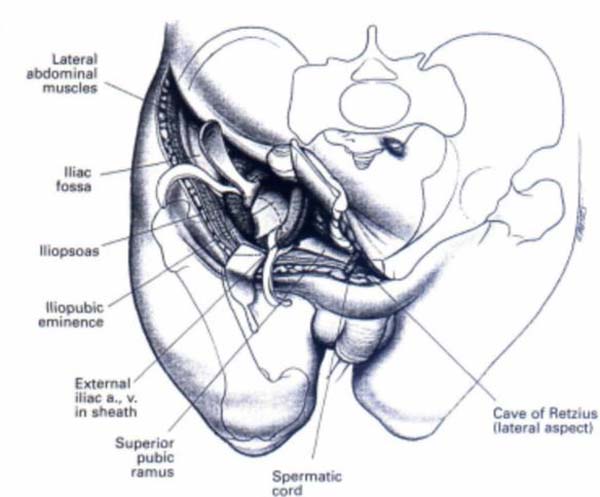
B. Подвздошно-паховый доступ.
Этот доступ применяется для обнажения передней и внутренней поверхности вертлужной впадины. Он также используется для одномоментной фиксации перелома вертлужной впадины и разрыва крестцово-подвздошного сустава. Этот разрез не дает возможности контролировать заднюю колонну и заднюю стенку впадины.
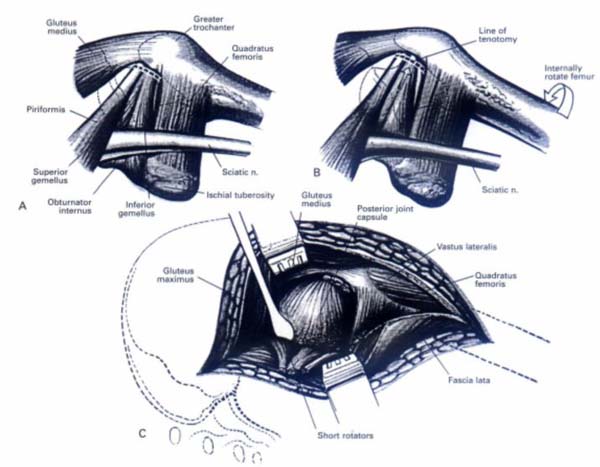
C. Задний доступ к вертлужной впадине.
Он используется для открытой репозиция и остеосинтеза перелома задней стенки вертлужной впадины после устранения заднего вывиха бедра; при переломах задней колонны вертлужной впадины; при невправимых задних вывихах бедра; удаления костно-хрящевых фрагментов из полости сустава.
В заключении хочу отметить важность знания топографической анатомии и пожелать всем отрабатывать оперативный доступ не в операционной, а в «анатомичке».
Источник
Введение
Диагноз
Классификация переломов
Хирургические доступы
Выбор времени операции и предоперационное планирование
Репозиция и методика фиксации
Послеоперационное лечение
Литература:
10.1 Введение
Переломы вертлужной впадины со смещением приводят, как правило, к развитию посттравматического артроза сустава, если не была выполнена точная репозиция открытым методом и внутренняя фиксация (ORIF, open reduction and internal fixation). Для хирурга-травматолога переломы вертлужной впадины являются одной из наиболее сложных технических проблем. К этим сложностям относятся:
Правильное определение типа перелома.
Выбор хирургического доступа.
Выполнение именно тех специальных хирургических доступов, которые необходимы.
Достижение удовлетворительной репозиции и фиксации.
10.2 Диагноз
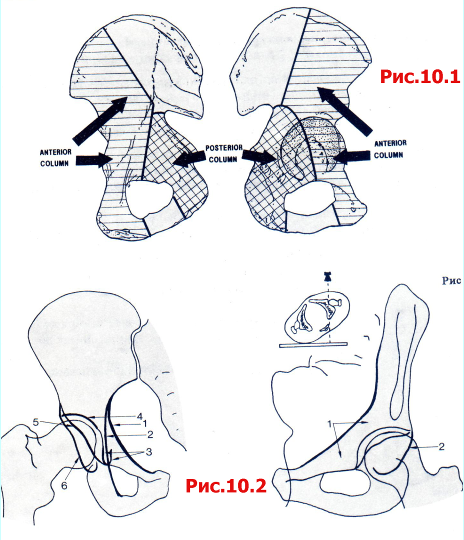
Рентгенограмма таза в прямой проекции должна быть выполнена всем пациентам с тяжелой травмой (рис. 10.1). При подозрении на перелом вертлужной впадины или его выявлении необходимо дополнительно выполнить следующие рентгенологические исследования:
Поврежденный тазобедренный сустав в прямой проекции (рис. 10.2).
Таз в косой проекции 45° с поврежденным тазобедренным суставом, ротированным по направлению к излучателю (эту проекцию называют косой запирательной или косой обтураторной) (рис. 10.3).
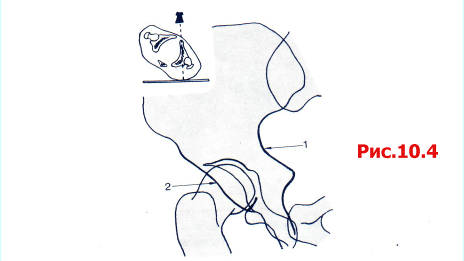
Таз в косой проекции 45° с поврежденным тазобедренным суставом, ротированным по направлению от рентгеновской трубки (эту проекцию называют косой подвздошной) (рис. 10.4).
Компьютерная томография (КТ) таза после оценки рентгеновских снимков в четырех стандартных проекциях. В большинстве случаев это помогает еще более точно определить расположение линий перелома и диагностицировать наличие свободных фрагментов, расположенных в полости сустава. Объемная трехмерная реконструкция компьютерных томограмм создает целостную картину перелома и облегчает планирование.
Часто сочетанные повреждения характеризуются значительным внутритазовым кровотечением, повреждением мочеполовой системы, нервных структур, а также разрывами тазового кольца и переломами нижней конечности с той же стороны. Все тяжелые переломы таза в подавляющем большинстве случаев сопровождаются легочной эмболией, и необходима ее профилактика.
Рис. 10.1 Передняя и задняя шейки вертлужной впадины и их границы, проецированные на внутреннюю и наружную поверхности подвздошной кости.
Рис. 10.2 Типичные рентгенологические линии, видимые нарентгенограммах тазобедренного сустава в прямой проекции. 1 Lineailiopectinea; 2 Lineailiooschiadica; 3 рентгенографическая буква «U» («фигура слезы»); 4крыша; 5передняя стенка; 6 задняя стенка.
Рис. 10.3 Косая проекция (запирательная) таза: 1 передняя колонна; 2 задняя колонна.
Рис. 10.4 Косая подвздошная проекция таза: 1 задняя колонна; 2 передняя стенка.

10.3 Классификация переломов
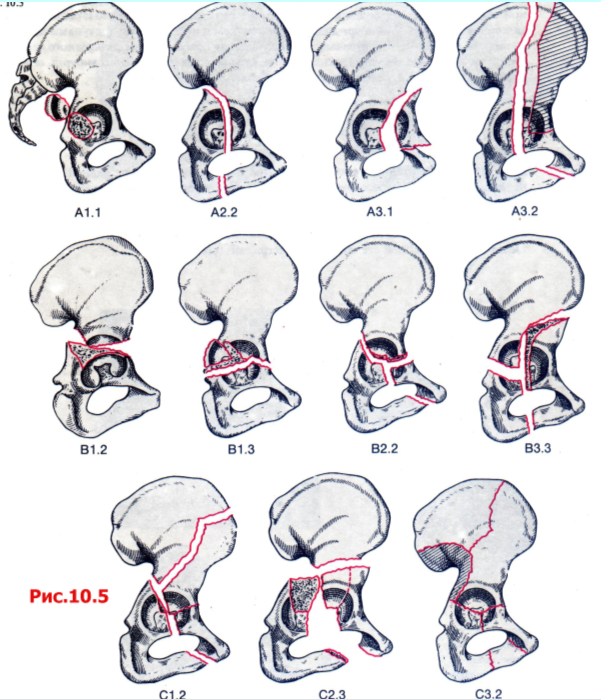
Классификация, первоначально предложенная Letournel была модифицирована для соответствия группам А, В, и С по классификации АО (рис. 10.5).
Тип А Повреждена лишь одна колонна вертлужной впадины, другая колонна интактна.
А1 Перелом задней стенки и его разновидности.
А2 Перелом задней колонны и его разновидности.
A3 Перелом передней стенки и передней колонны.
Тип В Характеризуется поперечным переломом, когда часть крыши остается прикрепленной к интактной подвздошной кости.
Поперечный перелом суставной поверхности с переломом или без перелома зад
ней стенки.
Т-образный перелом и его разновидности.
Перелом передней стенки или колонны и задний полупоперечный перелом.
Тип С Переломы обеих колонн; характеризуется линиями переломов, проходящими через переднюю и заднюю колонны, однако отличается от переломов типа В тем, что все суставные сегменты, включая крышу, отделены от оставшегося сегмента интактной подвздошной кости.
С1 Перелом передней колонны, распространяющийся до Christa iliaca.
С2 Перелом передней колонны, распространяющийся до передней границы подвздошной кости.
СЗ Переломы распространяются до крестцово-подвздошного сочленения.
Рис. 10.5 Классификация АО переломов вертлужной впадины.
Тип А: переломы с вовлечением лишь одной из двух колонн вертлужной впадины.
Тип В: имеется поперечный перелом, часть крыши остается прикрепленной к интактной подвздошной кости.
Тип С: вовлечены передняя и задняя колонны. Ни один из фрагментов крыши не прикреплен к интактной подвздошной кости (переломы обеих колонн).
10.4 Хирургические доступы
Ни один из хирургических доступов не является идеальным для всех переломов вертлуж-ной впадины. Однако в большинстве случаев через один доступ можно и репонировать и фиксировать перелом. Хирург должен быть знаком с несколькими доступами и выбрать из них тот, который лучше отвечает индивидуальным особенностям конкретного перелома. Существуют четыре хирургических доступа, отвечающих требованиям хирурга, опытного в вопросах лечения переломов вертлужной впадины:
доступ по Kocher-Langenbeck (пациент на животе или на боку), подвздошно-паховый доступ (пациент на спине), прямой боковой доступ (пациент на боку), расширенный подвздошно-бедренный доступ (пациент на боку).
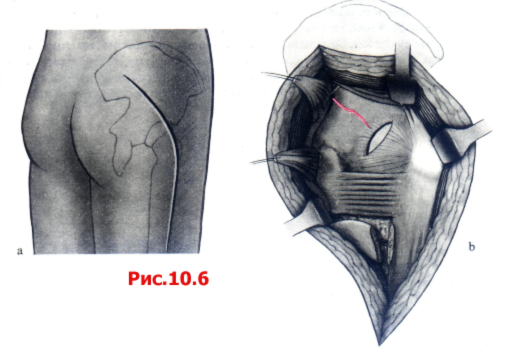
Доступ Кохера-Лангенбека обеспечивает, в первую очередь, подход к задней колонне. Тем не менее он может быть также очень полезен в качестве ограниченного доступа к передней колонне через большую седалищную вырезку (рис. 10.6).
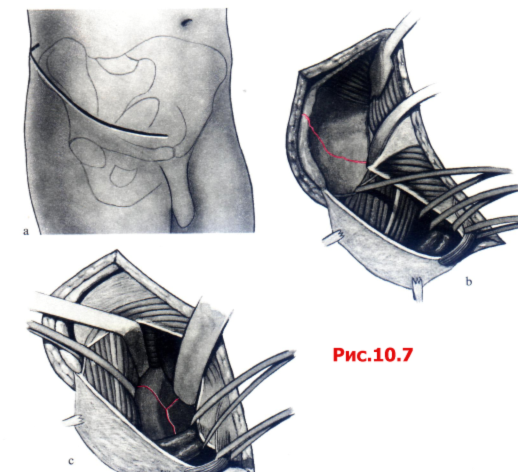
Подвздошно-паховый доступ позволяет, в первую очередь, выделить переднюю колонну и внутреннюю поверхность подвздошной кости. Задней колонны можно достичь также по ее внутренней стенке по Linea terminalis (рис. 10.7).
Рис. 10.6 Доступ по Кохеру-Лангенбеку.
А Разрез кожи.
B Выделение задней поверхности вертлужной впадины путем отведения М. glutens medius кпереди и проксимально, а М. ghiteus maximus, M. piriformis и М. obturatorius intemus кзади.
Рис. 10.7 Подвздошно-паховый доступ,
А Разрез кожи.
B Боковое окно доступа с обзором Fossa Шаса вследствие отведения М. iliopsoas и мышц брюшной стенки в медиальном направлении.
С Второе окно доступа, обнажающее linea arcuata и внутреннюю часть крыши вертлужной впадины путем отведения М. iliopsoas и N. femoralis в латеральном направлении и подвздошных сосудов — в медиальном.
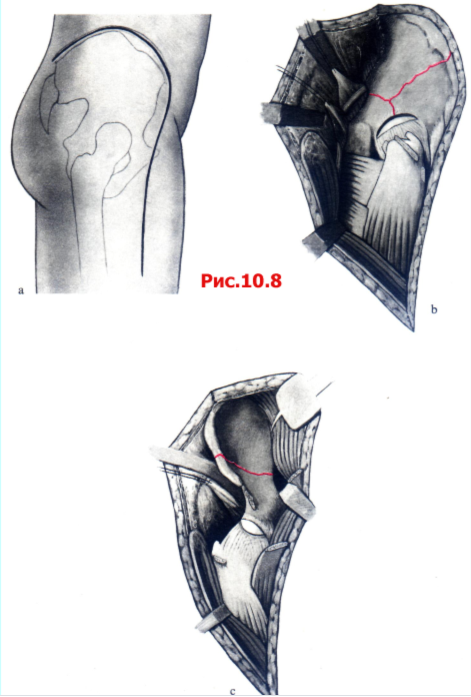
Расширенный подвздошно-бедренный доступ позволяет, прежде всего, обнажить наружную поверхность подвздошной кости и Fossa Iliаса и одновременно выделить переднюю и заднюю колонны. Подход к передней колонне, в отличие от подвздошно-пахового доступа, не столь удобен. Однако после отделения мышц от Fossa Iliаса можно осмотреть спереди и сзади всю подвздошную кость. Расширенный подвздошно-бедренный доступ с широким выделением костей таза часто является необходимым в случаях, когда нужно резецировать мощную костную мозоль или выполнить коррегирующую остеотомию (рис. 10.8).
Рис. 10.8 Расширенный подвздошно-бедренный доступ,
А Разрез кожи.
B Выделение наружной поверхности кости путем отведения Mm. gluteus, pirifonnis et obturatorius кзади, с выделение внутренней поверхности кости путем отведения М. iliopsoas и мышц брюшной стенки медиально.
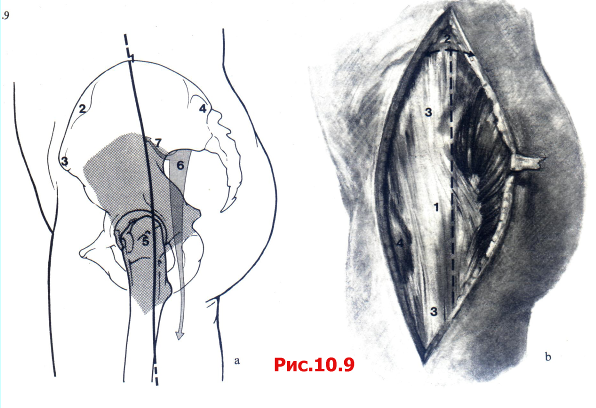
Прямой латеральный доступ позволяет выделить заднюю колонну, всю крышу и половину крыла подвздошной кости, а также предоставляет ограниченный подход к передней колонне (рис. 10.9).
Рис. 10.9 Прямой боковой доступ. Разрез кожи и доступ к кости.
А 1 Punktum suprakriste (Haивысшая точка Christa iliaca);2Tuberculum gluteum; 3 Spina iliaca anterior superior; 4 Spina iliaca posterior superior; 5 Trochanter major; 6 N. ischiadicus; 7 N. gluteus superior.
B 1 Trochanter major; 2 Punctum supracristale; 3 Tractus iliotibialis; 4 M. tensor fasciae latae.
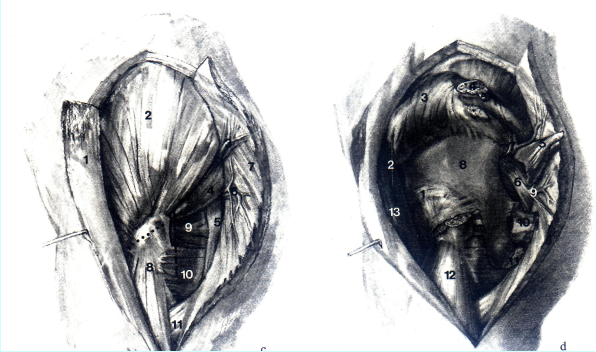
С 1 Tractus iliotibialis; 2 M. ghiteus medius; 3 Vasa glutea superiors (ramus superficialis); 4 M. piriformis; 5 N. ischiadicus; 6N.gluteusinferioretvasagluteainferiora;7M.glutexismaximus;8M.vastuslateralis; 9M.„tricepscoxae»(Mm. gemelli et obturatorius internus); 10 M. quadratus femoris; 11 M. gluteus maximus (сухожилие).
D 1 M. rectus femoris, Caput reflexum; 2 N. tensor fasciae latae (N. gluteus superior); 3 Mm. gluteus medius et minimus (отвернута кверху); 4 Trochanter major (выполнена остеотомия); S M. piriformis (пересечена); 6 N. ischadicus; 7 N. ghiteus superior et vasa glutea superiora; 8 начало M. gluteus minimus; 9 N. ghiteus inferior et vasa gtutea inferiors; 10 M. triceps coxae (пересечена); 11 M. quadratus femoris; 12 M. vastus lateralis; 13 M. tensor fasciae latae.
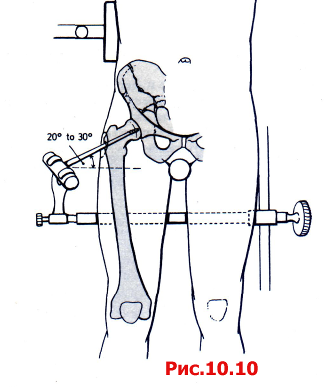
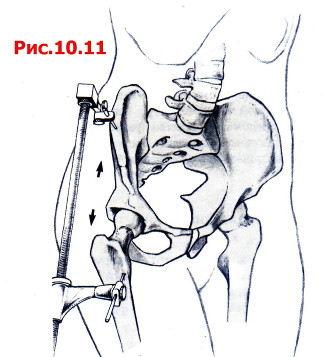
Использование ортопедического (травматологического) операционного стола дает целый ряд преимуществ при укладке конечностей и дистракции головки бедренной кости из вертлужной впадины. Этим значительно облегчается репозиция и осмотр суставной поверхности (рис. 10.10). В качестве альтернативы хирург может оперировать на стандартном операционном столе и для вытяжения использовать бедренный дистрактор, который фиксируют к Christa Iliaca и диафизу бедренной кости (рис. 10.11). Во время операции колено должно быть согнуто на 45-60 градусов для предотвращения повреждения N. ischiadicus. Все четыре хирургических доступа обеспечивают обзор как передней, так и задней колонны, однако у каждого из них есть определенные преимущества и недостатки.
Рис. 10.10 Укладка пациента не травматологическом операционном столе для создания тракции в дистальном и латеральном направлениях.
Рис. 10.11 Использование бедренного дистрактора.
10.5 Выбор времени операции и предоперационное планирование
Обычно лучше отложить выполнение операции на несколько (от 2 до 10) дней после травмы, локальная кровоточивость значительно снижается, а состояние больного стабилизируется. Спустя три недели после травмы образуется костная мозоль, что значительно усложняет репозицию.
Предоперационное вытяжение имеет минимальные преимущества и его ни в коем случае не следует накладывать за проксимальный отдел бедренной кости.
Вывих головки бедренной кости кзади следует устранять немедленно. Нерепонируе-мое или нестабильное смещение кзади является показанием к экстренной операции.
Антибиотики должны быть назначены в ближайшем пред- и послеоперационном периоде (24-48 часов).
Для различных типов перелома рекомендованы следующие хирургические доступы:
А1 Доступ Кохера-Лангенбека.
А2 Доступ Кохера-Лангенбека или прямой боковой.
A3 Подвздошно-паховый доступ.
При этих переломах в подавляющем большинстве случаев могут быть эффективно использованы доступы Кохера-Лангенбека или прямой боковой . Расширенный подвздошно-бедренный доступ полезен для изолированных поперечных переломах крыши вертлужной впадины (В 1.2) и тяжелых сочетанных переломах с вовлечением задних отделов крыши и обеих колонн (В1.3).
Эти переломы можно, как правило, оперировать из доступа Кохера-Лангенбека. При необходимости следует использовать сочетанный подвздошно-паховый доступ в случае, если передняя колонна не репонирована. В качестве альтернативы может быть применен прямой боковой доступ, однако, если значительные сложности вызывают у хирурга сомнения, лучше использовать сначала расширенный подвздошно-бедренный доступ.
Подвздошно-паховый доступ.
С1 Эти переломы можно оперировать из подвздошно-пахового доступа. Однако, если они сочетаются с повреждением задней стенки, то должен быть использован расширенный подвздошно-бедренный доступ.
С2 Оперативное лечение этих переломов возможно либо из доступа Кохера-Лангенбека, либо через прямой боковой доступ. Однако необходимо учитывать, что лучший обзор области перелома достигается при использовании подвздошно-пахового и расширенного подвздошно-бедренного доступов.
СЗ Расширенный подвздошно-бедренный доступ.
10.6 Репозиция и методика фиксации
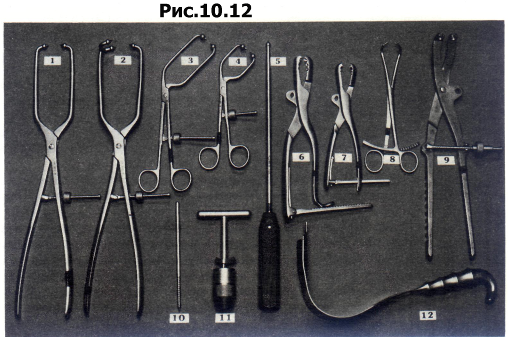
Наиболее полезными инструментами для хирургии вертлужной впадины являются тазовый репозиционный зажим, репозиционный зажим Фарабефа и различных размеров заостренные репозиционные зажимы (рис. 10.12). Инструмент с шаровидным утолщением на конце используют для подталкивания фрагментов друг к другу, а для предотвращения ротации задней колонны используют введенные в Os ischii винты Шанца с рукояткой или имеющий резьбу экстрактор головки бедренной кости.
Рис. 10.12 Инструменты для репозиции переломов вертлужной впадины.
репозиционный зажим «King Tong» („король «Тонг»); Препозиционный зажим «Queen Tong» („королева Тонг»); 5 большой изогнутый репозиционный зажим; 4 малый изогнутый репозиционный зажим; 5 толкатель; б большой репозиционный зажим; 7 малый репозиционный зажим; 8 остроконечный репозиционный зажим; 9 тазовый репозиционный зажим; 10 шуруп Шанца 6,Омм; 11 универсальная сверлильная головка с Т-образной рукояткой; 12 ретрактор для N. ischiadicus.
Тазовый репозиционный зажим и зажим Фарабефа фиксируют 4,5-мм кортикальными шурупами к различным костным фрагментам. Остроконечные репозиционные зажимы могут быть приложены непосредственно к кости, к просверленным углублениям в кортикальном слое кости или же к пластмассовым кольцам или крючкам. Репозицию перелома вертлужной впадины часто приходится выполнять поэтапно: сначала сопоставление и фиксацию единичных фрагментов, а затем добавление других фрагментов к уже соединенным частям. Для реконструкции рекомендуется использовать все внесуставные фрагменты. Иногда их находят вдоль Linea arcuata или Inzisura ischiadica. Использование этих фрагментов может значительно облегчить возможность репозиции и улучшить качество стабилизации. Качество репозиции суставной поверхности лучше всего проверить визуально. В случаях, когда для этого требуется нежелательное рассечение мягких тканей и капсулы сустава, качество репозиции можно проверить по точности сопоставления кортикального слоя безымянной кости. Вывих в крестцово-подвздошном сочленении или или перелом крестца со смещением необходимо, как правило, репонировать и фиксировать еще до сопоставления перелома вертлужной впадины. Первичная фиксация стягивающими шурупами (3,5-мм, 4,5-мм или 6,5-мм) обычно позволяет удалить репозиционные инструменты так, что при необходимости могут быть наложены пластины. Наиболее подходящими для этих целей являются прямая 3,5-ммреконструкционная пластина и изогнутая 3,5-мм тазовая пластина. Обязательным является точное моделирование пластин.
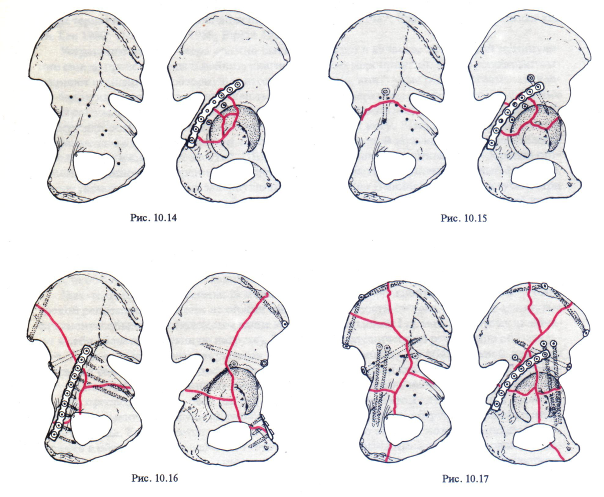
Пластины, как правило, накладывают по задней поверхности вертлужной впадины из разреза Кохера-Лангенбека. Эту же методику применяют и при использовании расширенного подвздошно-бедренного и прямого бокового доступов, когда пластины также накладывают на крыло подвздошной кости. При использовании подвздошно-пахового доступа пластины чаще всего располагают по верхнему краю входа в таз. Иногда перелом удается стабилизировать лишь стягивающими шурупами, однако в большинстве случаев фиксация шурупами должна быть дополнена наложением одной или нескольких пластин. Длинные стягивающие шурупы чрезвычайно эффективны в случаях, если они расположены между внутренним и наружным кортикальными слоями подвздошной кости либо вдоль длинной оси передней или задней колонны (рис. 10.14-10.17).
10.7 Послеоперационное лечение
После тщательного восстановления мягкотканного покрова и закрытия раны обычно оставляют вакуумные дренажи на 24-48 часов. Пассивную мобилизацию тазобедренного сустава можно начать через несколько дней. Когда пациент почувствует себя достаточно комфортно, обычно через 5-10 дней после операции, начинают тренировки с активной мобилизацией тазобедренного сустава и частичной нагрузкой (15 кг) весом тела на поврежденную конечность. В обычных условиях полная нагрузка весом может бытьразрешена через 8 недель после внутренней фиксации.
Рис. 10.13 Имплантаты для фиксации переломов вертлужной впадины, 3,5-мм и 4,5-мм изогнутые и прямые реконструк-ционные пластины, сверхдлинные 3,5-мм, 4,5-мм и 6,5-мм шурупы.
Рис. 10.14 Внутренняя фиксация перелома задней стенки (А1.2) из доступа Кохера-Лангенбека.
Рис. 10.15 Внутренняя фиксация сочетаннога поперечного переломай перелома задней стенки (В1.3) из доступа Кохера-Лангенбека.
Рис. 10.16 Внутренняя фиксация сочетанного перелома передней колонны и заднего полупоперечного перелома (В3.2) из подвздошно-пахового доступа.
Рис. 10.17 Внутренняя фиксация перелома обеих колонн (С 1.3) из расширенного подвздошно-бедренного доступа.

Литература:
Epstein НС (1980) Traumatic dislocations of the hip. Williams & Wilkins, Baltimore
Judet R, Judet J, Letournel E (1964) Fractures of the acetabulum. Classification and surgical approaches for open reduction. J Bone Joint Surg [Am] 46:1615
Knight RA, Smith H (1958) Central fractures of the acetabulum. J Bone Joint Surg 40:1
Letournel E (1979) The results of acetabular fractures treated surgically : twenty-one years experience. In: The hip: proceedings of the Seventh Open Scientific Meeting of The Hip Society. Mosby, St. Louis
Letournel E (1980) Acetabulum fractures: classification and management. Clin Orthop 151:81 Letournel E (1981) Fractures of the acetabulum. Springer, New York Berlin Heidelberg
