Перелом колесова
Перелом Коллеса (Коллиса, Колеса) – это перелом дистального конца лучевой кости со смещением сломанного фрагмента к тыльной поверхности предплечья. Назван в честь описавшего его ирландского хирурга Авраама Коллеса. Перелом Коллеса возникает, когда человек падает на кисть вытянутой руки с направленной вниз ладонью. Лечение перелома Коллеса может быть консервативным, если нет осложнений, или оперативным, при наличии серьезного смещения костных отломков.
Симптомы перелома Коллеса
Симптомы перелома Коллеса включают внезапную боль в области травмы и появление отека. Запястье может выглядеть деформированным. Прослеживается ограниченная функциональность кисти, пальцы не способны выполнять обычные движения, поскольку препятствует боль. Касания в месте травмы вызывают усиление боли.

Диагностика перелома Коллеса
Для правильной постановки диагноза делается рентгенограмма в трех проекциях. Такой метод позволит увидеть возможные осложнения и смещения. Если визуально отмечается, что травма сложная, количество проекций увеличивается. Также, возможно, врач назначит дополнительное исследование — компьютерную томографию или ядерно-резонансную томографию.

Консервативное лечение перелома Коллеса
Лечение перелома Коллеса зависит от степени серьезности травмы. Перелом без смещения потребует наложения гипса на срок около 6 недель. В течение первых нескольких дней может использоваться шина, чтобы до наложения гипса спал отек. При незначительном смещении может быть выполнено закрытое вправление костных отломков, проводимое врачом вручную под местной анестезией, с последующей иммобилизацией с помощью гипсовой повязки.

Как правило, репозиция костных фрагментов после перелома Коллеса не является трудной процедурой. Основную же роль в успешности манипуляций играет наложение гипсовой повязки, которая должна быть достаточно тугой, чтобы предотвратить повторное смещение, но при этом не нарушить кровообращение. После вправления отломков и наложения гипса необходимо через несколько дней приступать к разработке руки. Упражнения пропишет врач-реабилитолог. Выполнять их нужно будет несколько раз в день.
Хирургическое лечение перелома Коллеса
В более сложных случаях, когда кости значительно смещены или образовались два и более фрагментов, может потребоваться хирургическое вмешательство:
1. Закрытая репозиция и чрескожная фиксация спицами. Это наиболее популярный в мировой практике метод лечения перелома Коллеса. Уже много лет фиксация металлическими спицами считается эффективным способом фиксации отломков костей. Плюсами данной манипуляции являются низкая травматичность процесса, быстрота (длится не больше 10 минут), легкость выполнения, низкая стоимость, отсутствие послеоперационного рубца. Минусы: риск инфицирования раны и проникновения патогенной флоры глубоко в область перелома. Фиксация спицами предполагает длительное ношение гипсовой повязки – месяц. При чрезкожной фиксации невозможно начинать раннюю разработку лучезапястного сустава. Это может впоследствии обернуться необратимой контрактурой (отсутствием движений в суставе).

2. Открытая репозиция перелома и установка пластины и винтов. Это полноценная операция, которая предусматривает хирургический разрез, через который открывается доступ к сломанной кости. Аккуратно отодвигаются мышцы, сухожилия, сосуды, нервы, устраняется смещение и осуществляется фиксация в правильном положении. Фрагменты кости фиксируют титановыми пластинами. Это позволяет пациенту заниматься ранней разработкой лучезапястного сустава. Благодаря тому, что металлоконструкция удерживает отломки в правильном положении достаточно жестко, исключается повторное смещение, поэтому отпадает необходимость ношения гипсовой повязки.
3. Аппараты внешней фиксации. Их используют при открытых переломах, когда имеются противопоказания для использования пластин и винтов. При любых открытых переломах операцию необходимо провести в срочном порядке (в течение 6-8 часов после получения травмы). Мягкие ткани в области перелома и оголенные кости тщательно промываются растворами, позволяющими дезинфицировать рану. Костные фрагменты фиксируют, рану зашивают и устанавливают аппарат внешней фиксации. Плюсы: малая травматичность, быстрота, отсутствие разреза кожи (аппарат устанавливается через небольшие проколы кожи, по 2-3 мм). Недостатками являются высокая цена аппаратов и риск инфицирования кожи вокруг. Не представляется возможным начать раннюю разработку лучезапястного сустава, вследствие чего возрастает риск возникновения необратимой контрактуры (отсутствие движений в суставе).
→ Реабилитация после перелома Коллеса в Москве
Реабилитация после перелома Коллеса
Лечебные упражнения назначаются в обязательном порядке и являются неотъемлемым фактором в возвращении двигательных функций кисти. Врач подбирает упражнения исходя из особенностей конкретной травмы. Делается это для того, чтобы минимизировать развития осложнений и максимально быстро восполнить объем движений в суставе. Выполнение упражнений дополнительно улучшает местный обмен веществ, расслабляет и одновременно тренирует мускулатуру, уменьшает болевой синдром.

Для начального периода реабилитации характерны небольшие нагрузки. Выполняются упражнения на круговые, сгибательные и разгибательные движения пальцев, лучезапястного, локтевого суставов. Через 14 дней нагрузку следует постепенно увеличивать, для этого используются упражнения с мячом и на гимнастическом станке. На заключительном этапе реабилитации после перелома Коллеса выполняют комплекс упражнений на шведской стенке, включающий подтягивания и отжимания.
Для того чтобы улучшить трофику тканей и ускорить метаболические процессы врачом подбирается и назначается комплекс физиотерапевтических процедур, среди них:
- ультравысокочастотная терапия;
- парафинотерапия;
- электрофорез;
- магнито- или лазеротерапия;
- массаж.

Массаж восстанавливает кровообращение. Он может быть механическим или ручным. Комплекс включает в себя легкие движения, поглаживания, несильное растирание, разминание и вибрирующее воздействие. В среднем курс массажа составляет 10 дней.
Комплекс упражнений при переломе Коллеса
- Упражнения для лучезапястного сустава после перелома Коллеса
Заключение
Перелом Коллеса часто сопровождается осложнениями в виде смещения отломков. Однако, несмотря на это, большая часть пациентов возвращается к привычной повседневной деятельности через несколько месяцев. Если пациенту была проведена операция и была установлена пластина, то, как правило, врач назначает ЛФК уже с первой недели после операции. Точные сроки восстановления руки после перелома Коллеса зависят от множества факторов, в том числе от характера и сложности травмы, выбранного метода лечения, добросовестного выполнения реабилитационных упражнений.
Источник
Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение
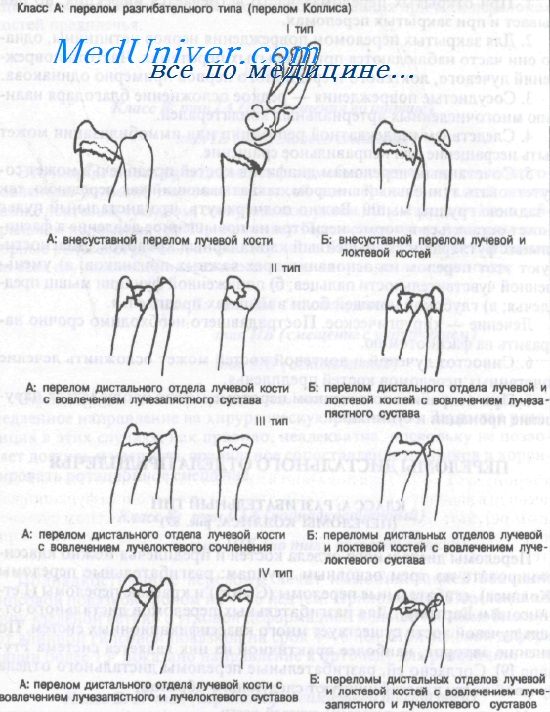
Переломы дистального отдела костей и предплечья можно классифицировать по трем основным группам: разгибательные переломы (Коллиса), сгибательные переломы (Смита) и краевые переломы (Гетчинсона и Бартона). Для разгибательных переломов дистального отдела лучевой кости существует много классификационных систем. По мнению авторов, наиболее практичной из них является система Frynann. Согласно ей, разгибательные переломы дистального отдела лучевой кости классифицируют следующим образом:
тип IA: внесуставные переломы лучевой кости
тип IБ: внесуставные переломы лучевой и локтевой костей
тип IIА: перелом дистального отдела лучевой кости с вовлечением лучезапястно-го сустава
тип IIБ: переломы дистального отдела обеих костей предплечья с вовлечением лучезапястного сустава
тип IIIA: перелом дистального отдела лучевой кости с вовлечением лучелоктево-го сустава
тип IIIБ: переломы дистального отдела обеих костей предплечья с вовлечением лучелоктевого сустава
тип IVA: перелом дистального отдела лучевой кости с вовлечением лучезапястного и лучелоктевого суставов
тип IVB: переломы дистального отдела обеих костей предплечья с вовлечением лучезапястного сустава и лучелоктевого суставов
Приблизительно 60% разгибательных переломов дистального отдела лучевой кости сопутствуют переломы шиловидного отростка локтевой кости (тип Б), и 60% переломов шиловидного отростка локтевой кости связано с переломами шейки локтевой кости.
Лучезапястный сустав в норме имеет угол, открытый в ладонную сторону, от 1 до 23°. Переломы с угловым смещением в ладонную сторону обычно заживают с хорошим функциональным результатом, в то время как перелому в лучезапястном суставе с образованием угла в дорсальную сторону будут иметь неудовлетворительный функциональный результат, если не была выполнена адекватная репозиция. На рис. 89 показан нормальный угол локтевой кости, который составляет в области лучезапястного сустава 15—30°. Оценка этого угла важна при лечении переломов дистального отдела предплечья, поскольку неудачная или неполная репозиция с потерей этого угла приведет к нарушению движений кисти в локтевую сторону.
Обследование обычно выявляет боль, припухлость и болезненность при пальпации в области дистального отдела предплечья. В типичных случаях смещенный под углом перелом напоминает вилку, как показано на рисунке. Следует подчеркнуть важность документирования неврологического состояния с особым акцентом на срединный нерв. Боль в локтевом суставе может указывать на вывих или подвывих проксимального лучелоктевого сочленения.
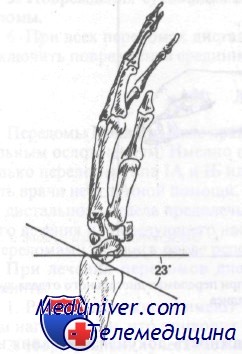
В норме лучезапястный сустав расположен под углом 23 градуса в ладонном направлении, как показано на рисунке (боковая проекция)
Для определения стояния костных фрагментов обычно достаточно прямой и боковой проекций. Оценивая эти переломы, врач должен ответить на следующие вопросы:
1. Имеется ли сопутствующий перелом шиловидного отростка локтевой кости (встречается в 60% случаев) или перелом шейки локтевой кости?
2. Вовлечен ли в перелом лучелоктевой сустав?
3. Вовлечен ли в перелом лучезапястный сустав?
Следует провести оценку боковой рентгенограммы, чтобы исключить подвывих в дистальном лучелоктевом суставе. Кроме того, надлежит оценить лучезапястный и лучелоктевой углы перед репозицией, чтобы убедиться в полном восстановлении функции.
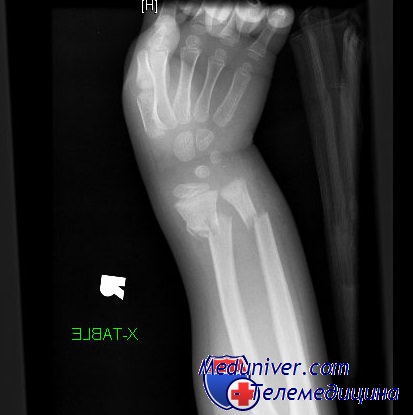
Деформация по типу вилки, описанная при переломах дистального отдела лучевой кости Коллиса
Сопутствующие повреждения разгибательным переломам костей предплечья Коллиса
Разгибательным переломам дистального отдела лучевой кости часто сопутствуют несколько значительных повреждений.
1. Переломами шиловидного отростка локтевой кости сопровождаются 60% разгибательных переломов дистального отдела лучевой кости.
2. Иногда разгибательному перелому лучевой кости сопутствует перелом шейки локтевой кости.
3. Этим переломам часто сопутствуют переломы костей запястья.
4. Разгибательному перелому дистального отдела лучевой кости может сопутствовать подвывих в дистальном лучелоктевом суставе.
5. Повреждения сухожилия сгибателя могут сопровождать эти переломы.
6. При всех переломах дистального отдела предплечья необходимо исключить повреждения срединного или локтевого нерва.
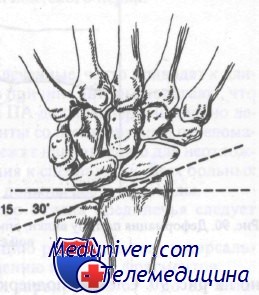
В норме угол, образованный локтевой костью и лучезапястным суставом, равен 15—30 градусам
Лечение разгибательных переломов костей предплечья Коллиса
Переломы Коллиса, даже правильно леченные, часто приводят к длительным осложнениям. Именно по этой причине авторы полагают, что только переломы типа IA и IБ или типа IIА должны первоначально лечить врачи неотложной помощи. Пациенты со всеми другими переломами дистального отдела предплечья подлежат направлению для неотложного лечения и последующего наблюдения к специалисту. Всех больных с переломами Коллиса после репозиции должны вести ортопеды.
При лечении переломов дистального отдела предплечья следует помнить:
1. Разгибатели кисти имеют тенденцию развивать тягу в дорсальном направлении, что приводит к смещению костных фрагментов.
2. Нормальный лучезапястный угол варьируется от 1 до 23° в ладонном направлении. Угол в дорсальную сторону приемлем.
3. Нормальный лучелоктевой угол равен 15—30°. Этот угол легко достичь при репозиции, но нелегко удержать в фазе консолидации, если только он не сопоставлен должным образом.
Если больного невозможно срочно направить к ортопеду, можно выполнить репозицию следующим способом:
1. Оптимальный метод анестезии — регионарная блокада. Менее эффективно, но приемлемо, отсасывание гематомы из области перелома с инъекцией 5—10 мл лидокаина (ксилокаин).
2. Рекомендуемый метод репозиции — тракция с последующей манипуляцией. Пальцы больного должны быть помещены в аппарат для вытяжения, локоть поднят в положении сгибания под углом 90°. Затем к плечу возле локтевого сустава подвешивают груз весом 3,5—4,5 кг на 5—10 мин или до расклинивания фрагментов.
3. После расклинивания и при продолжающейся тракции к дистальному фрагменту врач большими пальцами прилагает давление в ладонном направлении, а к проксимальному сегменту остальными пальцами в тыльном направлении. По достижении правильного положения отломков груз удаляют.
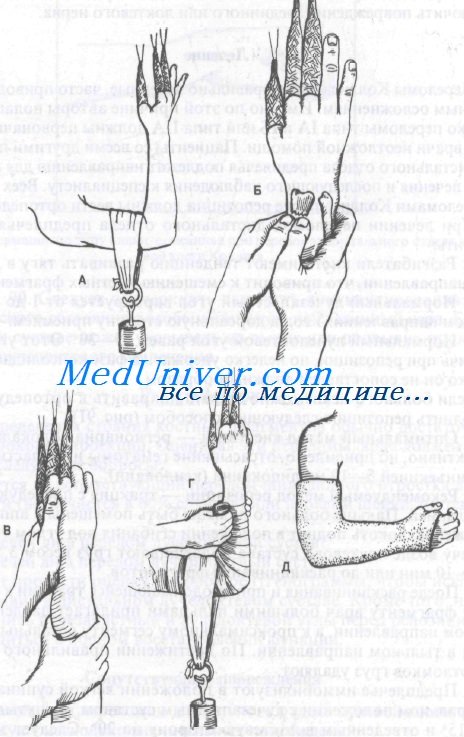
Репозиция перелома Коллиса
4. Предплечье иммобилизуют в положении легкой супинации или нейтральном положении с лучезапястным суставом, согнутым под углом 15° и отведенным в локтевую сторону на 20°. Следует заметить, что многие хирурги-ортопеды предпочитают проводить иммобилизацию в положении пронации. О положении предплечья в гипсовой повязке единого мнения нет; перед лечением рекомендуется консультация ортопеда, который будет вести больного.
5. Предплечье следует обернуть одним слоем мягкой ткани, поверх которой накладывают большие переднюю и заднюю лонгеты. Укороченные лонгеты можно использовать при вколоченных переломах, где репозиции не требуется, или при переломе у пожилого больного, который не будет заниматься физическими упражнениями для конечности.
6. Для контроля правильности положения отломков после репозиции делают снимки и документируют функцию срединного нерва.
7. После репозиции руку следует оставить поднятой на 72 ч, чтобы не допустить развития отека. Немедленно нужно начинать движения пальцами и плечевого сустава. Для документирования правильности стояния отломков на третий день и через 2 нед после травмы необходимо сделать снимки. Переломы без смещения должны быть иммобилизованы в течение 4—6 нед, в то время как переломы со смещением требуют 6—12 нед иммобилизации.
Осложнения разгибательных переломов костей предплечья Коллиса
Ранняя адекватная репозиция перелома является наиболее важной мерой предупреждения осложнений. Помимо этого, следует подчеркнуть важность принципа раннего начала (активных) упражнений для профилактики вторичной скованности суставов. Возможно два вида часто встречающихся осложнений — ранние и поздние.
Ранние осложнения разгибательных переломов костей предплечья Коллиса:
1. Больной со сдавлением срединного нерва обычно жалуется на боль и парестезии по ходу срединного нерва. Если конечность в гипсовой повязке, последнюю нужно рассечь (так же как и мягкую ткань) и руку поднять на 48—72 ч. Если симптомы сохраняются, следует заподозрить туннельный запястный синдром, в этом случае показана фасциотомия. Предостережение: функцию срединного нерва в дистальном отделе предплечья всегда нужно документировать. Постоянные боли должны рассматриваться как вторичные, обусловленные сдавлением срединного нерва, если не доказано обратное.
2. Вторичное повреждение сухожилия может осложнить лечение этих переломов.
3. Ушиб или сдавление локтевого нерва следует диагностировать как можно раньше.
4. После репозиции переломы дистального отдела предплечья могут осложняться отеком с развитием вторичного синдрома сдавления.
5. При последующей рентгенографии может быть выявлено смещение фрагментов кости с нарушением репозиции.
Поздние осложнения разгибательных переломов костей предплечья Коллиса:
1. Переломы дистального отдела предплечья могут привести к тугоподвижности суставов пальцев, плечевого или лучезапястного суставов.
2. Переломы дистального отдела предплечья могут привести к развитию синдрома Зудека.
3. Переломы дистального отдела предплечья со смещением могут оставлять косметические дефекты.
4. После переломов дистального отдела лучевой кости возможен разрыв длинного разгибателя большого пальца.
5. Сращение в порочном положении или несращение обычно является следствием неадекватной иммобилизации или репозиции.
6. Рубцово-спаечный процесс сухожилия сгибателя может сопровождаться нарушением его функции.
7. Последствием этих переломов может быть хроническая боль в лучезапястном суставе при супинации.
— Также рекомендуем «Переломы дистального отдела лучевой кости у детей: эпифизеолиз и перелом Смита. Диагностика и лечение»
Оглавление темы «Переломы костей предплечья, плеча»:
- Перелом диафиза лучевой кости. Диагностика и лечение
- Переломы диафиза локтевой кости. Диагностика и лечение
- Перелом локтевой кости III типа — переломы Монтеджи. Диагностика и лечение
- Сочетанные переломы лучевой и локтевой костей. Диагностика и лечение
- Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение
- Переломы дистального отдела лучевой кости у детей: эпифизеолиз и перелом Смита. Диагностика и лечение
- Краевые переломы лучевой кости I типа — переломы Бартона. Диагностика и лечение
- Переломы дистального отдела плечевой кости. Классификация, диагностика и лечение
- Надмыщелковые разгибательные переломы плечевой кости. Диагностика и лечение
- Надмыщелковые сгибательные переломы плечевой кости. Диагностика и лечение
Источник
Дистальный эпифиз лучевой кости подвержен переломам различного типа, что определяется такими факторами как возраст, величина приложенной силы, механизм травмы и плотность кости.
При переломах этой локализации может вовлекаться запястье и связочный аппарат запястья, что влечет нестабильность запястья и луче-локтевого сустава. Такие повреждения трудно поддаются диагностике, так как не всегда имеют четкие рентгенологические признаки.
Перелом впервые описан Абраамом Коллесом в 1814 году, и представляет собой поперечный перелом лучевой кости в области, прилегающей к запястью, в сочетании с задним вывихом головки лучевой кости. Перелом Коллеса встречается чаще всего у пожилых людей в связи со снижением плотности костей, например на фоне постменопаузального остеопороза. Чаще всего перелом Коллеса диагностируется у пожилых женщин с падением на вытянутую руку в анамнезе.
а) Механизм перелома Коллеса. Непрямой механизм травмы подразумевает приложение силы в области запястья в положении разгибания. Перелом происходит в области кортико-медуллярного контакта, в результате дистальный фрагмент кости смещается в заднем направлении в сочетании с задним вывихом головки, что, в конечном итоге, ведет к укорочению лучевой кости.
б) Симптомы и клиника перелома Коллеса. Предварительный диагноз устанавливается по типичной деформации (как это сделал Коллес до изобретения ретгенографии) в области луче-запястного сустава с костным выступом на задней поверхности и впадением на передней поверхности запястья. У пациентов со слабо выраженной деформацией перелом может проявляться только локальной болезненностью и болью при движениях в луче-запястном суставе.
в) Рентгенография. Окончательный диагноз устанавливается по рентгенологическим признакам перелома, включая поперечную линию перелома лучевой кости в области кортико-медуллярного контакта, часто сочетаются с переломом шиловидного отростка локтевой кости, и смещением проксимального фрагмента кзади. В редких случаях наблюдается внутрисуставной перелом, также встречаются сильно выраженные смещения отломков.
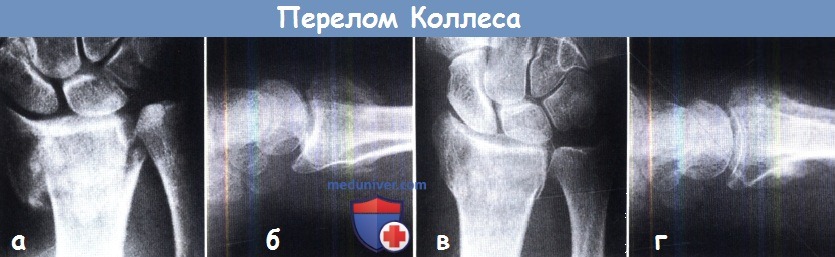
Перелом Коллеса:
(а,б) Перелом Коллеса обычно сочетается с угловым задним смещением и смещением в направлении запястья.
(в,г) После адекватной репозиции получено плотное сопоставление суставной поверхности лучевой кости с костью запястья.
г) Лечение перелома Коллеса без смещения. Если отсутствует выраженное смещение, на дорсальную поверхность на 1-2 дня накладывается шина до снижения отека, на втором этапе лечения конечность иммобилизируется гипсовой повязкой. Через 10-14 дней проводится контрольная рентгенография для исключения повторного смещения отломков; при выраженном смещении показано оперативное лечение; при отсутствии смещений иммобилизация сохраняется на четыре недели, после чего рекомендована активизация конечности.
д) Лечение перелома Коллеса со смещением. Репозиция переломов со смещением проводится под местной анестезией (инфильтрационная анестезия, блокада по Биру или блокада подмышечного сплетения). Репозиция выполняется путем тракции кисти (иногда с одновременным разгибанием для дезинтеграции отломков); положение дистального фрагмента лучевой кости восстанавливается путем нажатия на дорсальную поверхность в разных положениях кисти; сгибания, пронации, отведении. Для контроля положения отломков проводится рентгенография.
При адекватной репозиции отломков на дорсальную поверхность накладывается гипсовая повязка от локтевого сустава до пястных костей на 2/3 окружности запястья. Гипсовая повязка фиксируется в правильном положении с помощью бандажа. При иммобилизации конечности противопоказано положение сгибания и отведения; допустимая подвижность кисти составляет 20°.
Последующие 1-2 дня конечность фиксируется в приподнятом состоянии; рекомендуется раннее начало упражнений в плечевом суставе и пальцах. При возникновении отечности, болезненности и цианотичности пальцев фиксирующий бандаж немедленно удаляется.
Через 7-10 дней показана контрольная рентгенография; часто встречается повторное смещение отломков, что требует повторного вмешательства в виде открытой репозиции и фиксации отломков. У пожилых пациентов умеренно выраженные смещения отломков допустимы в связи с тем, что:
а) исход лечения не всегда зависит от правильного восстановления анатомического положения костей и
б) фиксация костей с пониженной плотностью технически трудно осуществима.
Сращение перелома в среднем занимает шесть недель, по истечению данного периода времени, даже при условии отсутствия рентгенологического подтверждения адекватного сращения, гипсовая повязка удаляется и конечность активизируется.
е) Лечение вколоченного или многооскольчатого перелома лучевой кости Коллеса. При развитии вколоченного или многооскольчатого перелома кости с пониженной плотностью вправление и иммобилизация гипсовой повязкой не обеспечивают адекватной репозиции и сращения перелома. В таком случае, репозиция проводится с помощью подкожных спиц, однако при сильно выраженном вколачивании дополнительно требуется наложение наружного фиксатора для устранения компрессии со стороны сухожилий запястья и имплантация костной ткани или костно-замещающий заменитель в межкостный промежуток.
Фиксатор крепится к нижней трети лучевой кости и второй пястной кости. Следует помнить, что чрезмерная фиксация недопустима, так как приведет к ригидности запястья и кисти. Удаление фиксатора и начало активизации конечности через 5-6 недель.
В настоящее время для лечения перелома Коллеса все чаще применяются костные пластины. Специальная ладонная пластина устанавливается на передней поверхности лучевой кости через ложе лучевого сгибателя кисти (т. flexor carpi radialis). Пластина через кожу крепится к плотной субхондральной костной ткани с помощью шурупов. Подобные фиксирующие устройства, доступные на рынке медицинских ортопедических товаров, обладают высоким качеством фиксации и позволяют проводить раннюю активизацию предплечья. Также применяются интрамедуллярные гвозди и перекрестные спицы Киршнера, обеспечивающие высокую эффективность лечения перелома нижней трети лучевой кости.
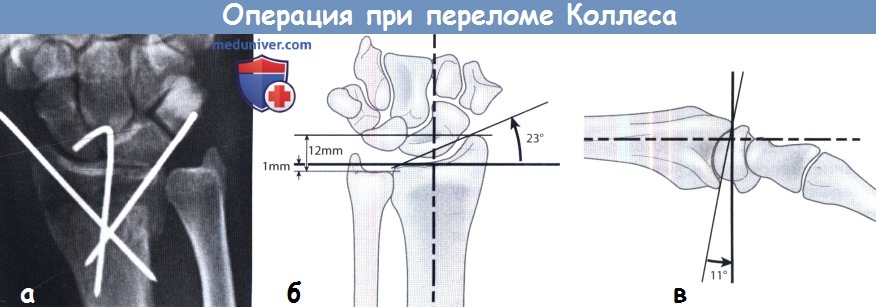
Оперативное лечение перелома Коллеса:
(а) Репозиция и фиксция многооскольчатого перелома Коллеса с помощью подкожных спиц.
Важную роль в лечении играет анатомические правильное сопоставление суставных поверхностей (б,в).
ж) Исход. При переломе Коллеса прогноз у пожилых пациентов обычно благоприятный в связи с тем, что в таких случаях допустимы умеренные функциональные, косметические или рентгенологические отклонения после лечения. Улучшение прогноза достигается корректирующей остеотомией. Величина допустимого смещения зависит от таких факторов как возраст, сопутствующие заболевания, род деятельности, плотность кости, а также от хирургических навыков оперирующего хирурга и наличия костных имплантов.
Показания к ранней коррекции у пожилых пациентов со сниженной плотностью кости включают укорочение на 2 мм и более в дистальном отделе лучевой кости, дорсальное искривление более 10° и дорсальное смещение более 30°, так как данные изменения связаны с неблагоприятным прогнозом. У молодых пациентов подобные осложнения возникают значительно реже, что обычно позволяет рассчитывать на благоприятный исход!
з) Ранние осложнения перелома Коллеса:
1. При нарушении кровообращения на пальцах следует ослабить или пересечь бандаж, фиксирующий гипсовую повязку.
2. Повреждение нервов. Прямое повреждение нервов встречается редко, чаще наблюдается компрессионное повреждение срединного нерва в запястном канале. При развитии данного осложнения средней степени в раннем послеоперационном периоде не требуется дополнительных мероприятий, так как под действием повязки и поднятого положения конечности симптомы самостоятельно купируются. При развитии сильного выраженной или рецидивирующей симптоматики проводится иссечение поперечной связки запястья.
3. Рефлекторная симпатическая дистрофия. Это состояние встречается довольно часто, однако редко прогрессирует в развернутую клиническую картину атрофии Зудека. На суставах пальцев может определяться отечность и болезненность, для ослабления выраженности симптомов пациентам рекомендовано ежедневно выполнять упражнения. В 5% случаев после снятия гипсовой повязки сохраняется ригидность и болезненность кисти, а также симптомы вазомоторной дистонии. На рентгенограммах выявляются признаки повышенной резорбции костной ткани и остеопороза.
4. Травма треугольного фиброзно-хрящевого комплекса. Травма встречается гораздо чаще, чем кажется. Фиброзно-хрящевой комплекс повреждается при смещении эпифиза лучевой кости кзади; сильный удар при переломе Коллеса, приводящий даже порой к сочетанному перелому шиловидного отростка локтевой кости, частично приходится на треугольный фиброзно-хрящевой комплекс, что неизбежно вызывает травму последнего.
и) Поздние осложнения перелома Коллеса:
1. Неправильное срастание встречается довольно часто в связи с неполной репозицией отломков, либо смещением после наложения гипсовой повязки. В исходе неправильного сращения возникает выраженный косметический дефект, слабость и нарушение ротации предплечья. В большинстве случаев лечение такого состояния не требуется. При выраженных функциональных отклонениях и молодом возрасте пациента проводится хирургическое лечение в объеме иссечения 1,5 см в нижней трети локтевой кости для восстановления ротации и остеотомии лучевой кости для устранения ее деформации.
2. Замедленное срастание и несрастание. Несрастание перелома лучевой кости встречается редко, однако в случае остановки процесса окостенения шиловидного отростка локтевой кости на этапе хрящевой ткани у пациента будет сохраняться выраженная болезненность в его проекции в течении нескольких месяцев.
3. Скованность мышц. После лечения перелома при отказе от выполнения упражнений часто развивается скованность в плечевом и локтевом суставах, а также суставах пальцев. Скованность запястья может быть также последствием длительной иммобилизации.
4. Разрыв сухожилий. Разрыв сухожилия длинного разгибателя большого пальца (m. extensor pollicis longus) в редких случаях происходит через несколько недель после типичного неосложненного перелома нижней трети лучевой кости. Пациент должен быть информирован о риске развития данного осложнения и возможностях его оперативного лечения.

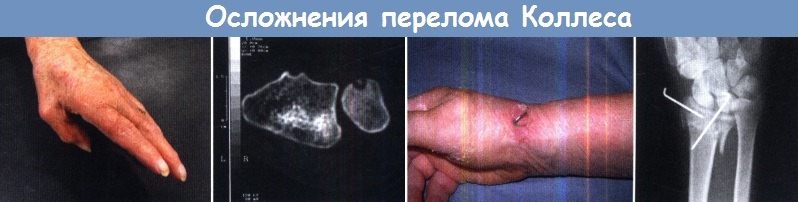
Осложнения перелома Коллеса:
(а) Разрыв сухожилия длинного разгибателя большого пальца.
(б) Неправильное срастание — по данным КТ отсутствует полное сопоставление суставных поверхностей дистального луче-локтевого сустава;
(в) Инфекционное осложнение в месте установки шпицы Киршнера;
(г) Неадекватная фиксация костных отломков — на фоне остеопороза спица проткнула насквозь кость.
— Читать далее «Признаки перелома Смита лучевой кости и его современное лечение»
Оглавление темы «Переломы костей предплечья и кисти.»:
- Признаки перелома лучевой кости Галеацци и его современное лечение
- Признаки перелома Коллеса лучевой кости и его современное лечение
- Признаки перелома Смита лучевой кости и его современное лечение
- Признаки перелома нижней трети предплечья у детей и его современное лечение
- Признаки перелома шиловидного отростка лучевой кости и его современное лечение
- Признаки перелома Бартона лучевой кости и его современное лечение
- Признаки многооскольчатого внутрисуставного перелома лучевой кости и его современное лечение
- Признаки травмы кисти и ее современное лечение
- Признаки перелома ладьевидной кости и его современное лечение
- Осложнения перелома ладьевидной кости кисти
Источник
