Перелом электрода у кардиостимулятора
Проблемы с электродом кардиостимулятора
1. Блокада выхода стимула с электрода кардиостимулятора
Формирование вокруг катода избыточного количества невозбудимой соединительной ткани может привести к увеличению порога стимуляции до величины, превышающей амплитуду стимулов электрокардиостимулятора (ЭКС). В результате при отсутствии признаков смещения электрода будет наблюдаться преходящая или постоянная неспособность устройства навязывать ритм. Наиболее часто блокада выхода наблюдается в период от 3 нед. до 3 мес. после имплантации, когда порог стимуляции имеет наибольшие значения.
Блокада выхода может быть преходящей. В противном случае, если амплитуду стимулов нельзя увеличить с помощью перепрограммирования ЭКС, потребуется изменение позиции электрода. При использовании современных электродов с малой площадью поверхности, с пористой поверхностью или электродов с активной фиксацией это осложнение развивается редко.

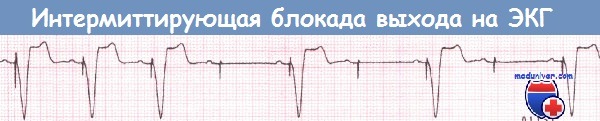
Стимуляция в режиме DDD.
После 3-го навязанного желудочкового комплекса наблюдается интермиттирующая блокада выхода: стимулы не сопровождаются появлением желудочковых комплексов.
2. Перелом электрода кардиостимулятора и нарушение его изоляции
В современных электродах перелом наблюдается редко. Если это и происходит, то обычно при входе электрода в вену, в зоне фиксирующего шва или в иной точке, где электрод резко изогнут.
Перелом электрода приводит к преходящей или постоянной утрате способности стимулировать и воспринимать сигналы сердца. Импеданс электрода резко повышается.
Перелом электрода может быть обнаружен при рентгенологическом исследовании, однако его не следует путать с псевдопереломом, когда слишком плотно затянутая лигатура сдавливает изоляцию и проходящую внутри нее спираль проводника, не влияя при этом на функцию электрода.
Нарушение изоляции электрода приводит к утечке тока, что может сопровождаться стимуляцией подлежащих мышц и, следовательно, преждевременным истощением источника питания. Импеданс электрода заметно снижается (<200 Ом).
Перелом электрода и нарушение его изоляции наблюдаются реже, если в качестве операционного доступа используется латеральная подкожная вена руки.
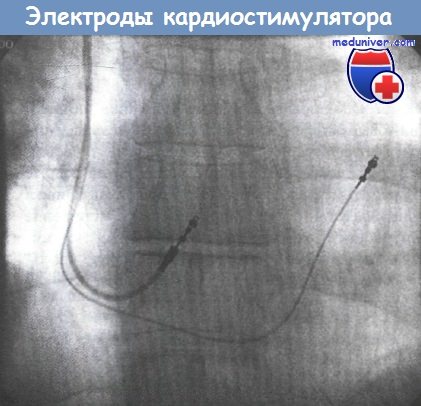
На рентгенограмме видны «вкручивающиеся» электроды, установленные в области выносящего тракта правого желудочка (ПЖ)
и нижней части межпредсерднои перегородки.
3. Стимуляция диафрагмального нерва и диафрагмы электродом кардиостимулятора
Диафрагмальный нерв или диафрагма могут иногда стимулироваться импульсами, проникающими сквозь тонкие стенки стимулируемой камеры через предсердный или желудочковый (особенно — левожелудочковый) электроды соответственно.
В этом случае необходимо изменить положение электрода при условии, что экстракардиальную стимуляцию не удается прекратить с помощью перепрограммирования ЭКС путем уменьшения амплитуды стимулов.
— Также рекомендуем «Возможности современных электрокардиостимуляторов (ЭКС)»
Оглавление темы «Кардиостимулятор»:
- Выбор кардиостимулятора и его стоимость
- Установка кардиостимулятора — имплантация искусственного водителя ритма сердца
- Пороги стимуляции и чувствительности кардиостимулятора — оценка, регуляция
- Осложнения установки (имплантации) кардиостимулятора
- Проблемы с генератором кардиостимулятора
- Проблемы с электродом кардиостимулятора
- Возможности современных электрокардиостимуляторов (ЭКС)
- Наблюдение за пациентом с кардиостимулятором и сроки замены батарейки
- Влияние электромагнитного поля и магнитов на кардиостимулятор
- Влияние физических факторов на кардиостимулятор
Источник
Замена каридостимулятора.
Замена каридостимулятора – неотемлемый рубеж в жизни почти всех пациентов с кардиостимулятором. К сожалению, срок службы любого кардиостимулятора не безграничен. Современные кардиостимуялторы работают на йодно-литиевой батареи и могут проработать примерно от 5 до 15 лет. Чаще всего срок службы обычного электрокардиостимулятора около 8 лет. К сожалению у кардиостимулятора нет отдельной батареи, которую можно было бы поменять и поэтому при необходимости замены меняется весь корпус кардиостимулятора. Все пациенты после подхода так называемого «времени плановой замены» направляются в плановом порядке на операцию по замене кардиостимулятора. Пациенту перед операцией подробно рассказывают как меняют кардиостимулятор и производят необходимую подготовку операционного поля.
Во время замены ЭКС хирург производит разрез над корпусом кардиостимулятора. Часто хирург удаляет рубец с предыдущей операции, в этом случае на останется дополнительных шрамов и рубцов. После этого хирург выделяет из тканей корпус кардиостимулятора и с помощью специальной маленькой отвертки отсоединяет электроды. В основном, у всех каридостимуляторов и электродов подходящие друг к другу разъемы. Поэтому новый каридостимулятор просто подключается к прежним электродам и укладывается в ложе кардиостимулятора. Далее накладываются подкожные и кожные швы. На этом замена кардиостимулятора сердца заканчивается.
Замена электродов кардиостимулятора.
Замена электродов кардиостимулятора – это процедура постановки новых электродов при повреждении прежних. При этой процедуре прежние электроды могут быть удалены, либо оставлены в организме человека. Как правило замена электродов необходима при переломе электрода, или нарушении его изоляции.
Структура электрода.
Электрод кардиостимулятора состоит из металлического проводника, или двух металлических проводников (чаще всего). Первый метеллический проводник расположен ближе к центру электрода и является его стержнем, второй в виде спирали накручивается снаружи. Эти металлические проводники соединяют корпус кардиостимулятора с полюсами — катодом и анодом — на дистальном конце электрода.
Металлические проводники внутри электрода покрыты изоляцией, отделяющей их друг от друга и от окружающей среды. Более подробно про структуру электродов, их устройство и разновидности читайте в одной из моих статей. Таким образом, если происходит перелом металлического проводника внутри электрода, электрический ток не может проводиться на дистальный конец электродов к полюсам, и электрокардиостимулятор не способен выполнять свою функцию. Такая ситуация, как правило требует замены электрода. Если же присходит нарушение целостности изоляции, то электрический ток «вытекает» в окружающие ткани. Такая ситуация приводит к ускоренному разряду батареи и тоже служит показанием к замене электрода. Более подробно про нарушения работы электродов вы можете процитать в одной из моих статей про повреждения электродов и осложнения связанные с электродами.
Замена электродов без удаления прежних, вышедших из строя электродов по сути ни чем не отличается от постановки первичного кардиостимулятора. При этом прежние электроды просто остаются в организме, подшиваются к тканям, а новые устанавливаются по стандартной методика (см статью про имплантацию).
Замена электродов с удалением прежних электродов.
При замене электродов с удалением прежних электродов ключевым является именно выделение и удаление старых электродов. Это необходимо в некоторых случаях, например, когда у человека уже слишком много электродов в организме.
При этом выделение электродов из тканей в области ложа кардиостимулятора происходит с помощью скальпеля, ножниц, электрокоагулятора (электроножа). После этого необходимо оделить электроды от венозной стенки и стенки сердца. Это возможно с помощью простой тракции – когда электрод просто «тянут». Если тракция оказалась неэффективной, то применяются запирательные стилеты – это такие металлические проводники, которые вводятся в центральное отверстие электрода и прочно фиксируются внутри, что придают всей системе прочность и повышает вероятность успешной экстракции. Если же электрод по прежнему не удается удалить, то применяются ручные полиуритановые экстракторы, или лазерные экстракторы. Ручные экстракторы – это полые полиуритановые трубки с достаточно острыми краями, которые как бы «нанизываются» на электрод поступательными и вращательными движениями, и происходит отделение электрод от окружающих тканей вплоть до самого сердца. Лазерные экстракторы – это приборы для отделения электрода от тканей с помощью лазерной энергии.
Удаление каридостимулятора.
Удаление кардиостимулятора – это операция по извлечению кариостимулятора из организма человека. Чаще всего если необходимо удалить кардиостимулятор, то его удаляют вместе с электродами. Основная причина необходимости удалить кардиостимулятор – это нагноение ложа кардиостимулятора и инфекционный эндокардит у пациентов с кардиостимулятором. Ситуация, когда у человека исчезают показания к каридостимулятору после его имплантации – очень редкие и не являются показанием к удалению каридостимулятора. В таких случаях кардиостимуялтор может быть отключен при программировании, но его не удаляют из организма.
Суть операции – производят разрез в проекции кардиостимулятора. Выделяют с помощью скальпеля, ножниц, пинцета корпус кардиостимулятора. Отсоединяют электрода. Затем производят экстракцию электрода, описанную ниже.
Время операции по замене кардиостимулятора.
Время проведения замены кардиостимулятора может существенно отличаться от первичной имплантации кардиостимулятора. Длительность зависит прежде всего от того, исправны ли электроды. Если электроды целые, изоляция не повреждена, то в процессе замены меняется лишь корпус кардиостимулятора. Новый кардиостимулятор подключается к прежним электродам. В таком варианте операция может продлиться 10-15 минут. Если же при замене приходится менять вместе с кардиостимулятором и электроды, то есть, по сути, устанавливать новые, то процедура удлиняется. При этом самые длинные по времени операции – это замена кардиостимулятора и электродов с экстракцией, то есть, удалением старых электродов.
Если вам понравилась статья и материал показался полезный, то поделитесь в социальных сетях, оценивайте статью! Так же не стесняйтесь задавать свои вопросы в комментариях!
Источник
В отдельных случаях постоянная кардиостимуляция вызывает побочные эффекты. С одной стороны — это специфические осложнения, связанные с ЭКС, электродами и их контактами, с другой стороны – это осложнения, возникшие в результате оперативного вмешательства.
Во время имплантации постоянного электрокардиостимуляторау больных с атриовентрикулярными блокадами может развиться приступ Морганьи-Адамс-Стокса. Для его предупреждения требуется установка временного стимулятора.
В момент прохождения электрода через атриовентрикулярное отверстие и продвижения его в полости правого желудочка при контакте с эндокардом нередко возникает экстрасистолия, а у отдельных больных может развиться желудочковая тахикардия и фибрилляция желудочков. Экстрасистолия лечения не требует. Желудочковую тахикардию купируют внутривенным введением антиаритмических средств. В случае возникновения фибрилляции желудочков показана экстренная дефибрилляция.

Очень редко введение электрода в полость сердца сопровождается перфорацией и тампонадой сердца. Это грозное осложнение при быстром развитии может привести к летальному исходу. В случае постепенного прогрессирования признаков тампонады сердца показано немедленное хирургическое вмешательство с удалением жидкости из полости перикарда и ушиванием перфоративного отверстия.
Гемоторакс и пневмоторакс могут возникнуть после неправильно проведенной пункции подключичной вены. Пневмоторакс обычно прогрессирует медленно, поэтому при наличии симптомов рентгенологическое исследование следует проводить через 2-3 дня. Ошибочная пункция подключичной артерии приводит к возникновению обширной гематомы.
Наличие гематом и их инфицирование являются наиболее частыми послеоперационными осложнениями. Причем, как правило, гематомы локализуются в области ложа ЭКС. Это связано с улучшением гемодинамики после имплантации водителя ритма и кровотечением из мелких сосудов, не функционировавших в момент операции. Обширные гематомы и инфицирование ложа ЭКС наряду с антибактериальной терапией могут потребовать перемещения аппарата в новое ложе. Такая же операция показана при значительной атрофии подкожной жировой клетчатки вследствие давления корпуса ЭКС и перфорации его ложа.
К основным осложнениям, обусловленным собственно электродом или его взаимодействием с ЭКС, относятся: перелом или надлом электрода, нарушение контакта между стимулятором и электродом, дислокация электрода, блокада выхода стимулов (exit-block), потеря чувствительности и чрезмерная чувствительность каналов.
Перелом электрода – одно из наиболее грозных осложнений, которое может привести к смертельному исходу, особенно у стимуляторзависимых больных. Внедрение в клиническую практику многожильных электродов значительно уменьшило частоту переломов. Локализация перелома идентифицируется рентгенологически. В большинстве случаев требуется экстренная замена электрода.
Нарушение контакта между стимулятором и электродом или надлом электрода у места выхода могут проявляться периодическим прекращением стимуляции с исчезновением стимуляционных артефактов на ЭКГ. В таких случаях пальпация места выхода электрода восстанавливает стимуляцию. С целью коррекции показана реконструкция и надежная фиксация электрода без его замены.
Дислокация электрода подразделяется на макро- и микродислокацию. Стандартным считается расположение головки предсердного электрода в области ушка правого предсердия, а желудочкового – у верхушки правого желудочка. Макродислокацию электродов можно определить рентгенологически по изменению стандартного положения головки электрода. На ЭКГ дислокация электродов проявляется постоянной или преходящей (чаще) потерей стимуляции при наличии регулярных стимуляционных артефактов. Отсутствие захвата стимула может быть связано как с отсутствием механического контакта головки электрода с эндокардом, так и со значительно возросшим сопротивлением в месте контакта. Рост сопротивления тканей происходит как реакция на раздражение электродом миокарда и является неизбежным, поэтому во время операции необходимо измерять порог стимуляции. Электрод устанавливается в месте, где порог стимуляции не превышает 0,2-0,5 В. Потеря стимуляции из-за возросшего сопротивления в результате дислокации электрода или избыточного развития соединительной ткани в месте контакта требует оперативного вмешательства с репозицией электрода и повторной проверкой порога стимуляции. Если блок выхода не слишком высок, его можно преодолеть увеличением амплитуды стимуляции. Однако с возрастанием энергии стимула увеличивается опасность стимуляции близлежащих скелетных мышц и диафрагмы, что может потребовать снижения амплитуды стимуляции.
Повышение сопротивления в зоне контакта или уменьшение амплитуды собственных сердечных импульсов может привести кпотере чувствительности ЭКС. В таких случаях требуется повысить чувствительность аппарата, помня о том, что чрезмерное ее повышение может привести к фиксации кардиостимулятором потенциалов скелетной мускулатуры. В случае неэффективности перепрограммирования необходимо изменить положение головки электрода в полостях сердца.
Основным осложнением, непосредственно связанным с работой искусственного водителя ритма, считается синдром кардиостимулятора, под которым понимают комплекс клинических расстройств, зависящий от неблагоприятных гемодинамических и (или) электрофизиологических последствий постоянной стимуляции желудочков. Наиболее характерное проявление синдрома кардиостимулятора – быстро возникающее у больного ощущение усталости при умеренной физической нагрузке. К клиническим признакам ЭКС-синдрома относят одышку при физической нагрузке, кашель, сердцебиение, головокружение, головную боль, ощущение распирания в голове и шее, боль в груди, челюстные боли, спутанность сознания, обмороки.
По степени выраженности и тяжести клинических признаков выделяют легкую, умеренную и тяжелую формы ЭКС-синдрома. Легкая: пульсация шейных вен, утомляемость, слабость, сердцебиение, головокружение, кашель, чувство страха, тяжесть в груди. Умеренная: боль в челюстях, боль в груди, головокружение, одышка при нагрузке, спутанность мышления, головная боль. Тяжелая: предобморочные состояния, обмороки.
Основным в патогенезе синдрома ЭКС считается отсутствие нормальной последовательности сокращений предсердий и желудочков в результате несинхронизированных с систолой предсердий навязанных сокращений желудочков или ретроградного проведения импульса из желудочков в предсердия. В результате эпизодически предсердия сокращаются при замкнутых атриовентрикулярных клапанах. Это приводит к резкому повышению внутрипредсердного давления с передачей его на вены большого и малого кругов кровообращения. Повышение давления в сосудах малого круга вызывает одышку, кашель, боль в груди. Периодическое увеличение давления в системе верхней полой вены проявляется пульсацией шейных вен, ощущением пульсации в голове, головной болью и спутанностью сознания. Отсутствие вклада систолы предсердий в систолу желудочков ведет к уменьшению ударного объема, что клинически проявляется снижением артериального давления (АД), слабостью и одышкой. У отдельных больных, преимущественно пожилого возраста, отмечается парадоксальное расширение сосудов в ответ на снижение системного АД. Это приводит к значительному падению АД с возникновением предобморочных состояний и обмороков.
Синдром электрокардиостимулятора развивается у 3-7% больных при стимуляции в режиме VVI. Он может наблюдаться и при стимуляции в режиме AAI с высокой ЧСС, когда удлинение интервала от предсердного стимула до желудочкового комплекса приводит к совпадению систолы предсердий и желудочков.
Лечение тяжелого ЭКС-синдрома предполагает имплантацию двухкамерного стимулятора, обеспечивающего предсердно-желудочковую синхронизацию. В случае невозможности замены желудочкового стимулятора следует перепрограммировать частоту стимуляции, предусмотреть возможность гистерезиса для максимального уменьшения частоты синхронного сокращения предсердий и желудочков. Особенно актуально это для пациентов с левожелудочковой недостаточностью, обусловленной субаортальным или аортальным стенозом, ИБС или гипертензией, у которых вклад систолы предсердий в величину ударного объема желудочков особенно значителен. Таким больным показана имплантация двухкамерных стимуляторов во избежание развития ЭКС-синдрома и прогрессирования сердечной недостаточности.
Одним из осложнений, связанных с ЭКС, является раннее истощение батареи питания, которое проявляется снижением частоты стимуляции ниже запрограммированной и наличием пауз в стимуляции. Диагноз этого осложнения ставится после проведения магнитного теста. Лечение заключается в замене ЭКС.
Двухкамерная стимуляция может осложниться развитием пейсмекерных тахикардий. В их основе лежит циркуляция импульса по механизму re-entry или крупноволновая фибрилляция предсердий. Индуцированная стимулятором циркуляция возбуждения заключается в ретроградном проведении желудочкового стимула к предсердиям, последующей детекцией предсердного возбуждения как очередного, индуцирующего сокращения желудочков с повторением описанного цикла. Прервать циркуляцию импульса можно путем программации постжелудочкового рефрактерного периода, который служит для предотвращения возбуждения желудочкового канала преждевременным предсердным импульсом.
Для предотвращения регистрации волн фибрилляции предсердий в качестве зубцов Р с индукцией желудочковой тахикардии и фибрилляции в результате возбуждения желудочков с частотой волн фибрилляции предсердий предусмотрена автоматическая смена режимов стимуляции с DDD на VVI, при котором частота возбуждения желудочков не зависит от частоты сокращений предсердий.
Источник

