Перелом электрода экс

Осложнения, связанные с электродами кардиостимулятора включают в себя нарушение изоляции электрода, перелом электрода, дислокацию электрода, перфорацию электродом стенки сердца. Эти осложнения хоть и встречаются достаточно редка, но среди других осложнений занимают значительную долю.
В общем про нарушения в работе кардиостимулятора и послеоперационные осложнения.
Кардиостимулятор в целом – очень надежный прибор. Тем не менее, существует несколько разновидностей нарушения в работе кардиостимулятора. Все нарушения можно разбить в несколько групп.
1. Нарушения, связанные с электродами кардиостимулятора.
2. Нарушения из за неправильной настройки каридостимулятора или из-за ошибок в работе программы кардиостимулятора.
3. Разряд батареи кардиостимулятора.
4. Инфекционные осложнения.
5. Геморрагические осложнения.
Сегодня мы рассмотрим осложнения связанные именно с электродами.
Нарушения в работе кардиостимулятора, обусловленные проблемами с электродами.
Существует несколько основных проблемы с электродами: перелом электрода, нарушения изоляции, перфорация электрода, дислокация электрода.
Чтобы понять смысл этих явления, нужно представлять, что из себя представляет электрод.
Устройство электрода для кардиостимулятора.

Электрод кардиостимулятора.
Электрод — это по сути металлический проводник, окруженный изоляцией. На конце электрода, обращенном в сердца присутствует, кроме того, механизм фиксиации. Мезанизм фиксации, чаще всего – это спираль, которая , как бы, вкручивается в миокард изнутри сердца. Спираль – это, так называемая активная фиксация. Бывает еще пассивная фиксация – это когда на кончике электрода расположены тоненькие пластиковые «усики», которые цепляются за трабекулы внутри сердца, удерживая электрод на своем месте. У современных электродов имеется не один, а два проводника: катод и анод. Это тоненькие металлические проволочки, идущие внутри электрода и окруженные изоляцией из полиуритана или другого полимера. Теперь вы знаете, как устроен электрод. Более подробно об устройстве электрода и способах его фиксации к сердцу читайте в одной из моих статей.
Причины перелома и нарушения целостности изоляции.
Чаще всего, изоляция нарушается в области, так называемого, грудино-ключичного сочленения. Это место, где ключица соединяется с грудиной. Там расположена грудино-ключичная связка – плотная соединительная ткань, соединяющая грудину и ключицу. Между прочим, перелом чаще всего так же случается именно в этом месте. Когда человек двигает рукой, то ключица так же двигается и при некоторых движениях ключица может как бы «прижимать» электрод к первому ребру, и, иногда, очень сильно. Такое механическое воздействие и может привести к перелому электрода или нарушению изоляции. Но, возможен перелом электрода и нарушение изоляции и в другом участке.
Перелом электрода.
Так вот, перелом – это нарушение целостности металлических проволочек внутри электрода. В этом случае электрический импульс, идущий от кардиостимулятора к сердцу попросту не доходит. Бывает так, что при переломе концы проволки-проводника то соприкасаются друг с другом, то расходятся. Это зависит от положения тела. Дело в том, что электрод гибкий и деформируется в зависимости от наших движений. К примеру, поднял человек руку, или наклонился и электрод двигается вместе с мышцами грудной клетки. Естественно, что при переломе проводника, при некоторых положениях тела возможно соприкосновение переломленных участков. В этом случае иногда импульс может доходить до сердца, вызывая его сокращения, в некоторых случаях – не может. Ну и основной параметры, который изменяется при переломе электрода – это сопротивление. Оно возрастает более 2000 Ом. Кстати, 2000 Ом – это верхняя граница нормы для сопротивления. Перелом бывает полный и не полный. Как я уже упоминал выше, современный электроды имеют два проводника. Один лежит в центре электрода, а второй в виде спирали обмотан вокруг первого. Таким образом один проводник залегает кнутри от второго. Поэтому эти проводники часто называют наружной и внутренней жилами электрода. Неполный перелом – это перелом только одной жили, как правило, наружной. Полный же перелом – это перелом двух жил, то есть, двух проводников.
Тактика ведения пациента с переломом электрода.
Перелом электрода особенно опасен пациентам полностью зависимым от кардиостимулятора. То есть тем, у которых нет своего ритма сердца, то есть сердце само не бьется и полностью сломался желудочковый электрод. Таким пациентам требуется замена электрода в неотложном порядке. Если же пациент не зависим от ЭКС, то при полном переломе показана замена электрода в плановом порядке. В плановом порядке также заменяют предсердные электроды полностью зависимым пациентам, так как основную роль в работе их сердца играет желудочковый электрод. Ну и при неполном переломе проблема решается чаще всего простым перепрограммированием в монополярный режим. Дело в том, что при неполном переломе внутренняя жила, играющая роль катода целая. Наружный проводник, он же анод — сломан. В этом случае можно запрограммировать ЭКС таким образом, чтобы в качестве анода выступал корпус кардиостимулятора. В таком режиме ЭКС может полноценно работать.
Нарушение изоляции электрода.
Давайте теперь разберемся с нарушением изоляции электрода. Как я уже писал, металлические проводники окружены полимерной изоляцией. Бывают случаи, когда целостность этой изоляции нарушается. В этом случае, металлический проводник контактирует с тканями организма в месте нарушения целостности изоляции. В этом случае прежде всего изменяется сопротивление. И оно падает, так как увеличивается площадь соприкосновения электрода с тканями. Вспомните из физики: чем больше площадь сечения проводника, тем меньше электрическое сопротивление. И падает оно ниже нормы, то есть ниже 200 Ом. При стимуляции электрический импульс, тем не менее, доходит до сердца, вызывая его сокращения. Но проходя по месту нарушения изоляции, электрический импульс может приводить к сокращению других мышц, к примеру, грудных мышц. Это проявляется появившимся подергиванием руки. Нарушения изоляции электрода не так опасно как перелом. Кроме подергивания грудных мышц, или мышц руки, нарушенная изоляция способствует более быстрому разряду батареи (из за низкого сопротивления).
Тактика ведения пациента с нарушением изоляции электрода.
Решение о тактике ведения пациента с нарушенной изоляцией принимается индивидуально. К примеру, если срок службы ЭКС около 1-2 лет, то можно не идти на операцию по замене электрода, а подождать год или два и вместе с кардиостимулятором поменять и электрод. Другое дело, если ЭКС только что имплантировали, а изоляция нарушилась. Это может быть поводом для операции по замене электрода, не дожидаясь разряда батареи ЭКС. Ну и хочется отметить, что в случае нарушения изоляции операции делаются в плановом порядке, потому что в данном случае нет угрозы жизни пациента.
Дислокация электрода.
Что такое дислокация.
Дислокация электрода – это, пожалуй, самое частое осложнение, возникающее в ранний послеоперационный период, то есть в первые дни после операции. Выше, я описал устройство электродов и говорил о том, что существуют различные механизмы фиксации электродов к тканям миокарда. В частности, активная фиксация – с помощью спирали, вкручивающейся в ткань сердца, и пассивная фиксация – с помощью пластиковых усиков, цепляющихся за трабекулы внутри сердца. Так вот, ни один из механизмов не дает сто-процентной гарантии надежности фиксации. В связи с этим всегда существует риск смещения электрода из точки фиксации, то есть дислокации. Другими словами, дислокация электрода – это его смещение. Именно для того, чтобы уменьшить риск дислокации, хирург говорит пациенту, что нужно после операции в течение 3 месяцев стараться спать на спине или на левом боку. Ведь наше сердце расположено в левой части грудной клетки. Поэтому, при положении на правом боку создаются условия, когда электрод как бы повисает всей своей тяжестью, «уцепившись» за миокард в точке фиксации. Такая ситуация, естественно, повышает риск смещения электрода.
Как уменьшить риск дислокации.
На чем я бы хотел заострить ваше внимание, дорогие читатели. Во-первых, что нужно делать, чтобы дислокации не произошло, или, хотя бы, чтобы минимизировать ее риск. Для этого необходимо соблюдать постельный режим в первые 6 часов после операции. Кроме того, в течение, минимум месяца стараться спать на спине или на левом боку, вставать и ложиться на кровать через левую сторону, избегать резких размашистых движений руки со стороны имплантации, не поднимать руку со стороны имплантации выше уровня плеч. Следуя этим правилам, вы уменьшите риск дислокации электрода, но не сведете его к нулю. У всех разное сердце. Например, у пожилых людей миокард дряблый, и фиксация электродов менее надежная. Ну и конечно нужно помнить, что хирург имплантирует электрод под контролем рентгена. То есть хирург не видит непосредственно электрод, а видит и контролирует лишь его 2D проекцию. Поэтому у рентгеновского метода контроля всегда имеется погрешность.
Что делать, если произошла дислокация электрода.
Если же у пациента все же произошла дислокация электрода, что делать в таком случае. Если электрод сместился от точки, где он был фиксирован, то он начинает свободно болтаться в полости сердца. При этом он может периодически прижиматься к стенки сердца, периодически отходить от нее. Таким образм у пациента ЭКС может периодически срабатывать и приводить к сокращению сердца, периодически не срабатывать. Что будет на ЭКГ у таких пациентов? Будут неэффективные стимулы, то есть спайки кардиостимулятора не приводящие к сокращению сердца. Точный диагноз может быть поставлен после тестирование ЭКС на программаторе и ренгенографии грудной клетки. При тестировании аритмологу увидит повышение порога стимуляции или полную неэффективность стимуляции. На ренгенографии будет видно, что электрод сместился. Но ренгенография это не самый точный метод диагностики. Так, если электрод остается в пределах той же полости, где он и был имплантирован, но его смещение можно заметить, лишь при сравнении с рентгенографией, выполненной сразу после операции. И лишь при грубом смещении и миграции электрода в другую полость сердца ренгенография может дать достоверный диагноз смещения электрода.
Если пациент зависим от кардиостимулятора, то есть у него своего ритма нет, но дислокация — это повод для экстренной госпитализации и оперативной репозиции электрода. Если же пациент не зависим от кардиостимулятора, то репозицию электрода осуществляют в плановом порядке.
Что же представляет из себя репозиция электрода.
Репозиция электрода – это операция, которая протекает под местной анестезией. Сущность операции заключается в том, что делается разрез и доступ к кардиостимулятору. Он него отсоединяют электрод. Затем этот электрод пытаются перепозиционировать в другую точку и закрепить там. Если это удается, то электрод подключают к кардиостимулятору, и зашивают рану. Если же у электрода не работает механизм фиксации (что иногда случается после нескольких месяцев нахождения электрода в организме), то электрод удаляют. После этого делают пункцию подклюичной вены и устанавливают новый электрод по стандартной методике.
Перфорация электрода.
Ну и, наконец, последнее осложнение, связанное с электродами – это перфорация электродом стенки сердца. Об этом осложнении я уже писал в статье про боли в области сердца, после установки кардиостимулятора.
Дело в том, что перфорация – это, по сути, состояние, когда электрод как бы протыкает стенку сердца. Это, как правило, вызывает боль. В случае полной перфорации может потребоваться даже открытая операция и ушивание дефекта стенки сердца. В случае с микроперфорацией, все ограничивается лишь перепозиционированием электрода, как я писал выше.
Источник
Проблемы с электродом кардиостимулятора
1. Блокада выхода стимула с электрода кардиостимулятора
Формирование вокруг катода избыточного количества невозбудимой соединительной ткани может привести к увеличению порога стимуляции до величины, превышающей амплитуду стимулов электрокардиостимулятора (ЭКС). В результате при отсутствии признаков смещения электрода будет наблюдаться преходящая или постоянная неспособность устройства навязывать ритм. Наиболее часто блокада выхода наблюдается в период от 3 нед. до 3 мес. после имплантации, когда порог стимуляции имеет наибольшие значения.
Блокада выхода может быть преходящей. В противном случае, если амплитуду стимулов нельзя увеличить с помощью перепрограммирования ЭКС, потребуется изменение позиции электрода. При использовании современных электродов с малой площадью поверхности, с пористой поверхностью или электродов с активной фиксацией это осложнение развивается редко.
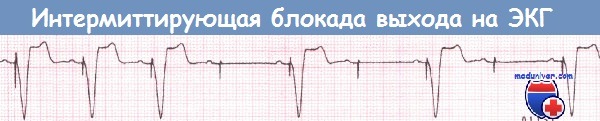
Стимуляция в режиме DDD.
После 3-го навязанного желудочкового комплекса наблюдается интермиттирующая блокада выхода: стимулы не сопровождаются появлением желудочковых комплексов.
2. Перелом электрода кардиостимулятора и нарушение его изоляции
В современных электродах перелом наблюдается редко. Если это и происходит, то обычно при входе электрода в вену, в зоне фиксирующего шва или в иной точке, где электрод резко изогнут.
Перелом электрода приводит к преходящей или постоянной утрате способности стимулировать и воспринимать сигналы сердца. Импеданс электрода резко повышается.
Перелом электрода может быть обнаружен при рентгенологическом исследовании, однако его не следует путать с псевдопереломом, когда слишком плотно затянутая лигатура сдавливает изоляцию и проходящую внутри нее спираль проводника, не влияя при этом на функцию электрода.
Нарушение изоляции электрода приводит к утечке тока, что может сопровождаться стимуляцией подлежащих мышц и, следовательно, преждевременным истощением источника питания. Импеданс электрода заметно снижается (<200 Ом).
Перелом электрода и нарушение его изоляции наблюдаются реже, если в качестве операционного доступа используется латеральная подкожная вена руки.
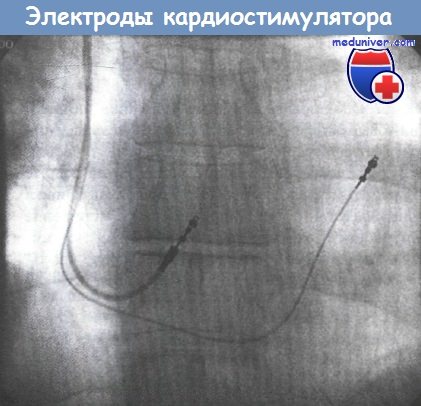
На рентгенограмме видны «вкручивающиеся» электроды, установленные в области выносящего тракта правого желудочка (ПЖ)
и нижней части межпредсерднои перегородки.
3. Стимуляция диафрагмального нерва и диафрагмы электродом кардиостимулятора
Диафрагмальный нерв или диафрагма могут иногда стимулироваться импульсами, проникающими сквозь тонкие стенки стимулируемой камеры через предсердный или желудочковый (особенно — левожелудочковый) электроды соответственно.
В этом случае необходимо изменить положение электрода при условии, что экстракардиальную стимуляцию не удается прекратить с помощью перепрограммирования ЭКС путем уменьшения амплитуды стимулов.
— Также рекомендуем «Возможности современных электрокардиостимуляторов (ЭКС)»
Оглавление темы «Кардиостимулятор»:
- Выбор кардиостимулятора и его стоимость
- Установка кардиостимулятора — имплантация искусственного водителя ритма сердца
- Пороги стимуляции и чувствительности кардиостимулятора — оценка, регуляция
- Осложнения установки (имплантации) кардиостимулятора
- Проблемы с генератором кардиостимулятора
- Проблемы с электродом кардиостимулятора
- Возможности современных электрокардиостимуляторов (ЭКС)
- Наблюдение за пациентом с кардиостимулятором и сроки замены батарейки
- Влияние электромагнитного поля и магнитов на кардиостимулятор
- Влияние физических факторов на кардиостимулятор
Источник
Электроды для кардиостимуляторов бывают двух основных типов (если не считать неофициальную классификацию на изделия российского и зарубежного производства): с пассивной и активной фиксацией. Электроды кардиостимулятора с активной фиксацией крепятся в камерах сердца (желудочках, предсердиях) с помощью крючка, напоминающего штопор для бутылок, с пассивной фиксацией – особых усиков на кончике.
Винтовые и якорные электроды кардиостимуляторов – это как раз таки активную и пассивную фиксацию соответственно.
Эпимиокардиальные и эндокардиальные электроды фиксируют винтообразно эпимиокардиально или эндокардиально. Эпимиокардиальные электроды фиксируют швом, винтовые электроды штопорообразно прикрепляют к миокарду. Эндокардиальные электроды имеют активный винтовой электрод, а также пассивный якорный электрод в правом желудочке.
Также вводится классификация по конфигурации: биполярные и униполярные. При биполярной схеме оба полюса (катод и анод) находятся в дистальной части электрода, при унимодальной – роль анода (индифферентного) исполняет корпус аппарата, а катода – конец электрода.
Биполярные электроды немного больше по размеру, однако в меньшей степени подвержены внешним помехам (мышечной активности, электромагнитным полям). Их устанавливают при эндокардиальной технике имплантации стимулятора сердца.
Почти все современные модели электродов электрокардиостимуляторов имеют на кончике стероидное покрытие, что снижает воспалительные процессы в месте имплантации. Это продлевает срок службы ЭКС, т.к. уменьшает расход электроэнергии на стимулирование сокращения сердечной мышцы, также повышается порог чувствительности.
Современные электроды искусственных водителей ритма сердца (ИВР) имеют диаметры от 1,3 до 1,8 мм (рассчитаны на силу тока в 4 – 6 А). Они приспособлены для эксплуатации в течение продолжительного периода времени, покрыты слоем полиуретана или силикона, сами по себе гибкие, мягкие.
Установка (локализация) сердечных электродов
Для лечения блокад электроды устанавливаются в правое предсердие и правый желудочек (либо в одну из этих камер сердца, однако в настоящее время однокамерные и беспроводные ЭКС используются преимущественно для купирования постоянных форм мерцательной аритмии, а для блокад применяются двухкамерные аппараты).
При локализации сердечных электродов важным является обеспечение их надежной механической фиксации, поэтому предсердный электрод фиксируется, как правило, в межпредсердной перегородке, а желудочковый – в верхушке правого желудочка. Данный вариант имплантации не является оптимальным с точки зрения сокращения камер сердца и распространения электрического возбуждения, однако обеспечивает достаточно надежное крепление электродов.
О случаях, когда во время установка кардиостимулятора электродом проткнули сердце, пишут в основном в интернете. По крайней мере, когда я пребывал в больнице – после операции – разговоров на подобные темы никто не заводил, а врачи говорили, что за последние 3-4 года не было ни одного случая со сколь-нибудь серьезными осложнениями во время имплантации.
Дислокация электрода кардиостимулятора
Под дислокацией электрода кардиостимулятора подразумевается смещение его относительно первоначального места имплантации. Т.е. от сердца может оторваться электрод кардиостимулятора. Теоретически дислокация может произойти в любое время, однако на практике частота проявления этого осложнения выше в первые сутки после операции, ниже в течение первого месяца, и еще ниже далее. Согласно исследованиям 70-х – начала 80-х годов прошлого века она наблюдается в 3 – 25% случаев при первичной имплантации.
Дислокация электрода ЭКС может произойти при его сохранении в камере первоначальной установки, или со смещением в магистральные сосуды либо другие полости сердца. Дислокация электрода кардиостимулятора на ЭКГ (электрокардиограмме) или по другим методам диагностики может проявляться:
- хаотичным чередованием безответных стимулов с навязанными комплексами – если электрод остается в первоначальной камере имплантации;
- нарушением и стимулирующей, и синхронизирующей функций – при смещении электрода в нижнюю или верхнюю полую вены;
- стимуляцией предсердия или диафрагменного нерва – при смещении в правое предсердие.
Дислокация дистального конца электрода кардиостимулятора из верхушки правого желудочка в тракт оттока изменяет морфологию и вектор искусственного желудочкового комплекса или проявляется в виде хаотического чередования навязанных комплексов с безответными стимулами. Возможна также полностью неэффективная стимуляция, даже при сохранении чувствительности (когда потенциал внутриполостной электрограммы при отсутствии контакта электрода с эндокардом достаточен для восприятия ЭКС).
В любом случае это является нарушением в работе желудочкового электрода кардиостимулятора, что может потребовать процедуры замены электрода. Более подробно о диагностике нарушений и дислокаций желудочкового электрода можно узнать здесь.
Как происходит замена электродов кардиостимулятора
Как правило, при замене самого кардиостимулятора стараются использовать старые электроды – к этому моменту они уже, обычно, зарастают в венах и их изъятие становится невозможно. Если есть возможность, то старые электроды будут оставлены на месте (или их невозможно вытянуть из вен) – а корпус ЭКС имплантируется в это же место, если «провода» сохраняют работоспособность, либо с другой стороны с установкой электродов там, если работоспособность утрачена.
Замена электрода кардиостимулятора может потребоваться в случаях его дислокации, проявления воспалительных процессов (в том числе нагноений), механических повреждений (переломов). В этом случае электроды сначала стараются вытянуть из сосудов через разрез в месте имплантации ЭКС, а если этого не получается, то может потребоваться серьезное хирургическое вмешательство с обеспечением доступа к венам внутри грудной клетки.
Впрочем, электроды обычно не врастают до такой степени, чтобы их нельзя было выдернуть. И если состояние провода таково, что его не нужно удалять (например, он просто потерял работоспособность, но инфекции нет), то его могут оставить на месте, а рядом с ним протянуть новый электрод (считается, что в кровеносном сосуде без вреда для жизни и здоровья человека может умещаться одновременно до 5 проводов).
Сложность вытягивания зависит от типа наконечника. Но, в общем случае, процедура такова: электрод вытягивается до такой степени, чтобы убрать петлю в сердце. Далее на провод ставится заглушка возле вены, чтобы не упал обратно.
Еще одним вариантом безболезненного удаления электродов является использование хирургических лазеров – в этом случае полностью исключается открытая операция. По сосудистым путям в сердце проводится специальный картер со световодом. По световоду подается высокоэнергетический луч хирургического лазера, который точечно отсекает вросший в сердечную мышцу наконечник, почти не причиняя вреда стенке сердца.
Сама операция называется лазерной экстракцией, а ее самый современный вариант выполняется с помощью эксимерного лазера (разновидность газового лазера, излучающего в ультрафиолетовом спектре). Эксимерный лазер является «холодным» — он практически не оставляет ожогов при воздействии на живую ткань. При этом повышенная импульсная частота лазера позволяет осуществлять тонкие воздействия, сужая операционное поле до долей миллиметра.
Эксимерные лазеры используются в Германии с 2012 года для экстракции сердечных электродов – процедура называется Excimer-Laser-Extraktion von Schrittmacher- und Defibrillatorelektroden. Почти полностью исключены риски последующих кровотечений, по сравнению с использование стандартного «горячего» лазера. Значительно сокращены риски образования царапин при вытягивании заизвестковавшихся электродов. Подробнее.
Инфекция на электродах кардиостимулятора
Инфекция на электродах кардиостимулятора является разновидностью инфекционного эндокардита (микробное инфицирование внутрисердечных структур, в том числе искусственных). Различают инфекции внутрисердечного инородного материала раннего (до года) и позднего (после года) типов. Инфекция электродов ЭКС проявляется в формах лихорадок и длительных бактериемий.
Инфекция может быть локализована на подкожной или внутрисосудистой части аппарата. Эндоваскулит с бактериальными вегетациями проявляется на конце электрода. Инфицирование электродов – явление весьма редкое, но требующее быстрой диагностики состояния. Метод диагностики: трансторакальная эхокардиография. Лечение – индивидуальная антибактериальная терапия и удаление всей системы электрокардиостимуляции. Консервативные методы лечения допускаются лишь при незначительном инфицировании с локализацией ложа ИВР.
Источник
