Перелом хрящевой части ребра на рентгене
Г. ГРУДНАЯ КЛЕТКА
Рентгенодиагностика переломов ребер значительно труднее, чем это могло бы казаться с первого взгляда. Легче всего определяются переломы в паравертебральном отделе, отчасти также и перелом передних концов костных ребер, хуже всего — по подмышечным линиям. Один стандартный обзорный снимок грудной клетки совершенно недостаточен для устанавливающего распознавания всех нарушений целости ребер, нужны обязательные дополнительные снимки отдельно правой и левой половины грудной клетки, верхних и нижних ребер, их переднего, среднего, заднего пробегов. Переломы хрящевых частей или на границе хрящевой и костной части, пока не наступило обызвествление мозоли, само собой разумеется, рентгенологически не могут быть распознаны вовсе.
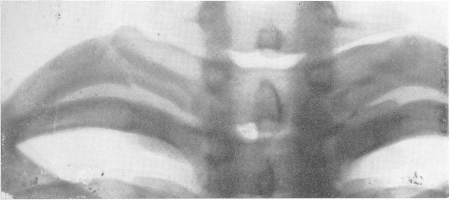
Чаще всего ломаются наиболее выстоящие ребра, т. е. от V до VIII. При переломах нескольких ребер обычно имеется значительное смещение отломков, и такие переломы легче распознаются (рис. 59). Перелом одного только ребра бывает часто поднадкостничным; если линия перелома имеет зигзагообразную форму, смещение отсутствует и соседние ребра сохраняют параллельный ход, то распознавание на снимках может быть очень затруднительным. Линию перелома могут симулировать всевозможные патологические изменения линейного легочного рисунка.
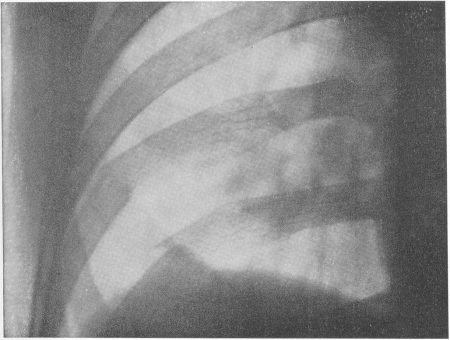
Рис. 59. Свежий перелом двух ребер справа с характерным умеренным смещением отломков.

Рис. 60. Перелом I ребра справа близ шейки у 16-летнего юноши, сорвавшегося с телеграфного столба. Боли в верхней части груди и спины.
Рентгеноскопическое исследование может обнаружить лишь грубые переломы, со значительным смещением отломков и поэтому совершенно недопустимо в качестве самостоятельного метода исследования, хотя и представляет то преимущество по отношению к рентгенографии, что дает возможность более удобно и скоро исследовать во всевозможных проекциях. Заживление происходит при помощи крупных костных мозолей, нередко — при переломе нескольких соседних ребер — образуются патологические синостозы.
Необходимо выделить вопрос о переломах 1 ребра, так как они представляют ряд клинических и рентгенологических особенностей. Своеобразные переломы I ребра происходят при сильном кашлевом толчке, резком сморкании, чихании, как правило, у тяжелых лежачих больных туберкулезом, у которых подчас выключены из дыхательной функции обширные отделы грудной полости. Интересно, что аналогичный механизм возникновения этого перелома наблюдается у беременных в конце беременности или у женщин во время родовых усилий. При одном из стремительных движений наступает мгновенная резко ограниченная на типичном месте боль. Клинически важны при этом сравнительно частые осложнения перелома I ребра со стороны окружающих органов — плевры, легочной верхушки, сосудов, нервов (рис. 60). Исход этого перелома различен, наблюдаются как полное костное заживление, так и чаще образование ложного сустава или фиброзных тяжей.

Рис. 61. Перелом грудины у 26-летнего строительного рабочего. Рукоятка грудины смещена вперед, тело — назад.
Рентгенологическое суждение требует серьезного исключения возможных источников ошибок. Это, во-первых, так называемые щели в обызвествленных реберных хрящах I ребра, которые наблюдаются неизмеримо чаще, чем истинные переломы. При щелевидных образованиях в обызвествленных хрящах по краям полоски просветления имеются характерные бугристости. Кроме того, щели видны с обеих сторон и притом не только в I, но зачастую и во II, III и даже IV ребрах. На месте щели нет болей. Во-вторых, надо иметь в виду лоозеровские зоны, которые очень часто в последние годы неожиданно выявляются при поточных обследованиях контингентов населения для выявления скрыто протекающих заболеваний грудной клетки, в частности при флюорографии. Эти зоны перестройки костной ткани тоже часто двусторонни и более или менее симметричны. Вообще, без характерных анамнестических указаний и клинических данных мы не ставим ретроспективного диагноза перенесенного перелома первого ребра.
Перелом грудины происходят в angulus Ludovici, т. е. на месте синостоза (или окостеневшего синхондроза) между рукояткой и телом кости (рис. 61), значительно реже попадаются поперечные переломы самого тела. Рентгенологически обнаруживаются лишь те случаи, в которых имеется определенное смещение отломков, а именно при исследовании в боковой проекции.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Страницы: 1 2 3 4 5 6
Источник
— 2011.
Стадии развития мозоли
- соединительнотканная;
- остеоидная;
- костная.
Соединительнотканная мозоль
В место перелома пролиферирует соединительная ткань (в течение 7-10 дней). Образуется гематома (форменные элементы крови, плазма, фибрин и мигрирующие сюда с первых часов травмы фибробласты). Источником грануляционной ткани является периост, и, в меньшей степени, эндост.
Рентгенологически соединительнотканная мозоль не определяется.[1][2]
Остеоидная мозоль
При нормальных условиях заживления во второй стадии происходит метапластическое превращение незрелой соединительной ткани в остеоидную за счет обызвествления, на что также требуется недельный или полуторанедельный срок. Раньше остеоидную мозоль без достаточного основания, главным образом из-за ее «хрящевой плотности» при ощупывании, принимали за хрящевую.
На начальных стадиях рентгенологически остеоидная мозоль не определяется. Первые нежные облаковидные очаги обызвествления появляются на рентгенограмме в среднем не раньше 3-4 недель (на 16-22-й день) после перелома. Одновременно, или несколькими днями раньше, концы отломков несколько притупляются, контуры корковых отломков в области мозоли становятся неровными и смазанными.
[1][2]
Костная мозоль
Остеоидная ткань переходит в костную за счет обогащения апатитами.
В начальной фазе своего формирования костная мозоль имеет рыхлое строение, велика.
В фазе обратного развития начальная костная мозоль перестраивается, уменьшается в размерах, приобретает нормальную (или близкую к ней) архитектонику.[1][2]
Сроки заживления переломов ребер
Срок выраженного клинического сращения переломов ребер 3 нед. Они достаточно условны, так как костная репарация зависит от ряда условий. Процесс перестройки костной структуры продолжается около года. Линия перелома исчезает в периоде между 4-м и 8-м месяцами.[2]
По данным С.Я.Фрейдлина [4], основанным на исследовании 128936 человек, средняя длительность нетрудоспособности при переломах ребер составляет 23.9 суток (21.6 сут. — у межчин, 32.4 сут. — у женщин).
«…Первые признаки мозоли появляются на снимке лишь при ее обызвествлении. Время появления костной мозоли колеблется в очень широких пределах и зависит от ряда условий: возраста, места перелома в различных костях и в различных частях одной и той же кости, от вида и степени смещения отломков, от степени отслоения надкостницы, от объема вовлечения в процесс окружающих мышц, от способа лечения/ от осложнения течения регенеративного процесса, например, инфекцией или каким-нибудь общим заболеванием и т. д. Наиболее сильна восстановительная деятельность надкостницы в длинных трубчатых костях на местах прикрепления мышц и сухожилий, т. е. соответственно буграм, отросткам, шероховатостям. Здесь надкостница особенно толста, богата сосудами и нервами, функционально активна. По этой же причине наиболее неблагоприятно заживление переломов на границе средней и дистальной третей голени и предплечья…
У взрослых первые очаги обызвествления появляются на рентгенограмме в среднем не раньше 3-4 недель (на 16-22-й день) после перелома. Одновременно с этим или на несколько дней раньше концы отломков несколько притупляются и контуры коркового слоя отломков становятся в области мозоли несколько неровными и смазанными. В дальнейшем боковые поверхности, концы и углы костей в районе перелома еще больше сглаживаются; тень мозоли становится более интенсивной и принимает зернистый характер. Затем, при полном обызвествлений ее, костная мозоль приобретает характер гомогенной тени. Это полное обызвествление, так называемая костная консолидация, наступает на 3-4-6-8-м месяце перелома, т. е. колеблется в очень широких пределах.
В течение первого года костная мозоль продолжает моделироваться; по структуре она еще не имеет слоистого строения; ясная продольная исчерченность появляется только через 1/2-2 года.
Линия перелома исчезает поздно, в периоде между 4-м и 8-м месяцем. В дальнейшем, соответственно развитию в костном веществе пояса остеосклероза, она уплотняется на рентгенограмме. Эта более темная линия перелома, так называемый костный шов, может быть видна до тех пор, пока костная мозоль не закончит свое обратное развитие, т. е. не рассосется полностью….»[1]
«При свежем переломе на тщательно выполненных рентгенограммах на краях изображения костных отломков нередко удается различить выступающие зубчики. На 10-20-й день у взрослых и на 6—10-й день у детей вследствие остеокластического рассасывания костных концов эти зубчики сглаживаются и перестают различаться на снимках. При этом образуется зона рассасывания, в результате чего линия перелома, которая до сего времени могла быть недостаточно хорошо видна, а порой даже и совершенно не различима, начинает четко определяться. На 3—4-й неделе в поврежденной кости появляются признаки пятнистого или равномерного остеопороза.
Пятнистый остеопороз рентгенологически характеризуется расположенными на фоне неизмененного или несколько более светлого рисунка кости
светлыми участками округлой, овальной или многоугольной формы с нечеткими контурами. Кортикальный слой при данном виде остеопороза обычно неизменен, и лишь иногда его внутренние слои представляются несколько разрыхленными. При равномерном или диффузном остеопорозе кость на снимке приобретает прозрачный, гомогенный, как бы стеклянный вид. Кортикальный ее слой истончен, но на прозрачном фоне кости его тень выступает более подчеркнуто.
Обычно пятнистый остеопороз наблюдается в течение относительно небольшого промежутка времени, сменяясь затем остеопорозом равномерным. Однако в ряде случаев пятнистый остеопороз может существовать и довольно долго. К моменту появления остеопороза, примерно на 16—20-й день, на рентгенограммах начинают обнаруживаться первые признаки костной мозоли. Эти признаки выражаются в наличии на снимках слабоинтенсивных, облаковидных теней. Со временем тени становятся более плотными, сливаются между собой, и через 3-8 месяцев на рентгенограмме видна одна интенсивная, гомогенная тень костной мозоли. Обычно в этот промежуток времени исчезает и линия перелома, на месте которой начинает определяться в виде узкой тени костный шов, исчезающий вместе с костной мозолью. При дальнейшем развитии костной мозоли ее тень теряет свой гомогенный характер и через 1,5—2 года изображенная на снимке мозоль обнаруживает костную структуру с соответствующим расположением трабекул и костномозговым пространством. На этом формирование мозоли заканчивается и наступает ее обратное развитие…» [3]
«В первый день возникновения перелома края сломанного ребра четко видны, они мелко — или крупнозубчатые, на каждом отдельном участке края острые, без закруглений и размытости, между краями (при смещении отломков) щель минимальная. В первые несколько дней после возникновения переломов ребер их края начинают немного закругляться, четкость и острота очертаний теряется, щель остается минимальной. К 7— 10 дню после перелома кости развивается соединительнотканная (провизорная) мозоль, происходит рассасывание краев, которые приобретают закругленные очертания, между краями образуется щель шириною 0,1—0,2 см. Постепенно фиброзная ткань превращается в остеоидную мозоль; на ее образование требуется около 20—30 дней, края переломов находятся как бы ближе один к другому, в виде плавных извилистых линий, а между ними видна узкая полоска остеоидной ткани. В отдельных местах видны очаговые участки образования костной мозоли в виде светлых участков. Затем происходит образование костной мозоли — обызвествляется остеоидная мозоль, теперь между отломками и по краям видны обширные массы обызвествленной ткани, имеющие костную структуру. Эта ткань в виде муфт окружает отломки кости со всех сторон через 8—24 недели. В ближайшие несколько лет линии переломов слабо различимы, вокруг участков переломов ребер со всех сторон видна костная мозоль в виде муфт на протяжении 1,5—2 см, толщиною от 0,2 до 0,4 см в виде светлых участков однородного строения…» [5]
- Рейнберг С.А. «Рентгенодиагностика заболеваний костей и суставов» –1964. –c.68
- Рентгендиагностика переломов скелета / Павел Власов, профессор (Кафедра лучевой диагностики Института повышения квалификации Федерального управления медико-биологических и экстремальных проблем МЗ РФ), Ольга Нечволодова, профессор (Центральный НИИ травматологии и ортопедии им. Н.Н.Приорова)
// Медицинская газета. —2003. —№ 91 - Рентгенология в судебной медицине / С.А. Буров, Б.Д. Резников. Издательство Саратовского университета, 1975.
- Дальнейшие исследования по статистике переломов костей / С.Я. Фрейдлин // Ортопедия, травматология и протезирование. – 1971. — №7. – С.58-64
- Диагностика давности закрытой травмы грудной клетки с переломами ребер / Меркулова В.Г., Толпежников В.Ф., Волксоне В.Я. // Материалы II-го Всероссийского съезда судебных медиков (Тезисы докладов). — Иркутск-М., 1987. — С. 97-99.
Источник
Полина
30 просмотров
21 февраля 2020
Добрый день. Был перелом хрящевой ткани ребра в ноябре, рентген ничего не показал , врач при пальпации его установил , также был хруст при движении. Сейчас (январь) прохожу ВК для выплаты страховки, попросили сделать КТ, сделав КТ врач описывает органы , про ребра в описании ничего нет, при этом врач устно говорит , что ничего не видет , перелома говорит не было, хотя даже я при пальпации ощущаю нарост хряща. Может ли врач ошибиться при описании, этот врач делал и УЗИ при первичном обращение и тоже ничего не увидела.
Возраст: 34
Хронические болезни: Нет
Уважаемые посетители сайта СпросиВрача! Наш сервис работает для Вас и позволяет получать онлайн консультации врача круглосуточно. Задайте свой вопрос, перейдя по ссылке, и получите ответ врача сразу же!

Невролог
Добрый день. Для диагностики перелома хрящевой части рёбер стандартно используется компьютерная томография, на которой обычно визуализируется перелом. Проще сделать УЗИ на котором тоже видно хрящевую ткань, но если ребра верхние (ближе к легким) то можно и не увидеть, за счет артефактов от воздушной ткани. Однозначно сказать ошибка это или технические трудности сложно.
Полина, 24 февраля
Клиент
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
КТ
17 ноября 2016
Настя
Вопрос закрыт
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Вопрос медицинскому персоналу!! 1)Возможно ли сломать хрящи находящиеся на грудной клетке(8-9 ребер) не сломав ребра? 2)Возможно сломать хрящи с одного удара если потерпевший будет в толстом пуховике, рубашке, и свитре?
Источник
