Перелом хрящевого отростка
Малые переломы таранной кости. Диагностика и лечение
Таранная кость является второй, наиболее часто подвергающейся переломам костью предплюсны. Она удерживается на месте связками и не имеет мест прикрепления мышц. Кроме того, 60% ее поверхности покрыто суставным хрящом. Сосуды, питающие кость, не проникают через суставной хрящ, а входят через дельтовидную и таранно-пяточную связки, переднюю капсулу и щели в плюсне. Следовательно, кровоснабжение здесь весьма скудно и после переломов со смещением нередко развивается аваскулярный некроз. Переломы таранной кости в проксимальном отделе особенно предрасположены к развитию аваскулярного некроза проксимального фрагмента.
Наиболее типичными переломами таранной кости являются отщепленные (краевые), или отрывные, за которыми по частоте следуют переломы шейки, тела и, наконец, головки таранной кости. Костно-хрящевые переломы таранной кости — нередкое явление. Как правило, они возникают при инверсионном или эверсионном повреждении голеностопного сустава. В этом случае таранная кость вдавливается в наружную или внутреннюю лодыжку, что приводит к перелому хряща. Эти типы повреждений более подробно рассмотрены в разделе о заболеваниях и повреждениях голеностопного сустава.
Нижеприведенная классификация основана на рентгенографических и клинических данных и является модификацией системы, разработанной Coltart:
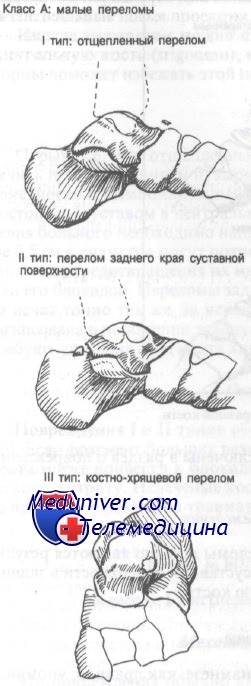
I. Класс А — малые переломы таранной кости:
— I тип: отщепленные (краевые) переломы таранной кости
— II тип: переломы заднего суставного отростка (суставной поверхности)
— III тип: костно-хрящевые переломы
II. Класс Б большие переломы таранной кости:
— I тип: переломы головки таранной кости
— II тип: переломы шейки таранной кости
— III тип: переломы тела таранной кости
III. Класс В (переломовывихи таранной кости)
Класс А: малые переломы таранной кости
Отщепленные переломы — наиболее часто встречающийся тип переломов таранной кости. Костно-хрящевые переломы не будут рассмотрены в этой статье, поскольку они включены в статью о повреждениях голеностопного сустава.
Отщепленные, или отрывные, переломы обычно являются результатом чрезмерного сгибания с упором суставной поверхности в задний край большеберцовой кости и пяточную кость.
У больных с переломами I типа в анамнезе, как правило, упоминается резкое скручивание голеностопного сустава. Нередко при этом слышен щелчок. У больного отмечают припухлость, болезненность и глубокую боль неопределенной локализации. Боль усиливается при движении и вследствие смещения фрагмента может возникнуть блокада сустава. Болезненность максимальна на тыльной поверхности стопы у края таранной кости. При переломах II типа, как правило, больной ощущает боль по задненаружному краю, отмечается болезненность при пальпации и припухлость.
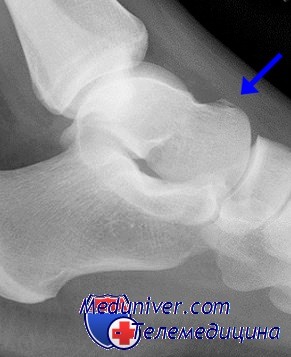
Переломы класса А на рентгенограммах обычно еле заметны. Иногда можно обнаружить лишь небольшой отрывной костный фрагментнад местом поражения. Для обнаружения фрагмента могут понадобиться специальные косые проекции.
Иногда за перелом можно принять округлую, с гладкими краями треугольную кость (trigonum), но знание ее типичной локализации и формы поможет избежать этой ошибки.
Лечение малых переломов таранной кости
Отрывные, или отщепленные, переломы класса А, I типа следует лечить прикладыванием пузыря со льдом; приподнятым положением конечности и иммобилизацией коротким гипсовым сапожком с голеностопным суставом в нейтральном положении. Для последующего ведения больного необходимо направление к ортопеду. Фрагменты больше 0,5 см в диаметре могут потребовать удаления или внутренней фиксации для предотвращения их миграции в полость сустава с последующей его блокадой. Переломы заднего края суставной поверхности II типа лечат точно так же, за исключением того, что стопа должна быть загипсована в положении эквинуса под углом 15°. Повреждения III типа требуют удаления фрагмента хирургическим путем.
Повреждения I и II типов обычно не имеют отдаленных последствий. Если фрагмент больших размеров, то несращение и миграция фрагмента могут привести к блокаде сустава и впоследствии к травматическому артриту. Нелеченые костно-хрящевые переломы III типа часто приводят к развитию травматического артрита.
Видео анатомии таранной кости стопы
Посетите раздел других видео уроков по анатомии человека.
— Также рекомендуем «Большие переломы таранной кости (голоки, шейки, тела). Диагностика и лечение»
Оглавление темы «Переломы костей голени, стопы»:
- Переломы диафиза большеберцовой и малоберцовой костей. Диагностика и лечение
- Переломы (травмы) голеностопного сустава. Классификация, диагностика и лечение
- Переломы бугра и отростков пяточной кости. Классификация, диагностика и лечение
- Переломы тела пяточной кости. Диагностика и лечение
- Малые переломы таранной кости. Диагностика и лечение
- Большие переломы таранной кости (голоки, шейки, тела). Диагностика и лечение
- Вывихи таранной кости. Диагностика и лечение
- Перелом ладьевидной кости. Классификация, диагностика и лечение
- Перелом кубовидной или клиновидных костей. Диагностика и лечение
- Переломы плюсневых костей. Диагностика и лечение
Источник
Хрящевой перелом в голеностопном суставе. Диагностика и лечение
Описано подтаранное стрессовое повреждение, вызванное действием инверсионной силы. Больные жалуются на хронические боли в средней части стопы, хромоту и неограниченные движения в подтаранном суставе. Этот вид травмы встречается у спортсменов препубертатного возраста. Повреждение можно выявить при сканировании кости. Движения в подтаранном суставе обычно восстанавливаются, но на это может потребоваться от 6 мес до 2 лет.
Синдром пазухи предплюсны — четко локализованный синдром посттравматической стопы, характеризующийся болями над наружным отверстием пазухи предплюсны и ощущением нестабильности голеностопного сустава. У большинства больных в анамнезе отмечаются повторные растяжения голеностопного сустава.
При обследовании определяют боль по наружному краю стопы, усиливающуюся при надавливании над наружным отверстием пазухи предплюсны, и ощущение нестабильности заднего отдела стопы при ходьбе по неровной поверхности. Этот синдром можно диагностировать, введя местный анестетик в пазуху предплюсны и наблюдая за исчезновением боли.
При лечении могут потребоваться повторные инъекции смеси стероидных гормонов и анальгетиков. У некоторых больных прекрасные результаты дает хирургическое лечение.

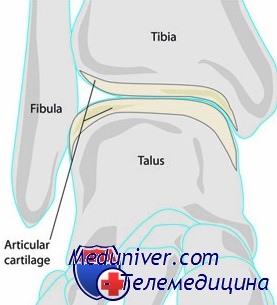
Механизм повреждения, вызывающий хрящевой перелом блока таранной кости
«Растяжение связок голеностопного сустава с последующим травматическим артритом» и «подросток с незаживающим растяжением голеностопного сустава» — вот две типичные ситуации, когда врачу неотложной помощи следует предположить возможность хрящевого перелома у больного с давним повреждением голеностопного сустава.
Приведем две локализации, где, как правило, происходят переломы хряща в голеностопном суставе, обе находящиеся на блоке таранной кости. Первая — по верхненаружному краю, вторая — по верхневнутреннему краю блока. Перелом хряща верхненаружного края возникает вследствие тыльного сгибания и супинации стопы, при этом разрыва связок может и не быть. Это чаще наблюдается у ребенка с эластичным связочным аппаратом.
Перелом хряща верхневнутреннего края происходит при подошвенном сгибании стопы, узкая часть таранной кости вбивается в вилку прямым ударом, например, когда прыгун жестко приземляется на пальцы супинированной стопы. Более редкими местами локализации перелома хряща являются латеральная лодыжка и задняя суставная поверхность ладьевидной кости. На рисунке изображен механизм возникновения перелома хряща таранной кости.
Клиника хрящевого перелома в голеностопном суставе
Пациент жалуется на боли в голеностопном суставе, не поддающиеся лечению. Симптомы сохраняются дольше, чем растяжение. Пальпация лодыжки или связок обычно безболезненна. Клинические проявления усиливаются при движении и полностью стихают в покое, хотя после продолжительной ходьбы могут появиться легкая припухлость и тупая боль. Данные обследования могут быть отрицательными, за исключением того момента, когда врач пальпирует блок таранной кости при подошвенном сгибании стопы. При этом возможна точечная болезненность. При повторных отеках голеностопного сустава может развиться синовит.
Рентгенография голеностопного сустава может выявить кратерообразное углубление или полупрозрачный костный фрагмент, иногда окруженный участком просветления. Лучшие проекции для выявления этого повреждения — переднезадняя со стопой в положении тыльного сгибания и 10° внутренней ротации при наружной локализации перелома и переднезадняя со стопой в положении подошвенного сгибания при локализации перелома с внутренней стороны.
Лечение хрящевого перелома в голеностопном суставе
Больных с подозрением на это повреждение необходимо направлять на консультацию к ортопеду, поскольку травматический артрит — это осложнение из-за неоказанной своевременно помощи при травме. Хирургическое лечение дает наилучшие результаты, хотя в некоторых случаях делаются попытки консервативного лечения, заключающегося в наложении гипсовой повязки на 6 мес с полным исключением весовой нагрузки на поврежденную конечность. При смещении фрагмента он попадает в полость сустава, что приводит к неизлечимому хроническому артриту.
— Также рекомендуем «Таранно-большеберцовый экзостоз. Диагностика и лечение»
Оглавление темы «Травмы голении и стопы»:
- Ушиб ноги — голени. Диагностика и лечение
- Синдром расколотой голени и туннельные синдромы ноги. Диагностика и лечение
- Разрыв мышц голени и стрессовый перелом ноги. Диагностика и лечение
- Функциональная анатомия голеностопного сустава. Суставная капсула и сухожилия
- Механизмы растяжения голеностопного сустава. Классификация
- Клиника растяжения голеностопного сустава. Диагностика
- Лечение растяжений голеностопного сустава. Осложнения
- Хрящевой перелом в голеностопном суставе. Диагностика и лечение
- Таранно-большеберцовый экзостоз. Диагностика и лечение
- Ушиб и растяжение стопы. Диагностика и лечение
Источник
Травматические повреждения нижних конечностей встречаются у людей разного возраста и характеризуются развитием симптомов различной степени тяжести. Перелом заднего отростка таранной кости и других частей данного образования, приводит к появлению выраженных клинических проявлений. Жалобы пациента связаны с болевым синдромом и нарушением подвижности стопы.
Диагностика повреждения не представляет серьезных трудностей для врача и основывается на внешнем осмотре и использовании рентгенологических методов обследования. Терапия перелома подбирается доктором в зависимости от тяжести состояния больного, а также наличия у него показаний и противопоказаний к отдельным методам лечения.
О травме
Кости стопы образуют сложную систему, обеспечивающую подвижность ног человека. Таранная кость располагается в области голеностопного сустава и состоит из ряда анатомических частей: тела, головки, шейки и заднего отростка. Тело и шейка наиболее часто подвергаются переломам, а место заднего отростка травмируется редко.
Переломы данного костного образования характерны для спортсменов и дорожно-транспортных происшествий. Помимо этого, частыми причинами получения подобной травмы, являются падения с высоты, удары тяжелыми предметами или хронические ударные нагрузки у танцоров.
Механизмы подобной травмы следующие:
- высокая осевая нагрузка, сопровождающаяся тыльным сгибанием в голеностопе;
- ротация стопы, вызванная выраженным подошвенным сгибанием в голеностопе;
На фото обычно хорошо видно, как выглядит подобная травма. Стопа в области голеностопного сустава отечна, возможны кровоподтеки, переходящие вверх по голени. Само суставное сочленение имеет видоизмененную форму, сниженную амплитуду движения.
Разновидности травмы
В клинической практике используется несколько классификаций переломов таранной кости. У каждого пациента обязательно устанавливается та часть костного образования, которая была непосредственно повреждена: головка, шейка, задний отросток или тело.
Помимо этого, травматолог обязательно указывает классификацию с учетом дополнительных повреждений:
- смещение костных обломков отсутствует;
- смещение обломков, приводящее к подвывиху подтаранного сустава;
- формирование вывиха частей таранной кости;
- наличие вывиха таранно-ладьевидного сочленения.
Указанная классификация играет важную роль в выборе правильной тактики лечения, так как развитие этих повреждений в стопе требует проведения дополнительных процедур. Все переломы кости также подразделяются на закрытые и открытые, что определяется отсутствием или наличием повреждения кожи, соответственно.
Клинические проявления
Жалобы при получении травмы могут отличаться у отдельных пациентов. Однако врачи-травматологи выделяют основные симптомы перелома таранной кости стопы:
- болевые ощущения различной степени выраженности в голеностопном сочленении. Интенсивность боли усиливается при попытках сгибания или разгибания большого пальца;
- область вокруг сустава отечна, в первую очередь, по тыльной стороне ноги;
- в связи с отеком, объем голени в области лодыжек и стопы увеличен;
- попытки встать на поврежденную стопу приводят к резкому усилению болевого синдрома;
- если имеет место смещение костных отломков, голеностоп может иметь нехарактерную форму;
- при пальпации области голеностопа, доктор слышит хруст (крепитацию), а также прощупывает отдельные части кости.
Помимо общих симптомов травматического повреждения, в зависимости от места перелома, у больного могут наблюдаться специфические клинические признаки:
- сильный болевой синдром в месте прикрепления ахиллова сухожилия, который усиливается при сгибании и разгибании стопы, характерно для перелома заднего отростка;
- если стопа у пациента согнута в сторону подошвы, а голеностоп имеет деформированную форму, то у больного, скорее всего, наблюдается нарушение целостности шейки кости;
- краевые переломы сопровождаются невыраженными клиническими симптомами, в том числе, болью, что может затруднить постановку точного диагноза и к ошибочному диагностированию ушиба.
Важно. Сложность анатомического строения стопы и наличие большого числа костных образований приводит к тому, что у пациентов в 60% случаев имеются переломы и других костей (медиальная и латеральная лодыжка, пяточная кость и пр.).
Подбор терапии
Для терапии переломов используется несколько терапевтических подходов: проведение закрытой репозиции, остеосинтеза и иммобилизации.
Наложение иммобилизации
Если у человека наблюдается неосложненный перелом, то в качестве основного метода лечения рекомендуется использовать гипсовую или полимерную иммобилизацию повязкой, которую следует наложить «сапожком».
Нижняя часть повязки, контактирующая с землей, укрепляется металлическим супинатором.
Пациенту при этом рекомендуется стараться держать ногу в возвышенном положении для предотвращения усиления отечного и болевого синдрома.
Сроки иммобилизации при переломе таранной кости отличается у отдельных пациентов.
При отсутствии осложнений и положительных результатах контрольного рентгенологического исследования, повязка может быть снята через 6 недель.
Если на рентгеновском снимке через этот промежуток времени наблюдается неконсолидированный перелом таранной кости, т.е. сращения костных отломков не произошло, то срок иммобилизации увеличивают.
Закрытое сопоставление отломков
При наличии осложнений травмы терапевтические подходы отличаются. Так, лечение перелома таранной кости со смещением осуществляется с проведением закрытого сопоставления костных отломков. Подобная закрытая репозиция выполняется при проведении местного наркоза.
После осуществления репозиции, пациенту накладывают повязку в виде «сапожка» для иммобилизации стопы. Дополнительно используются обезболивающие средства из группы нестероидных противовоспалительных препаратов: Индометацин, Кеторолак и др. Через 6 недель повязку следует снять. Стопу сгибают под прямым углом и накладывают новую повязку. Общая продолжительность иммобилизации после закрытой репозиции – 3-4 месяца.
Проведение остеосинтеза
При наличии серьезного смещения отломков (от 1 см), нарушения целостности кожного покрова, дополнительных подвывихов и вывихов в суставных сочленениях, а также в ситуациях, когда закрытая репозиция не возможна, проводят оперативное лечение перелома таранной кости. Рекомендуется осуществлять хирургическое вмешательство не позднее 8 часов от момента получения травмы.
Хирургические операции выполняются по различным методикам:
- использование стержневого устройства, удерживающего спицы, по типу аппарата Илизарова позволяет закрепить костные отломки относительно друг друга, контролируя расстояние между ними;
- при классическом остеосинтезе для сопоставления отломков применяются стягивающие винты или мини-пластины;
- если выполнить реконструкцию кости не удается в связи с раздроблением ее на мелкие части или при развитии выраженного некроза костной ткани, то хирурги в таких случаях проводят артродез. Подобное вмешательство заключается в полном удалении поврежденных образований с соединением оставшихся целыми костей стопы. Необходимо отметить, что подвижность голеностопа при операции существенно снижается.
По завершению любого вида оперативного вмешательства, на стопу и голеностопный сустав накладывается фиксирующая повязка. Если у пациента использовался стержневой аппарат, то он сам выполняет функцию иммобилизации ноги.
Важным моментом в современном лечении травматических повреждений стопы, является ранняя и комплексная реабилитация таранной кости после перелома. Все пациенты должны получать обезболивающие средства, антибактериальные препараты, а место перелома следует регулярно обрабатывать антисептиками.
Реабилитация обязательно включает в себя проведение самомассажа и лечебного массажа, лфк низкой степени интенсивности, а также физиотерапевтические процедуры (лекарственный электрофорез, использование озокеритовых, парафиновых повязок и других подходов).
Возможные последствия
При попытках самостоятельного лечения и позднем обращении за медицинской помощью, возможно развитие негативных последствий перелома таранной кости:
- хронические болевые ощущения в области стопы;
- нарушение целостности хрящевых образований, сосудистого русла и нервных структур;
- некротические изменения в костной ткани, вплоть до развития остеомиелита;
- артрозы суставов стопы, приводящие к нарушению функций суставных сочленений.
Развитие любых осложнений может стать причиной утраты работоспособности, вплоть до выставления степени инвалидности.
Заключение
Доктора хорошо знают, что такое перелом таранной кости и к каким последствиям он может привести. В связи с этим, при любой травме стопы и возникновении боли с отеком мягких тканей, следует обращаться за профессиональной медицинской помощью.
Раннее выявление патологии позволяет подобрать эффективное лечение перелома заднего отростка таранной кости и других ее частей, а также предупредить развитие негативных последствий травмы.
Ортопед. Стаж: 4 года.
Образование: Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело) «, Ижевская государственная медицинская академия (2015 г.)
Курсы повышения квалификации: «Ортопедия», Ижевская государственная медицинская академия (2019 г.)
Источник
