Перелом дистального метаэпифиза бедренной кости
Переломы дистального отдела бедренной кости. Классификация, диагностика и лечение
Переломы дистального отдела бедра представляют собой нетипичные повреждения. По локализации их можно разделить на четыре типа. Надмыщелковые переломы I типа захватывают зону между мыщелками бедра и соединения метафиза с диафизом. Они являются внесуставными и не связаны с повреждением коленного сустава. Остальные типы относятся к внутрисуставным и включают мыщелковые, межмыщелковые и эпифизарные переломы. Мышцы, окружающие дистальный отдел бедра, при переломе вызывают смещение костных фрагментов.
Четырехглавая мышца бедра простирается по передней поверхности бедра и прикрепляется к бугристости большеберцовой кости. После перелома бедра в дистальном отделе эта мышца стремится сместить большеберцовую кость и дистальный фрагмент бедренной кости в передневерхнем направлении.
Сгибатели бедра располагаются по задней поверхности большеберцовой кости и крепятся на ее задневерхней поверхности. Они стремятся сместить большеберцовую кость и дистальный фрагмент бедренной кости кзади и вверх.
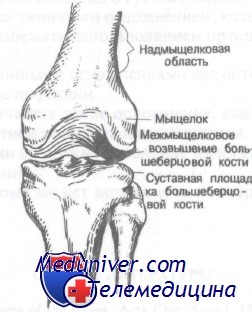
Передняя проекция коленного сустава. Обратите внимание на надмыщелки и мыщелки бедра
Икроножная и камбаловидная мышцы прикрепляются к задней поверхности дистального отдела бедра и после перелома приводят к смещению фрагмента вниз. Типичным комбинированным эффектом действия этих мышц является смещение дистального отломка кзади и вверх. Важно учитывать непосредственную близость к дистальному отделу бедра подколенной артерии и вены, проходящих вместе с большеберцовым и общим малоберцовым нервами.
Эпифизеолизы дистального отдела бедра являются нетипичными, но серьезными повреждениями, которые обычны у детей старше 10-летнего возраста. У детей 65% роста конечности в длину происходит за счет костей, составляющих коленный сустав, и особенно за счет дистального эпифиза бедра. Несмотря на анатомически точную репозицию в 25% случаев повреждений II типа по классификации Salter происходит укорочение конечности. Повреждения II типа по Salter являются наиболее частыми из повреждений эпифиза и имеют плохой прогноз в отличие от обычно хороших прогнозов при переломах I и II типа других суставов.
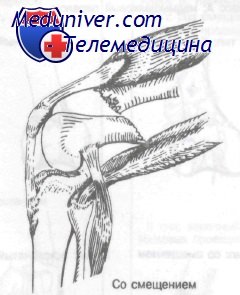
Типичное смещение при надмыщелковых переломах дистального отдела бедра, вызванное тягой сгибателей бедра и четырехглавой мышцы в одном направлении и тягой икроножной мышцы за дистальный фрагмент, что приводит к заднему угловому и поперечному смещению
Переломы бедра классифицируют по четырем типам:
Класс А: надмыщелковые переломы.
Класс Б: межмыщелковые переломы.
Класс В: переломы мыщелков.
Класс Г: переломы дистального эпифиза, или эпифизеолизы бедра.
Большинство переломов этого типа — результат прямой травмы или воздействия компонента прямой силы. Типичные случаи возникновения этих механизмов наблюдаются при дорожных происшествиях или падении. Переломы мыщелков обычно являются следствием комбинации чрезмерного отведения или приведения с прямой травмой. Эпифизеолизы дистального отдела бедренной кости, как правило, возникают при ударе по внутренней или наружной стороне, что чаще приводит к перелому более слабого эпифиза, чем метафиза. Другой характерный механизм заключается в переразгибании и скручивании колена.
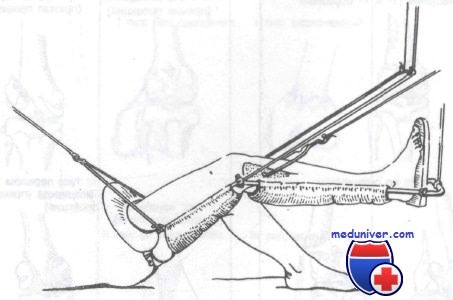
Скелетное вытяжение за проксимальный отдел большеберцовой кости
У больного с переломом дистального отдела бедра могут отмечаться боль, припухлость и деформация поврежденной конечности. В подколенной ямке при пальпации можно определить крепитацию или костные фрагменты. Надмыщелковые переломы со смещением обычно проявляются укорочением и наружной ротацией диафиза бедра. Важно, чтобы при первичном обследовании больного был исследован и документирован неврологический статус поврежденной конечности. Неврологические нарушения встречаются нечасто, но, если они есть и некорригированы, последствия могут быть самые неблагоприятные.
Должно быть исследовано пространство кожи между I и II пальцами ноги, иннервируемое глубокой ветвью малоберцового нерва. Надлежит проверить дистальныи пульс и документировать его наличие. Несмотря на повреждение артерии, может сохраняться наполнение капилляров вследствие хорошего коллатерального кровообращения. Тщательно исследуйте подколенное пространство на наличие пульсирующей гематомы, указывающей на повреждение артерии.
Для выявления этого перелома обычно достаточно снимков в прямой и боковой проекциях. Следует сделать рентгенограммы всего бедра и тазобедренного сустава. Для точной диагностики незначительных переломов мыщелков могут потребоваться косые, тангенциальные и сравнительные проекции. Снимки в сравнительных проекциях следует делать у всех детей в возрасте до 10 лет. Эпифизеолизы дистального эпифиза могут потребовать снимков при варусной и вальгусной нагрузке для дифференциации повреждений связок от повреждений эпифиза.
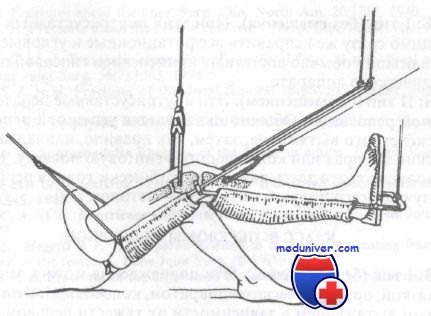
Скелетное вытяжение двумя спицами. Первая спица проведена через проксимальный отдел большеберцовой кости, вторая — дистальнее места перелома через дистальный отдел бедренной кости
Переломы дистального отдела бедренной кости могут сочетаться с:
1) сопутствующим переломом или вывихом бедра на этой же стороне;
2) повреждением сосудов;
3) повреждением малоберцового нерва;
4) повреждением четырехглавой мышцы бедра.
Лечение перелома дистального отдела бедра
Оказываемая неотложная помощь включает иммобилизацию, назначение анальгетиков и срочное направление к ортопеду. Лечение этих переломов варьируется от открытой репозиции с внутренней фиксацией до иммобилизации гипсовой повязкой в зависимости от типа перелома, степени смещения и успеха закрытой репозиции. Переломы сосмещением могут быть репонированы хирургически или с помощью скелетного вытяжения.
После репозиции методом скелетного вытяжения многие авторы предпочитают применять для иммобилизации шарнирный ортопедический аппарат, поскольку он не препятствует раннему началу ходьбы и разработке коленного сустава. Сравнительно новым методом лечения переломов области коленного сустава является иммобилизация в шарнирном ортопедическом аппарате. Последний объединяет преимущества неоперативного лечения и раннего начала движений.
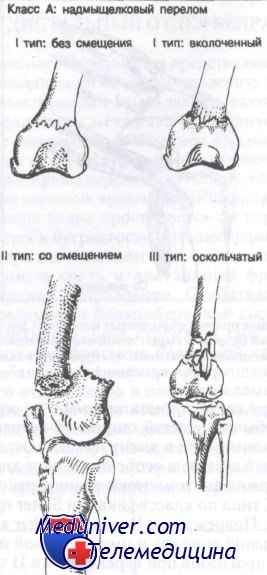
Класс А: надмыщелковые переломы бедренной кости
Класс А: I тип (без смещения). Большинство хирургов предпочитают иммобилизацию этих переломов ортопедическим аппаратом.
Класс А: II тип (со смещением). Как правило, вначале эти переломы лечат скелетным вытяжением. После репозиции рекомендована иммобилизация гипсовым корсетом.
Класс А: III тип (оскольчатые). Лечение варьируется от открытой репозиции и внутренней фиксации до скелетного вытяжения в зависимости от степени повреждения кости.
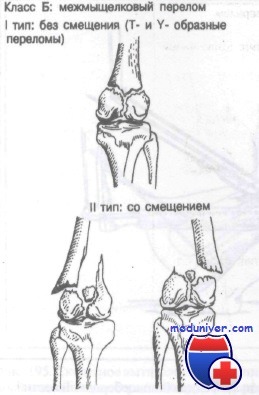
Класс Б: межмыщелковые переломы бедренной кости
Класс Б: I тип (без смещения). При этих внутрисуставных переломах необходимо сразу же исправить все ротационные и угловые смещения. Иммобилизации обычно достигают применением гипсовой повязки или ортопедического аппарата.
Класс Б: II тип (со смещением). Эти внутрисуставные переломы требуют точной репозиции. Обычно оказывается успешной репозиция методом скелетного вытяжения, затем, как правило, накладывают ортопедический аппарат или колосовидную гипсовую повязку. Многие хирурги полагают, что здесь важна анатомически точная репозиция, которую лучше всего получить открытым методом.

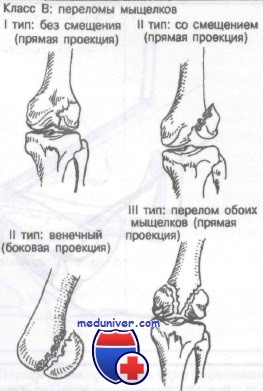
Класс В: переломы мыщелков бедренной кости
Класс В: I тип (без смещения). Эти повреждения можно лечить гипсовой повязкой, ортопедическим аппаратом, колосовидной повязкой или скелетным вытяжением в зависимости от тяжести перелома и выбора хирурга.
Класс В: II тип (со смещением). Рекомендуемым методом лечения является открытая репозиция с внутренней фиксацией.
Класс В: III тип (оба мыщелка). Рекомендуется открытая репозиция с внутренней фиксацией.
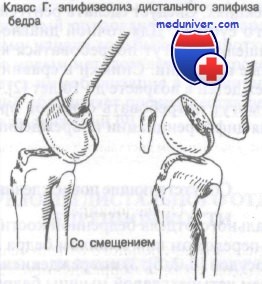
Класс Г: переломы дистального эпифиза бедренной кости
Более трети (36%) этих переломов проявляются варусной или вальгусной деформацией конечности до угла 5° и более. При внутреннем или наружном смещении лечение представляет более трудную задачу, чем при переднем или заднем. Переломы со смещением обычно требуют ручной репозиции под общей анестезией с последующим скелетным вытяжением.
Осложнения переломов дистального отдела бедренной кости
Переломы дистального отдела бедренной кости сочетаются с несколькими серьезными осложнениями.
1. Лечение этих переломов может осложниться развитием тромбофлебита или жировой эмболии.
2. Неполная репозиция или вторичное смещение отломков могут обусловить замедленное или неправильное сращение.
3. При внутрисуставных переломах может развиться спаечный процесс в суставе, в четырехглавой мышце бедра с развитием контрактуры или фронтальная угловая деформация.
4. Внутрисуставные переломы могут осложниться развитием артрита.
5. Эпифизеолизы бедренной кости часто приводят к нарушению роста поврежденной конечности.
— Также рекомендуем «Переломы мыщелков большеберцовой кости. Классификация, диагностика и лечение»
Оглавление темы «Переломы бедра, костей голени»:
- Межвертельный перелом бедра. Диагностика и лечение
- Вертельные и подвертельные переломы бедра. Диагностика и лечение
- Переломы диафиза бедренной кости. Классификация, диагностика и лечение
- Переломы дистального отдела бедренной кости. Классификация, диагностика и лечение
- Переломы мыщелков большеберцовой кости. Классификация, диагностика и лечение
- Переломы межмыщелкового возвышения большеберцовой кости. Классификация, диагностика и лечение
- Перелом бугристости большеберцовой кости. Классификация, диагностика и лечение
- Подмыщелковые и эпифизарные переломы большеберцовой кости. Диагностика и лечение
- Проксимальные переломы малоберцовой кости. Диагностика и лечение
- Переломы надколенника. Классификация, диагностика и лечение
Источник
Осложнения
Как мы уже отмечали, переломы дистального (нижнего) отдела бедренной кости – тяжелая травма, после которой может возникнуть посттравматический остеоартроз коленного сустава. Чем более точно будет выполнена репозиция, тем меньше вероятность развития этого осложнения, однако остеоартроз может развиться даже после максимально точной репозиции. Основным недостатком консервативного лечения является как раз невозможность точного восстановления суставной поверхности и восстановления биомеханической оси. Искривленная биомеаническая ось будет приводить к неправильному распределению нагрузки в коленном суставе, что неминуемо приведет к его постепенному разрушению.
Еще одним осложнением консервативного лечения, о котором мы уже упоминали, является высокий риск несращения перелома (возникновения ложного сустава), особенно при надмыщелковых переломах.
Поскольку консервативное лечение требует длительного обездвиживания коленного сустава, то в результате такого лечения часто развиваются тяжелые контрактуры (т.е. стойкие ограничения амплитуды движений или тугоподвижность), которые порой просто невозможно вылечить.
В свою очередь оперативное лечение также не лишено осложнений, которые можно разделить на общие и местные. К общим осложнениям относятся: периоперационные сердечно-сосудистые осложнения, тромбоэмболические осложнения и др. К счастью современный уровень развития анестезиологии позволяет свести частоту этих осложнений к минимуму. К местным осложнениям относятся можно отнести инфекционные осложнения, т.е. нагноения в области операции, которые могут быть поверхностными и глубокими. Поверхностные инфекции как правило не представляют особых проблем, а глубокие инфекции могут потребовать удаления фиксатора (пластины, штифта). К счастью частота глубоких инфекционных осложнений невелика и составляет доли процента. Для профилактики этого осложнения назначаются антибиотики, которые начинают вводить за 30-60 мин. до операции и заканчивают через 1-3 суток после операции, при условии, что отсутствуют проблемы при заживлении послеоперационной раны.
Несращение перелома, особенно надмыщелкового, может возникнуть и после оперативного лечения, но вероятность этого осложнения меньше, чем при консервативном лечении. Этому осложнению может способствовать политравма (множественные переломы), неадекватно травматично выполненная операция, инфекционные осложнения.
Тромбоэмболические осложнения, к которым относят тромбозы вен голени и тромбоэмболии легочной артерии, могут возникнуть как при оперативном так и при консервативном лечении. Для профилактики этого осложнения могут назначаться антикоагулянты (специальные препараты предотвращающие образование тромбов: Фраксипарин, Клексан, Варфарин, Прадакса, Ксарелто).
Вопросы, которые стоит обсудить с врачом
Какие у меня индивидуальные риски при хирургическом и консервативном лечении? Какой метод лечения в моем случае позволит рассчитывать на максимальный успех?
Как эта травма скажется на функции сустава в последующем?
Могут ли какие-нибудь мои индивидуальные факторы повлиять на исход лечения (сопутствующие заболевания, такие как сахарный диабет и др., вредные привычки, курение)?
Если все же разовьется посттравматический остеоартроз, как можно будет его лечить в моем случае?
Насколько полноценно смогу обслуживать сам себя после операции?
Когда я смогу наступать или приступать на ногу при консервативном и оперативном лечении в моем случае?
Когда я смогу вернуться на работу, если моя работа связана с … ?
Нужно ли будет принимать препараты для профилактики тромбоэмболических осложнений? Какие, как и как долго?
Когда нужно проводить контрольные осмотры?
Источник
Перелом «пилона» — термин, который используется при описании внутрисуставных переломов дистального метаэпифиза большеберцовой кости. Частота встречаемости этих повреждений составляет от 9% до 12% от всех переломов большеберцовой кости.
Данный вид перелома возникает при воздействии компрессирующих сил и связан с высокоэнергетической травмой. Комбинация сил, таких как компрессия, ротация и элементы чрезмерного тыльного сгибания приводят к тяжелому виду повреждения, сочетающемуся с обширным травматическим поражением мягких тканей. Классификация переломов по АО /ASIF переломы типа 44: А – внесуставные переломы дистального метаэпифиза большеберцовой кости, деление 44 -А1, А2, А3 основано на количестве отломков метафизарной области и степени их фрагментации. Переломы типа 44 -В – неполные внутрисуставные переломы, при которых происходит раскол суставной поверхности большеберцовой кости, но при этом часть ее остается связанной с диафизом коси. Деление на 44 — В1, В2, В3 основано на оценке импакции суставной поверхности и характере осколков. Переломы типа 44 — С — полные внутрисуставные переломы с полным прерыванием линиями перелома связи суставной поверхности и диафиза кости. Подразделение на 44 -С1, С2, С3 основано на оценке оскольчатого характера повреждения суставной поверхности и диафиза.
Характер и объем полученных повреждений определяет тактику лечения и вариант оперативного вмешательства.
С 2010 по 2015 г. г. в отделении травматологии и ортопедии ФГБУ КБ №1 УДП РФ по поводу переломов дистального метаэпифиза большеберцовой кости «пилона» наблюдалось 49 пациентов в возрасте от 24 до 65 лет, из них женщин — 15 (30, 6 1%), мужчин — 34 (69, 38%). Переломы типа В (по классификации AO/ASIF) встретились у 27 пациентов (55, 1%), переломы типа С — у 22 (44, 8%). Сроки после травмы составили от 1 суток до 2 недель. У 2 пациентов были переломы обеих нижних конечностей. У 11 пациентов была сочетанная травма (повреждение сегментов конечностей, травма органов грудной, брюшной полости). У 41 (83%) пациента перелом пилона сочетался с переломом малоберцовой кости. У 1-го пациента перелом пилона сочетался с переломом пяточной кости.
Внеочаговый остеосинтез аппаратом наружной фиксации, как основной и окончательный метод лечения был применен в 11 (22% ) случаях. Как метод первичной фиксации в 2-х случаях с последующим погружным остеосинтезом пластиной с угловой стабильностью из переднемедиального доступа. Данный вид фиксации перелома применяется при открытом характере перелома, при обширных повреждениях мягких тканей. Дает возможность ранней активизации больного с осевой нагрузкой на оперированную ногу. Операция открытая репозиция из переднемедиального доступ, остеосинтез пластиной с угловой стабильностью осуществлен у 22 (45%) пациентов. Данный вид фиксации применен при переломах А1-С1.
Осевая нагрузка при таком оперативном лечение возможна примерно после 6-8 недель. В 5-и случаях (22%) у пациентов наблюдался поверхностный некроз мягких тканей в проекции операционного доступа.
Накостный остеосинтез из заднелатерального доступа использовался в 8 (10%) случаях. Применялся при переломах А1-В1. В 1-м случае наблюдался незначительный поверхностный краевой некроз мягких тканей в проекции доступа. Данный вид остеосинтеза позволяет выполнить репозицию и фиксацию перелома с хорошей визуализацией, при минимальном травматизме мягких тканей.
Таким образом, правильно проведенная предоперационная подготовка, оптимально подобранный метод фиксации перелома, стабильный и функциональный остеосинтез, ранняя функциональная реабилитация больных предопределяет успешное восстановление статико-динамических функция сегмента, а так же является профилактикой ранних и поздних осложнений.
Статья добавлена 18 февраля 2016 г.
Источник
Выделяют
2 вида переломов МКП: разгибательный и
сгибательный.
Разгибательный
перелом (Коллеса)
возникает при падении с упором на
разогнутую кисть, в 70—80% случаев
сочетается с отрывом шиловидного
отростка
локтевой кости.
=Признаки:
штыкообразная деформация с выпиранием
дистального конца лучевой кости
кпереди, отек, локальная болезненность
при пальпации и нагрузке по оси; активные
движения в лучезапястном суставе
невозможны, почти полностью выключается
функция пальцев; характерным признаком
перелома лучевой кости в типичном
месте является изменение направления
линии, соединяющей оба шиловидных
отростка.
=Диагноз
подтверждается
рентгенологически.
=Лечение.
Предплечье и кисть фиксируют по ладонной
поверхности транспортной шиной. Больного
направляют в травматологический пункт.
При
переломах без
смещения отломков
кисть
и предплечье иммобилизуют гипсовой
лонгетой на 4—5 нед. Реабилитация — 1—2
нед. Трудоспособность восстанавливается
через 1— 11/г
мес.
При
переломах со
смещением отломковпод
местным обезболиванием производят
репозицию. Больной лежит на столе,
пострадавшая рука, отведенная и согнутая
в локтевом суставе, находится на
приставном столике. Помощники осуществляют
вытяжение по оси предплечья (за I и II—III
пальцы, противовытяжение — за плечо).
При постепенно нарастающем вытяжении
кисть перегибают через край стола и
отводят ее в локтевую сторону. Травматолог
пальпаторно проверяет стояние отломков
и направление линии между шиловидными
отростками. Не ослабляя вытяжения,
накладывают гипсовую лонгету по тыльной
поверхности от головок пястных костей
до локтевого сустава с обязательным
захватом предплечья на 3/4окружности.
После контрольной рентгенографии
снимают мягкий бинт и дополнительно
накладывают гипсовую шину, фиксирующую
локтевой сустав. Последний освобождают
через 3 нед. Общий срок иммобилизации —
6—8 нед. Контрольную рентгенографию для
исключения рецидива смещения производят
через 7—10 дней после репозиции.
Реабилитация
— 2—4 нед. Сроки нетрудоспособности —
1—2
мес.
В
первые дни нужно следить за состоянием
пальцев. Излишнее сдавление гипсовой
повязкой может вызвать увеличение отека
и невропатию периферических нервов.
При явлениях нарушения кровообращения
мягкий бинт разрезают и края лонгеты
слегка отгибают. Активные движения
пальцами больному разрешают со 2-го дня.
Сгибательный
перелом (Смита) является
результатом падения с упором на согнутую
кисть. Смещение дистального отломка
вместе с кистью происходит в ладонную
и лучевую стороны, реже — в ладонную и
локтевую.
Несмотря
на разный механизм получения данных
видов переломов, симптомы и признаки
травм одинаковы.
При
репозиции кисти придают положение
легкого разгибания и локтевого отведения.
Срок
иммобилизации — 6—8 нед. Реабилитация
— 2—4 нед.
Трудоспособность
восстанавливается через 1—2
мес.
Движения пальцами разрешают со 2-го дня
после перелома. После исчезновения
отека и болевых ощущений больные должны
начинать активные движения
в локтевом суставе, включая пронацию и
супинацию (под контролем методиста
ЛФК).
При
оскольчатых
внутрисуставных переломах метаэпифиза
лучевой кости для репозиции и удержания
отломков целесообразно применить
чрескостный остеосинтез аппаратом
наружной фиксации или внутренний
остеосинтез.
Соседние файлы в папке Ответы к экзамену
- #
- #
- #
- #
- #
Источник
