Перелом диафиза лучевой кости предплечья

Перелом диафиза лучевой кости. Диагностика и лечение
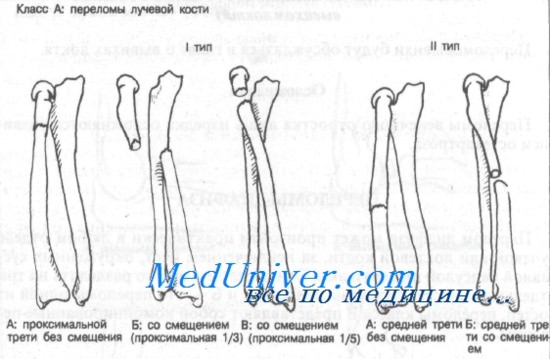
Перелом диафиза может произойти практически в любом отделе лучевой или локтевой кости, за исключением мест, окруженных суставной капсулой или связками. Эти переломы можно разделить на три отдельных класса: переломы классов А и Б — это переломы одной из костей, переломы класса В представляют собой комбинированные переломы.
Переломы лучевой кости в зависимости от прикрепления мышц и смещения фрагментов могут быть разделены на три группы. Первая группа включает переломы проксимальной трети диафиза лучевой кости дистальнее места прикрепления супинатора и двуглавой мышцы плеча. Обе эти мышцы обеспечивают супинацию или приводят к смещению проксимального отдела лучевой кости. Ко второй группе относятся переломы средней трети диафиза, где прикрепляющийся пронатор обеспечивает пронацию.
В третью группу входят переломы дистального отдела диафиза лучевой кости. В этом месте прикреплен квадратный пронатор, оказывающий пронирующее действие на костные фрагменты.
Переломы диафиза лучевой кости чаще происходят на границе средней и дистальной трети. Именно в этом месте кость окружена наиболее тонким мышечным слоем и, следовательно, более подвержена прямой травме.
Наиболее часто встречающийся механизм — это прямой удар по диафизу лучевой кости.
Над местом повреждения определяется усиливающаяся при прямой пальпации или продольной компрессии болезненность. В области дистального лучелоктевого сустава она может быть следствием подвывиха или вывиха.
Как правило, достаточно типичных переднезадней и боковой проекций. Переломы диафиза лучевой кости нередко сочетаются с серьезными, но часто скрытыми повреждениями локтевого и лучезапястного суставов.
Аксиома: переломы дистального отдела лучевой кости часто сочетаются с вывихами в дистальном лучелоктевом суставе.
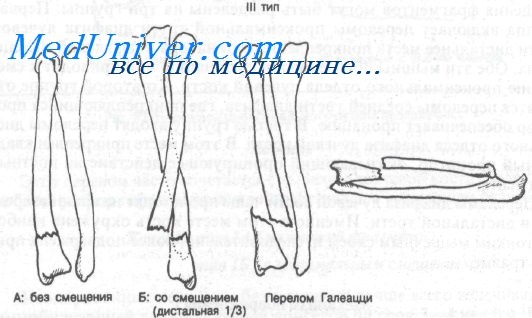
Перелом дистального отдела диафиза в сочетании с вывихом головки локтевой кости обычно называют переломом Галеации.
Лечение переломов диафиза лучевой кости
Класс А: тип IA (проксимальные без смещения). Эти переломы редко и требуют неотложного направления к ортопеду. Оказываемая неотложная помощь должна включать наложение большой гипсовой повязки или передней и задней лонгет (см. Приложение). Локтевой сустав фиксируют в положении сгибания под углом 90°, предплечье — в положении супинации. Необходима рентгенография для выявления смещения.
Класс А: тип IБ (смещение проксимальной трети). Показано неотложное направление к ортопеду, поскольку методом выбора является открытая репозиция и внутренняя фиксация. Неотложная помощь должна включать иммобилизацию длинной задней лонгетой с предплечьем в положении супинации и локтевым суставом в положении сгибания под углом 90°.
Класс А: тип IB (смещение проксимальной пятой части фрагмента лучевой кости). Показана консультация ортопеда, поскольку метод лечения этих переломов остается спорным. Из-за малого размера проксимального фрагмента внутренняя фиксация трудна. Большинство больных лечат путем закрытой репозиции с наложением длинной гипсовой повязки или переднезадней лонгеты. Локтевому суставу придают положение сгибания под углом 90°, а предплечье — в положении супинации.
Класс А: тип IIА (переломы средней трети без смещения). После иммобилизации длинной гипсовой повязкой или переднезадней лонгетой показано направление к специалисту. Локтевой сустав должен быть в положении сгибания под углом 90°, а предплечье — в положении умеренной супинации. Необходима последующая контрольная рентгенография.
Класс А: тип IIБ (переломы средней трети со смещением). Больного следует немедленно направить к специалисту, поскольку методом выбора является открытая репозиция и внутренняя фиксация.
Но сначала иммобилизуйте конечность в положении сгибания локтевого сустава 90° и с умеренной супинацией предплечья.
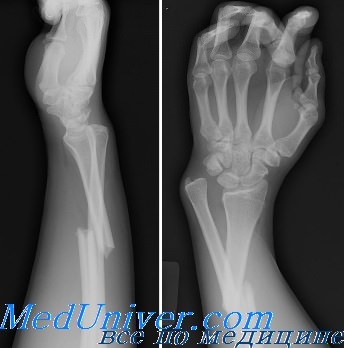
Класс А: тип IIIА (без смещения). Этот перелом может сочетаться с подвывихом в дистальном луче-локтевом суставе. После иммобилизации длинной гипсовой повязкой или переднезадней лонгетой (см. Приложение) показано направление к ортопеду. Локоть фиксируют под углом 90°, предплечье — в положении пронации.
Класс А: тип IIIБ (со смещением дистальной трети и перелом Галеацци). Переломы этого типа встречаются часто и требуют срочного направления к ортопеду, поскольку методом выбора является открытая репозиция с внутренней фиксацией. Линия перелома, как правило, поперечная или косая, без раздробления, с угловым смещением дистального фрагмента лучевой кости в дорсальном направлении.
Аксиома: перелом Галеацци обычно сочетается с подвывихом в дистальном луче-локтевом суставе (в остром или позднем периоде).
Осложнения переломов диафиза лучевой кости
Переломы диафиза лучевой кости часто сопровождаются осложнениями. Для профилактики последних следует учитывать ряд факторов.
1. Перелом без смещения может позже стать смещенным из-за мышечной тяги и расхождения фрагментов, несмотря на иммобилизацию. Необходима повторная рентгенография для контроля правильности стояния отломков.
2. В результате неадекватной репозиции или иммобилизации может наблюдаться неправильное сращение или несращение.
3. При лечении этих переломов необходимо своевременное выявление и лечение ротационных деформаций.
4. Переломам диафиза лучевой кости часто сопутствует подвывих или вывих в дистальном лучелоктевом суставе.
5. При переломах диафиза лучевой кости сосудисто-нервные повреждения редки.
— Также рекомендуем «Переломы диафиза локтевой кости. Диагностика и лечение»
Оглавление темы «Переломы костей предплечья, плеча»:
- Перелом диафиза лучевой кости. Диагностика и лечение
- Переломы диафиза локтевой кости. Диагностика и лечение
- Перелом локтевой кости III типа — переломы Монтеджи. Диагностика и лечение
- Сочетанные переломы лучевой и локтевой костей. Диагностика и лечение
- Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение
- Переломы дистального отдела лучевой кости у детей: эпифизеолиз и перелом Смита. Диагностика и лечение
- Краевые переломы лучевой кости I типа — переломы Бартона. Диагностика и лечение
- Переломы дистального отдела плечевой кости. Классификация, диагностика и лечение
- Надмыщелковые разгибательные переломы плечевой кости. Диагностика и лечение
- Надмыщелковые сгибательные переломы плечевой кости. Диагностика и лечение
Источник
Причины: прямой удар, резкая угловая деформация.
Признаки. Выявляются деформация, отечность, нарушение движений, болезненность при пальпации области перелома, болезненность при нагрузке по оси предплечья, патологическая подвижность и крепитация на уровне перелома. Необходимо обязательно проверять подвижность и чувствительность пальцев!
При переломе одной из костей предплечья деформация и отечность выражены не так сильно, а локальная болезненность определяется только в области поврежденной кости. Наличие вывиха головки лучевой кости при переломе локтевой препятствует сгибанию в локтевом суставе. Для уточнения диагноза очень важно производить рентгенографию костей предплечья на всем протяжении (после обезболивания).
Лечение. Первая помощь — иммобилизация транспортной шиной по задней поверхности от головок пястных костей до верхней трети плеча, конечность — в положении сгибания в локтевом суставе до 90° (рис. 1, а).

Рис. 1. Транспортная иммобилизация предплечья (а) и лечебная иммобилизация предплечья при переломах в проксимальном (б) и дистальном (в) отделах
При переломах без смещения отломков накладывают двухлонгетную гипсовую повязку от пястно-фаланговых суставов до верхней трети плеча на 8— 10 нед.
Реабилитация — 2-4 нед.
Трудоспособность восстанавливается через 21/2—3 мес.
При переломах со смещением отломков производят репозицию при положении больного лежа. После обезболивания мест переломов руку укладывают на приставной столик, отводят плечо и сгибают конечность в локтевом суставе до 90°. Два помощника постепенно (!) осуществляют вытяжение по оси предплечья (вытяжение за пальцы и кисть, противовытяжение — за перекинутое через дистальный отдел плеча полотенце или широкую ленту из марли). Травматолог устраняет боковое смещение отломков путем сдавливания межкостного промежутка с передней и задней поверхностей предплечья. После репозиции накладывают заднюю гипсовую лонгету от пястно-фаланговых суставов до верхней трети плеча и дополнительную гипсовую шину на ладонную поверхность предплечья и плеча. Тщательно моделируют область межкостного промежутка (допустимо вставлять продольные валики). Лонгеты фиксируют бинтом (рис. 2) и производят контрольную рентгенограмму (через 2 нед. рентгенологический контроль повторить!).

Рис. 2. Лечебная иммобилизация по Л. Бёлеру при диафизарных переломах костей предплечья
Если перелом локализуется в верхней трети предплечья, то репозицию и иммобилизацию производят в положении супинации предплечья. При переломах в средней и нижней третях предплечье удерживают в среднем положении между пронацией и супинацией (рис. 3). Для репозиции переломов костей предплечья с успехом используют аппараты Соколовского, Демьянова и др. (рис. 4) с наложением гипсовых повязок. Срок иммобилизации — 12-16 нед. Важно через 7—10 дней после репозиции отломков проверить рентгенологически их стояние и исключить вторичное смещение.

Рис. 3. Смещение отломков при переломах лучевой кости: а — в проксимальном отделе; б — в дистальном отделе

Рис. 4. Аппараты для репозиции отломков костей предплечья: а — Соколовского; б — Демьянова
Реабилитация — 4—6 нед. Трудоспособность восстанавливается через 4— 5 мес.
Оперативное лечение показано при неудачной репозиции, вторичном смещении отломков. Для остеосинтеза используют металлические стержни, компрессирующие пластины с шурупами (рис. 5).

Рис. 5. Внутренний остеосинтез обеих костей предплечья: а — состояние отломков до фиксации; б — накостный остеосинтез; в — внутрикостный остеосинтез
Иммобилизация гипсовой повязкой на 10—12 нед.
Реабилитация — 4—6 нед.
Трудоспособность восстанавливается через 3—4 мес.
Применение аппаратов наружной фиксации (рис. 6) сокращает сроки реабилитации и нетрудоспособности на 1—11/2 мес.

Рис. 6. Остеосинтез костей предплечья по Г. А. Илизарову
При повреждениях Монтеджи производят остеосинтез отломков локтевой кости и вправление вывиха головки лучевой кости (рис. 7).

Рис. 7. Перелом Монтеджи. Репозиция и иммобилизация гипсовой повязкой (стрелками указаны направления тяги)
Иммобилизацию (10—12 нед.) производят в положении сгибания и супинации предплечья.
Реабилитация — 6—8 нед.
Сроки нетрудоспособности — 3—4 мес.
При переломах Галеацци для удержания отломков лучевой кости производят фиксацию компрессирующей пластиной, а в дистальной части вправленную головку локтевой кости фиксируют спицей (рис. 8).

Рис. 8. Перелом Галеацци
Иммобилизация — 3—4 нед.
Реабилитация — до 6 нед.
Сроки нетрудоспособности — до 3 мес.
Осложнения: ротационная контрактура, невриты, ложные суставы.
Травматология и ортопедия. Н. В. Корнилов
Опубликовал Константин Моканов
Источник
Перелом костей предплечья – одно из самых распространенных повреждений скелета. По данным различных зарубежных и отечественных авторов, частота переломов костей предплечья колеблется в пределах 11,3-30,5% от общего числа переломов. Переломы костей предплечья характеризуются отечностью, синюшностью и нарушением формы конечности в месте перелома; крепитацией и резкой болью при попытке движений. Внутрисуставные переломы могут сопровождаться гемартрозом. Основной метод диагностики — рентгенологический, при подозрении на гемартроз показана пункция сустава. Лечение переломов костей предплечья включает открытое или закрытое сопоставление отломков, их фиксацию и наложение гипсовой повязки, реабилитационные мероприятия (лечебную гимнастику в сочетании с массажем).
Общие сведения
Перелом костей предплечья – одно из самых распространенных повреждений скелета. По данным различных зарубежных и отечественных авторов, частота переломов костей предплечья колеблется в пределах 11,3-30,5% от общего числа переломов.
Анатомия
Скелет предплечья образован локтевой (ulna) и лучевой (radius) костями. Лучевая кость располагается со стороны I пальца, локтевая – со стороны мизинца. Расширенная в верхней части локтевая кость сверху соединяется с плечевой костью, образуя локтевой сустав. Тонкая сверху и массивная снизу лучевая кость сочленяется с костями запястья, участвуя в образовании лучезапястного сустава. В верхней и нижней части кости предплечья соединяются посредством сочленений, в средней части – посредством межкостной мембраны.
На верхнем широком конце локтевой кости имеется углубление (полулунная выемка) для сочленения с плечевой костью. Позади выемки расположен локтевой отросток, впереди – венечный отросток локтевой кости. Сбоку от венечного отростка находится небольшая выемка для сочленения с головкой лучевой кости. Нижний узкий конец локтевой кости сочленяется с лучевой костью и в образовании лучезапястного сустава не участвует.
Классификация
В травматологии выделяют следующие переломы костей предплечья (все виды переломов костей предплечья перечисляются от периферии к центру):
- переломы лучевой кости в типичном месте;
- переломы диафиза (средней части) обеих костей предплечья;
- переломы локтевой кости в ее средней части (переломы диафиза);
- переломы лучевой кости в ее средней части (переломы диафиза);
- переломы шейки или головки лучевой кости;
- переломы Монтеджа (переломы локтевой кости в верхней трети, сочетающиеся с вывихом головки луча);
- переломы Галеацци (переломы нижней трети лучевой кости, сочетающиеся с вывихом нижнего конца локтевой кости и разрывом периферического сочленения костей предплечья).
- переломы локтевого отростка;
- переломы венечного отростка.
Частота различных переломов костей предплечья у людей разных возрастов неодинакова. В верхних отделах переломы костей предплечья у детей наблюдаются реже, чем у взрослых пациентов.
Перелом локтевого отростка
Следствие падения на локоть, удара в область локтя или резкого сокращения трицепса (мышцы, разгибающей предплечье). Область локтевого сустава синюшна, отечна, деформирована. Выпрямленная рука больного свисает. При попытке движений возникает резкая боль. При смещении осколков пациент не может самостоятельно разогнуть предплечье.
При переломе локтевого отростка без смещения на согнутый под углом 90 градусов локтевой сустав накладывают гипс. Срок иммобилизации – 3-4 недели. При переломе локтевого отростка со смещением костных фрагментов более, чем на 5 мм проводится остеосинтез.
Перелом венечного отростка
Повреждение является следствием падения на согнутый локоть. При обследовании выявляется гематома и отек в области локтевой ямки. Сгибание предплечья ограничено. При прощупывании определяется боль в области локтевой ямки. При переломах без смещения на согнутый под углом 90 градусов локтевой сустав накладывают лонгету на 3-4 недели. При вклинении фрагмента отростка в локтевой сустав проводят операцию по его удалению.
Перелом шейки и головки лучевой кости
Причиной становится падение на прямую руку. Выявляется отек и боль чуть ниже локтевого сустава. Сгибание предплечья ограничено. Возникают резкие боли при вращении предплечья кнаружи. При переломах без смещения на область согнутого локтевого сустава накладывают лонгету на 3 недели. При смещении показан остеосинтез, при раздроблении – удаление головки луча.
Диафизарный перелом локтевой кости
Механизм повреждения – прямой удар по предплечью. При обследовании пациента с переломом локтевой кости выявляется отек, деформация, резкие боли при прощупывании, осевой нагрузке и сдавлении предплечья с боков. Движения ограничены. При переломе локтевой кости без смещения травматолог фиксирует согнутое предплечье на 4-6 недели. Лонгетой обязательно захватывается два соседних сустава – лучезапястный и локтевой. При переломе локтевой кости со смещением предварительно выполняют репозицию.
Диафизарный перелом лучевой кости
Развивается при прямом ударе по предплечью. При осмотре больного с переломом лучевой кости выявляют деформацию, отек, подвижность отломков, резкие боли при прощупывании места повреждения и осевой нагрузке. Активное вращение предплечья невозможно. При переломах лучевой кости без смещения накладывают гипсовую лонгету, захватывающую два соседних сустава (лучезапястный и локтевой) на согнутое предплечье. Иммобилизация на срок 4-5 недель. При переломах лучевой кости со смещением предварительно выполняют репозицию. Срок иммобилизации в этом случае составляет 5-6 недель.

Рентгенография предплечья. Диафизарный перелом лучевой кости с угловым смещением отломков.
Диафизарный перелом обеих костей предплечья
Распространенное повреждение. Возникает при непрямой (падение на руку) или прямой (удар по предплечью) травме. Практически всегда сопровождается смещением отломков. Из-за сокращения расположенной между костями мембраны фрагменты лучевой и локтевой костей обычно сближаются между собой. Предплечье деформировано, укорочено. Больной придерживает конечность здоровой рукой. Выявляется подвижность отломков, резкая боль при прощупывании места повреждения, осевой нагрузке и боковом сжатии предплечья вдали от места перелома костей предплечья.
При переломах костей предплечья без смещения на согнутую руку накладывают лонгету, захватывающую два соседних сустава, сроком до 8 недель. При переломах костей предплечья со смещением предварительно выполняется репозиция. При невозможности сопоставить и/или удержать отломки проводится остеосинтез с использованием накостных, внутрикостных или наружных металлоконструкций. Остеосинтез абсолютно показан в случае углового или вторичного смещения, интерпозиции мягких тканей, а также смещения фрагментов на половину и более диаметра костей. После операции при переломах костей предплечья гипс накладывают на 10-12 недель.
Перелом Монтеджа
Комбинированное повреждение, включающее в себя перелом локтевой кости, сочетающийся с вывихом головки лучевой кости, а нередко – и с повреждением ветви локтевого нерва. Возникает при падении на руку или отражении удара поднятым и согнутым предплечьем. В зависимости от смещения осколков выделяют сгибательный (фрагменты локтевой кости смещаются кзади, головка лучевой кости – кпереди; в результате образуется открытый кпереди угол) и разгибательный (фрагменты локтевой кости смещаются кпереди, головка лучевой кости – кнаружи и кзади; в результате образуется открытый кзади угол) переломы Монтеджа.
Выявляется укорочение поврежденного предплечья, выпячивание со стороны лучевой кости и западение – со стороны локтевой, пружинящее сопротивление при попытке пассивного сгибания. Для подтверждения перелома Монтеджа выполняется рентгенография с захватом области повреждения и локтевого сустава. При сгибательных переломах Монтеджа травматолог выполняет репозицию и вправление вывиха. Затем конечность фиксируют в разогнутом положении с развернутой кверху ладонью на 6-8 недель. При разгибательных переломах Монтеджа после репозиции и вправления вывиха руку фиксируют на 4-5 недель в положении ладонью кверху, а затем переводят ладонь в среднее положение и накладывают лонгету еще на 4-6 недель. Операция проводится при невозможности одномоментной репозиции, при интерпозиции мягких тканей и разрыве кольцевидной связки.
Перелом Галеацци
Комбинированное повреждение, включающее в себя перелом луча в нижней трети, сочетающийся с вывихом головки локтевой кости. Возникает при ударе по предплечью или падении на прямую руку. При этом фрагменты луча смещаются кпереди, а головка локтевой кости – в сторону ладони или тыла.
При обследовании выявляется выбухание на предплечье со стороны ладони и западение – со стороны тыла. Ось лучевой кости искривлена. Головку локтевой кости можно прощупать в области лучезапястного сустава с его локтевой стороны. При надавливании головка вправляется, однако при прекращении давления она снова вывихивается. Для подтверждения перелома Галеацци выполняют рентгенографию с сустава и области повреждения. Выполняется репозиция, накладывается гипсовая повязка сроком на 8-10 недель. Если отломки невозможно сопоставить и/или удержать, показана операция.
Перелом лучевой кости в типичном месте
Широко распространенное повреждение. Чаще страдают пожилые женщины. Причиной травмы становится падение на прямую руку с упором на ладонь, реже – на тыльную сторону кисти. Целостность кости нарушается на 2-3 см выше лучезапястного сустава.
Встречаются сгибательные и разгибательные переломы лучевой кости в типичном месте. Чаще возникают разгибательные переломы лучевой кости в типичном месте, характеризующиеся смещением дистального (расположенного дальше от туловища) фрагмента в лучевую сторону и к тылу и некоторым его разворотом кнаружи. Проксимальный (расположенный ближе к туловищу) фрагмент смещается в локтевую и ладонную сторону. При сгибательном переломе лучевой кости в типичном месте периферический фрагмент смещается в сторону ладони и немного разворачивается кнутри, а центральный – смещается к тылу и немного разворачивается кнаружи.
Предплечье над лучезапястным суставом отечно, синюшно, деформировано, резко болезненно при прощупывании и осевой нагрузке. При сопутствующем повреждении ветвей срединного и лучевого нерва выявляются нарушения чувствительности, ограничение движений четвертого пальца. При переломах лучевой кости без смещения на руку накладывают лонгету сроком на 3-4 недели. При переломах со смещением предварительно выполняется репозиция (обычно – ручная, реже – аппаратная), после чего накладывается гипс сроком на 4-5 недель. При повреждениях нервов пациентам назначают тиреокальцитонин, анаболические гормоны, неостигмин и витамины группы В.
Источник
