Перелом чашечки ступни

Мы продолжаем рассматривать переломы нижних конечностей. И на повестке дня у нас сегодня надколенник и травмы, связанные с ним.
Перелом надколенника

Главная функция надколенника, или как его еще называют в народе коленной чашечки, состоит в увеличение силы четырехглавой мышцы бедра и защите коленного сустава.
Перелом надколенника является одной из редких травм ноги и составляет 1,5% от общего числа типичных переломов. Произойти он может в силу различных причин: автомобильная авария, уличная травма, удар коленом о твердый или острый предмет.
Симптомы перелома надколенника
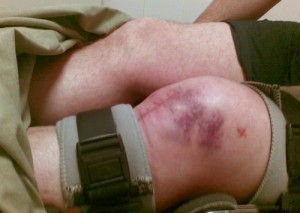
Признаки перелома коленной чашечки
Самым первым, но не самым информативным симптомом перелома коленной чашечки является болевой сидром, интенсивность которого может быть различной в зависимости от вида перелома и силы травмирующего фактора. Болевые ощущения будут увеличиваться при попытке сделать опору на ногу или поднять конечность в вытянутом положении.
Вторым симптомом, сигнализирующим о переломе, принято считать появление отека в области надколенника. Так как переломы надколенника являются внутрисуставными, то эта травма имеет очень тесный контакт с коленным суставом. Ввиду перелома открывается внутреннее кровотечение, и кровь начинает скапливаться в самой полости сустава, что и порождает отек конечности. У пациента данные процессы вызывают чувство распирания и резкое ограничение движений.
Третьим симптомом является деформация всего коленного сустава или только надколенника. Врач при подобных переломах может увидеть или прощупать нарушения целостности кости в надколенной области.
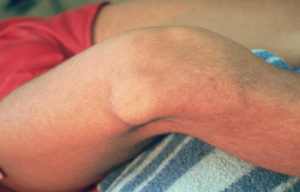
Смещение надколенника при травме
По прошествии некоторого времени на месте повреждения образуется синяк ввиду пропитывания тканей кровью. Спустя несколько дней синяк может спуститься до стопы. В случае сильного повреждения кровеносных сосудов происходит стремительное нарастание синяка, сопровождающееся нарушением чувствительности и усилением отека.
Наличие смещения можно заподозрить по масштабным размерам синяка и неестественным положением костей в коленном суставе. Иногда смещение чашечки отчётливо видно визуально(см. рисунок выше).
Для точной постановки диагноза необходим рентген.
Разновидности и характер травм
Различают следующие типы переломов:
- Перелом надколенника без смещения. Характеризуется тем, что части сломанной кости, не смещаясь, прилегают друг к другу. Как правило, при переломе такого рода, кость на протяжении всего периода лечения остается на месте.
- Перелом со смещением. Характеризуется тем, что происходит смещение частей сломанного надколенника относительно друг друга. В большинстве случаев для соединения фрагментов надколенника требуется хирургическая операция.
- Многооскольчатый перелом характеризуется тем, что коленная чашечка разламывается более чем на три части. Этот перелом является самым опасным и требует длительного лечения.
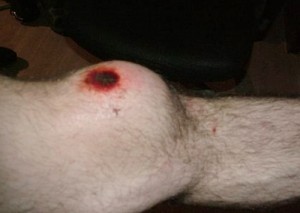
Открытый перелом надколенника
Также переломы данного участка подразделяются на открытые и закрытые. При закрытом переломе надколенника кожа над местом перелома не повреждается, а остается целой. При открытом переломе наблюдается сильный разрыв кожи, из-за которого поврежденная кость становится видна. Кроме того, открытый перелом вызывает серьезные повреждения прилегающих связок, сухожилий и мышц.
Виды лечения

Лечение переломов коленной чашечки
Конкретный метод лечения перелома коленной чашечки зависит от двух параметров: характер перелома и смещение отломков. По характеру переломы могут быть стабильными и нестабильными.
При стабильных переломах не наблюдается тенденции к смещению. Нестабильными же являются переломы, которые уже сместились или могут сместиться в скором времени.
Консервативное лечение
Консервативному лечению подаются стабильные переломы. Для лечения, прежде всего, обезболивают место перелома введением растворов местных анестетиков. При наличии в суставе крови, ее необходимо удалить путем проведения пункции коленного сустава.
При отсутствии смещения поврежденную конечность обездвиживают в выпрямленном положении гипсом, который накладывают от верхней части бедра и до самой области лодыжек. Как правило, фиксация длится 4-6 недель. На протяжении этого времени необходимо выполнять контрольные рентгенограммы. После снятия гипса необходимо постепенно восстанавливать силу мышц и амплитуду движений.
Консервативное лечение требует длительного обездвиживания сустава, разработать который впоследствии будет очень трудно. Кроме того, при нехирургическом методе лечения велик риск неправильного срастания надколенника, что в свою очередь может отрицательно сказаться на выполнение коленным суставом своих функций и привести к гонартрозу или остеоартрозу коленного сустава.
Оперативное лечение
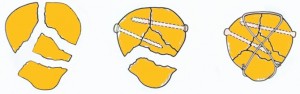
Как скрепляют множественный перелом
Как приятно считать в травматологии, смещение отломков надколенника более чем на 2 мм требует проведения оперативного вмешательства, в ходе которого сопоставляются отломки, восстанавливается суставная поверхность и фиксируется надколенник. Устранить такое смещение без операции очень трудно, практически невозможно.
На видео показана операция и установка имплантанта:
При оперативном лечении надколенник обнажается, сопоставляются и фиксируются его отломки при помощи спиц, болта-стяжки или проволоки. Если переломы надколенника оскольчатые, то лавсановым шнуром проводится сшивание осколков кости. При этом мелкие отломки удаляют.
В завершении операции накладывается гипсовая повязка сроком до полутора месяцев. После ее снятия, пациенту назначаются лечебная физкультура и физиотерапевтическое лечение
Реабилитационные процедуры и лечебная физкультура
После снятия гипса, пациенту важно пройти комплекс восстановительных мер, включающих в себя комплекс специальных упражнений, ЛФК, а также применение массажа. Важно, что все реабилитационные мероприятия, их интенсивность и периодичность назначает лечащий врач.
Особое значение имеет регулярное выполнение упражнений, так как они отлично разрабатывают травмированный сустав.
Примерный комплекс упражнений может быть представлен следующим образом:
- Завести здоровую ногу под больную и осуществлять при этом активные круговые движения в коленном суставе.
- Стоя у стены, расположить за спиной большой мяч и выполнять приседания.
- Ходьба на беговой дорожке в обратном направлении, при скорости не более двух км в час.
- Упражнения на велотренажере с педалями, длина которых не превышает 10 см. Важно при этом так расположить сидение, чтобы больная нога полностью выпрямлялась.
- Спустя время можно попытаться начать выполнять прыжки на поврежденной ноге. При этом важно, чтобы это не сопровождалось сильной болью, в противном случае с выполнением этого упражнения, как и всех остальных, стоит повременить.
Полный цикл реабилитационных упражнений при переломах надколенника вы сможете посмотреть на этом видео:
Своевременное лечение и комплекс реабилитационных мероприятий, непременно, восстановят все функции вашего колена в полном объеме.
Всего доброго, не болейте.
Источник
Перелом стопы
Переломы стопы встречаются довольно часто. Перелом костей стопы, как правило, происходит при подворачивании стопы наружу, внутрь, кзади и кпереди, а также в случае падения с высоты с упором на ноги и при падении на стопу тяжелых предметов.
При переломе стопы возникает отек, болезненность при нагрузке и пальпации. Диагностика таких видов переломов основывается на применении рентгенографии.
Лечение перелома стопы заключается в обезболивании места перелома и наложении гипса. При необходимости выполняется репозиция отломков.
Причины и виды перелома стопы
Перелом стопы происходит при большом давлении, ударе, чрезмерном скручивании или сгибании стопы. Пальцы могут быть также повреждены при ударах о твердые предметы.
Также перелом стопы может возникнуть при необычной и длительной нагрузке на кость, которая повторяется многократно. Это так называемые стрессовые переломы костей. Они случаются у спортсменов при высоких беговых нагрузках или у недостаточно подготовленных военных при долгих пеших переходах в полном снаряжении.
Чаще всего перелом стопы наблюдается в детском возрасте, поскольку у взрослых в силу более интенсивной минерализации, кости становятся крепче. У детей прочность кости меньше, чем прочность сухожилий и связок – это ведет к тому, что высокая нагрузка, передаваемая на кость от связочного аппарата, вызывает ее разрыв.
Скелет стопы человека состоит из трех отделов: заднего, среднего и переднего. Задний составляют две кости – таранная и пяточная; средний – кубовидная, ладьевидная и три клиновидные; передний – 14 костей, образующих фаланги пальцев, и 5 плюсневых костей стопы.
Переломам чаще всего подвергаются пяточная и плюсневая кости, реже – таранная, ладьевидная, кубовидная и клиновидная кости.
Перелом плюсневой кости возникает обычно при непосредственном воздействии травмирующей силы (падение тяжести на стопу, ее сдавление или переезде колесом). Выделяют переломы шейки, тела и головки плюсневых костей. При одиночных переломах плюсневых костей довольно редко наблюдаются смещения фрагментов, так как неповрежденные кости плюсны являются естественной шиной, которая удерживает отломки от смещения.
Чаще всего подвергается перелому 5 плюсневая кость стопы (перелом Джонса), что связано с ее расположением вдоль наружного края стопы. Обычно это происходит при подворачивании стопы.
Причиной перелома пяточной кости может быть падение с высоты непосредственно на пятку. При этом таранная кость вклинивается в пяточную и раскалывает ее.
Переломы таранной кости представляют собой тяжелые повреждения костей стопы и зачастую сопровождают другие повреждения (например, перелом лодыжки, вывих стопы). Перелом таранной кости происходят при непрямых травмах (прыжке, подворачивании стопы, падении с высоты). В более редких случаях причиной является удар тяжелым предметом или сдавление стопы.
Перелом ладьевидной кости происходит чаще при прямых травмах (например, при падении на тыльную часть стопы тяжелого предмета). Реже перелом возникает в результате сдавления клиновидной и таранной кости.
Переломы клиновидных и кубовидной костей возникают в случае травм, связанных с падением тяжелых предметов на тыльную часть стопы.
Также могут возникать и переломы фаланг пальцев. Их причиной является чаще всего падение на пальцы тяжелых предметов или сильный удар по ним.
Симптомы перелома стопы
Клиническая картина перелома стопы определяется локализацией поврежденной кости.
При переломе таранной кости пациент чувствует резкую боль в поврежденной области. Голеностопный сустав и стопа отекают. На коже в области внутренней лодыжки, заметны кровоизлияния. Движения в голеностопе невозможны из-за резкой боли, которая так же возникает при прощупывании на уровне суставной щели.
При переломе ладьевидной кости вследствие острой боли ограничена опора на ногу. На тыльной стороне стопы обнаруживаются кровоизлияния и припухлость. Поворот стопы кнаружи и кнутри, прощупывание ладьевидной кости, отведение и приведение стопы у пациента – все эти движения вызывают болевые ощущения.
При переломе кубовидной и клиновидных костей стопы при надавливании, прощупывании и поворотах стопы возникают болезненные ощущения, ткани в месте повреждения отечные.
При одиночных переломах плюсневых костей стопы наблюдается локальный отек на подошве и тыльной стороне стопы, болезненность при прощупывании и опоре. В случае множественных переломов плюсневых костей стопы отек возникает по всей стопе, заметны кровоизлияния, больной ощущает боль при пальпации. Вследствие этого опора на стопу невозможна или затруднена. Может наблюдаться деформация стопы.
Переломы фаланг пальцев проявляется синюшностью, отечностью травмированных пальцев, резкой болью при движениях, осевой нагрузке и ощупывании. Под ногтем, как правило, образуется гематома.
При переломе пяточной кости больной чувствует боль в области пятки, ее основание расширяется, возникает отек, захватывающий область ахиллова сухожилия. Боли при данном виде перелома стопы выраженные, усиливающиеся при прощупывании, поэтому пациент не может наступить на пятку при сохранности движений в голеностопном суставе.
Лечение перелома стопы
В случае перелома пяточной кости стопы сначала выполняется обезболивание места перелома. При отсутствии смещения кости, на ногу накладывается гипсовая повязка от колена до пальцев с формированием продольного свода стопы. Гипс оставляют на ноге на период до трех месяцев. Если перелом со смещением, то выполняется одномоментная репозиция с наложением гипсовой повязки. Довольно часто при таких переломах стопы применяют внутренний остеосинтез. Раздробленные переломы пяточной кости с многочисленными осколками лечат с помощью аппарата Илизарова.
При переломе таранной кости на ногу накладывают гипсовую повязку от верхней трети голени до кончиков пальцев («гипсовый сапожок»). Период иммобилизации составляет 4-8 недель. При раздробленном переломе время ношения гипса увеличивается до 12 недель. Если перелом со смещением, то выполняют сопоставление отломков закрытым способом.
При переломах плюсневых костей накладывают гипс до колена на 2-3 недели (при отсутствии смещения) либо выполняется репозиция отломков.
При переломах фаланг пальцев без смещения показано наложение задней гипсовой шины. Если сломаны ногтевые фаланги пальцев, то на стопу накладывается повязка из лейкопластыря на период до двух недель. При наличии смещения отломков выполняется скелетное вытяжение за концевую фалангу.
В случае переломов клиновидных и кубовидной костей накладывается циркулярная гипсовая повязка до коленного сустава с супинатором и стременем на срок до 4-6 недель.
Таким образом, перелом стопы – довольно распространенный вид травмы, значимость которой определяется взаимозависимостью различных элементов этой части скелета человека. Изменение формы хотя бы одной кости в результате перелома приводит к нарушению функционирования и изменению формы стопы. Поэтому переломы стопы могут в дальнейшем приводить к плоскостопию, вторичному артрозу, нарушению нормальной опоры на стопу.
Ушиб или перелом: как отличить?
Был сильный удар или падение, ушибленное место болит, отекает, появляется гематома , трудно двигаться, но точно не ясно, повреждены ли кости, или это только ушиб мягких тканей. Установить тяжесть травмы “на глаз” будет достаточно сложно. Какие критерии для этого используют?
Признаки перелома
Первый признак, он же миф — перелом сильнее болит, чем ушиб. Болевые рецепторы везде одинаковые: что в мышцах, коже и связках, что в надкостнице. Поэтому по интенсивности болевых ощущений проводить диагностику бессмысленно. Мало того, некоторые переломы почти не болят, и первое время человек может вовсе не догадываться о тяжести произошедшего. Так, например, бывает у пожилых людей при некоторых видах переломов шейки бедра .
Второй признак — отечность тканей и размеры гематомы (синяка). Действительно, переломы обычно сопровождаются массивным повреждением, а значит выраженной припухлостью и большим кровоподтеком. Причем отек и гематома могут увеличиваться в течение нескольких часов после падения и даже на следующий день. Но бывают и исключения. Например, при ушибах частей тела, где мало жировой клетчатки, но много кровеносных сосудов (грудная клетка, лодыжка, передняя поверхность голени, голова и лицо). Место травмы буквально надувается на глазах, а затем эта огромная гематома может еще и сползать вниз, под действием силы тяжести, раскрашивая кожу в разные оттенки багрового и сине-зеленого цвета. Выглядят последствия таких травм страшно, хотя кости целы и ничего здоровью не угрожает. И наоборот, при переломах костей, скрытых под толстым слоем мышц, отечность может быть едва заметной, а кровоподтек и вовсе отсутствовать.
Третий признак — нарушение движения в поврежденной части тела. Кость при переломе теряет прочность, а значит не выполняет свою опорную функцию, поэтому движения невозможны. Однако это правило не работает при поднадкостничных переломах, трещинах костей и вколоченных переломах.
Таким образом утверждать “это всего лишь ушиб” или “тут точно перелом” в большинстве случаев значит ошибиться с вероятностью 50 на 50. Единственный способ точной диагностики — рентген. Другой вопрос, насколько опасны подобные переломы? Могут ли они серьезно навредить здоровью, если их симптомы похожи на обычный ушиб?
Нужно ли обращаться к врачу, если подозреваете перелом?
В большинстве случаев, не тяжелые переломы срастаются самостоятельно, без обследования, гипса и медицинской помощи. Для этого достаточно щадить место удара и обеспечить ему неподвижность. В практике травматологов нередки случаи, когда пациент, сделав рентген свежего перелома, узнает о том, что рядом есть уже сросшийся, о котором он и не догадывался ранее. Но не всегда подобные травмы проходят без последствий.
Случай из жизни. Банщик чистил ступеньки ото льда, поскользнулся и больно ударился грудью. Женская интуиция супруги подсказала ей, что лучше перестраховаться и вызвать скорую помощь. Однако фельдшер, приехав на вызов, предложил мужчине лишний раз не «светиться» на рентгене — все равно гипс при переломе ребер не накладывают. Оставил все как есть и уехал. Утром, неловко повернувшись, мужчина почувствовал укол в груди и стал раздуваться, как воздушный шарик. Несколько минут — и дышать стало трудно. Если бы не оперативная работа другого коллектива медиков, банщик бы умер от пневмоторакса — травмы легкого, причиной которой стал осколок ребра, повредивший мягкие ткани. На работу банщик вернулся после операции, в середине весны, когда ступеньки ото льда чистить было уже не нужно.
Не менее опасные ситуации возникают при вколоченных переломах шейки бедра, если с размаху упасть на бок. Внешние признаки травмы могут быть незначительными, боль — терпимой, что позволяет человеку продолжать ходить и даже бегать. Но в определенный момент костные отломки могут сместится, что значительно утяжеляет состояние. Во-первых, потребуется операция для их сопоставления, во-вторых, возможно полное разрушение головки бедренной кости из-за нарушения кровоснабжения. А итог — протезирование или полная неподвижность.
Компрессионный перелом позвоночника может привести к хроническим болям в спине, парезам и параличам из-за сдавления межпозвоночных нервов и даже спинного мозга. Невнимательное отношение к перелому пальца на ноге может впоследствии привести к его деформации. И вы уже не сможете носить модельную обувь.
Конечно, все эти осложнения редки. Поэтому в крайнем случае можно уповать на везение и не обращаться за медицинской помощью, шанс самостоятельно «зализать раны» при неосложненных переломах достаточно высокий. Но все же, если вы ушиблись не на краю света, а где-то в цивилизации, лучше сделать снимок в любом ближайшем травмпункте. А в случае перелома принять все необходимые меры к его скорейшему заживлению.
Ушиб или перелом: как отличить?
Был сильный удар или падение, ушибленное место болит, отекает, появляется гематома , трудно двигаться, но точно не ясно, повреждены ли кости, или это только ушиб мягких тканей. Установить тяжесть травмы “на глаз” будет достаточно сложно. Какие критерии для этого используют?
Признаки перелома
Первый признак, он же миф — перелом сильнее болит, чем ушиб. Болевые рецепторы везде одинаковые: что в мышцах, коже и связках, что в надкостнице. Поэтому по интенсивности болевых ощущений проводить диагностику бессмысленно. Мало того, некоторые переломы почти не болят, и первое время человек может вовсе не догадываться о тяжести произошедшего. Так, например, бывает у пожилых людей при некоторых видах переломов шейки бедра .
Второй признак — отечность тканей и размеры гематомы (синяка). Действительно, переломы обычно сопровождаются массивным повреждением, а значит выраженной припухлостью и большим кровоподтеком. Причем отек и гематома могут увеличиваться в течение нескольких часов после падения и даже на следующий день. Но бывают и исключения. Например, при ушибах частей тела, где мало жировой клетчатки, но много кровеносных сосудов (грудная клетка, лодыжка, передняя поверхность голени, голова и лицо). Место травмы буквально надувается на глазах, а затем эта огромная гематома может еще и сползать вниз, под действием силы тяжести, раскрашивая кожу в разные оттенки багрового и сине-зеленого цвета. Выглядят последствия таких травм страшно, хотя кости целы и ничего здоровью не угрожает. И наоборот, при переломах костей, скрытых под толстым слоем мышц, отечность может быть едва заметной, а кровоподтек и вовсе отсутствовать.
Третий признак — нарушение движения в поврежденной части тела. Кость при переломе теряет прочность, а значит не выполняет свою опорную функцию, поэтому движения невозможны. Однако это правило не работает при поднадкостничных переломах, трещинах костей и вколоченных переломах.
Таким образом утверждать “это всего лишь ушиб” или “тут точно перелом” в большинстве случаев значит ошибиться с вероятностью 50 на 50. Единственный способ точной диагностики — рентген. Другой вопрос, насколько опасны подобные переломы? Могут ли они серьезно навредить здоровью, если их симптомы похожи на обычный ушиб?
Нужно ли обращаться к врачу, если подозреваете перелом?
В большинстве случаев, не тяжелые переломы срастаются самостоятельно, без обследования, гипса и медицинской помощи. Для этого достаточно щадить место удара и обеспечить ему неподвижность. В практике травматологов нередки случаи, когда пациент, сделав рентген свежего перелома, узнает о том, что рядом есть уже сросшийся, о котором он и не догадывался ранее. Но не всегда подобные травмы проходят без последствий.
Случай из жизни. Банщик чистил ступеньки ото льда, поскользнулся и больно ударился грудью. Женская интуиция супруги подсказала ей, что лучше перестраховаться и вызвать скорую помощь. Однако фельдшер, приехав на вызов, предложил мужчине лишний раз не «светиться» на рентгене — все равно гипс при переломе ребер не накладывают. Оставил все как есть и уехал. Утром, неловко повернувшись, мужчина почувствовал укол в груди и стал раздуваться, как воздушный шарик. Несколько минут — и дышать стало трудно. Если бы не оперативная работа другого коллектива медиков, банщик бы умер от пневмоторакса — травмы легкого, причиной которой стал осколок ребра, повредивший мягкие ткани. На работу банщик вернулся после операции, в середине весны, когда ступеньки ото льда чистить было уже не нужно.
Не менее опасные ситуации возникают при вколоченных переломах шейки бедра, если с размаху упасть на бок. Внешние признаки травмы могут быть незначительными, боль — терпимой, что позволяет человеку продолжать ходить и даже бегать. Но в определенный момент костные отломки могут сместится, что значительно утяжеляет состояние. Во-первых, потребуется операция для их сопоставления, во-вторых, возможно полное разрушение головки бедренной кости из-за нарушения кровоснабжения. А итог — протезирование или полная неподвижность.
Компрессионный перелом позвоночника может привести к хроническим болям в спине, парезам и параличам из-за сдавления межпозвоночных нервов и даже спинного мозга. Невнимательное отношение к перелому пальца на ноге может впоследствии привести к его деформации. И вы уже не сможете носить модельную обувь.
Конечно, все эти осложнения редки. Поэтому в крайнем случае можно уповать на везение и не обращаться за медицинской помощью, шанс самостоятельно «зализать раны» при неосложненных переломах достаточно высокий. Но все же, если вы ушиблись не на краю света, а где-то в цивилизации, лучше сделать снимок в любом ближайшем травмпункте. А в случае перелома принять все необходимые меры к его скорейшему заживлению.
Источник
