Перелом бедра операция штифты
Виды остеосинтеза бедренной кости
Оперативная манипуляция заключается в фиксировании обломков кости в анатомическом расположении с помощью специализированных креплений из металла. Ее относят к вмешательствам с максимально благоприятным прогнозом, к тому же на восстановление уходит немного времени – иногда менее недели.
Остеосинтез классифицируют на два подвида: экстрамедуллярный и интрамедуллярный.
Первый предполагает внешнее фиксирование костных отломков без внедрения металла внутрь костных структур с использованием титановых пластин, колец. При втором варианте длинный металлический штифт внедряют в мозговой канал кости. Используются также комбинированные способы с совмещением двух подтипов.
По схеме проведения существуют открытый и закрытый способы вмешательства. В первом случае пострадавшие кости полностью обнажают и фиксируют в необходимом положении с помощью пластин или путем внедрения винтов, стержней, предупреждающих деформацию. Как правило, открытый остеосинтез является внутрикостным. Закрытый способ подразумевает соединение костных фрагментов через малые отверстия для блокировки последующего смещения. При этом используют недлинные штифты.
Лечебная диета
Перелом лучевой кости со смещением будет зарастать лучше, если правильно откорректировать рацион питания во время периода реабилитации. Сосредоточить свое внимание необходимо на правильной белковой пище (нежирные сорта мяса, яйца, бобовые, творог), а также на продуктах, которые содержат большое количество микроэлементов.
Скорейшее выздоровление наступает, если чаще употреблять мясные или рыбные студни, мелкую рыбу, которою можно употреблять с костями. Они выступают дополнительным источником кальция и фосфора. Для употребления можно измельчить обычную рыбу с мелкими косточками на мясорубке или в блендере. Из-за особенностей усваивания кальция днем отдавайте предпочтение белкам, а вечером кушайте продукты, богатые микроэлементами. Возрастным людям лучше дополнительно к пище принимать таблетки с кальцием.
Показания и противопоказания к проведению операции
Особенно дотошно врачи подходят к вопросу необходимости внутреннего остеосинтеза шейки бедра, так как эта зона считается крайне восприимчивой. Присутствует большой риск повредить находящиеся вблизи кровеносные сосуды и нервные волокна. Тем не менее, травмы этой области редко излечиваются без хирургии.
Оперативное вмешательство необходимо, если:
- шанс естественного сращения перелома при консервативной терапии минимален;
- поврежденная область причисляется к зонам с медленной регенерацией и кровотоком;
- выявлено повреждение верхней части бедренной кости либо ее тела, травмы мыщелков.
Операцию не делают, если пациент находится в тяжелом физическом или психологическом состоянии. Так же ее не проводят при повреждении нижней части шейки бедра, вколоченных переломах, риске инфицирования крови при открытой ране.
Эндопротез тазобедренного сустава
Есть ограничения индивидуального характера, например, аллергия. Людям старше 65 лет и тем, кто страдает остеопрозом, вместо остеосинтеза проводят эндопротезирование. Также использование метода недопустимо при детских травмах в связи с активным ростом скелетных структур.
До проведения операции пострадавшего направляют на рентгенографию, магниторезонансную томографию или КТ для точного диагностирования состояния костных элементов. Также больных направляют на лабораторные клинические анализы, после чего применяется скелетное вытяжение сроком от 2–3 до 30 дней.
Причины переломов и группы риска
Чаще всего травмирование происходит в результате падения на вытянутую руку. Пик таких травм приходится на зимний период, когда на улицах начинается гололедица. Кроме того, переломы лучевой кости со смещением часто случаются в результате дорожно-транспортных происшествий, неудачных трюков (например, у акробатов), а также во время подвижных игр.
Можно выделить несколько категорий лиц, которые составляют группу риска по развитию перелома лучевой кости со смещением. К ним относятся:
Выбор длины штифта
Чтобы точно установить величину штыря, после оголения вертела и сборки отломков минусуют от общей длины штифта часть, внедренную в кость до дальнего метафиза.
Диаметр проводника перед операцией находят методом замера среднего сечения интрамедуллярного канала на рентгеновских снимках в прямой и боковой проекциях, либо при помощи установки, генерирующей магнитное поле. Его мониторит датчик, расположенный внутри костномозгового канала на уровне дальних отверстий для блокировки, что помогает правильной фиксации сломанной кости.
Диагностика травмы
Для диагностики перелома лучевой кости со смещением врачу необходимо, в первую очередь, побеседовать с пациентом.
В ходе беседы доктор детализирует жалобы пострадавшего, подробно расспрашивает об обстоятельствах травмы и т.д. После этого следует осмотр, во время которого травматолог проверяет ряд симптомов, которые косвенно могут указывать на наличие перелома.
Затем пациента отводят на рентгенографию
– дополнительный метод исследования, который считается «золотым стандартом» диагностики переломов. Рентгенологическое исследование не только укажет на наличие перелома, но и покажет характер смещения костей, а также наличие костных отломков.
Этапы и техника остеосинтеза бедра штифтом
При невозможности проведения операции непосредственно после повреждения, ее делают в течение первых семи дней после травмирования. Если же самочувствие пациента не позволяет, остеосинтез откладывается до приведения состояния в норму.
Установка штифта в бедренную кость проходит по следующей схеме:
- Делают надрез кожи длиной примерно 4 см, на четыре пальца выше ближнего конца большего вертела.
- Вставляют направляющий стержень до костномозгового канала на расстояние 15 см.
- Открывают бедренную кость.
- Штифт в бедренную кость осторожно вставляют как можно глубже.
- Вводят скользящий бедренный винт, а также закручивающийся элемент в шейку бедренной кости. После установки антиротационного винта направляющий стержень удаляется.
- Создают сжатие в области надлома, а затем дистальный запор. Инструмент для него выбирают в зависимости от типа перелома.
Существуют специализированные сплавы на основе титана, которые можно не вынимать после сращения кости. Но травматологи советуют удаление металлического штифта из бедра, чтобы не провоцировать нагноение и остеопороз.
Медики считают, что совершать удаление фиксирующих элементов лучше в период между восьмью и десятью месяцами после вмешательства. Этого периода хватает для нормального сращения костных отломков и разрабатывания сочленений.
Пациенты иногда боятся вторичной операции и пропускают сроки, что недопустимо. По прошествии года надкостница начинает покрывать металл, и легким удаление уже не получится. Вторичное вмешательство проще основного – имплантат быстро вынимают через маленький надрез.
Если при переломе были разорваны связки, их восстанавливают с помощью трансплантатов. Для их установки используют различные крепежи: винты, штифты, пуговки. Но это не значит, что ставят штифт на ногу вместо связки – он необходим именно для закрепления искусственной части волокон.
Как проводится?
Остеосинтез способен восстановить функциональность кисти и вернуть ей полную работоспособность. Как правило, срастание лучевой кости занимает около 2-х месяцев. Хотя при использовании специальных фиксаторов и комплексов упражнений разрабатывать конечность можно через 2 недели после вмешательства. Само проведение операции зависит от того, какой материал и методика используется.
Остеосинтез пластиной
Используется металлический материал, который изготовлен специально для восстановления лучезапястной области. Значительные отломки сопоставляются, после чего покрываются пластиной и фиксируются винтами. При этом налаживаются швы на кожу минимум на 14 дней, и специальная лонгета еще на 2 недели. После операции назначают болеутоляющие препараты и минеральные комплексы. По истечении срока пластина не удаляется.
Аппарат внешней фиксации
Метод чрезкостный, предназначенный для сжатия или растяжения.
Его задача заключается в фиксации частиц кости при помощи спиц, что внедряются сквозь кожу непосредственно в кость. Применяются пожилым людям и при значительных отеках тканей. Подобная процедура не требует лишних надрезов, но важно осуществлять контроль спиц и обрабатывать место их входа. Первые 2 недели нужно носить лонгету, вместе с аппаратной конструкцией. Аппарат удаляют не ранее, чем через 6 недель под рентгеновским контролем. Далее руку перевязывают стерильным материалом. Подобная процедура повторяется через день около 1 месяца. В это время поврежденная конечность находится в фиксированном положении на косыночной повязке.
Спицы и винты
Фиксация такого рода проводится при минимальных осколочных отломках от кости. При этом их скрепление осуществляется винтами или спицами через незначительные отверстия на коже. После операции на руку налаживается гипсовая лангета сроком на 14 дней, после чего конечность можно начинать разрабатывать. Извлечение спиц проводится в среднем через 7 недель после вмешательства.
Для проведения операций при помощи любой из методик используют проводниковую анестезию.
Реабилитация
Реабилитация начинается после операции. Это важный этап при лечении.
- Остеосинтез плечевой кости, принцип операции
Реабилитационный срок состоит из 2 периодов:
- Пребывание в стационаре. Приём лекарств. Когда боль исчезает, применяют ЛФК и двигательную терапию.
- Амбулаторный этап. Он начинается с того момента, когда пациента выписывают из больницы. Продолжительность – до 1 года, зависит от степени тяжести и способа лечения. Программа разрабатывается индивидуально. Цель амбулаторного этапа – исключить атрофию мышц, восстановить кровообращение и двигательные функции.
Эффективный метод реабилитации – умеренные физические нагрузки, которые устраняют скованность движений. Количество повторов при выполнении упражнений следует постепенно увеличивать.
Тренироваться желательно сидя или лёжа. Дыхательная помогает активизировать кровообращение и снабдить клетки кислородом.
Удаление пластины
Пластину устанавливают обычно при и голени, когда нужно зафиксировать отломки кости. При установке доктор предупреждает о необходимости повторного оперативного вмешательства для снятия детали.
После тщательного обследования назначают плановую операцию по удалению пластины. Врач консультирует пациента о том, как правильно к ней подготовиться. При смещении крепежа и повреждении тканей проводится экстренное оперативное вмешательство.
Металлическую деталь вынимают под местным или общим наркозом. Кожу рассекают в месте первичного оперирования. Сначала выкручивают винты, затем убирают саму пластину. Операция обычно длится около 30 минут.
- Остеосинтез — стандартный метод хирургического лечения переломов
Устранение металлоконструкций
Металлоконструкции помогают зафиксировать кости в месте перелома, это избавляет пациента от объемных гипсовых повязок. А обеспечивают правильное сращивание и дают возможность быстрее возобновить трудоспособность, уменьшить срок реабилитации и вернуть спортивную активность.
Когда после 6 месяцев лечения отсутствует положительная динамика, возможно образование ложного сустава. Необходима консультация ортопеда. Врач может провести замену крепежа.
Извлечение металлоконструкции осуществляется хирургическим путём после регенерации или по другим причинам (индивидуальная непереносимость, разные осложнения).
Чтобы определить оптимальный период для операции делают рентгеновские снимки, на которых видно размещение инородного тела относительно костей и степень сращивания перелома.
Оставлять конструкцию в организме дольше, чем это необходимо, нежелательно. Это может спровоцировать физиологические изменения. Удаление винта осуществляется по решению врачей.
В процедуре используются новейшие методики наркоза. Анестезиолог учитывает возраст пациента, состояние здоровья и степень тяжести травмы. Спицы извлекают под местным наркозом, выкручивая и скусывая стержни.
Сроки больничного
Срок больничного зависит от вида повреждения сустава и полученных осложнений. Веские основания позволяют врачам продлить бюллетень до 10 месяцев. Смещение кости влияет на длительность выздоровления.
Данные сроки установлены законами РФ. При обращении в больницу пострадавшему выдается бюллетень на срок до 10 дней. Это время дается на постановку диагноза, уточнение сроков лечения и реабилитации, на оформление больничного листа.
- Остеосинтез большеберцовой кости пластиной. Лечебная физкультура при остеосинтезе большеберцовой кости
Максимальный срок больничного – 120 дней. Затем, если нет возможности вернуться на рабочее место, выдвигается вопрос о продлении больничного листа еще на 120 дней медико-социальной экспертной комиссией. Если в течение всего этого времени улучшения не произошло, оформляется временная инвалидность.
Больничный лист продлевается на время, необходимое чтобы добраться до своего рабочего места, если лечение происходило в других городах.
Реабилитация после хирургического лечения
Остеосинтез костей требует реабилитации больного. В число восстанавливающих мероприятий включают:
- физиотерапевтические процедуры;
- лечебную гимнастику;
- механотерапию;
- УВЧ-воздействие;
- ультразвук;
- индуктотермию;
- УФ-облучение;
- электрофорез;
- ношение гипсовой повязки;
- курс массажа;
- электромиостимуляцию;
- бальнеологическое воздействие (лечение минеральными водами);
- магнитотерапию;
- грязевые аппликации;
- социальную и трудовую реабилитацию.
Перелом лучевой кости со смещением у ребенка
Перелом руки у ребенка протекает не так, как у взрослого. Это обусловлено особенностями строения костной ткани в детском возрасте:
- У детей в костях сохраняются зоны роста – участки, в которых происходит активное деление и рост новых клеток.
- В костной ткани малышей находится гораздо больше органических веществ, необходимых для роста.
- Надкостница ребенка толще и эластичнее, чем у взрослого. Плюс она активнее кровоснабжается.
Перечисленные особенности способствуют тому, что в детском возрасте перелом руки характеризуется хорошим прогнозом
, так как выздоровление происходит быстро и, в большинстве случаев, без ущерба здоровью. Для детей характерны поднадкостничные переломы, или, как их называют травматологи, переломы по типу «зеленой ветви». Они происходят благодаря особому строению надкостницы, о котором было упомянуто выше.
Вместе с тем, травмы в детском возрасте заслуживают особого внимания. Промедление в оказании помощи и недобросовестное отношение к реабилитации могут привести ребенка к инвалидности.
Перелом руки возникает при травме. Чаще всего встречается перелом лучевой кости в дистальном ее отделе, у травматологов он получил название «типичный». Это связано с тем, что эта кость наиболее тонкая, а при падении человек подставляет руку, поэтому вся тяжесть тела приходится на лучевую кость. Статистически достоверно и то, что чаще ломают лучевую кисть при падении женщины и пожилые люди. Это объясняется нарушением между резорбцией и формированием костной ткани из-за эстрогеновой недостаточности и формирования остеопороза (хрупкости костной ткани). Этот перелом случается не только в быту при падении во время гололеда, но и у спортсменов (падение с велосипеда, мотоцикла).
Источник
Этапы и техника остеосинтеза диафиза бедра штифтом
а) Показания для остеосинтеза диафиза бедра штифтом:
— Относительные показания: околовертельные и подвертельные переломы.
— Противопоказания: тяжелый остеоартрит бедра. Открытая зона роста.
б) Предоперационная подготовка. Предоперационные исследования: рентгенография таза и поврежденного тазобедренного сустава в двух плоскостях.
Определите ширину костномозгового канала. Операция должна быть выполнена в течение первых 24 часов! Репозиция на травматологическом столе под контролем усилителя рентгеновского изображения.
в) Специфические риски, информированное согласие пациента:
— Инфекция
— Повреждение сосудов и нервов
— Отторжение имплантата
— Миграция винта
— Перелом диафиза бедренной кости у конца имплантата
— Несращение
— Переливание крови
— Мальротация
— Укорочение конечности, может потребоваться открытая репозиция
г) Обезболивание. Спинальное/эпидуральное обезболивание или общее обезболивание (интубация).
д) Положение пациента. Лежа на спине на травматологическом столе, репозиция под контролем усилителя рентгеновского изображения.
е) Доступ. Разрез длиной более 4 см на уровне передневерхней подвздошной ости, на четыре поперечных пальца выше верхушки вертела.
ж) Этапы операции:
— Расположение пациента
— Доступ
— Введение направляющего стержня
— Открытие бедренной кости — Введение штифта
— Введение скользящего бедренного винта и винта в шейку бедренной кости
— Проверка положения в аксиальной плоскости
— Измерение длины винта шейки бедренной кости
— Сжатие в месте перелома
— Дистальный запор
— Выбор запора
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Слегка забейте штифт молотком или введите его вручную (у пожилых пациентов).
— Возможно рассверливание узкого костномозгового канала до 12 мм.
— Направляющий стержень для винта шейки бедра должен лечь тотчас выше медиального кортикального слоя шейки бедренной кости (арка Адама).
и) Меры при специфических осложнениях. При сложных переломах или переломах, которые не могут быть правильно депонированы закрытыми способами, фрагмент головки и шейки может быть возвращен на место зажимом для репозиции с использованием полуоткрытой техники.
к) Послеоперационный уход после остеосинтеза диафиза бедра штифтом:
— Медицинский уход: полноценная нагрузка на конечность возможна с 1-го дня после операции. Удалите дренаж через 48 часов.
— Физиотерапия: требуется часто.
— Период нетрудоспособности: 4-6 недель.
л) Этапы и техника остеосинтеза диафиза бедра штифтом:
1. Расположение пациента
2. Доступ
3. Введение направляющего стержня
4. Открытие бедренной кости
5. Введение штифта
6. Введение скользящего бедренного винта и винта в шейку бедренной кости
7. Проверка положения в аксиальной плоскости
8. Измерение длины винта шейки бедренной кости
9. Сжатие в месте перелома
10. Дистальный запор
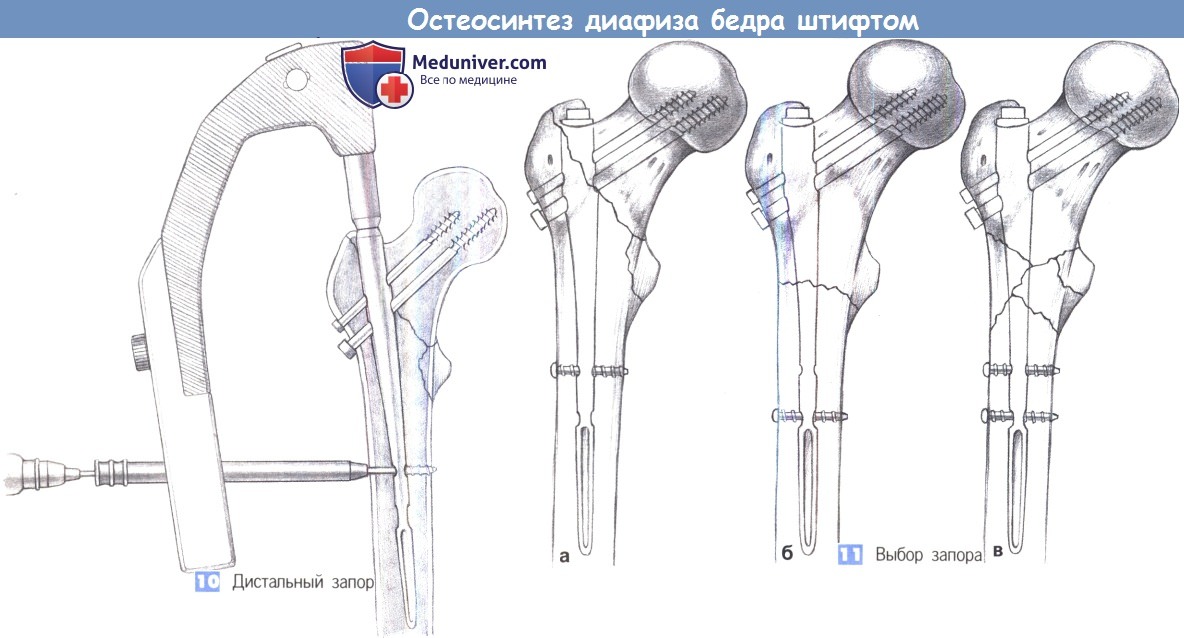
11. Выбор запора
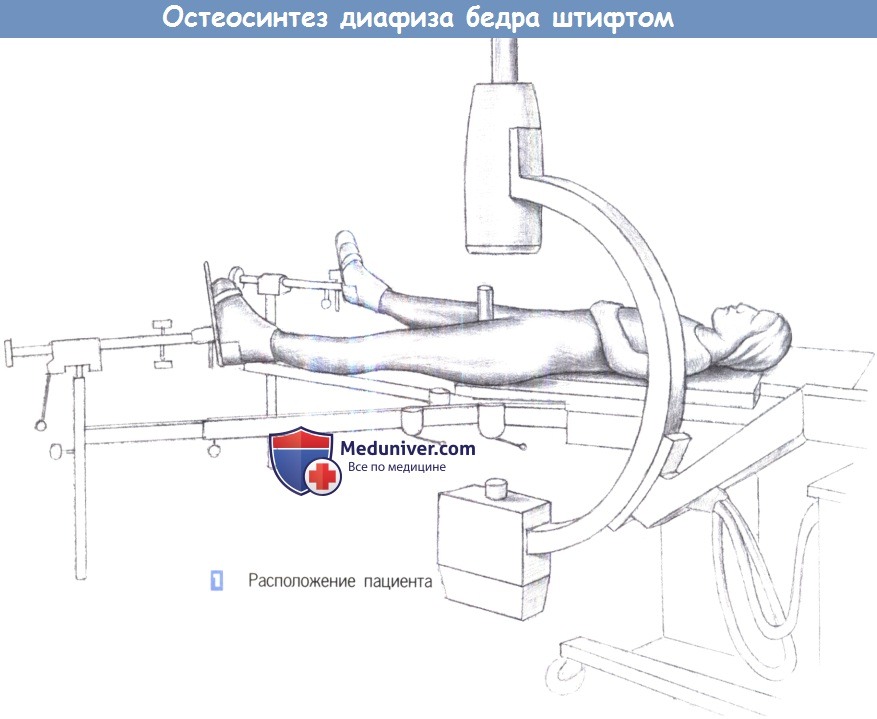
1. Расположение пациента.
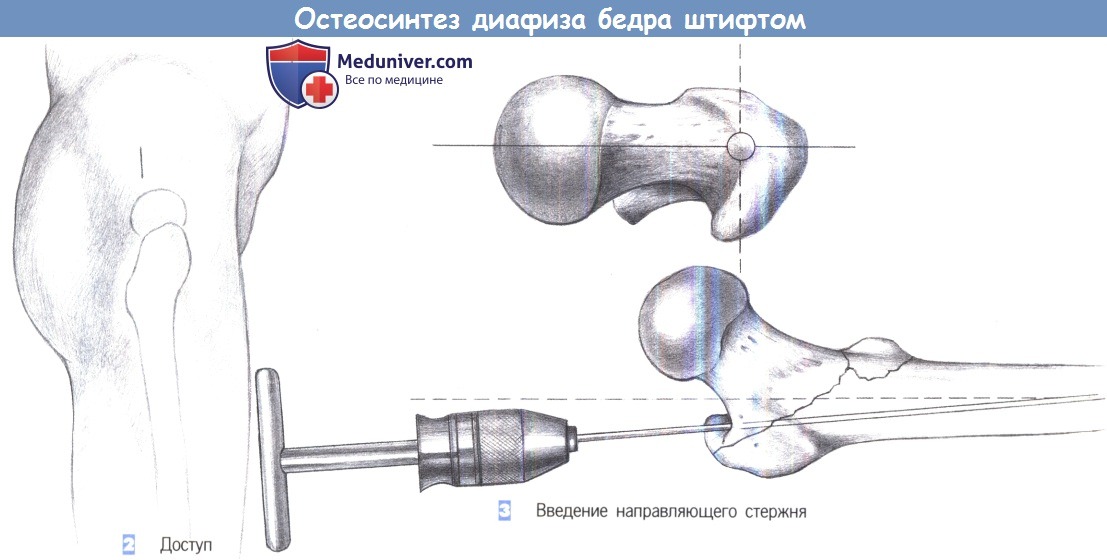
2. Доступ. Разрез кожи длиной около 4 см выполняется на четыре поперечных пальца выше проксимального конца большего вертела.
3. Введение направляющего стержня. Оптимальная точка введения находится над верхушкой вертела в переднезадней проекции и немного вентральнее оси диафиза в осевой проекции для компенсации антеторзии. Направляющий стержень, закрепленный в Т-образной ручке, устанавливается под пальцевым контролем и продвигается до костномозгового канала на расстояние 15 см.
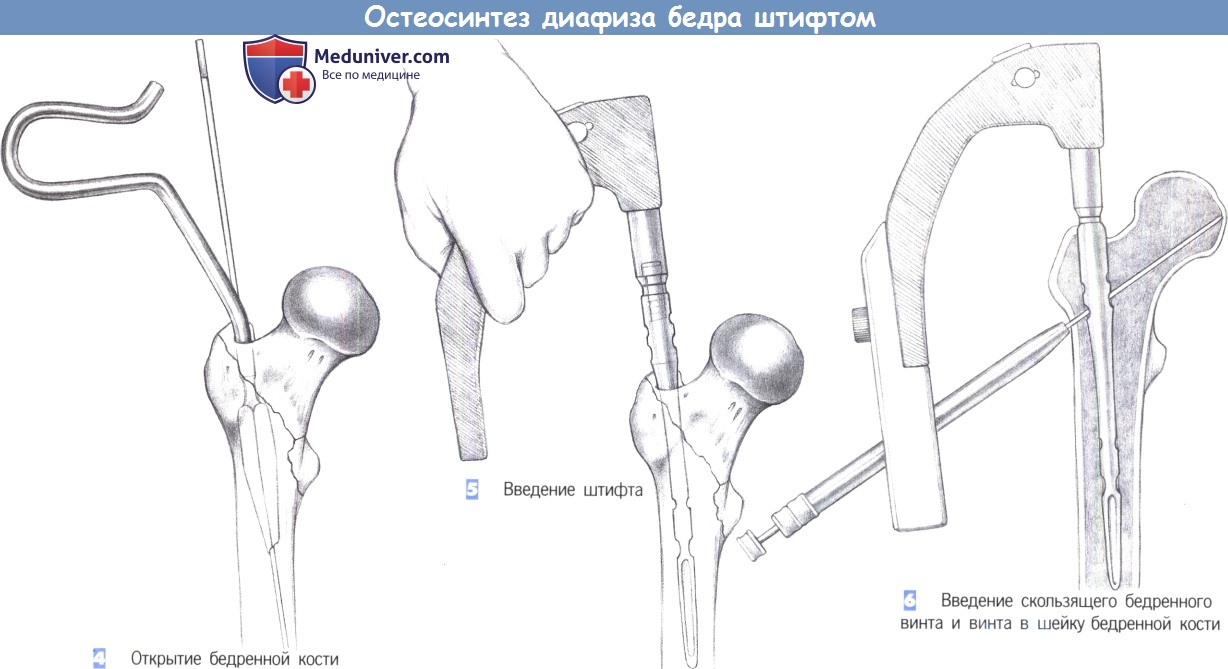
4. Открытие бедренной кости. У пожилых пациентов костномозговой канал может быть открыт с помощью канюлированного шила. В других случаях используется 17-мм сверло с защитным кожухом. Подходящий диаметр стержня может быть определен наложением шаблона на самое узкое место диафиза бедренной кости (перешеек).
5. Введение штифта. Удалите инструмент, используемый для вскрытия костномозгового канала. Штифт фиксируется к рукоятке для введения и осторожно вводится в бедренную кость как можно глубже. Легкие вкручивающие движения рукой облегчают его введение. Введение может также подкрепляться легкими ударами синтетического молотка по защитной пластине рукоятки, используемой для введения. Сильных ударов необходимо избегать, особенно у пожилых пациентов. Если при введении штифта возникли трудности, выберите штифт меньшего диаметра.
Очень узкие костномозговые каналы следует рассверливать до диаметра в 10-12 мм.
6. Введение скользящего бедренного винта и винта в шейку бедренной кости. Винт для шейки бедренной кости и антиротационный винт вводятся с помощью системы сверло-рукав с цветовой кодировкой, состоящей из защитного рукава, гильзы сверла и троакара. Направитель фиксируется к рукоятке для введения. Система сверло-рукав розового цвета — для розового винта шейки бедренной кости — водится через направитель до кости.
По достижении кортикального слоя троакар удаляется. Сначала направляющая спица для винта шейки бедренной кости вводится так, чтобы она лежала тотчас выше арки Адама в переднезадней проекции. Это позволит определить окончательный уровень штифта в диафизе. Затем таким же образом вводится направляющий стержень для синего антиротационного винта.
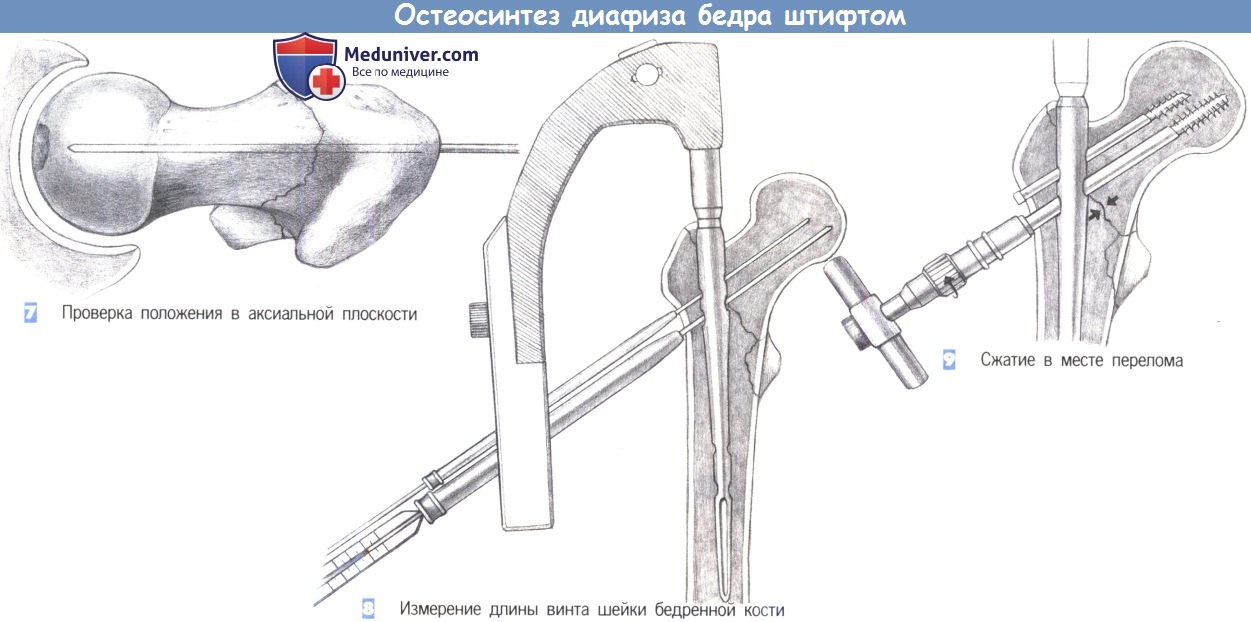
7. Проверка положения в аксиальной плоскости. В аксиальной плоскости направляющие стержни должны лежать параллельно оси шейки бедренной кости и как можно центральнее. Во время введения спиц может потребоваться поднятие диафиза, выполняемое ассистентом.
8. Измерение длины винта шейки бедренной кости. Длина винта для шейки бедренной кости определяется с помощью измерительного устройств. Конец винта должен лежать примерно в 6-8 мм от суставной поверхности головки бедренной кости. Выбирается антиротационный винт, который на 15-20 мм короче винта для шейки бедра. Вначале канюлированным сверлом 6,5 мм формируется отверстие для антиротационного винта. После введения винта направляющий стержень удаляется. Отверстие для винта шейки бедренной кости формируется 11-мм сверлом, установленным на измеренную длину.
9. Сжатие в месте перелома. При хорошем качестве костной ткани, в месте перелома может быть создано сжатие путем заворачивания гайки с накаткой. Перед этим необходимо снять тягу с поврежденной конечности. При остеопорозных костях такого сжатия следует избегать.

10. Дистальный запор. Дистальный запор обычно создается одним стопорным болтом. Для статической блокировки используется только краниальное стопорное отверстие, а для динамической — только каудальное. При подвертельных переломах может применяться двойной запор. Вторичная динамизация возможна путем удаления статического болта в более позднее время.
11. Выбор запора. Околовертельные переломы запираются статически единственным стопорным болтом, чтобы не создавать помехи винту для шейки бедра в ходе вторичного выдвижения (а). Подвертельные переломы с устойчивой медиальной опорой первично запираются динамически (б), а при оскольчатых переломах используется двойной запор (в) с возможностью вторичной динамизации путем удаления статического болта позднее.
Учебное видео анатомии бедренной кости
При проблемах с просмотром скачайте видео со страницы Здесь
— Также рекомендуем «Этапы и техника протезирования головки бедренной кости»
Оглавление темы «Техника операций при травме»:
- Техника репозиции шейки бедра динамическим бедренным винтом
- Этапы и техника остеосинтеза диафиза бедра штифтом
- Этапы и техника протезирования головки бедренной кости
- Этапы и техника остеосинтеза диафиза бедра пластиной
- Этапы и техника операции при переломе надколенника
- Этапы и техника остеосинтеза большеберцовой кости штифтом
- Этапы и техника остеосинтеза при переломах костей голени
- Этапы и техника операции при переломе медиальной лодыжки
- Этапы и техника операции при переломе латеральной лодыжки
- Этапы и техника операции при разрыве малоберцовой связки
- Этапы и техника операции при разрыве ахиллова сухожилия
Источник
