Перелом атланта классификация
Лучевая диагностика перелома первого шейного позвонка (С1) Джефферсона
а) Терминология:
1. Синонимы:
• Взрывной перелом атланта
2. Определения:
• Перелом(ы) кольца С1
б) Визуализация:
1. Общие характеристики перелома первого шейного позвонка (С1) Джефферсона:
• Наиболее значимый диагностический признак:
о Боковое смещение обеих суставных масс С1 относительно границ С2 на рентгенограмме через открытый рот
2. Рентгенологические данные перелома первого шейного позвонка (С1) Джефферсона:
• Рентгенография:
о Нарушение целостности С1
о Увеличение расстояния между зубовидным отростком и боковыми массами С1 на рентгенограмме через открытый рот:
— Ротация головы в норме может быть причиной изменения этого интервала и симулировать таким образом перелом
— Суммарное увеличение офсета боковых масс С1 относительно латеральных границ С2 > 7 мм позволяет заподозрить разрыв поперечной связки:
Потенциально нестабильное повреждение
о Расширение атланто-аксиального интервала:
— >4 мм -требует исключения разрыва поперечной связки
— > 7 мм-свидетельствует о разрыве поперечной связки:
Потенциально нестабильное повреждение
о Отек превертебральных мягких тканей на верхне-шейном уровне
о Сочетанные переломы С2 (переломы палача, зубовидного отростка)
о Переломы нижележащих позвонков встречаются нечасто
3. Флюороскопия:
• При нестабильных повреждениях будет виден подвывих
4. КТ при переломе первого шейного позвонка (С1) Джефферсона:
• Бесконтрастная КТ:
о Аксиальные КТ-срезы позволяют наилучшим образом визуализировать все фрагменты перелома:
— Множественные переломы дуг С1 (2-х, 3-х или 4-х фрагментарные переломы)
— Отрыв костного фрагмента внутренней поверхности кольца С1 в области прикрепления поперечной связки свидетельствует о нестабильном повреждении
о Могут наблюдаться самые различные варианты переломов кольца С1
о При кровоизлиянии в эпидуральное пространство могут визуализироваться соответствующие гиперденсные участки
• КТ-ангиография:
о При развитии сосудистой симптоматики нарушения мозгового кровообращения в вертебробазилярном бассейне может быть диагностировано нарушение целостности позвоночной артерии
5. МРТ при переломе первого шейного позвонка (С1) Джефферсона:
• Т1-ВИ:
о Отек превертебральных мягких тканей кпереди от С1
о Нарушение целостности кортикальных пластинок С1
• Т2-ВИ:
о Отек превертебральных мягких тканей
о При наличии контузии спинного мозга в его толще может быть виден гиперинтенсивный очаг отека:
Низкоинтенсивный сигнал в толще очага ушиба свидетельствует о кровоизлиянии
• МР-ангиография:
о Повреждение позвоночной артерии (при наличии такового) в виде расслоения стенки или окклюзии
6. Ангиография:
• Ангиография может быть информативна при невозможности исключения повреждения позвоночной артерии по данным КТА/МРА
• Эндоваскулярное вмешательство
7. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Бесконтрастная мультидетекторная КТ
• Протокол исследования:
о Любые признаки латерального смещения боковых масс С1 на рентгенограмме через открытый рот требуют проведения КТ
о Тонкосрезовая (< 1 мм) аксиальная КТ с последующей реконструкцией изображений:
— Максимально короткая продолжительность исследования, позволяющая минимизировать влияние эффектов движения на качество изображений
— Сагиттальные и фронтальные реконструкции:
Фронтальные реконструкции наиболее информативны для оценки латерального подвывиха боковых масс С1
о Обследование должно включать полностью весь шейный и верхнегрудной отделы позвоночника:
— Сочетанные переломы на других уровнях наблюдаются у 24-48% пациентов
о Аксиальные и сагиттальные Т1-ВИ, Т2-ВИ и сагиттальные STIR МР-И для оценки морфологии перелома, степени дислокации фрагментов, диагностики повреждения связок и отека мягких тканей
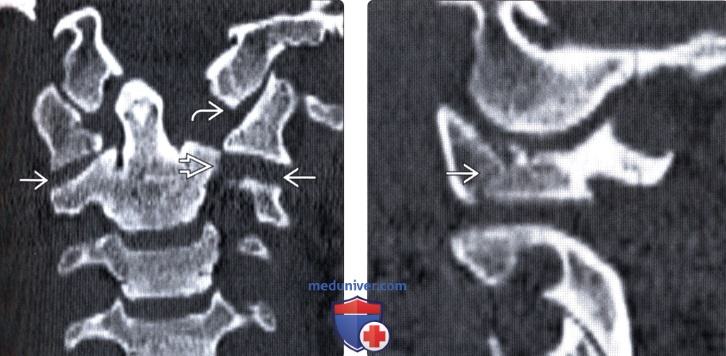
(Слева) КТ, аксиальный срез: взрывной перелом передней и задней дуг С1 с боковым расхождением фрагментов.
(Справа) КТ, аксиальный срез: симметричные переломы передней дуги С1, правой боковой части задней дуги и левой боковой массы, последняя линия перелома распространяется на отверстие поперечного отростка.
в) Дифференциальная диагностика перелома первого шейного позвонка (С1) Джефферсона:
1. Врожденные варианты строения, расщелины, мальформации атланта:
• Офсет боковых масс С1 относительно боковых масс С2 может достигать 1 -2 мм
• Расщелины задней дуги атланта встречаются у 4% людей, передней дуги-у 0,1 %
• 97% расщелин задней дуги атланта располагаются по срединной линии, 3% — в области борозды позвоночной артерии
• Могут наблюдаться различные варианты аномалий развития атланта
• Наиболее распространенная из них — частичная гемиаплазия задней дуги
• Расщелины, врожденные дефекты развития характеризуются ровными с хорошо выраженным кортикальным слоем краями
2. Ротационные подвывихи атланта, осевого позвонка:
• Обычно односторонние, сопровождаются ротацией и наклоном головы
3. Псевдоподвывих атланта у детей:
• Наиболее распространенная находка у детей в возрасте трех месяцев-четырех лет, обследование которым проводится по поводу относительно незначительной травмы
• Наблюдается у 90% и более детей в возрасте двух лет
• Причиной являются различия в скорости роста атланта и осевого позвонка
• Перелом Джефферсона в раннем детском возрасте встречается редко ввиду большей пластичности позвонка и наличия синхондрозов, которые действуют как буферные зоны

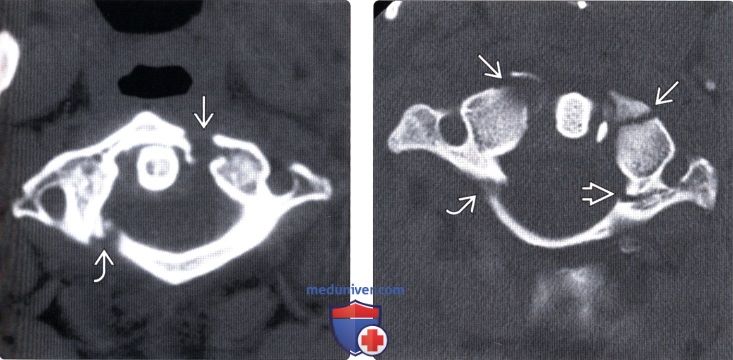
(Слева) КТ, фронтальный срез: латеральная дислокация боковой массы С1. Верхушка зубовидного отростка находится у края большого затылочного отверстия в связи с потерей высоты атланта. Обратите внимание на повреждение атланто-затылочного сустава и вывих в дугоотростчатом суставе С1-С2. Также здесь имеет место перелом левой суставной колонны С2.
(Справа) КТ, сагиттальный срез: часть взрывного перелома С1, линия которого проходит через боковую массу позвонка, подчеркивая роль аксиальной нагрузки со стороны мыщелка затылочной кости в механизме возникновения данного повреждения.
г) Патология:
1. Общие характеристики перелома первого шейного позвонка (С1) Джефферсона:
• Этиология:
о Аксиальная компрессирующая сила, действующая со стороны свода черепа
о Перелом возникает при действии аксиальной нагрузки, действующей через мыщелки затылочной кости на боковые массы С1 при жесткой фиксации головы и шеи в вертикальном положении:
— Эффект клина
о Поперечная связка нередко остается интактной
о При повреждении поперечной связки стабильность перелома определяется целостностью крыловидных связок
• Сочетанные травмы:
о Переломы на других уровнях
о Повреждение позвоночной артерии: расслоение стенки или окклюзия
о Травма спинного мозга (редко)
2. Стадирование, степени и классификация перелома первого шейного позвонка (С1) Джефферсона:
• Тип I: двусторонний перелом одной из дуг атланта
• Тип II: сочетанные переломы передней и задней дуги:
о В т. ч. классический четырехфрагментарный перелом Джефферсона
• Тип III: перелом боковой массы атланта
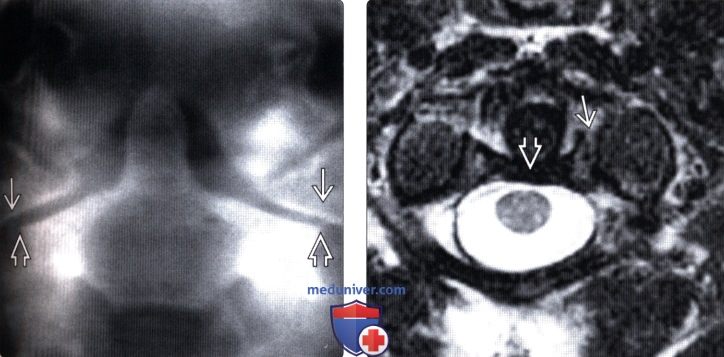
(Слева) На фронтальной томограмме, полученной через зубовидный отросток, отмечается латеральное смещение боковых масс С1 относительно боковых масс С2.
(Справа) На аксиальном Т2-ВИ пациента со взрывным переломов С1 видна интактная поперечная связка атланта. Обратите внимание на отрывной перелом костного фрагмента в области прикрепления этой связки при сохранении целостности самой связки.
д) Клинические особенности:
1. Клиническая картина перелома первого шейного позвонка (С1) Джефферсона:
• Наиболее распространенные симптомы/признаки:
о Боль в подзатылочной области после компрессионной травмы (например, после ныряния)
о Спазм мышц шеи
о Ограничение объема движений
о Наклон головы
• Другие симптомы/признаки:
о Неврологический дефицит развивается нечасто, только при нестабильных повреждениях, переломах на других уровнях и травме сосудов:
— Травма верхнего отдела спинного мозга:
Потенциально фатальное повреждение вследствие развития апноэ
— Синдром задней нижней мозжечковой артерии, в частности синдром Валленберга
• Внешний вид пациента:
о Пострадавший в результате травмы
о Боль в подзатылочной области шеи
2. Демография:
• Эпидемиология:
о Переломы С1 составляют 6% всех травм позвоночника
о 1/3 всех переломов С1 представляют собой классические переломы Джефферсона
о У младенцев и детей раннего возраста встречаются редко
3. Течение заболевания и прогноз:
• Стабильный перелом:
о В большинстве случаев консолидация при консервативном лечении
4. Лечение перелома первого шейного позвонка (С1) Джефферсона:
• Изолированные переломы передней и задней дуги или боковой массы атланта без смещения:
о Наружная иммобилизация шейного отдела позвоночника
о Жесткий воротник, подзатылочно-челюсгной ортез или гало-аппарат
о 8-12 недель
о Консолидация в 96% случаев
• Сочетанные переломы передней и задней дуг атланта с сохранением целостности поперечной связки:
о Жесткий воротник, подзатылочно-челюсгной ортез или гало-аппарат о 10-12 недель
• Сочетанные переломы передней и задней дуг атланта с повреждением поперечной связки:
о Гало-фиксация в течение 12 недель или хирургическая стабилизация и спондилодез
е) Диагностическая памятка:
1. Следует учесть:
• КТ у пострадавших в результате травмы с выраженным болевым синдромом в области шеи должно быть рутинным исследованием
• Прицельно ищите признаки распространения перелома на отверстия поперечных отростков
• Для исключения других переломов необходимо включение в обследование и нижележащих позвонков
2. Советы по интерпретации изображений:
• Имеющие хорошо выраженный кортикальный слой края срединного дефекта дуги С1 с высокой долей вероятности свидетельствует о врожденном характере этого дефекта
• Офсет боковых масс С1 относительно С2 в 1-2 мм на рентгенограмме через открытый рот у детей младенческого возраста может быть вариантом нормы
ж) Список использованной литературы:
1. Ryken ТС et al: Management of isolated fractures of the atlas in adults. Neurosurgery. 72 Suppl 2:127-31, 2013
2. Munera F et al: Imaging Evaluation of Adult Spinal Injuries: Emphasis on Multidetector CT in Cervical Spine Trauma. Radiology. 263(3):645-60, 2012
3. Kakarla UK et al: Atlas fractures. Neurosurgery. 66(3 Suppl):60-7, 2010
4. Chen YF et al: Imaging of craniovertebral junction. Neuroimaging Clin N Am. 1 9(3):483-510, 2009
5. Klimo P Jr et al: Cervical spine trauma in the pediatric patient. Neurosurg Clin N Am. 18(4):599-620, 2007
6. Korinth MC et al: Jefferson fracture in a child —illustrative case report. Pediatr Neurosurg. 43(6):526-30, 2007
7. Lustrin ES et al: Pediatric cervical spine: normal anatomy, variants, and trauma. Radiographics. 23(3): 539-60, 2003
8. Torreggiani WC et al: Musculoskeletal case 20. Jefferson fracture (C1 burst fracture). Can J Surg. 45( 1): 16, 65-6, 2002
9. Connor SEetal: Congenital midline cleft of the posterior arch of atlas: a rare cause of symptomatic cervical canal stenosis. Eur Radiol. 11 (9): 1 766—9, 2001
10. Harris J Jr: The cervicocranium: its radiographic assessment. Radiology. 21 8(2):337-51, 2001
11. Judd DB et al: Pediatric atlas fracture: a case of fracture through a synchondrosis and review of the literature. Neurosurgery. 46(4):991 —4; discussion 994-5, 2000
12. Sharma A et al: Partial aplasia of the posterior arch of the atlas with an isolated posterior arch remnant: findings in three cases. AJNR Am J Neuroradiol. 21(6): 1 167-71,2000
13. Guiot Bet al: Complex atlantoaxial fractures. J Neurosurg. 91 (2 Suppl): 139-43, 1999
14. Haakonsen M et al: Midline anterior and posterior atlas clefts may simulate a Jefferson fracture. A report of 2 cases. Acta Orthop Scand. 66(4):369-71, 1995
15. Currarino G et al: Congenital defects of the posterior arch of the atlas: a report of seven cases including an affected mother and son. AJNR Am J Neuroradiol. 1 5(2):249-54, 1994
16. Kesterson L et al: Evaluation and treatment of atlas burst fractures (Jefferson fractures). J Neurosurg. 75(2):213-20, 1991
17. Lee C et al: Unstable Jefferson variant atlas fractures: an unrecognized cervical injury. AJNR Am J Neuroradiol. 12(6): 1 105-10, 1991
18. Gehweiler JA Jr et al: Malformations of the atlas vertebra simulating the Jefferson fracture. AJR Am J Roentgenol. 140(6): 1083-6, 1983
19. Suss RA et al: Pseudospread of the atlas: false sign of Jefferson fracture in young children. AJR Am J Roentgenol. 140(6): 1079-82, 1983
20. Jefferson G: Fracture of the atlas vertebra. Report of four cases, and a review of those previously recorded. Br J Surg. 7(27):407-22, 1919
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 29.7.2019
Источник
Перелом шейного отдела — тяжелое и опасное повреждение. Последствия травмы — ограниченная подвижность тела, паралич или парез мышц, в тяжелых случаях — смертельный исход в момент травмы.
Анатомические особенности шейного отдела
Весь отдел состоит из 7 позвонков, которые соединяются при помощи дисков. Шейный отдел — самая подвижная часть позвоночного столба. Шейная часть обозначается буквой С, начиная с первого сегмента.
Атлант — первый позвонок С1, он отличается внешне от других, представлен кольцом, без отростка и тела позвонка. Атлант соединяет череп с позвоночным столбом.
Аксис — второй позвонок С2, он уже имеет тело позвонка, острым отростком он соединяется с атлантом. Такая подвижная конструкция позволяет человеку делать вращательные движения головой и наклонять ее в стороны.
Аксис и атлант не имеют межпозвоночного диска.С 3 по 6 позвоночные сегменты имеют одинаковый внешний вид, они состоят из тонких и хрупких костей. Их тело представлено выступающими частями и отростками, находящимися под углом к суставам.
Отверстия в шейных позвонках большие, их форма представлена треугольником. Через отверстия позвонков проходит крупная артерия, которая снабжает головной и спинной мозг кислородом.
Такую функцию не имеет только С7 — седьмой позвонок, так как края его отростка расходятся. Шестой позвонок называют сонным «бугорком» из-за близкого расположения сонной артерии.
Отдел поддерживает связочный аппарат и шейные мышцы. Но при достаточной активности области шеи, мышцы в этом отделе отличаются слабостью, поэтому вероятность получить повреждение в этом месте выше, чем в остальных.
Причины перелома шеи
Повреждения шейного сегмента возникают вследствие травм. Травма происходит по причине чрезмерной нагрузки на данный участок спины.
Частые причины:
- дорожные травма;
- неправильная нагрузка во время спортивных тренировок;
- ныряние в водоем с маленьким дном;
- получение травмы в результате падения тяжелого предмета на голову;
- удар в область шеи.
В группу риска попадают люди, занимающиеся подводным плаванием, спортивным альпинизмом, гимнастикой, борьбой, зимними видами спорта.
Другая причина травматизации шеи — возрастные изменения костей: уменьшение плотности, вымывание кальция. Предрасположенность к перелому имеют пожилые люди в возрасте после 60 лет.
Классификация переломов шеи

Классификация выстраивается в зависимости от места травмы, наличия осложнений, вида перелома.
В зависимости от наличия осложнений выделяют: осложненный и неосложненный перелом.
По характеру перелома выделяют:
- множественный, многооскольчатый (с двумя и более обломками костей);
- отдельный или самостоятельный (когда повреждено только тело позвонка);
- перелом-вывих (при котором перелом частей сегмента сочетается с вывихом позвонка в сторону);
- компрессионный (в результате сдавливания позвонка и межпозвоночных дисков).
Другие виды перелома:
- спинальный — когда поврежден спинной мозг, двигательные корешки и волокна;
- хлыстовый — при резком сгибании или разгибании шейного отдела.
Переломы отдельных позвонков рассмотрим подробнее ниже.
Перелом атланта С1
Перелом атланта по-другому называется перелом Джефферсона. В результате сдавливающей силы или нагрузки происходит сжимание боковых частей кольца атланта.
Затылочные кости черепа и С2 вклиниваются в кольцо, и происходит разрушение передней и задней дуги атланта. В этом уязвимом месте происходит осколочный перелом с расхождением осколков.
Благодаря расхождению костных обломков С1 в стороны, спинной мозг и большая часть нервов не травмируется. Но есть опасность травмирования отделов продолговатого мозга остистым краем С2 — аксиса.
Если перелом был диагностирован поздно, во время транспортировки и перемещении пострадавшего не были соблюдены правила или во время пальпации неопытным врачом — риск появления подобных осложнений повышается.
Переломы являются следствием удара головы при падении с высоты, и падения на голову тяжелых предметов.
Перелом аксиса С2
Другое название — перелом Хангмана, или перелом зубовидного отростка позвонка.Разлом идет по косой оси в месте связок отростка.
Линия излома находится в области шейки отростка, в месте его соединения с телом позвонка. При такой травме стабильность связи первого и второго позвонка утрачивается. Если при переломе наблюдается много осколков, то лечение будет затруднено.
Разлом начинается у позвонкового дна и проходит через все тело позвонка. Невылеченный перелом аксиса приводит к спондилолистезу — смещению одного позвонка по отношению к другому.
Соскальзывание сегмента происходит по причине раздвоения ножки позвонка в месте суставного сочленения. Смещение возникает не сразу, оно проходит несколько стадий. В итоге аксис целиком смещается с позвоночной оси.
Соскальзывание позвонка деформирует спинномозговой канал, что приводит к сдавливанию спинного мозга. Позвоночный столб при этом также деформируется. В некоторых случаях возникает инвалидность.
Выделяют четыре стадии спондилолистеза, каждая определяет степень тяжести травмы и общего состояния больного:
- Аксис смещен на 1/4 часть от тела атланта.
- Соскальзывание произошло на 1/2 часть.
- Смещение больше чем наполовину.
- Полный сдвиг позвонка с позвоночной оси.
Переломы остальных позвонков
Травма С3, С4, С5 происходят в результате удара о мелкое дно водоема. Вода расслабляет и без того слабые мышцы шеи, поэтому никак не смягчает силу удара.
Целостность канала позвоночника нарушается, в результате многооскольчатого перелома или смещения повреждается спинной мозг и нервы.
Связочный аппарат и шейные мышцы тоже оказываются травмированными. Исход такого перелома — смерть пострадавшего, в лучшем случае — тяжелая инвалидность.
С6 и С7 разрушаются неполностью, чаще разламываются отростки позвонков по причине резкого сгибания шеи вперед при внешнем сильном ударе.
Симптомы

Симптоматика шейного перелома зависит от степени тяжести травмы и вида сломанного позвонка.
- При переломе атланта больной чувствует:
- сильную боль в затылке, которая иррадиирует в теменную область;
- онемение и утрата чувствительности в конечностях (если задет спинной мозг и нервные пучки).
При переломе аксиса клиническая картина более размытая, иногда нет ярко-выраженных симптомов. Больной часто не понимает угрозу своего состояния и продолжает поворачивать головой.
Может быть небольшой дискомфорт в области шеи, что оценивается медиками как незначительный ушиб. Но в любой момент неосторожного движения головой позвонок может сместиться и сдавить спинной мозг.
При таком явлении симптоматика уже другая — пациенту становится резко плохо, возникает угроза для жизни. Поэтому переломы всего шейного отдела принято считать опасными.
При повреждениях с 4 по 7 позвонок клиническая картина зависит от степени тяжести травмы, наличия сопутствующих повреждений связочного аппарата и шейных мышц.
Наблюдаются следующие признаки:
- мышечная слабость;
- паралич конечностей (полный или частичный);
- тошнота;
- рвота;
- головокружение;
- нарушение работы сердца, аритмия, в тяжелых случаях — остановка сердца;
- нарушение мочеиспускания (недержание или отсутствие);
- утрата тактильных ощущений;
- парез дыхательных мышц;
- нарушение или отсутствие речи;
- слабость шейных мышц;
- боли в месте перелома;
- трудности в пространственной ориентации;
- сужение просвета гортани, асфиксия;
- травматический шок.
Каждый симптом может наблюдаться и при изолированных травмах, все зависит от физиологических особенностей пациента, его возраста, сопутствующих неврологических заболеваний.
Диагностика
Обнаружить перелом шеи непросто, результаты внешнего физического осмотра не дают исчерпывающей информации, хотя они необходимы.
Опрос пациента затрудняется по причине ухудшения самочувствия. Поэтому выполняют различные обследования позвоночника, среди которых основной — рентгенограмма шейного отдела.
Результат более информативен, если снимки сделаны в прямой и боковой проекции. Если есть подозрения на травму первых двух позвонков — снимок делают через открытый рот пострадавшего, остальные переломы диагностируются в обычном режиме.
Если результаты рентгена недостаточны — выполняют КТ и МРТ шейного отдела.
На экране аппарата врач сможет увидеть все повреждения позвонка, спинного мозга, определить количество обломков их их смещение.
Полный сбор данных обследования позволит хирургу определить тактику лечения и восстановления.
Неотложная помощь

Для облегчения состояния травмированного человека, необходимо оказать ему первую помощь до приезда медиков. Дальнейший ход лечения зависит именно от первых действий, поэтому нужно быть предельно осторожным и грамотно осуществлять все манипуляции.
Если человек оказался неграмотным в своих действиях — это может привести летальному исходу или усугублению травмы.
Уложить больного на бок на жесткую поверхность, ничего самостоятельно не вправлять, даже если видно смещение позвонков. Не подкладывать под голову подушки и валики.
Не позволять пострадавшему двигаться. Шея должна оставаться в неподвижном состоянии. Кроме тех ситуаций, когда есть угроза для жизни человека, например: на оживленной дороге, или в горящем автомобиле. Тогда пострадавшего нужно переместить в безопасное место.
Если у больного сильный отек горла, аккуратно переложить его на живот и подложить под голову твердый валик. Любые перемещения и повороты осуществляют два, три человека одновременно. Перемещать человека нужно осторожно.
Если человек жалуется на сильную боль, у него сохранен глоточный рефлекс — дать обезболивающее средство без поворота головы. При невозможности сделать глоток, при обморочном или бессознательном состоянии необходимо сделать укол с анальгетиком.
Анальгезирующее средство предупредит развитие травматического шока.Обездвижить шею любыми средствами, по типу «воротника» — картоном, твердым тканным материалом.
Иммобилизация
Для транспортировки больного в приемное отделение ему накладывают ватно-марлевый воротник Шанца. Воротник при этом упирается в зону ключиц и затылочную область.
В дополнение к воротнику Шанца пациенту накладывают сверху шину Еланского для создания жесткой фиксации шеи. Транспортируют пациента в медицинское учреждение 3 человека, которые синхронно выполняют все действия при перемещении пострадавшего.
На мягких носилках пострадавшего перевозят на животе, отделы позвоночного столба жестко фиксируются ремнями, в том числе и нижние конечности.
Терапия
В зависимости от тяжести травмы выбирают консервативное или оперативное лечение. Переломы без смещения, зажатия спинного мозга и других осложнений лечат при помощи иммобилизации и приема лекарственных средств и длительного постельного режима.
Консервативное лечение
Для устранения болевого синдрома применяют обезболивающие препараты, длительного действия:
- Диклофенак;
- Адамол;
- Новокаин.
Для снятия отека в области перелома назначают мочегонные средства:
- Фуросемид;
- Трифас;
- Туросемид.
Для полного и быстрого срастания поврежденных позвоночных сегментов показана длительная иммобилизация.
Применение бандажа и воротника

При неосложненном переломе без смещения позвонков применяют фиксатор — воротник Шанца. Его носят в течение длительно времени — 3 месяца, ход лечения контролируется рентгенографией.
Если позвонки в результате травмы деформировались, применяют петлю Глиссона. Это приспособление позволяет осуществить шейное вытяжение за счет веса собственного тела. Позвонки возвращаются в исходное положение до травмы. Петля Глиссона используется в течение 2 месяцев, затем надевают бандаж.
При повреждении третьего и пятого позвонка со смещением больного облачают в фиксирующий корсет. После перелома С6 и С7 одевают обычный лечебный корсет.
Оперативное лечение
Вне зависимости от количества сломанных сегментов, операцию выполняют в следующих случаях:
- повреждение спинного мозга;
- разрыв сосудов и нервных пучков;
- поздняя диагностика и лечение;
- консервативное лечение не эффективно;
- множественный осколочный перелом.
При открытой репозиции удаляют обломки костей, тело позвонка восстанавливают посредством применения пластинок из титана, контракторов и различных фиксирующих средств. Тело позвонка, которого не удалось восстановить заменяют имплантом. После этого ткани, сосуды ушивают.
После оперативного вмешательства пациент строго соблюдает лечебные предписания, находится в постельном режиме. В это время больной принимает антибиотики для профилактики развития сепсиса. Швы снимают через 2-3 недели.
Реабилитационный период
Период реабилитации и комплекс восстанавливающих мероприятий у каждого больного даже с похожими травмами — индивидуальны.
Движение позвонков полностью восстанавливается по-разному, это зависит от многих факторов: тяжести травмы, хода лечения. В восстановительный период пациент уже ходит без фиксаторов, его не ограничивают в двигательной активности.
Полное выздоровление происходит в некоторых случаях спустя несколько месяцев после травмы, в других — спустя годы. Бывает и такое, что человек становится инвалидом на всю жизнь.
Лечебная физкультура и массаж
В процессе длительной иммобилизации шейные мышцы становятся слабыми. Для возвращения их в прежнюю форму подбирается комплекс лечебных упражнений, которые необходимо выполнять в течение нескольких месяцев, ежедневно.
Наклоны головы вперед-назад. Повороты головы в стороны. Вращение головы по кругу сначала в одну, потом в обратную сторону.
Нагрузка на шейные мышцы и связочный аппарат постепенно увеличивается, выполняют другие упражнения:
В положении сидя, ухватиться одной рукой за шею сзади и тянуть туловище вперед к коленям. Так растягиваются все отделы позвоночника. Расставить ноги шире в положении стоя.
Наклонить голову вправо и стараться коснуться кончиком мочки плеча. При этом само плечо должно оставаться неподвижным. Постоять в таком положении несколько секунд, затем вернуться в исходное положение. 5-6 повторов с одной стороны и столько же повторов — с другой. Для укрепления шейных мышц можно выполнять упражнения с полотенцем.
Для этого обычное махровое полотенце нужно свернуть в жгут, взяться за его концы руками и перекинуть петлю за затылок в область шеи. При поднимании рук мышцы шеи не должны оказывать сопротивления. Так снимаются мышечные зажимы и укрепляются задние мышцы.
Плечи опустить, подбородок приподнять, ноги расставить шире. Отвести плечи и туловище назад, а голова остается на месте. Делать 5 повторов — движения плечами назад, 5 повторов — вперед. Все движения выполнять плавно, без спешки.
Ухватиться оной рукой за выпрямленную другую руку в локте и потянуть на себя. При этом подбородок должен захватить плечо руки и также его тянуть. Упражнение укрепляет мышцы «лестницы» вдоль шеи. Зарядку выполнять по 5 раз в каждую сторону.
Повернуть голову в сторону и приподнять ее вверх. Руку при этом положить на первый шейный позвонок, под затылком. Так напрягаются мышцы в области первого позвонка.
Повернуть голову в сторону и поднять руку вверх, делать упражнение нужно плавно медленно, без резких движений. Так растягиваются боковые мышцы шеи.
После этого добавляются более сложные упражнения на укрепление мышц, такие как «мостик», «березка», «кошка» и другие.
Специальный лечебный массаж назначается также для восстановления работы мышц, укрепления позвоночных сочленений, усиления кровотока и снабжения клеток кислородом.
Для более тонкой разработки каждого позвонка применяют точечную технику массажа. Первые процедуры недолгие, постепенно со временем время сеансов увеличивается до 40 минут. Важно не допускать переутомления и дискомфорта у пациента — это знак о нарушении правил массажа.
Лучшая техника массажа для мышц шеи — синкардиальный массаж для улучшения кровотока в тканях и сосудах.
При легкой степени перелома шеи процесс выздоровления ускоряют методы физиотерапии:
- магнитная терапия;
- электрофорез с обезболиванием;
- подводное вытяжение;
- дарсонвализация (разновидность УВЧ).
После того, как шейные мышцы восстановились, пациенту можно заниматься плаванием в бассейне.
Осложнения и последствия перелома шеи
Прогноз на выздоровление при переломе без повреждения спинного мозга — благоприятный. Перелом заживает без каких-либо последствий.
В некоторых случаях возможны проблемы с тактильным ощущением в области перелома, но в процессе массажа проблема исчезает. Также излечение зависит от времени оказания первой помощи пострадавшему и грамотного действия врачей.
Если при травме спинной мозг оказался сдавленным, то велика вероятность появления паралича или пареза мышц ног. В процессе лечебной коррекции эти явления устраняются и чувствительность возвращается к ногам.
Важное значение имеет помощь больному во время его лечения, своевременный уход за ним с момента получения травмы.
Распространенные последствия перелома шеи, которые обнаруживаются сразу после травмы:
- рассечение или разрыв спинного мозга и сосудов;
- паралич мышц ног или рук;
- нарушение работы органов малого таза;
- повреждения связочного аппарата.
Отдаленные последствия появляются у больного спустя некоторое время после повреждения. Они проявляются по причине неправильного ухода за больным, поздней диагностики и терапии перелома.
Такие осложнения уже с трудом поддаются лечению и меняют жизнь пациента в не самую лучшую сторону.
Кроме перечисленных последствий, у пациента могут наблюдаться и другие осложнения:
- расстройства речи ( ринолалия, дизартрия и т.д.);
- появление остеохондроза;
- сколиоз;
- болевой синдром;
- абсцесс в результате пролежней;
- воспалительный процесс;
- головокружение, тошнота;
- расстройство сна;
- рассеянность.
Если до момента травмы человек страдал заболеваниями сердечно-сосудистой системы, диабетом, болезнями крови или костей (например: остеопороз, туберкулез), то вероятность летального исхода увеличивается в разы.
Чтобы оградить себя от травм позвоночника, важно вести безопасный образ жизни. Соблюдать правила дорожного движения во время езды на автомобиле, не нырять на мелководье или с высокого обрыва, быть осторожными во время спортивных тренировок повышенной опасности.
Для поддержания тонуса шейных мышц регулярно проводить гимнастику для всего связочного аппарата спины, ходить на плавание.
Источник
