Парирующие переломы

.jpg) Перелом диафиза одной из костей может сочетаться с вывихом головки другой кости предплечья. При этом разрывается кольцевидная связка, охватывающая шейку вывихнутой кости. Встречаются два вида таких повреждений:
Перелом диафиза одной из костей может сочетаться с вывихом головки другой кости предплечья. При этом разрывается кольцевидная связка, охватывающая шейку вывихнутой кости. Встречаются два вида таких повреждений:
1) перелом верхней или средней трети диафиза локтевой кости и вывих головки лучевой кости — повреждение Монтеджи;
2) перелом средней или нижней трети диафиза лучевой кости и вывих головки локтевой кости — повреждение Галеацци.
Переломы костей типа Монтеджи и Галеацци относятся к разряду наиболее тяжелых повреждений предплечья и часто полностью не распознаются — просматривается вывих головки. Это приводит к выраженному ограничению функции, деформации и девиации кисти.
Поэтому при типичной локализации перелома диафиза одной из костей необходимо с особой тщательностью обследовать область головки другой кости предплечья.
Повреждение типа Монтеджи
Повреждение типа Монтеджичаще всего возникает при отражении удара палки по поднятому вверх и согнутому под углом 90° в локтевом суставе предплечью — «парирующий» перелом (рис. 185, а), а также при падении на землю.
Различают сгибательный и разгибательный типы перелома локтевой кости с вывихом головки лучевой кости (рис. 185, б).

Рис. 185. Перелом Монтеджи. а — механизм «парирующего» перелома; 6—сгибательный; в—разгибательный.
Сгибательный перелом встречается гораздо реже разгибательного. При разгибательном переломе типа Монтеджи угол между отломками локтевой кости открыт в тыльную сторону, головка лучевой кости смещается в ладонную сторону. При этом может повредиться лучевой нерв. При сгибательном переломе головка лучевой кости вывихивается в тыльную сторону, а угол между отломками открыт в ладонную сторону. В результате мышечной тракции наступает смещение по длине.
Клиника. При осмотре отмечается характерная деформация конечности, заключающаяся в заметном искривлении заднего контура предплечья, укорочении поврежденного предплечья. При пальпации определяются нарушение целости гребня и локальная болезненность места перелома локтевой кости.
При пальпации области головки лучевой кости отмечаются резкая болезненность и смещение головки. В случае сгибательного перелома она легко пальпируется на задней поверхности локтевого сустава. Здесь же определяется симптом пружинящего сопротивления. При разгибательном переломе пропальпировать головку лучевой кости значительно труднее. Смещение головки в ладонную сторону приводит к ограничению сгибания в локтевом суставе. Резкое нарушение двигательной функции предплечья дополняет клиническую картину.
При осмотре необходимо проверить, нет ли нарушений иннервации со стороны лучевого нерва. Рентгенография в двух проекциях с обязательным захватом локтевого сустава уточняет характер повреждения и степень смещения отломков.
Лечение. При сгибательном переломе типа Монтеджи релонировать отломки локтевой кости удается довольно хорошо. Репозицию необходимо проводить под внутрикостным, проводниковым обезболиванием или под наркозом, так как сильные мышцы предплечья, быстро сокращаясь, прочно удерживают отломки в смещенном по длине состоянии. Вправление производит хирург с одним или двумя помощниками.
Больного укладывают на стол. Один помощник осуществляет противотягу за плечо, другой — вытяжение конечности за кисть. Точной репозиции перелома локтевой кости легче добиться при разогнутом положении конечности. Одновременно хирург давит своим I пальцем или кистью на вывихнутую в тыльную сторону головку лучевой кости в направлении сзади наперед и сверху вниз (по оси лучевой кости). Другой рукой хирург придавливает область локтевой ямки, оказывая противодействие. Обычно головка лучевой кости легко вправляется. Вправление сопровождается легким щелчком вставшей на место головки лучевой кости. При непрерывно удерживающем вытяжении производится давление на дистальный отломок локтевой кости в направлении сзади наперед.
После вправления отломков на конечность, разогнутую в локтевом суставе, в положении супинации накладывают тыльную гипсовую лонгету от головок пястных костей до подмышечной впадины. Точность репозиции контролируют рентгенограммами, произведенными в двух проекциях. А. В. Каплан рекомендует гипсовую лонгето-циркулярную повязку накладывать на выпрямленную конечность на 3—4 нед, после чего предплечье в 2—3 приема переводится в согнутое до 90° положение.
Вправление разгибательного переломовывиха типа Монтеджи так же, как и сгибательного, необходимо проводить при хорошем обезболивании. Репозицию производят вручную или с помощью аппарата Соколовского. Помощники осуществляют тягу за кисть и противотягу за плечо. Предплечье в положении полной супинации согнуто в локтевом суставе под углом 90°. Вправление переломовывиха начинают с вправления вывихнутой кпереди и кнаружи головки лучевой кости путем давления на нее большим пальцем в направлении спереди назад. Одновременно в том же направлении производят давление на дистальный конец проксимального отломка локтевой кости. Помощник, осуществляющий тракцию предплечья за кисть, сгибает его в локтевом суставе под углом 60°.
После этого на конечность накладывают гипсовую повязку от основания пальцев до верхней трети плеча, постоянно удерживая предплечье в положении супинации. Производят рентгенологический контроль за состоянием отломков. Через 4—5 нед гипсовую повязку снимают и накладывают новую, фиксирующую новое положение конечности: предплечье согнуто в локтевом суставе под углом 90—100°; ему должно быть придано положение, среднее между пронацией и супинацией. Иммобилизация продолжается 8—12 нед, после чего больному назначают физиотерапию, массаж и обязательно активные и пассивные движения в локтевом суставе. Трудоспособность восстанавливается через 14—18 нед.
Если одномоментная репозиция не удалась, что часто бывает при разрыве кольцевидной связки, и при интерпозиции мягких тканей, необходимо вправить оперативным путем — произвести остеосинтез локтевой кости и вправить головку лучевой кости. Повреждение лучевого нерва является абсолютным показанием к оперативному вправлению головки лучевой кости. Оперативный метод лечения разгибательных переломов типа Монтеджи имеет преимущества перед закрытым способом и дает хорошие результаты.
Заднелатеральным доступом обнажают место перелома локтевой кости. При согнутой в локтевом суставе руке производится попытка закрытого вправления головки лучевой кости. Если головка вновь вывихивается, ее необходимо зафиксировать, сшив или восстановив разорванную кольцевидную связку. Поднадкостнично обнажают место перелома локтевой кости. Отломки репонируют и фиксируют интрамедуллярным введением стержня Богданова, проведенного через верхушку локтевого отростка. Окаймляющую шейку лучевой кости фасциальную полоску туго натягивают и сшивают после вправления головки.
Ряд авторов кольцевидную связку не сшивают и не восстанавливают, а предлагают головку лучевой кости фиксировать спицей Киршнера к локтевой кости. Спицу удаляют через 2—3 нед.
В некоторых случаях операцию производят с помощью костных трансплантатов (ауто- или гомотрансплантата). Трансплантаты располагают по бокам локтевой кости на уровне перелома. Рану послойно ушивают, после чего накладывают гипсовую повязку от основания пальцев до верхней трети плеча. Предплечье, согнутое под углом 90° в локтевом суставе, фиксируют на 12—14 нед до полного сращения локтевой кости. Трудоспособность восстанавливается через 14—16 нед.
Повреждение типа Галеацци
Перелом лучевой кости в средней или нижней трети диафиза с разрывом дистального радиоульнарного сочленения и вывихом головки локтевой кости возникает как от прямой, так и от непрямой травмы. Лучевая кость ломается в наиболее слабом месте (область кривизны). Фрагменты лучевой кости смещаются под углом, открытым в тыльную сторону, и наступает вывих локтевой кости в радио-ульнарном сочленении в ладонную сторону — разгибательный перелом (рис. 186). При сгибательном переломе угол между отломками открыт в ладонную сторону, а головка лучевой кости смещается в тыльную сторону. Этот вариант перелома Галеа-цци встречается реже. Клиника. В области перелома лучевой кости и лучезапястного сустава определяется деформация, обусловленная смещенными фрагментами лучевой и локтевой костей. Пальпация выявляет нарушение оси лучевой кости и смещенную в тыльно-локтевую или ладонно-локтевую сторону головку локтевой кости. Нагрузка по оси предплечья болезненна. Пронационные и супинационные движения невозможны. При надавливании на головку локтевой кости она легко вправляется и вновь выскальзывает при движениях предплечья. Для уточнения диагноза необходимы рентгенограммы предплечья в двух проекциях с захватом лучезапястного сустава.

Рис. 186. Повреждения Галеацци. Схема смещения отломков.
Лечение. Одномоментная репозиция отломков и устранение вывиха головки локтевой кости удаются крайне редко. При неудавшейся попытке показано оперативное лечение, цель которого заключается в прочной фиксации отломков лучевой кости металлическими конструкциями. После прочной фиксации луча приступают к вправлению вывиха локтевой кости. Если головка вывихивается повторно, необходимо фиксировать ее спицей Киршнера или резецировать. После операции на конечность накладывают гипсовую повязку от основания пальцев до верхней трети плеча на 8—10 нед. Иммобилизацию конечности осуществляют в согнутом в локтевом суставе положении до 90°, предплечье— в положении, среднем между пронацией и супинацией. Движения пальцами и в плечевом суставе назначают с первых дней после операции.
После снятия гипса обычно наблюдается выраженная атрофия мышц предплечья и кисти, поэтому после снятия гипсовой повязки больным назначают физиотерапевтическое лечение, массаж и обязательно лечебную гимнастику. Трудоспособность восстанавливается через 10—12 нед.
Травматология и ортопедия. Юмашев Г.С., 1983г.
Источник
Перелом – это травма, при которой происходит повреждение костной ткани. При этом прочность кости оказывается ниже, чем сила воздействующего фактора. Существует классификация переломов, которая помогает врачам точно поставить диагноз и назначить правильное лечение.
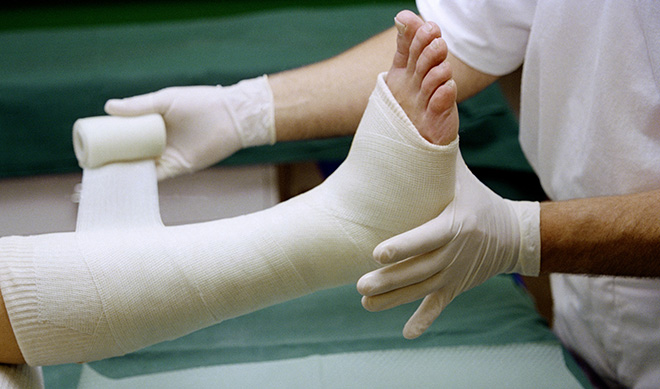
Переломы и их симптоматика
Симптомы варьируются в зависимости от типа перелома. Например, при травме позвоночника болевой синдром может появиться не в месте удара, а в нижних конечностях. Травма со смещением всегда приводит к появлению деформации и нетипичной подвижности. Большинство переломов сопровождаются сильным непрекращающимся со временем болевым синдромом, появлением отечности, покраснения, синюшности кожи в месте травмы, образованием гематом. При травмировании конечности утратятся её опорная и двигательная функции.
Открытый перелом легко распознать по открытой кровоточащей ране, часто с торчащими из нее обломками костей. При закрытом отломки кости могут выпирать сквозь кожу, не пробивая её. Травма ребер всегда сопровождается затрудненным дыханием, болезненностью, кашлем, иногда – кровохарканием. Перелом со смещением всегда вызывает заметную деформацию кости, если повреждена конечность, она может показаться длиннее или короче нормальной.
Зависимость травмы от возраста
Структура костей ребёнка более гибкая и не такая прочная, как у взрослых, из-за чего их опорно-двигательный аппарат более уязвим к травмам. Кроме того, повышенный риск травмы у детей связан с высокой активностью и недостаточными навыками самосохранения. У пожилых людей в процессе возрастных изменений из костной ткани вымываются соли кальция, из-за чего скелет также становится более хрупким. Кроме того, ухудшенное в силу возраста кровообращение может приводить к ухудшению равновесия, головокружениям, повышая риск падения.
У зрелых людей риск травмы связан с сезонными погодными условиями, физическим трудом, спортивной деятельностью.

Основные симптомы
Почти все виды переломов имеют сходную, довольно яркую клиническуюкартину. Признаки могут варьироваться в зависимости от разных факторов, но выделяют общие симптомы повреждения костной ткани: сильная боль, не проходящая со временем, покраснение, отек, образование гематом, синюшность кожи в месте травмы.
Некоторые из этих симптомов являются абсолютными признаками перелома, некоторые – относительными. Преобладание тех или иных признаков зависит от типа травмы.
Классификация переломов костей
Для упрощения работы медицинских работников существует классификация переломов костей. Повреждения отличаются по разным факторам, включая форму и размещение обломков кости, а также причину травмы.
Причины травмы
В зависимости от причины повреждения переломы бывают патологическими или травматическими. Среди патологических выделяют следующие разновидности:
- Истончение костей после хирургического вмешательства.
- Наличие хронических патологий.
- Остеопороз.
- Кисты костей.
- Наличие опухолей.
Травматические повреждения делятся на прямые и непрямые. К прямым относят любые травмы, при которых место воздействия на ткани совпадает с местом нарушения целостности кости. В противном случае перелом называется непрямым.
Сообщение отломков кости
В зависимости от расположения отломков костей, различают 2 вида переломов. Если целостность мягких тканей нарушена, перелом называется открытым. Если таких повреждений нет – закрытым.
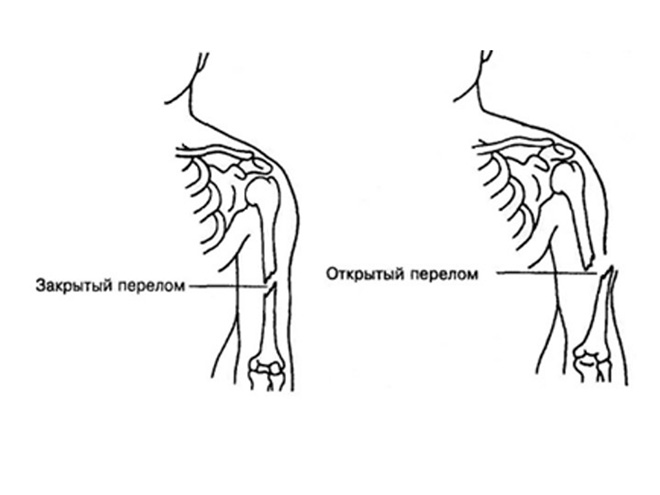
Открытые переломы, в свою очередь, подразделяют на первичные и вторичные. В первом случае повреждение мягких тканей образуется в момент травмы. Вторичный возникает, когда обломки кости травмируют кожу, пробивая её и образуя рану.
Закрытые переломы делятся на следующие типы:
- Комбинированный. Характеризуется возможным наличием повреждений висцеральных органов.
- Сочетанный. Причиной повреждения стали химические, радиационные и механические факторы.
- Множественный. В этом случае наблюдаются повреждения нескольких костей сразу.
- Единичный. Наблюдает повреждение только одной кости.
- Полный. Происходит полное отделение концов кости, наблюдается их смещение.
- Неполный. Обломки кости не разделяются. К таким дефектам относят надломы, трещины, дырчатые и краевые переломы.
Самые сложные, опасные и долго заживающие типы травм – это переломы со смещением. Они могут провоцировать тяжелые осложнения: потерю чувствительности, паралич, кровотечения, застойные процессы. Травмы крупных мышц и кровеносных сосудов способны привести к летальному исходу.
Место расположения
В зависимости от расположения травмы делят на следующие типы:
- Эпифизиолизы – травмы зон роста костной ткани у детей.
- Эпифизарными – повреждения в полостях суставов.
- Метафизарными – в области сустава.
- Диафизарными – травмы концов трубчатых костей.
- Вколоченными – травмы губчатых элементов костей.
- Повреждения трубчатых костей.
Эпифизарная травма представляет собой совмещение перелома и вывиха. Это осложняет процесс лечения, и делает период восстановления более длинным.
Форма линии перелома
В зависимости от линии перелома, они делятся на следующие типы:
- Поперечный.
- Продольный.
- Косой.
- Винтовой.
- Оскольчатый.
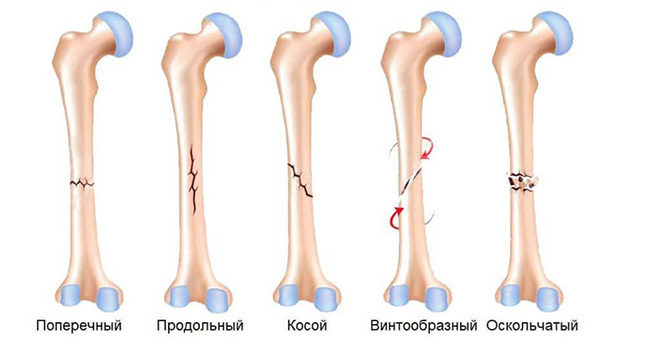
При поперечных переломах повреждение считают стабильным, так как не возникает смещения. В других случаях кости тянутся за мышцами, и их отломки начинают расходиться, если их сразу же не зафиксировать.
При оскольчатом повреждении кости образуются несколько острых осколков, которые впиваются в мягкие ткани, нанося повреждения. Такие травмы требуют длительного лечения и реабилитации.
Возможные осложнения переломов
Осложнения при травме кости подразделяют на три группы:
- Нарушения со стороны костной ткани. Неправильное заживление, патологическое изменение длины поврежденной конечности, образование ложного сустава.
- Нарушения со стороны мягких тканей. Кровотечения, атрофия мышечной ткани, ухудшение иннервации и кровотока.
- Распространение инфекции в ране или по всему организму.
Перелом может не срастись, если неправильно расположить отломки кости. Если между отломками кости попадут мягкие ткани, может образоваться ложный сустав, из-за чего конечность потеряет возможность нормально двигаться.
Повреждение нервных стволов при травме может вызвать образование крупной костной мозоли, что приведет к возникновению параличей и парезов, а также нарушению обменных процессов в тканях. Все эти осложнения, в конечном счете, могут стать причиной инвалидности.
Длительная иммобилизация конечности приведет к атрофическим процессам в мышцах и нарушению подвижности суставов. А также при снятии гипса могут наблюдаться отеки, синюшность кожных покровов. Чтобы избежать этого назначают лечебные процедуры, курсы специальных упражнений.
Инфекционные осложнения возникают при открытых повреждениях кости, когда патогенные микробы попадают в рану и распространяются по организму. Чтобы их предотвратить, рану обеззараживают и закрывают повязкой, раны зашивают, проводят лечение антибиотиками.
При неправильном или затянувшемся лечении возможно формирование рубцов, которые начинают давить на сосуды и нервы, что приводит к появлению хронических болей после окончания лечения. При этом пациент не может долго ходить, переносить тяжести, чувствует боль при смене погодных условий.
Диагностика перелома кости
Диагностировать травму можно, опираясь на симптомы, однако есть вероятность перепутать его с сильным ушибом или трещиной из-за похожей симптоматики. После оказания первой медицинской помощи нужно доставить пострадавшего в больницу, где его сможет обследовать квалифицированный специалист.
Наиболее точный способ определить перелом – сделать рентгеновский в разных проекциях. Это позволит не только определить место повреждения, но и хорошо изучить его со всех сторон. Как правило, для постановки точного диагноза этой процедуры достаточно. После неё врач может назначить лечение и наложить гипс.
Относительные признаки перелома
Почти любые повреждения костной ткани сопровождаются следующими относительными признаками:
- сильный болевой синдром, не ослабляющийся со временем;
- утрата двигательной функции;
- отечность и покраснение кожи;
- появление кровоподтеков.
Важно: эти признаки проявляются не всегда и могут оказаться симптомами другой травмы. Точно диагностировать её может только врач.
Абсолютные признаки перелома
Абсолютными признаками травмы костей являются крепитация – характерный хруст отломков кости при попытке двигать поврежденной конечностью или прощупать её, деформация, а также патологическая подвижность в месте травмы. Эти симптомы не всегда становятся доминирующими, но при их наличии перелом можно определить точно.
Первая помощь при переломах конечностей
Пострадавшему нужно сразу же оказать первую медицинскую помощь. Важно: правильные действия в первые моменты после травмы помогут избежать травматического шока, а также осложнений при дальнейшем лечении.
Что нужно сделать в первую очередь:
- Оценить повреждения, их тяжесть и общее состояние пострадавшего.
- Остановить кровотечение, обеззаразить рану.
- Дать пострадавшему обезболивающее.
- При необходимости переместить пострадавшего в более удобное положение, в котором он сможет дождаться скорой помощи. Перед этим важно оценить, возможна ли транспортировка: нельзя как-либо двигать пациентов при переломе позвоночника.
- Обездвижить поврежденный участок, наложить шину из подручных средств.
Если самостоятельная транспортировка пострадавшего невозможна, после оказания помощи необходимо сразу же вызвать скорую помощь.
Остановка кровотечения
При открытом повреждении костей может открыться сильное венозное или артериальное кровотечение. Его нужно остановить, используя медицинский жгут или использовать для этого подручные средства: ремень, галстук, кусок ткани от одежды.
Перед тем как накладывать жгут, нужно определить тип кровотечения. Сделать это можно по цвету крови и скорости её выделения:
- Венозное кровотечение — кровь течет медленно, равномерно, имеет темный окрас. Жгут нужно наложить под местом травмы.
- Артериальное кровотечение — кровь ярко-красная, бьет из раны рывками. Жгут накладывают сверху травмированной зоны.
Важно: скорая помощь может приехать не сразу после вызова. Чтобы не дать конечности отмереть, жгут нужно ослаблять каждые 1,5 часа, а потом снова затягивать. Поэтому время наложения жгута следует записать и не забыть сообщить его врачам скорой помощи.
Обработка ран
Чтобы избежать заражения крови, рану при открытой травме нужно быстро обработать антисептическим средством и наложить стерильную повязку. Для этого подойдет обычная перекись водорода. После этого место травмы нужно обездвижить.
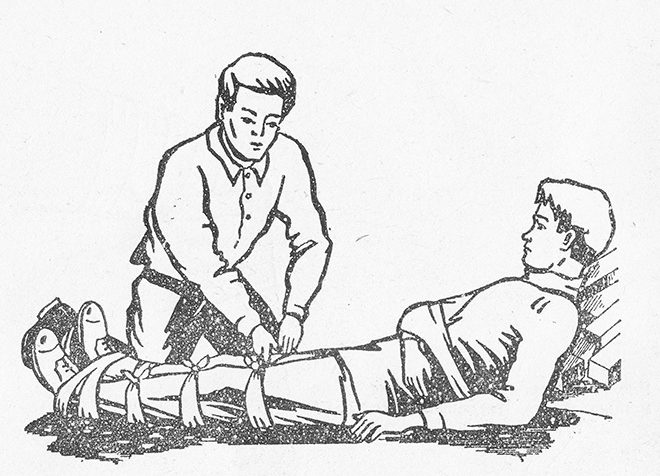
Иммобилизация
Иммобилизация или фиксация поврежденной кости – основной вид медицинской помощи при переломах. На травмированные конечности накладывают шину – твердую накладку, которую можно сделать из подручных средств, например, деревянной доски. При отсутствии подходящих материалов нижние конечности можно связать вместе, при этом здоровая будет служить шиной для поврежденной, а верхнюю подвесить на платке, шарфе или бинте, обвязав его вокруг шеи. Это позволит избежать смещения обломков кости и дальнейших осложнений при транспортировке больного.
Обезболивание
При сильном болевом синдроме необходимо дать пациенту обезболивающие препараты – анальгин, кеторол, ибупрофен. Перед тем как проводить какие-то манипуляции с поврежденной областью: накладывать шину или пытаться её пальпировать, сделать это нужно обязательно иначе пострадавший может потерять сознание от болевого шока.
К какому врачу обратиться
При переломе за помощью нужно обращаться к травматологу или хирургу, также можно обратиться к терапевту. Врач проведет осмотр, определить тип травмы и выберет тактику лечения. На реабилитационный период пациента могут направить к игло- или рефлексотерапевту, врачу-реабилитологу, специалисту по лечебной физкультуре.
Видео по теме
Разные виды переломов костей характеризуются разной симптоматикой и требуют разных тактик лечения. Для облегчения диагностики была создана классификация, учитывающая локализацию, форму и расположение отломков кости, а также причины травмы. Следуя этой классификации, врач может поставить точный диагноз и определить лучшую тактику лечения.
Источник
