Пальпация перелома
Главная
Библиотека
Хирургия
Метод пальпации в диагностике травм конечностей и ортопедических заболеваний
Зрительные впечатления, полученные при осмотре, проверяют и дополняют данными пальпации (ощупывания).
Пальпация применяется для общего исследования больного (обследование органов брюшной полости, лимфатических желез тела и др.) и для изучения местного поражения. Производят ее всей кистью, концами пальцев и кончиком указательного пальца. При исследовании производят также надавливание и постукивание.
При местном обследовании пораженной области пальпацией со стороны поверхности тела можно определить ряд важных данных. Прикладывая кисти рук ладонной, а лучше тыльной поверхностью к пораженному и симметричному участку противоположной конечности, можно уловить разницу в кожной температуре. Воспалительный процесс кости и мягких тканей чаще всего сопровождается местным повышением температуры.
Надавливанием кончиком одного пальца или нескольких пальцев выявляют местную болезненность (поверхностную и глубокую, ограниченную и разлитую). Наличие местной болезненности после травмы позволяет заподозрить перелом кости. Большое значение имеет также местная болезненность при очаговых заболеваниях кости: туберкулезе, местной остеодистрофии, остеомиелите, опухолевом поражении.
Следует обращать внимание на состояние кожных покровов: влажность или сухость, бугристость, смещаемость кожи и подкожной клетчатки, толщину кожной складки. При инфильтративном росте злокачественных опухолей последняя может прорастать в подкожную клетчатку, что приводит к ограничению подвижности кожи.
Пальпацией устанавливают грубые расстройства чувствительности (гиперестезия, гипестезия, анестезия), тургор тканей, состояние мышц, отечность тканей (пастозность).
Хруст при движениях в суставах, крепитация при движениях отломков костей, флюктуация при подкожных, внутрисуставных скоплениях жидкости, подвижность сухожилий относительно окружающих тканей также выявляются с помощью пальпации.
Диагностика некоторых заболеваний основывается на пальпаторных симптомах (крепитирующий и стенозирующий тендовагинит, щелкающий сустав и т. д.).
Пальпация широко применяется во время операций; она позволяет определить положение суставных концов и отдельных костных выступов, скрытых глубоко под мягкими тканями и вследствие этого недоступных осмотру, следить за положением отломков и суставных концов при вправлении переломов и вывихов.
Иногда производят пальпацию глубжележащих образований через носоглотку, прямую кишку, влагалище. При наличии свищей с узким каналом, когда пальцевое исследование неосуществимо, для определения инородных тел или секвестров применяют пальпацию с помощью зонда. Она позволяет определить ход свищевого канала, а иногда и» характер инородного тела.
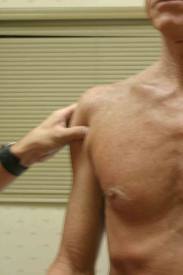
Во время пальпации суставов врач ориентируется на костные выступы, обращая внимание на их взаимное расположение. Так, при пальпации плечевого сустава обращают внимание на взаимное расположение головки плечевой кости и акромиального отростка лопатки. В норме головка плечевой кости пальпируется под акромиальным отростком. При вывихах плеча на месте головки определяется западение.
При пальпации локтевого сустава обращают внимание на расположение трех опознавательных костных выступов; надмыщелков плечевой кости и угла локтевого отростка локтевой кости. В норме в разогнутом положении предплечья эти три опознавательных костных выступа располагаются на прямой линии, при этом вершина локтевого отростка находится посередине линии, соединяющей оба надмыщелка, — линия Гютера. В положении сгибания предплечья три указанных костных выступа образуют равнобедренный треугольник — треугольник Гютера. Длинная ось плеча перпендикулярна линии, соединяющей надмыщелки плечевой кости, и делит эту линию пополам (линия надмыщелков Маркса). При переломах в локтевом суставе или вывихах локтевой кости указанные соотношения линий нарушаются.
При ощупывании тазобедренного сустава определяют линию Розера-Нелатона, которая соединяет переднюю верхнюю ость подвздошной кости с наиболее выдающейся частью седалищного бугра. В норме при согнутом под углом 135° бедре большой вертел располагается на этой линии. При coxa vara et valga, переломах шейки бедренной кости и вывихах бедра большой вертел располагается выше или ниже линии Розера — Нелатона.
А.П. Скоблин, Ю.С. Жила, А.Н. Джерелей
«Метод пальпации в диагностике травм конечностей и ортопедических заболеваний» раздел Травматология и ортопедия
Дополнительная информация:
- Признаки травм конечностей и ортопедических заболеваний, методы осмотра
- Метод аускультации (выслушивании) в диагностике травм опорно-двигательного аппарата и ортопедических заболеваний
- Вся информация по этому вопросу
Источник
Пальпация при обследовании больных с поражением органов движения и опоры применяется широко и может осуществляться обеими руками
кости, исследование, позволяет, через, например, коленном, суставе, пальпации, боль, пальца, жидкости, подвижность
Пальпация при обследовании больных с поражением органов движения и опоры применяется широко и может осуществляться обеими руками (бимануальная пальпация), всей кистью, концами пальцев, концом I или II пальца.
Бимануальная пальпация применяется в случае необходимости определить местную температуру, скопление жидкости в суставе (симптом баллотирования надколенника при скоплении жидкости в коленном суставе), подвижность одного из суставных концов, характер трения сочленяющихся поверхностей, правильность расположения и взаиморасположение характерных костных выступов, выявить отраженную болезненность при травме, крепитацию (шум трения концов фрагментов сломанной кости друг о друга), необычную подвижность на протяжении сегмента при переломе, уплотнение или размягчение участков тела, наличие забрюшинных и обширных подкожных гематом с отслоением кожи, абсцессов.
Ощупывание двумя руками позволяет врачу оценить свои действия после сопоставления фрагментов сломанной кости, проверить правильность вправления вывихнутого сегмента, помогает хирургу разобраться в течении послеоперационной раны, вовремя предпринять необходимые профилактические меры и др. Для определения местной температуры ладонью или тыльной поверхностью кисти одной руки исследующий прикасается к болезненному месту, а соответствующую поверхность другой руки кладет на симметричный участок противоположной стороны. Местная температура может быть повышенной, что чаще наблюдается при воспалительных процессах, или пониженной — при сосудистых расстройствах.
Для выявления подвижности одного из суставных концов, например, головки плечевой кости, врач пальцами одной руки (разноименной с исследуемой) охватывает головку кости несколько дистальнее акромиона по передней, наружной и задней поверхностям, а рукой, одноименной с исследуемой, захватив согнутую в локтевом суставе руку больного, производит вращательные (ротационные) движения вокруг продольной оси плеча.
Исследование обеими руками позволяет выявить различия в характере трения суставных поверхностей (хруст, щелкающий сустав), патологию сухожилий (крепитирующий тендовагинит), мышц (исследование силы мышц — исследования с преодолением сопротивления) и др. При выявлении повреждения коллатеральных связок коленного сустава, например, с помощью бимануального исследования определяется боковая разболтанность в коленном суставе, а при повреждении передней и задней крестообразных связок устанавливается смещение голени по типу «выдвигаемого» и «задвигаемого» ящика.
Бимануальное исследование позволяет выявить отраженную болезненность при подозрениях на заболевания и повреждения позвоночного столба. С этой целью ладонями обеих рук осуществляют дозированное давление на голову обследуемого, передавая тем самым нагрузку на позвоночный столб. При наличии патологии появляется отраженная болезненность в месте поражения.
Удерживая одной рукой разогнутую в коленном и тазобедренном суставах ногу больного, а второй рукой поколачивая по пятке. Можно также получить отраженную боль в одном из сегментов нижней конечности. Это происходит при наличии вколоченного перелома шейки бедра или вертельной области (боль в тазобедренном суставе), переломов мыщелков бедра или голени (боль в коленном суставе), при наличии перелома или трещины большеберцовой кости (боль по передней поверхности голени и др.).
При подозрении на трещины или переломы ребер легкое сдавливание грудной клетки руками в переднезаднем или боковом направлениях приводит к деформации ребра, что вызывает отраженную болезненность в месте повреждения.
Аналогичные исследования двумя руками осуществляют и при подозрении на повреждение костей таза.
Бимануальное исследование применяется также при определении сращения переломов трубчатых костей.
Ощупывание одной кистью позволяет определить состояние кожи, ее сухость и шероховатость или повышенную влажность, тургор мягких тканей, смещаемость кожи и подкожной основы. При злокачественном инфильтративном росте костных опухолей, например, исходящих из костей, расположенных вблизи кожи (крыло подвздошной кости, крестец, ключица, ребра, большеберцовая кость, кости кисти и стопы, головка малоберцовой кости и т.д.), они прорастают в подкожную жировую клетчатку и приводят к ограничению подвижности кожи над опухолью и т.д.
Концами пальцев выявляют утолщение синовиальных сумок, их заворотов, утолщение и уплотнение нервных стволов, пульсацию сосудов конечностей, наличие невром культей, определяют консистенцию припухлости, ее подвижность, взаимоотношение с окружающими и подлежащими тканями, наличие жидкости в суставах, флюктуацию при абсцессе и др. Иногда пальцами ощупывают глубжележащие ткани через естественные отверстия тела — прямую кишку, влагалище, рот и носовую часть глотки. Так, пальцевое исследование через прямую кишку может помочь не только установить характер смещения фрагментов при переломах копчика, но и сопоставить фрагменты. Без этого метода пальпации невозможно обойтись при постановке диагноза растущей кпереди опухоли крестца или копчика, пресакрального абсцесса при туберкулезном поражении пояснично-крестцового отдела позвоночного столба и др. Пальцевое исследование через влагалище позволяет разобраться в патологии лобкового симфиза, через рот и носовую часть глотки — прощупать заглоточный абсцесс при туберкулезном поражении шейного отдела позвоночного столба, определить его размеры и границы, выявить болезненные места и т.д.
Концами I и II пальцев определяют местную локальную болезненность (например, при эпиконднлите, трещинах кости, эпифизеолизе без смещения, разрыве и растяжении связок, повреждении мениска, неврите, остеофите культи и др.), выстояние остистого отростка при повреждении или заболевании позвонка и т. д.
Болезненность, выявляемая методом пальпации, может носить ограниченный очаговый характер, но может быть и более распространенной, разлитой. Следует отличать поверхностную местную болезненность от глубокой. Последнюю, не всегда удается выявить даже значительным надавливанием концом I или II пальца (компрессионный перелом позвонка с незначительной деформацией, небольшие воспалительные очаги и абсцессы на глубине костной ткани и т.д.). В таких случаях прибегают к разновидности пальпации — постукиванию концом II или III пальца кисти по остистому отростку ил и другому подозрительному участку скелета. Легкое сотрясение тканей, возникающее при поколачивании, вызывает отраженную местную глубокую болезненность, которая должна насторожить врача и помочь разобраться в причинах се возникновения.
Ощупывание помогает также установить грубые расстройства чувствительности тканей (анестезию, гиперестезию).
Некоторые же заболевания распознаются только благодаря методу пальпации. К числу таких заболеваний относятся щелкающий тазобедренный сустав, лопаточный хруст, стенозирующий и крепитирующий тендовагинит, подкожная эмфизема при травме груди и т.д.
Таким образом, пальпация, сочетающаяся с осмотром, позволяет врачу-травматологу выявить ряд важнейших признаков и симптомов, определяющих дальнейшее направление хода обследования травматологического больного.
Источник
Основными симптомами
перелома являются: 1) боль, 2) нарушение
функции органа, 3) деформация и укорочение
конечности, 4) ненормальная подвижность
кости, 5) крепитация.
Б
о л ь. Ощущение
боли появляется у пострадавшего сразу
же после травмы. Боль уменьшается спустя
некоторое время после травмы, если
поврежденная конечность находится в
состоянии покоя, и вновь усиливается
при изменении положения органа (движение
больной конечности, дыхательные
движения
при переломе
ребер,
нагрузка на кость по ее оси). Характер
болевых ощущений зависит от степени
повреждения костей и окружающих зону
перелома тканей. Пальпация зону перелома
всегда сопровождается усилением боли
– это является диагностическим признаком
перелома кости. Однако следует помнить,
что боль не всегда абсолютный признак
перелома, так как она является и признаком
повреждения мягких тканей – ушиба,
растяжения, разрыва и т.д.
Нарушение
функцииоргана, как правило, возникает
при переломе костей. Однако этот симптом,
так же как и боль, бывает и при повреждении
мягких тканей. При различных переломах
нарушение функции органа может иметь
различную степень выраженности. Иногда
нарушение функции органа почти не
выражено (при переломе малоберцовой
кости), в других случаях этот клинический
признак настолько ярко выражен, что
является главным симптомом перелома
(невозможность встать на ноги при
переломе бедра, большеберцовой кости).
Деформация
органав зоне перелома его кости
(искривление оси конечности, укорочение
длины конечности) всегда указывает на
наличие перелома. Однако надо помнить,
что этот симптом не всегда бывает выражен
и его отсутствие вовсе не означает
отсутствие перелома кости. В то же время
не следует забывать, что деформация
органа (конечности) может быть связана
с изменением мягких тканей в области
повреждения (отек тканей за счет
кровоизлияния в них).
Подвижность,
изменение оси костина ее протяжении
являются абсолютными признаками
перелома. Они бывают хорошо выражены
при диафизарных переломах длинных
трубчатых костей, и менее выражены при
переломах плоских и коротких костей.
Подвижность костных отломков отсутствует
при вколоченных переломах.
Крепитация
считается абсолютным признаком
перелома. Этот признак появляется при
попытке сместить костные отломки в
противоположных направлениях – возникает
шум трения концов отломков. Следует
отметить, что выявлять этот симптом
надо с большой осторожностью, так как
грубое его выявление может привести к
смещению костных отломков и повреждению
рядом лежащих органов и тканей.
Осложненные
переломы сопровождаются появлением
клинических признаков, характерных для
повреждения расположенных в зоне
перелома органов (нарушение функции
нижних конечностей при переломе
позвоночника с повреждением спинного
мозга, ишемия тканей при повреждении
крупного сосуда сместившимися костными
отломками и пр.).
Диагностика переломов костей
Диагностика
перелома основывается на следующих
моментах:
1)тщательное
изучение анамнеза развития патологического
процесса;
2) выявление
специфических симптомов перелома с
помощью физических методов исследования
– осмотра и пальпации;
3)
обязательное применение рентгеновского
метода исследования
Анамнез. При
опросе пострадавшего или сопровождающих
его лиц надо выяснить обстоятельства
травмы, ее механизм; изучить характер
ощущений, испытываемых пострадавшим;
узнать о поведении пострадавшего после
травмы.
Осмотр и
пальпация.Проводя осмотр пострадавшего
с травмой, необходимо полностью открыть
поврежденную часть тела (органа), а лучше
раздеть его полностью. При повреждении
парных органов осмотр их должен
производиться с обязательным сравнением
здорового и поврежденного органа.
При выполнении
пальпации для установления места
локализации перелома надо помнить, что
пальпировать лучше одним пальцем, так
как при пальпации несколькими пальцами
среди большой площади повреждения
мягких тканей в области перелома трудно
выделить локализацию места перелома.
Для места локализации перелома характерно
наличие наибольшей болезненности среди
всего болезненного участка.
Проводя обследование
пострадавшего с травмой, очень важно
помнить, что переломы костей могут
сочетаться с повреждениями органов,
находящихся в непосредственной близости
к месту перелома. Поэтому всегда надо
обращать внимание на все симптомы,
которые выявляются у пострадавшего, и
не забывать выявлять симптомы, которые
должны быть при повреждении соседних
органов (выявление симптомов перитонита
при переломе костей таза, гемо- или
пневмоторакса при переломе ребер).
Рентгеновское
исследование должно быть обязательным
методом исследования пострадавшего не
только с подозрением на перелом кости,
но и при наличии явных признаков перелома.
Это исследование надо выполнять и после
проведения лечебного мероприятия,
поскольку оно поможет определить
правильность выполненного лечения.
Основным
рентгенологическим признаком перелома
кости является наличие линии перелома
(плоскости перелома в рентгеновском
изображении) или смещение костных
отломков. Последний признак считается
абсолютным признаком перелома.
Рентгенографию
кости для выявления перелома в ней
следует выполнять обязательно в двух
проекциях – прямой и боковой. Нарушение
этого правила может привести к ошибкам
в диагнозе.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Клинические признаки, наблюдающиеся при переломах, разделяют на местные и общие. Из общих явлений может наблюдаться травматический шок (коллапс), а при всасывании продуктов распада поврежденных тканей — интоксикация, которая проявляется нарушением функции почек, повышением температуры тела и другими симптомами.
В диагностике переломов решающую роль играют местные симптомы — боль, деформация, нарушение функции, подвижность в месте перелома, укорочение конечности, кровоизлияние и крепитация костных отломков. Ненормальная подвижность и крепитация отломков в месте перелома являются достоверными, остальные — косвенными признаками переломов.
N. В. Проводя обследование пострадавших с подозрением на перелом, все манипуляции выполняйте особенно осторожно, бережно. Грубое выполнение манипуляций не только усиливает страдания пациента, но и чревато грозными осложнениями (шок, кровотечение, пневмоторакс и др.)!
1. Боль появляется сразу в момент травмы, ее интенсивность зависит главным образом от дислокации костных отломков, степени повреждения надкостницы, нервов и других мягких тканей, величины гематомы. Боли усиливаются при движениях, а в состоянии полного покоя они могут значительно уменьшиться, даже исчезнуть. При подозрении на перелом необходимо обследование конечности по всей ее длине. При пальпации области перелома кости больной ощущает сильные боли. Болевые ощущения усиливают различные активные движения конечности (поднятие, вращение и т. д.). Существует и т. н. непрямая боль. Например, при переломе ребер во время легкого сжатия грудной клетки больной ощущает боль не в месте сжатия, а на месте перелома ребер; постукивание по подошве вдоль длинника голени вызывает боль в месте перелома костей голени, а не в стопе.
2. Деформация в месте перелома вызвана смещением костных отломков. Деформация при разных видах и локализациях переломов бывает различна. Ее легче выявить при сравнительном осмотре симметричных — травмированной и здоровой — частей тела. Деформация на месте перелома может нарастать во время активных или пассивных движений.
3. Нарушения функции более или менее выражены при всех видах переломов, однако они более характерны для переломов длинных трубчатых костей и менее характерны для переломов плоских костей, а также для вколоченных переломов.
4. Ненормальная п о д в и ж ность — прямой признак перелома — наиболее характерен для переломов длинных трубчатых костей (особенно плечевой и бедренной). Она сравнительно редко наблюдается при переломах плоских и коротких костей и отсутствует при вколоченных переломах.
5. У к о р о ч е н и с к о н е ч н о с т и развивается в результате тяги спастически сократившихся мышц, что вызывает смешение
костных отломков, чаще в продольном направлении (небольшое укорочение может отмечаться и при вколоченных переломах). Абсолютное укорочение конечности определяется при измерении сантиметровой лентой расстояния между опознавательными точками (костными выступами) на здоровой и больной конечностях, учитывая положение их осей.
При определении анатомической (истинной) длины плеча измеряют расстояние от большого бугорка плечевой кости до локтевого отростка, предплечья — от локтевого отростка плеча до шиловидного — локтевой, кости, бедра — от вершины большого вертела до суставной щели коленного сустава, голени — от суставной щели коленного сустава до наружной лодыжки. Сумма данных посегментного измерения позволяет при сопоставлении больной и здоровой сторон установить анатомическое укорочение (удлинение) конечности.
Относительную (функциональную) длину верхней конечности определяют путем измерения от плечевого отростка лопатки и до кончика III пальца по прямой линии, нижней — от передней верхней ости подвздошной кости до стопы.
6. Припухлость и кровоизлияние в месте перелома порой бывают весьма значительными. При переломе плечевой кости кровоизлияние в окружающие ткани составляет от 0,5—0,75 л, а бедренной достигает 1,5—2 л. Если кровоизлияние расположено глубоко, оно становится заметным лишь через несколько часов и даже дней. При сильно выраженной припухлости в верхнем слое кожи иногда возникают пузыри.
7. Крепитация (костный хруст) — прямой признак перелома — выявляется при движении пораженной конечности и обусловлена трением костных отломков. Специально вызывать крепитацию и проверять ее наличие не следует, ибо это усиливает боль, увеличивает смещение костных отломков и может стать причиной травмирования близлежащих кровеносных сосудов и нервов.
Решающее значение для топической диагностики перелома имеет рентгенография.
Источник
