Отрывной перелом бугристости
 В ходе роста конечности бугристость сначала представлена только верхней частью, затем распространяется все ниже, пока не достигает крайней точки проксимального росткового хряща. Вертикальная часть росткового хряща расположена под бугристостью. Замещение незрелого хряща зрелой костью идет сверху вниз. Зона роста закрывается у юношей в 17 лет, у девушек приблизительно в 15 лет.
В ходе роста конечности бугристость сначала представлена только верхней частью, затем распространяется все ниже, пока не достигает крайней точки проксимального росткового хряща. Вертикальная часть росткового хряща расположена под бугристостью. Замещение незрелого хряща зрелой костью идет сверху вниз. Зона роста закрывается у юношей в 17 лет, у девушек приблизительно в 15 лет.
Клиническая картина
Анамнез и жалобы
Отрыв бугристости большеберцовой кости происходит почти исключительно у мальчиков 12—17 лет. Причиной обычно служит мгновенное мощное сокращение четырехглавой мышцы (например, при прыжке) или ее эксцентрическое сокращение при пассивном сгибании колена (например, при приземлении). Травма типична для командных видов спорта с большим количеством прыжков, таких как баскетбол, или контактных видов — например, для футбола.
Характерны жалобы на отек верхней части голени и боль в переднем отделе коленного сустава. Невозможность разогнуть ногу в коленном суставе возникает далеко не всегда, но у всех больных в той или иной форме проявляется слабость коленного сустава. В момент травмы больные часто слышат треск.
Физикальное исследование
При пальпации передней поверхности голени отмечают локальную болезненность. При сопутствующей травме внутрисуставных структур в суставе скапливается выпот или кровь. Разгибание конечности в коленном суставе ограничено или невозможно. Отрыв бугристости нередко сочетается с другими травмами, поэтому при осмотре коленного сустава нужно обращать особое внимание на болезненность при пальпации суставной щели или нестабильность сустава — эти симптомы указывают на разрыв мениска или разрыв внутрисуставных связок соответственно.
Лучевая диагностика
трыв бугристости большеберцовой кости хорошо виден на рентгенограмме в боковой проекции. Кроме того, выполняют рентгенограммы в прямой и косой проекциях. Так как бугристость расположена снаружи от средней линии, перед рентгенографией для получения более четкого снимка рекомендуют слегка повернуть голень внутрь. При подозрении на сопутствующее повреждение внутрисуставных структур выполняют МРТ.
Лечение
Для выбора лечения определяют тип отрыва по классификации Уотсона-Джонса в модификации Огдена. Всего выделено три типа отрывов, каждый из которых имеет два подтипа. При I типе отрыв происходит ниже места слияния ядер окостенения большеберцовой кости и бугристости, при II типе линия отрыва проходит через зону слияния ядер, при III типе — переходит на сустав. Подтипы характеризуют отсутствие (подтип А) и наличие (подтип В) смещения и раздробления.
Цели лечения — репозиция отломков, восстановление конгруэнтности суставных поверхностей и разгибания в коленном суставе.
Консервативное лечение
Для лечения переломов IA типа достаточно наложить цилиндрическую или длинную гипсовую повязку на разогнутую ногу на 4—6 нед. В некоторых случаях подобным образом можно добиться репозиции фрагментов при переломах IB и IIА типов.
Хирургическое лечение
Переломы IB и IIА типов, консервативное лечение которых неэффективно, а также большинство переломов IIВ и III типов подлежат открытой репозиции с металлоостеосинтезом.
Доступ обычно передний прямой или слегка отклоняющийся от средней линии, ткани рассекают в непосредственной близости или позади места прикрепления связки надколенника. Из линии перелома удаляют все попавшие туда мягкие ткани или надкостницу, фрагменты приводят в правильное положение. Операцию удобно проводить под контролем рентгеноскопии. Фиксируют фрагменты канюлированными винтами или стягивающими проволочными элементами. При переломах III типа надо обследовать больного на предмет сопутствующего разрыва суставных связок или мениска.
После операции на 4—6 нед накладывают гипсовую повязку, а затем начинают ЛФК с постепенным увеличением амплитуды движений в коленном суставе. Упражнения на укрепление четырехглавой мышцы обычно начинают с 6-й недели или после полного восстановления подвижности сустава. К повседневной активности больные могут возвратиться после того, как сила четырехглавой мышцы достигнет 85% от исходной. Возврат к полноценным спортивным занятиям обычно требует 3— 6 мес.
Осложнения и прогноз
Прогноз при отрывных переломах бугристости большеберцовой кости благоприятный, осложнения возникают редко. Переразгибание коленного сустава не встречается — вероятно, из-за того, что у большинства больных формирование скелета уже завершено или близко к завершению. В качестве осложнений описаны утрата подвижности сустава, смещение надколенника и субфасциальный гипертензионный синдром. Чтобы обеспечить правильное положение надколенника, необходимо стараться вернуть отломки в исходное анатомическое положение, используя в качестве ориентира здоровую конечность. Субфасциальный гипертензионный синдром возможен при повреждении небольших возвратных артерий, и его признаки надо тщательно отслеживать после операции. Восстановлению объема движений способствует раннее радикальное лечение. Несрастание фрагментов случается редко.
Источник
Отрыв бугристости большеберцовой кости[править | править код]
В ходе роста конечности бугристость сначала представлена только верхней частью, затем распространяется все ниже, пока не достигает крайней точки проксимального росткового хряща. Вертикальная часть росткового хряща расположена под бугристостью. Замещение незрелого хряща зрелой костью идет сверху вниз. Зона роста закрывается у юношей в 17 лет, у девушек приблизительно в 15 лет.
Клиническая картина[править | править код]
Анамнез и жалобы[править | править код]
Отрыв бугристости большеберцовой кости происходит почти исключительно у мальчиков 12—17 лет. Причиной обычно служит мгновенное мощное сокращение четырехглавой мышцы (например, при прыжке) или ее эксцентрическое сокращение при пассивном сгибании колена (например, при приземлении). Травма типична для командных видов спорта с большим количеством прыжков, таких как баскетбол, или контактных видов — например, для футбола.
Характерны жалобы на отек верхней части голени и боль в переднем отделе коленного сустава. Невозможность разогнуть ногу в коленном суставе возникает далеко не всегда, но у всех больных в той или иной форме проявляется слабость коленного сустава. В момент травмы больные часто слышат треск.
Физикальное исследование[править | править код]
При пальпации передней поверхности голени отмечают локальную болезненность. При сопутствующей травме внутрисуставных структур в суставе скапливается выпот или кровь. Разгибание конечности в коленном суставе ограничено или невозможно. Отрыв бугристости нередко сочетается с другими травмами, поэтому при осмотре коленного сустава нужно обращать особое внимание на болезненность при пальпации суставной щели или нестабильность сустава — эти симптомы указывают на разрыв мениска или разрыв внутрисуставных связок соответственно.
Лучевая диагностика[править | править код]
Отрыв бугристости большеберцовой кости хорошо виден на рентгенограмме в боковой проекции. Кроме того, выполняют рентгенограммы в прямой и косой проекциях. Так как бугристость расположена снаружи от средней линии, перед рентгенографией для получения более четкого снимка рекомендуют слегка повернуть голень внутрь. При подозрении на сопутствующее повреждение внутрисуставных структур выполняют МРТ.
Лечение[править | править код]
Для выбора лечения определяют тип отрыва по классификации Уотсона-Джонса в модификации Огдена. Всего выделено три типа отрывов, каждый из которых имеет два подтипа. При I типе отрыв происходит ниже места слияния ядер окостенения большеберцовой кости и бугристости, при II типе линия отрыва проходит через зону слияния ядер, при III типе — переходит на сустав. Подтипы характеризуют отсутствие (подтип А) и наличие (подтип В) смещения и раздробления.
Цели лечения — репозиция отломков, восстановление конгруэнтности суставных поверхностей и разгибания в коленном суставе.
Консервативное лечение[править | править код]
Для лечения переломов IA типа достаточно наложить цилиндрическую или длинную гипсовую повязку на разогнутую ногу на 4—6 нед. В некоторых случаях подобным образом можно добиться репозиции фрагментов при переломах IB и IIА типов.
Хирургическое лечение[править | править код]
Переломы IB и IIА типов, консервативное лечение которых неэффективно, а также большинство переломов IIВ и III типов подлежат открытой репозиции с металлоостеосинтезом.
Доступ обычно передний прямой или слегка отклоняющийся от средней линии, ткани рассекают в непосредственной близости или позади места прикрепления связки надколенника. Из линии перелома удаляют все попавшие туда мягкие ткани или надкостницу, фрагменты приводят в правильное положение. Операцию удобно проводить под контролем рентгеноскопии. Фиксируют фрагменты канюлированными винтами или стягивающими проволочными элементами. При переломах III типа надо обследовать больного на предмет сопутствующего разрыва суставных связок или мениска.
После операции на 4—6 нед накладывают гипсовую повязку, а затем начинают ЛФК с постепенным увеличением амплитуды движений в коленном суставе. Упражнения на укрепление четырехглавой мышцы обычно начинают с 6-й недели или после полного восстановления подвижности сустава. К повседневной активности больные могут возвратиться после того, как сила четырехглавой мышцы достигнет 85% от исходной. Возврат к полноценным спортивным занятиям обычно требует 3— 6 мес.
Осложнения и прогноз[править | править код]
Прогноз при отрывных переломах бугристости большеберцовой кости благоприятный, осложнения возникают редко. Переразгибание коленного сустава не встречается — вероятно, из-за того, что у большинства больных формирование скелета уже завершено или близко к завершению. В качестве осложнений описаны утрата подвижности сустава, смещение надколенника и субфасциальный гипертензионный синдром. Чтобы обеспечить правильное положение надколенника, необходимо стараться вернуть отломки в исходное анатомическое положение, используя в качестве ориентира здоровую конечность. Субфасциальный гипертензионный синдром возможен при повреждении небольших возвратных артерий, и его признаки надо тщательно отслеживать после операции. Восстановлению объема движений способствует раннее радикальное лечение. Несрастание фрагментов случается редко.
Читайте также[править | править код]
- Рассекающий остеохондроз
- Травмы и повреждения четырехглавой мышцы бедра
- Разрыв сухожилия четырехглавой мышцы бедра
- Разрыв связки надколенника
Литературные источники[править | править код]
- МсКоу BE, Stanitski CL: Acute tibial tubercle avulsion fractures. Orthop Clin North Am 2003;34(3):397.
- Mosier SM, Stanitski CL: Acute tibial tubercle avulsion fractures. J Pediatr Orthop 2004;24(2):81.
- Zionts LE: Fractures around the knee in children. J Am Acad Orthop Sui 2002; 10:345.
Источник

Дата публикации: 10.03.2018
Дата проверки статьи: 02.12.2019
Перелом большой бугристости плечевой кости — поражение второй по величине костной ткани, которая принимает участие в образовании подвижного сустава. Плечо двигается под воздействием мышц, крепящимся к выступам костей. При переломе большого бугорка утрачивается двигательная активность плеча. Заболевание не исчезает самостоятельно, требуется консультация врача.
Симптомы перелома большой бугристости плечевой кости
Врачи выделяют несколько признаков, которые сопровождают перелом костной ткани:
- резкие болезненные ощущения, которые ярко выражены в момент получения физического повреждения. Постепенно дискомфорт ослабевает. При попытках согнуть или подвигать верхней конечностью болевой синдром усиливается;
- при воспалительном процессе развивается отёчность. Плазма выходит в пространство между клеток, объясняется повышенной проницаемостью сосудов. В результате возникает припухлость, пораженный участок увеличивается;
- разрыв сосудистых каналов провоцирует кровоизлияния на кожные покровы, при поражении крупной артерии развивается гематома;
- согнутая рука уменьшает болезненные ощущения;
- при пальпации пораженной области возникает хруст, объясняется трением обломков костной ткани друг о друга;
- ухудшается двигательная активность;
- большой бугорок фиксирует положение мышечных тканей, при его переломе больной не может отвести плечо в сторону из-за ярких болезненных ощущений.
Отрывной перелом происходит при сильном ударе или при высокой частоте сокращения мышечных тканей. Под действием прямой силы чаще повреждается несколько элементов плеча одновременно. Врачи выделяют несколько причин возникновения болезни:
- бытовой характер травм, например разлитая по полу вода или игрушки на полу, которые приводят к падению;
- спортивный характер физических повреждений, например перелом возникает при занятиях штангой или боевыми искусствами;
- производственный тип травмы, в группе риска находятся шахтеры и представители других профессий, которые работают с габаритными механизмами. При несоблюдении правил безопасности риск получения травмы возрастает;
- дорожные транспортные происшествия — распространенная причина перелома большого бугорка плечевой кости.
Стадии развития перелома большой бугристости плечевой кости
После перелома начинается восстановление костной ткани, врачи разделяют данный процесс на четыре стадии:
- Катаболический период, развивается в первую неделю после травмы. Характеризуется воспалительным и некротическим процессом тканей, интоксикаций.
- Дифференциальный период, развивается с 7 по 14 день после физического повреждения. Подразумевает формирование новых клеток, которые создают костную мозоль, ткань хряща.
- Первично-аккумулятивный период, происходит со 3 по 6 неделю после перелома. Характеризуется ростом сосудистых каналов, поставку минералов и коллагена.
- Минерализация, развивается с 3 месяца по 4. Подразумевает завершение формирования костной ткани, укрепление связок.
В зависимости от механизма перелома костной ткани выделяют следующие виды:
- прямой, подразумевает возникновение заболевания при ударе в плечевую область, характеризуется более тяжелым течением, сопровождается вывихом.
- непрямой, прогрессирует при напряжении мышечных тканей, например при отрыве образования.
В зависимости от типа повреждения выделяют несколько разновидностей перелома:
- контузионный перелом, подразумевает тяжелое течение, большое количество осколков костной ткани;
- отрывной перелом без смещения, характеризуется разрывом надкостного участка;
- перелом со смещением, развивается при высокой частоте сокращения мышц.
Диагностика
Для постановки диагноза пациенту назначают рентгенографию пораженной области. Однако данная процедура не способна выявить отрыв костной ткани, объясняется это наложением тканей другой кости. При подозрении на перелом со смещением больному назначают компьютерную томографию или МРТ. В сети клиник ЦМРТ используют следующие методы диагностики:
К какому врачу обратиться
Повреждение большой бугристости плечевой кости диагностирует и лечит травматолог. Если из-за травмы появляются неврологические нарушения, врач выпишет вам направление к неврологу.
Лечение перелома большой бугристости плечевой кости
Курс лечения определяется формой заболевания. При открытом виде перелома требуется остановка кровотечения. Для этого врачи накладывают сдавливающую повязку. Чтобы снизить вероятность проникновения инфекционного возбудителя используют антисептические препараты. Пострадавшую конечность больного фиксируют в комфортном положении. Для уменьшения отёчности, чтобы избавиться от боли, облегчить самочувствие используют лекарства. Консервативное лечение подразумевает использование обезболивающих и фиксацию пораженного плеча и конечности. При большом количестве осколков или неэффективности других методик назначают оперативное вмешательство. После хирургического лечения начинается период реабилитации, который подразумевает курс лечебной физической культуры, физиотерапию, массаж, корректировки рациона питания. В сети клиник ЦМРТ используют следующие методы терапии:
Если своевременно не вылечить перелом, повышается вероятность возникновения следующих осложнений:
- разрыв двуглавой мышечной ткани в области шейки плеча;
- несращение костной ткани при нарушении рекомендации доктора, недостаточной иммобилизации пораженной конечности;
- при недостаточном периоде реабилитации развивается контрактура;
- болезненные ощущения принимают хронический характер.
Профилактика перелома большой бугристости плечевой кости
Избежать осложнений и предотвратить перелом удастся, соблюдая следующие рекомендации:
- соблюдать технику безопасности на производстве;
- поддерживать иммунную систему для укрепления костной ткани;
- отказаться от алкогольных напитков;
- ежедневно заниматься спортом;
- соблюдать правила дорожного движения;
- избегать стрессовых ситуаций;
- при получении травмы попросить окружающих оказать первую помощь и обратиться к врачу;
- раз в 6 месяцев пропивать курс витаминов;
- соблюдать рекомендации врача после перелома;
- избегать физического переутомления.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
Анатомия ладьевидной кости
Ладьевидная кость является ключевой костью продольного свода стопы. Она располагается на вершине продольного свода стопы между головкой таранной костью и тремя клиновидными костями. Особая анатомия делает эту кость своего рода уникальным связующим звеном между задним и средним отделом стопы.
Боковая поверхность ладьевидной кости является точкой прикрепления для сухожилия задней большеберцовой мышцы. Эта мышца осуществляет поддержку продольного свода стопы. При дисфункции задней большеберцовой мышцы развивается плоскостопие.
Также ладьевидная кость служит местом прикрепления для различных связок стопы.
Ладьевидная кость практически со всех сторон покрыта хрящом, поэтому сосуды проникают в эту кость лишь в области нескольких ее поверхностей.
Виды переломов ладьевидной кости
Выделяют 4 типа переломов ладьевидной кости:
- отрывные переломы
- стрессовые переломы
- переломы бугристости
- переломы тела ладьевидной кости.
Лечение этих переломов определяется характером и механизмом повреждения и подробно разбирается ниже.
Отрывные переломы ладьевидной кости
Причиной отрывного перелома становится форсированное подошвенное сгибание стопы.
От ладьевидной кости отрывается костный фрагмент с прикрепляющейся к нему таранно-ладьевидной связкой. Такой перелом является наиболее распространенным типом перелома ладьевидной кости.
По статистке подобные переломы составляли 47% всех переломов ладьевидной кости стопы.
Пациенты с этими переломами обычно рассказывают об остром развитии боли и появлении отека стопы, сложностью при ходьбе и усилении боли при подошвенном сгибании стопы.
При осмотре можно увидеть отек тыла стопы, кровоизлияния (синяки) и локальную болезненность при ощупывании в области ладьевидной кости и/или таранно-ладьевидного сустава.
Пациентам с подозрением на перелом ладьевидной кости показана рентгенография стопы в трех проекциях.
При обнаружении отрывного перелома особое внимание следует обратить на средний отдел стопы, а также латеральные (наружные) связки голеностопного сустава.
Сочетанные повреждения среднего отдела стопы и латеральных связок голеностопного сустава встречаются довольно часто.
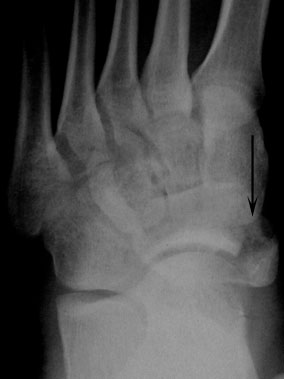
Отрывной перелом бугристости ладьевидной кости (стрелка).
Подобные переломы хорошо поддаются консервативному лечению, которое в большинстве случаев позволяет добиться хороших отдаленных клинических результатов.
Консервативное лечение
Отрывные переломы ладьевидной кости в большинстве случаев можно лечить консервативно.
В таких случаях рекомендуют иммобилизацию, характер которой, однако, может быть разный.
При небольших размерах фрагмента можно ограничиваться эластичным бинтованием.
При более значительных размерах фрагмента или если пациент по тем или иным причинам не переносит лечение эластичным бинтованием, возможна иммобилизация ортопедическим ботинком или даже короткой гипсовой шиной.
Продолжительность иммобилизации зависит от переносимости нагрузки и наличия/отсутствия сопутствующих повреждений среднего отдела стопы и латеральных связок голеностопного сустава.
Обычно иммобилизация продолжается 4 недели, по истечении которых разрешается постепенное увеличение нагрузки на ногу по мере переносимости такой нагрузки.
Хирургическое лечение
Оперативное лечение в свежих случаях бывает показано редко. Показаниями к операции являются неустранимое смещение или выраженный подвывих среднего отдела стопы, обусловленные размерами фрагмента.
Костные фрагмент фиксируется стягивающими винтами. Если фиксация винтами невозможна, можно воспользоваться пластинками для малых фрагментов. В связи с близким расположением конструкций к поверхности кожи они могут стать источником проблем при ношении обуви, в таких случаях после сращения перелома металлоконструкции подлежат удалению.

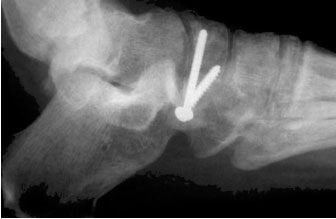
Рентгенограмма после стабилизации перелома бугристости ладьевидной кости стягивающими винтами.
В несвежих случаях показаниями к операции могут быть ложный сустав ладьевидной кости, наличие болезненного костного выступа на тыльной поверхности стопы.
Переломы бугристости ладьевидной кости
Переломы бугристости ладьевидной кости чаще всего возникают в результате форсированного поворота стопы кнаружи.
В этом положении натягиваются прикрепляющиеся к бугристости сухожилие задней большеберцовой мышцы и дельтовидная связка, в результате чего происходит ее отрыв.
Пациенты указывают на наличие в анамнезе характерной травмы стопы, сопровождающейся ее подворачиванием, после которой появляется боль по внутреннему краю стопы. Эта боль усиливается при нагрузке весом.
Консервативное лечение
Консервативное лечение при подобных переломах наиболее предпочтительно.
Смещение при этих переломах чаще всего выражено минимально, а последствия отсроченного хирургического лечения в случаях формирования ложного сустава незначительны.
Лечения заключается в иммобилизации и ограничении нагрузки на стопу в течение 4 недель.
Варианты иммобилизации могут быть разные и выбор их зависит от выраженности болевого синдрома при нагрузке и уровня комфорта пациента.
Это могут быть эластичное бинтование, ортопедический ботинок или короткая гипсовая или полимерная повязка, допускающая возможность нагрузки на стопу.
Для устранения избыточного натяжения сухожилия задней большеберцовой мышцы возможно использование ортопедических стелек, поддерживающих продольный свод стопы.
Хирургическое лечение
При значительном смещении или наличии крупных фрагментов в свежих случаях рекомендуется открытая репозиция и внутренняя фиксация. Фрагменты обычно фиксируются одним или двумя стягивающими винтами. После операции стопа иммобилизируется гипсовой шиной на протяжении 2 недель, которая затем переводится в циркулярную гипсовую повязку или меняется на ортопедический ботинок еще на 6 недель, по истечение которых нагрузка постепенно увеличивается до полной.
В несвежих случаях у некоторых пациентов на рентгенограммах можно видеть признаки формирования ложного сустава.
При ложном суставе показана операция, заключающаяся в иссечении несросшегося костного фрагмента и рефиксации сухожилия задней большеберцовой мышцы к подготовленному в теле ладьевидной кости ложу.
Для рефиксации сухожилия можно использовать шовные якоря или костные швы. Реабилитация в таких случаях аналогична случаям свежих реконструкций.
Переломы тела ладьевидной кости
Благодаря наличию прочных связочных структур, прикрепляющихся к ладьевидной кости стопы, переломы тела ладьевидной кости встречаются нечасто.
Наиболее распространенным механизмом таких повреждений, является прямая нагрузка в результате падения с высоты и приземления на стопу.
В результате такого механизма травмы могут формироваться самые различные варианты повреждений: от переломов без смещения до тяжелых переломо-вывихов с вторичными повреждениями клиновидных костей.
Врачи выделяют три типа переломов.
1 тип — это поперечный перелом ладьевидной кости с формированием фрагмента, составляющего менее 50% тела ладьевидной кости.
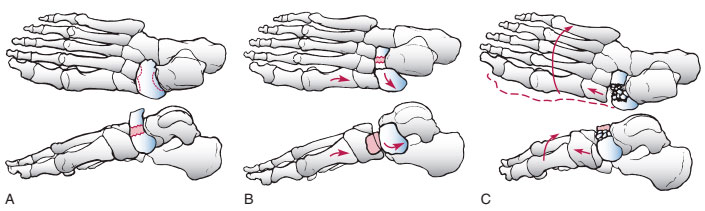
Классификация переломов тела ладьевидной кости. А, тип 1. В, тип 2. С, тип 3.
2 тип является самым распространенным типом переломов и характеризуется наличием поперечной линии перелома и значительным смещением отломков.
3 тип перелома характеризуется раздроблением тела ладьевидной кости. Крупные фрагменты при этом находятся в состоянии подвывиха или вывиха, что приводит к изменению нормального контура края стопы.
Пациенты обычно рассказывают об эпизоде травмы, механизм и сила которой могут вполне соответствовать наблюдаемому характеру перелома. Пациентов необходимо обследовать на предмет переломов других отделов стопы.
Наиболее частым механизмом травмы является падение с высоты.
При осмотре у многих пациентов даже в самых свежих случаях будет обращать на себя внимание выраженный отек стопы.
У некоторых пациентов с переломо-вывихами стопа будет в значительной степени деформирована.
Наиболее выраженная болезненность и кровоизлияния обычно локализуются в области среднего отдела стопы.
Пациентам выполняется рентгенография в трех проекциях, а в случаях выраженной деформации стопы — компьютерная томография.
При значительном смещении/вывихе как можно раньше должна быть предпринята попытка закрытой репозиции с последующей внешней иммобилизацией.
Подобные повреждения характеризуются выраженным отеком мягких тканей, поэтому стопе всегда следует придавать возвышенное положение. Нагрузка на стопу полностью исключается.
Лечение переломов ладьевидной кости стопы
Консервативное лечение
Переломы тела ладьевидной кости нередко сочетаются с подвывихами и вывихами, поэтому далеко не все из них можно лечить консервативно. Консервативное лечение показано пациентам, у которых по тем или иным причинам невозможно хирургическое лечение или которые не будут после операции передвигаться с опорой на оперированную ногу.
Хирургическое лечение
При выборе времени хирургического вмешательства следует принимать во внимание состояние пациента в целом и характер имеющегося у него повреждения.
При невправимых вывихах, открытых переломах, повреждении сосудов и нервов или мягких тканей, как правило, показано хирургическое лечение в экстренном порядке.
Первичной задачей таких операций является устранение вывихов костей и восстановление более или менее приемлемой формы стопы.
Это уменьшит отек мягких тканей и снизит вероятность развития некроза кожи или мягких тканей.
Фиксация костей и суставов может быть выполнена с использованием спиц Киршнера или аппаратов внешней фиксации.
Чрескожная фиксация является эффективным методом временной стабилизации свежих переломов и/или вывихов костей стопы.
Наружные фиксаторы обеспечивают б?льшую стабильность фиксации при переломах и нестабильных вывихах.
Окончательными методами лечения являются открытая репозиция и внутренняя фиксация пластинами и винтами.
Окончательная фиксация перелома возможно только после достаточного уменьшения отека, что определяется появлением «морщинок» на коже.
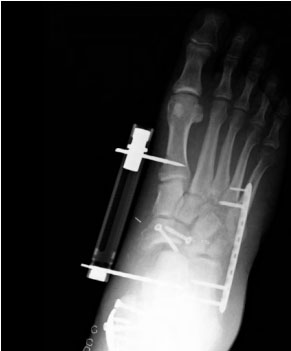
У данного пациента имел место перелом тела ладьевидной кости, а также размозжение костей наружного края стопы. На уровне латеральной колонны переломы фиксированы мостовидной пластиной, обеспечивающей возможность сохранения длины латеральной колонны. Перелом ладьевидной кости фиксирован стягивающими винтами, а для сохранения длины медиальной колонны и разгрузки ладьевидной кости использован наружный фиксатор.
Внутренняя фиксация на сегодняшний день считается золотым стандартом лечения переломов со смещением.
Результаты анатомичной репозиции переломов с их внутренней фиксацией лучше, чем при консервативном лечении.
Поэтому на сегодняшний день золотым стандартом лечения переломов ладьевидной кости является открытая репозиция и внутренняя фиксация во всех случаях, где это возможно, и как можно в более ранние сроки, когда позволит состояние мягких тканей. Такая тактика позволяет уменьшить риск деформации стопы, несращения перелома или развития остеонекроза ладьевидной кости.
Для фиксации фрагментов ладьевидной кости можно использовать мини-винты, а для внутрисуставных фрагментов — биодеградируемые винты. Разработаны ряд специальных пластин, обеспечивающих возможность введения винтов в ладьевидную кость в различных плоскостях.
Очень давно применяется такой метод лечения переломов ладьевидной кости, как артродез таранно-ладьевидного сустава. Артродез это замыкание и сращение близлежащих с ладьевидной костью суставов.
На сегодняшний день артродез в свежих случаях рекомендуется только при многооскольчатых переломах, которые невозможно синтезировать или удержать в нужном положении в связи с их выраженной нестабильностью.
Артродез является основным методом лечения в несвежих случаях после уже проведенного и оказавшегося неэффективным консервативного или оперативного лечения.
Артродез показан в случаях посттравматического артрита, деформации стопы вследствие неправильной консолидации перелома, при ложных суставах.
Реабилитация после операции
После операции на две недели стопа фиксируется задней гипсовой шиной. По истечении этого периода выполняется контрольный осмотр, снимаются швы и еще на 4 недели накладывается циркулярная гипсовая или полимерная повязка.
Через 6 недель после операции выполняется контрольная рентгенография, гипсовая повязка меняется на ортопедический ботинок, однако нагрузка на стопу по-прежнему не разрешается до 8-10 недель после операции.
Полная нагрузка допускается через 12 недель после операции при условии наличия рентгенологических признаков сращения перелома и отсутствия укорочения медиальной колонны (внутреннего края) стопы.
Осложнения
Осложнения при хирургическом и консервативном лечении переломов ладьевидной кости встречаются достаточно часто.
Наиболее вероятны такие осложнения, как частичный аваскулярный некроз ладьевидной кости, ложный сустав, укорочение медиальной колонны стопы, посттравматический артрит, остеонекроз ладьевидной кости.
Некоторые из этих поздних осложнений нередко остаются бессимптомными, а другие, наоборот, достаточно сложно поддаются лечению.
Задачами лечения являются восстановление опорной функции стопы и избавление пациента от боли.
При наличии остеонекроза или несращения небольшого фрагмента ладьевидной кости этот фрагмент можно просто иссечь.
Многим же пациентам в связи с развитием посттравматического артроза и деформации будет показан артродез.
Артродезированию должны подвергаться только измененные суставы стопы. Число и локализация артродезируемых суставов варьируют от изолированного таранно-ладьевидного или ладьевидно-клиновидного артродеза до таранно-ладьевидно-клиновидного, трех- или четырехсуставного артродеза.
При артродезировании особое внимание должно уделяться восстановлению длины медиальной колонны и высоты продольного свода стопы.
Стрессовые переломы ладьевидной кости
Стрессовые переломы ладьевидной кости впервые описаны у легкоатлетов Эти переломы встречаются на самом деле не так уж редко и чаще у спортсменов.
Механизмом повреждения, как и при других стрессовых переломах, является избыточная физическая нагрузка.
Пациенты обычно рассказывают о постепенном развитии болевого синдрома в среднем отделе стопы или по передней поверхности голеностопного сустава, который четко определеить невозможно.
Некоторые пациенты описывают дискомфорт или болезненность на тыле стопы или в области продольного свода при физической активности.
Риск развития подобных переломов выше у пациентов с полой стопой. Крайне важна своевременная диагностики таких повреждений у спортсменов, поскольку в противном случае высок риск смещения фрагментов ладьевидной кости.
Диагностика переломов
Первичное обследование пациента с подозрением на стрессовый перелом ладьевидной кости включает рентгенограммы в положении стоя Однако стоит отметить, что рентгенограммы при усталостных переломах ладьевидной кости, особенно в свежих случаях, нередко оказываются неинформативными.
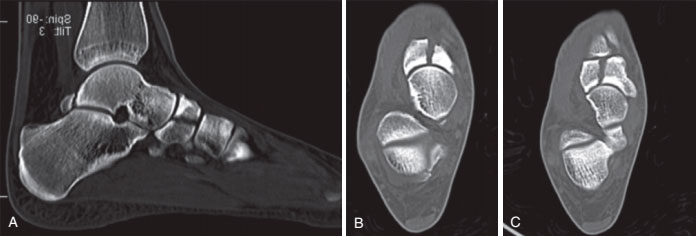
Рис. А, Сагиттальный КТ-срез пациента со стрессовым переломом ладьевидной кости. В и С, КТ-срезы этого же пациента.
Если на рентгенограммах никаких изменений не обнаруживается, может ?
