Оторванный перелом
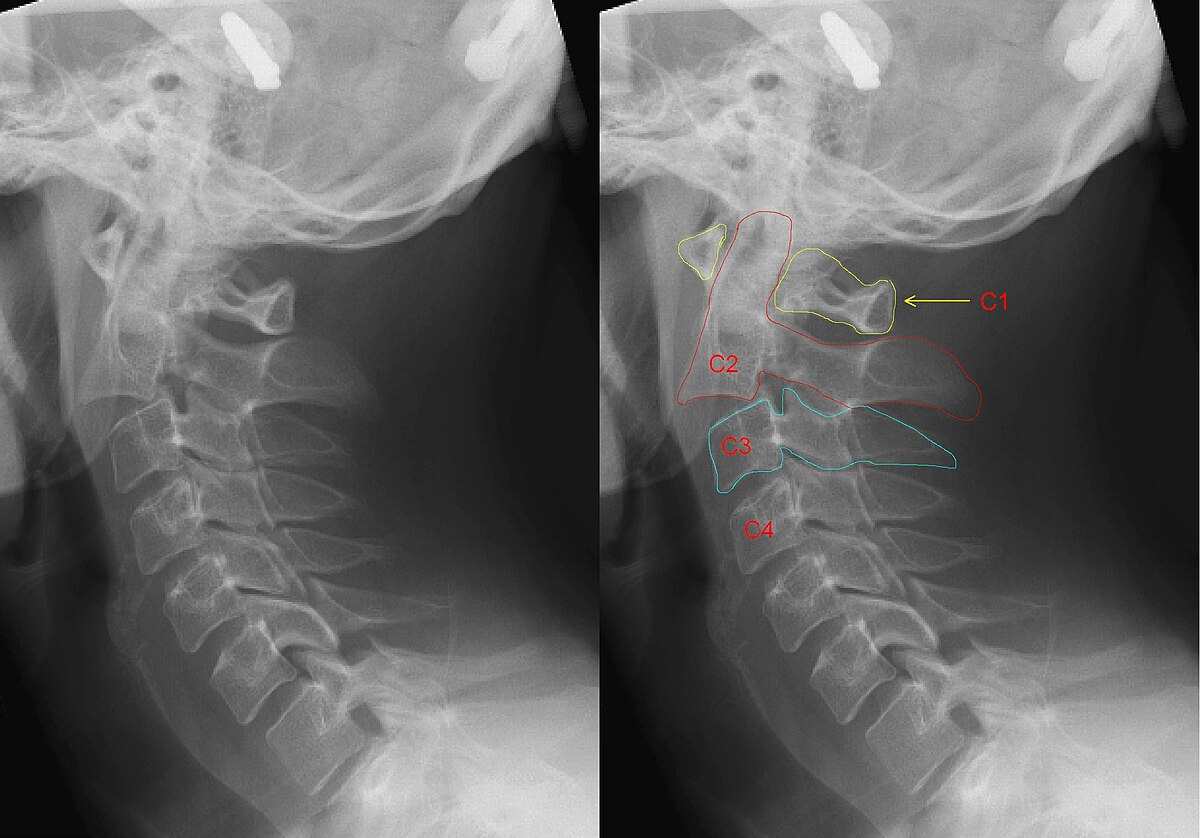
Перелом палача — перелом ножек дуги II шейного позвонка, сочетающийся с поперечным разрывом передней продольной связки на уровне между II и III шейными позвонками и смещением атланта и тела эпистрофея кпереди. Впервые был описан у повешенных в 1913 году[1]. В 1964 году R. C. Schneider и соавт. опубликовали статью, в которой указывалось на сходство повреждений шейного отдела позвоночника при дорожно-транспортных происшествиях и у повешенных[2][3].
Механизм возникновения[править | править код]
Необходимыми условиями переломов костных структур являются мягкотканные повреждения, а именно разрыв передней продольной связки и отрыв межпозвонкового диска CII—CIII от нижней и (или) верхней замыкательной пластинки. Это в свою очередь приводит к воздействию сгибательных сил на дугу эпистрофея и последующему её перелому. Перелом дуги обычно симметричный, происходит вблизи тела позвонка[4].
Основной причиной переломов палача являются дорожно-транспортные происшествия при которых удар приходится в нижнюю часть лица[3][5]. Описаны случаи возникновения при спортивной травме[6].
Эпидемиология[править | править код]
Согласно данным ретроспективного исследования 657 пациентов с переломами шейного отдела позвоночника у 74 (11 %) из них отмечались переломы палача. Возраст подавляющего большинства (57 пострадавших) из них составлял от 20 до 59 лет[7].
Классификация и лечение[править | править код]
В литературе нашла широкое применение классификация переломов палача предложенная в 1985 году Levine и Edwards[8]. Согласно ей выделяют несколько типов. Тип I предполагает наличие небольшого смещения тела II шейного позвонка до 3 мм кпереди. Такие переломы являются стабильными и требуют лишь ношения шейного воротника[8][3][9]. При типе II имеется смещение и (или) угловое отклонение тела эпистрофея более чем на 11°. Тип III характеризуется значительными смещением и угловым отклонением, которые сопровождаются также смещением суставных поверхностей II и III шейных позвонков. При 2-м типе перелома палача возможно консервативное лечение в виде ношения шейного ортеза Halo 12 недель. При III типе повреждений, а также неэффективности консервативного показано хирургическое вмешательство в виде установки систем, обеспечивающих спондилодез[3][10].
Примечания[править | править код]
- ↑ Wood-Jones F. The ideal lesion produced by judicial hanging // Lancet. — 1913. — Vol. 1. — P. 53.
- ↑ Schneider R. C., Livingston K. E., Cave A. J., Hamilton G. «Hangman`s fracture» of the cervical spine // J. Neurosurg.. — 1965. — Vol. 22. — P. 141—154. — PMID 14288425.
- ↑ 1 2 3 4 Boyarsky I. Common C2 Fractures (англ.). Medscape. Дата обращения 22 июня 2015.
- ↑ Кассар-Пулличино, 2009, с. 41—42.
- ↑ Hadley M. N., Sonntag V. K., Grahm T. W. et al. Axis fractures resulting from motor vehicle accidents. The need for occupant restraints // Spine. — 1986. — Vol. 11. — P. 861—864. — PMID 3824060.
- ↑ Shaffrey C. I. Cervical Trauma in a Young Football Player (англ.). www.spineuniverse.com. Дата обращения 22 июня 2015.
- ↑ Ryan M. D., Henderson J. J. The epidemiology of fractures and fracture dislocations of the cervical spine // Injury. — 1992. — Vol. 23. — P. 38—40. (недоступная ссылка)
- ↑ 1 2 Levine A. M., Edwards C. C. The management of traumatic spondylolisthesis of the axis // J Bone Joint Surg Am. — 1985. — Vol. 67. — P. 217—226. — PMID 3968113.
- ↑ Jenkins A. L. III, Vollmer D. G., Eichler M. E. Cervical Spine Trauma // Youmans Neurological Surgery / Winn H. R.. — 5th edition. — Philadelphia: Saunders, 2004. — Vol. 4. — P. 4905—4906. — ISBN 0-7216-8291-X.
- ↑ Marcon R. M., Cristante A. F., Teixeira W. J. et al. Fractures of the cervical spine // Clinics. — 2013. — Vol. 68. — P. 1455—1461. — doi:10.6061/clinics/2013(11)12.
Литература[править | править код]
- Кассар-Пулличино В. Н., Имхоф Х. Спинальная травма в свете диагностических изображений. — М.: МЕДпресс-информ, 2009. — 264 с. — ISBN 5-98322-530-8.
- Луцик А. А., Раткин И. К., Никитин М. Н. Краниовертебральные повреждения и заболевания. — Новосибирск: Издатель, 1998. — 557 с. — ISBN 588399-003-7.
Источник
Был сильный удар или падение, ушибленное место болит, отекает, появляется гематома, трудно двигаться, но точно не ясно, повреждены ли кости, или это только ушиб мягких тканей. Установить тяжесть травмы «на глаз» будет достаточно сложно. Какие критерии для этого используют?
Признаки перелома
Первый признак, он же миф — перелом сильнее болит, чем ушиб. Болевые рецепторы везде одинаковые: что в мышцах, коже и связках, что в надкостнице. Поэтому по интенсивности болевых ощущений проводить диагностику бессмысленно. Мало того, некоторые переломы почти не болят, и первое время человек может вовсе не догадываться о тяжести произошедшего. Так, например, бывает у пожилых людей при некоторых видах переломов шейки бедра.
Второй признак — отечность тканей и размеры гематомы (синяка). Действительно, переломы обычно сопровождаются массивным повреждением, а значит выраженной припухлостью и большим кровоподтеком. Причем отек и гематома могут увеличиваться в течение нескольких часов после падения и даже на следующий день. Но бывают и исключения. Например, при ушибах частей тела, где мало жировой клетчатки, но много кровеносных сосудов (грудная клетка, лодыжка, передняя поверхность голени, голова и лицо). Место травмы буквально надувается на глазах, а затем эта огромная гематома может еще и сползать вниз, под действием силы тяжести, раскрашивая кожу в разные оттенки багрового и сине-зеленого цвета. Выглядят последствия таких травм страшно, хотя кости целы и ничего здоровью не угрожает. И наоборот, при переломах костей, скрытых под толстым слоем мышц, отечность может быть едва заметной, а кровоподтек и вовсе отсутствовать.
Третий признак — нарушение движения в поврежденной части тела. Кость при переломе теряет прочность, а значит не выполняет свою опорную функцию, поэтому движения невозможны. Однако это правило не работает при поднадкостничных переломах, трещинах костей и вколоченных переломах.
Таким образом утверждать «это всего лишь ушиб» или «тут точно перелом» в большинстве случаев значит ошибиться с вероятностью 50 на 50. Единственный способ точной диагностики — рентген. Другой вопрос, насколько опасны подобные переломы? Могут ли они серьезно навредить здоровью, если их симптомы похожи на обычный ушиб?
Нужно ли обращаться к врачу, если подозреваете перелом?
В большинстве случаев, не тяжелые переломы срастаются самостоятельно, без обследования, гипса и медицинской помощи. Для этого достаточно щадить место удара и обеспечить ему неподвижность. В практике травматологов нередки случаи, когда пациент, сделав рентген свежего перелома, узнает о том, что рядом есть уже сросшийся, о котором он и не догадывался ранее. Но не всегда подобные травмы проходят без последствий.
Случай из жизни. Банщик чистил ступеньки ото льда, поскользнулся и больно ударился грудью. Женская интуиция супруги подсказала ей, что лучше перестраховаться и вызвать скорую помощь. Однако фельдшер, приехав на вызов, предложил мужчине лишний раз не «светиться» на рентгене — все равно гипс при переломе ребер не накладывают. Оставил все как есть и уехал. Утром, неловко повернувшись, мужчина почувствовал укол в груди и стал раздуваться, как воздушный шарик. Несколько минут — и дышать стало трудно. Если бы не оперативная работа другого коллектива медиков, банщик бы умер от пневмоторакса — травмы легкого, причиной которой стал осколок ребра, повредивший мягкие ткани. На работу банщик вернулся после операции, в середине весны, когда ступеньки ото льда чистить было уже не нужно.
Не менее опасные ситуации возникают при вколоченных переломах шейки бедра, если с размаху упасть на бок. Внешние признаки травмы могут быть незначительными, боль — терпимой, что позволяет человеку продолжать ходить и даже бегать. Но в определенный момент костные отломки могут сместится, что значительно утяжеляет состояние. Во-первых, потребуется операция для их сопоставления, во-вторых, возможно полное разрушение головки бедренной кости из-за нарушения кровоснабжения. А итог — протезирование или полная неподвижность.
Компрессионный перелом позвоночника может привести к хроническим болям в спине, парезам и параличам из-за сдавления межпозвоночных нервов и даже спинного мозга. Невнимательное отношение к перелому пальца на ноге может впоследствии привести к его деформации. И вы уже не сможете носить модельную обувь.
Конечно, все эти осложнения редки. Поэтому в крайнем случае можно уповать на везение и не обращаться за медицинской помощью, шанс самостоятельно «зализать раны» при неосложненных переломах достаточно высокий. Но все же, если вы ушиблись не на краю света, а где-то в цивилизации, лучше сделать снимок в любом ближайшем травмпункте. А в случае перелома принять все необходимые меры к его скорейшему заживлению.
Источник
Травма ногтя может произойти абсолютно случайно у любого человека не только на опасном производстве, но и в быту. Рассмотрим, какие бывают виды травм, причины возникновения. Что должен знать мастер маникюра или любой работник салона красоты, чтобы оказать неотложную помощь. Когда человеку нужна госпитализация, как лечить травмы и восстанавливать ноготь — обо всем этом ниже от нашего автора практикующего врача.
Распространенность
Повреждения кончиков пальцев и ногтевого ложа наблюдаются во всех возрастах, причем пик заболеваемости приходится на пациентов в возрасте 4-30 лет. В зависимости от механизма травмы могут быть различные повреждения. Чаще всего возникают вследствие защемления, например, дверью.
Ногти защищают дорсальную поверхность дистальных фаланг – наружную часть кончиков пальцев. Они помогают брать в щепотку мелкие предметы, несут косметическую функцию, поэтому важно знать признаки повреждений и уметь оказывать первую помощь.
Приблизительно 50% травм ногтевого ложа, требующих вмешательства хирургов, связаны с переломами дистальных фаланг. При травме пальца обязательно нужно пройти рентгенографию. Код повреждений по МКБ-10: S60.
Подробнее о строении ногтей:
Причины
Большинство травм возникают в результате следующих причин:
- удар по ногтю. Это может быть удар молотком, прижатие дверью или выдвижным ящиком, попадание в автомобильную аварию, укусы животных или людей. Такой вид травмы обычно приводит к появлению крови под ногтем, которая называется подногтевой гематомой.
- порезы. Возникают под воздействием ножей, ножниц, острых пилок. Ногтевая пластина может быть повреждена или оторвана, а также инородный предмет может оказаться под пластиной.
- неподходящая обувь. Регулярные травмы ногтей на ногах, вызванные неправильно подобранной обувью, могут привести к деформации пластины. Деформации напоминают грибковую инфекцию: пластины утолщаются или обесцвечиваются, а затем отходят от ногтевого ложа, что вызывает косметические проблемы.
- привычка грызть ногти и кутикулу. Является основной причиной острой паронихии – инфекции, при которой бактерии попадают под ткани на боковой стороне ногтя и вызывают отек, раздражение, сильную боль.
Виды травм и симптомы
Существует несколько видов травм. Они могут быть изолированными – когда имеется только один вид повреждения. Если одновременно наблюдается два и более вида на одном пальце, то такая травма называется сочетанной.
Могут быть следующие виды повреждений:
- подногтевая гематома появляется из-за скопления крови под пластиной. Механизм повреждения – прямой удар по ногтю. Сама платина остается целой, а травмируются сосуды под ногтем. Скопление крови сначала красного цвета, затем чернеет. Через две недели гематома становится синей. Характерна сильная боль пульсирующего характера;
- рваная рана – это порез платины, кутикулы, ложа. Возникает при травме режущим предметом, например, ножом, ножницами. Из-за повреждения целостности покровов кровь вытекает наружу;
- травматическая ампутация – ноготь частично или полностью оторван. В зависимости от глубины повреждения могут быть видны раздробленные мягкие ткани и кость. Возникает при попадании пальца в движущиеся механизмы, при падении большого груза;
- отслоение ногтя – это отрыв пластины от ложа. Чаще всего появляется в результате травмы или грибковой инфекции. Часть ногтя приподнимается над кутикулой, а при травматическом генезе патологии характерно выделение крови;
- перелом дистальной фаланги может быть закрытым, т.е. не видимым глазу. Может возникнуть при падении, ударе по фаланге тяжелым предметом. Даже если отсутствует деформация пальца, нужно сделать рентгеновский снимок.
Неотложная помощь
Если в салоне у тебя или у клиентки произошла травма пальца, то нужно оказать неотложную медицинскую помощь.
Инструкция оказания первой помощи при травме ногтя:
- Человека нужно усадить или уложить для профилактики обморока. Поврежденной руке или ноге надо придать возвышенное положение. Это поможет уменьшить кровопотерю.
- Сними украшения с травмированной конечности.
- Если есть кровотечение, то приложи стерильный бинт или марлю. Когда кровь перестанет выделяться, сними повязку и осмотри повреждение.
- С обезболивающей целью травмированному человеку надо принять НПВС (Анальгин, Ибупрофен), если на препарат нет аллергии. Анальгин в дозировке 500 мг начинает действовать через 5 минут после приема, максимальный эффект достигается через 30 минут. Ибупрофен 200 мг начинает действовать через 10 минут, максимальный эффект – через час. Противопоказаниями для приема являются язвенные болезни желудочно-кишечного тракта и аспириновая астма.
- Промой рану проточной водой с мылом и приложи стерильный бинт.
- Приложи лед или холодный предмет не дольше, чем на 30 минут. Холод уменьшает отечность, боль и кровопотерю.
- Не рекомендуется пытаться удалить ноготь, тянуть пластину или пытаться придать физиологическое положение.
- Если произошла ампутация, то оторванные части надо завернуть в стерильную ткань, поместить их в чистый пакет. Этот пакет – поместить в другой пакет со льдом, чтобы взять с собой в больницу.
У мастера в салоне должна быть аптечка, в том числе со стерильными материалами, чтобы в любой момент можно было оказать неотложную помощь. В случае травмы ногтя понадобится стерильный бинт или марля. При неглубоких порезах без сильного кровотечения достаточно использовать медицинский бактерицидный пластырь.
Предлагаем ознакомиться с видео Российского Университета Дружбы Народов, кафедра медицины катастроф РУДН об оказании первой помощи при травме пальца с подозрением на перелом.
Когда возможно самостоятельное лечение
Отправить пострадавшего человека домой без вызова Скорой помощи и посещения травмпункта можно, если повреждения не опасные. Лечение на дому возможно, когда подногтевая гематома занимает менее 25% всей площади пластины, палец не деформирован, отсутствует рана.
В этом случае нужно посетить поликлинику и далее лечиться дома самостоятельно:
- использовать лед и обезболивающие препараты по мере необходимости. Боль и отек проходят в течение недели.
- лед обычно требуется в первый день травмы. Его можно заменить на холодный продукт из морозильной камеры. Никогда не прикладывайте лед прямо на кожу, так как можно получить отморожение или повредить нерв. Заверните холодный предмет в полотенце или любую ткань и приложите к больному месту на 30-40 минут. Затем сделайте перерыв на 15 минут.
- в первые дни может потребоваться прием обезболивающих препаратов: Ибупрофен 200 мг три раза в день, Анальгин 0,5 г два-три раза в день, Кетанов 10 мг четыре раза в день. Нельзя принимать разные лекарства одновременно, смешивать их. Принимайте медикамент, если на него нет аллергии. Нельзя принимать лекарство на голодный желудок – только после еды. Через несколько дней боль уменьшается, кратность приема можно снизить до одного-двух раз в день.
Если есть небольшое повреждение кожных покровов в виде царапины, то достаточно использовать одноразовый стерильный пластырь с антисептиком.
Когда нужно срочное обращение в больницу
Нужно вызвать Скорую помощь или отвезти пострадавшего человека в травмпункт, если:
- Кончик пальца руки или ног частично или полностью ампутирован.
- Сильное кровотечение не прекращается в течение десяти минут и дольше.
- Палец деформирован, что может говорить о переломе или вывихе. Если не получается согнуть или разогнуть палец, как обычно, то могут быть повреждены сухожилия.
- Имеется глубокая или длинная рана, на которую потребуется наложить швы.
- Подногтевая гематома занимает более четверти площади ногтя или имеется сильная боль.
- Ногтевая платина частично или полностью отделена от ложа.
- Травма вызвана укусом животного или человека.
- Была пропущена плановая прививка от столбняка.
- При наличии сопутствующих болезней, таких как сахарный диабет, патологии свертывания крови, онкологические состояния и химиотерапия.
Если поврежденный ноготь травмируют окружающие ткани, то при наличии стерильных ножниц можно самостоятельно аккуратно срезать острый край.
Что делают в больнице
Нужно рассказать доктору, как и когда произошла травма, какая была оказана первая помощь. Медики осмотрят повреждение, сделают рентген и прививку от столбняка, если прошло более десяти лет после последней иммунизации. Врач расспросит о наличии сопутствующих заболеваний, измерит артериальное давление, проверит анализы крови.
Если есть необходимость в хирургическом вмешательстве, то сначала проводят обезболивание. Обкалывают палец или участок в подногтевом ложе раствором новокаина. Пострадавший почувствует онемение, не будет испытывать боль при манипуляциях. Если хирургическое вмешательство предполагает кровотечение, то на палец накладывают жгут. Это позволяет снизить кровопотерю и четко видеть рану. Антибиотики не назначаются, если рана стерильная и была хорошо обработана при неотложной помощи.
Ушиб
Чтобы убрать кровь из-под пластины, врач делает отверстие в ногте. Процедура проходит безболезненно, кровь дренируется, пульсирующая боль отступает. Если врач подозревает, что ногтевое ложе повреждено, то удаляет пластину. Обычно это требуется в случаях, когда гематома обширная и есть повреждение кости.
Порез
Если имеется рваная рана пластины, то ноготь надо частично удалить, а мягкие ткани – зашить. После процедуры ткани устанавливают на место, закрепив медицинским клеем. Вместо пластины врач может установить медицинский марлевый материал, который удаляют через несколько недель по мере отрастания нового ногтя.
Ампутация
Не всегда удается установить на место ампутированную часть пальца. Ткань может не прижиться, а для проведения самой операции нужны высокие технологии.
Отслойка
Не несет опасности, если в процесс не вовлечено ложе. Но при отрыве ногтя зачастую возникает повреждение ногтевого ложа, которое надо ликвидировать.
Перелом
При переломе нужна иммобилизация при помощи гипсовой лангеты. Если перелом открытый или установлен металлический штифт, то назначают антибиотики для профилактики инфекций.
Что делать дома после посещения больницы
Наружные швы удаляют в среднем через десять дней после наложения. Врач в больнице говорит об этом заранее и объясняет, что нужно будет обратиться в поликлинику по месту жительства. Внутренние швы на ногтевом ложе делают из самостоятельно рассасывающегося материала. Через пять дней после травмы нужно посетить врача, чтобы он осмотрел рану и при необходимости подкорректировал терапию.
Если назначены антибиотики или обезболивающие, то их нужно принимать в соответствии с рекомендациями доктора. Самостоятельно назначать препараты не рекомендуется. Конечность первое время лучше держать в возвышенном положении, чтобы снизить болевые ощущения.
Повязку нужно менять, а рану – обрабатывать два раза в день. Если марля присохла к ране, то на нее наносят 3% раствор перекиси водорода.
Аккуратно снимают повязку. Стерильным пинцетом снимают корочки. На рану накладывают Левомеколь.
Эта мазь обладает антибактериальным эффектом против широкого спектра микробов, снижает отек, усиливает регенеративные процессы в тканях.
Через сколько времени восстановится ноготь
Обычно полностью пластина отрастает за два месяца на руках и за четыре – на ногах. Если пластина была удалена или имеется ушиб, то новый ноготь полностью отрастет через 4-6 месяцев. Иногда отрастает в течение года. Если травма была серьезная и часть фаланги ампутирована, то восстановить ноготь можно методами пластической хирургии.
Осложнения
Даже при соблюдении всех рекомендаций доктора новая пластина может расти деформированной. Например, с впадиной или бороздкой.
Еще одно осложнение – это инфицирование. Поэтому следует обрабатывать рану два раза в день, а если доктор назначил антибиотики – пропить весь курс. У людей с сахарным диабетом, ВИЧ-инфекцией, химиотерапией по поводу онкологических болезней, раны могут заживать дольше двух-трех недель.
Профилактика
Обычно подобные травмы ногтя и пальцев возникают внезапно и случайно.
Но можно предпринять шаги по их предотвращению:
- если дома или на работе часто приходится орудовать режущими предметами, лучше сделать выбор в пользу маникюра с умеренной длиной ногтей;
- берегите пальцы, когда выполняете манипуляции ножом или ножницами;
- пользуйтесь аккуратно техническими приборами, инструментами;
- установите на дверь щитки;
- носите удобную обувь.
Если имеется вредная привычка кусать ногти или кутикулу, то от нее надо постараться избавиться.
Какой прогноз
Если не задета зона роста, то восстановление будет полным. При вовлечении матрицы может образоваться впадина или гребень. Со временем деформация проходит самостоятельно.
Чем может помочь мастер маникюра
Полезными процедурами для роста ногтей являются парафиновые обертывания – салонный вариант парафинотерапии. Если пластина стала деформированной, то рекомендована процедура аппаратного маникюра с запечатыванием или ламинированием.
Покрыть ногти можно «Умной эмалью» или лаком IBX для ускорения роста. Эти же методы хорошо восстанавливают ногти после наращивания.
Грибок ногтя после травмы
Грибок ногтей после травмы бывает, если иммунитет ослаблен. В таком случае рекомендовано посетить дерматолога, провести микроскопическое исследование соскоба пораженной области. В зависимости от вида грибка и степени поражения доктор назначит препараты в виде мазей, кремов, растворов, лаков, таблеток. Наиболее популярными являются Лоцерил, Экзодерил, Микодерил, Ко-тримоксазол.
Как ускорить рост ногтя после травмы
Обрати внимание на питание. В рационе должны быть продукты, богатые серой, кальцием, кремнием, жирными кислотами. Это грибы, кунжут, малина, рыба, молочные продукты. Можно принимать биодобавки или витамины с этими элементами: Мерц, Доппельгерц Актив, Селен Солгар, Компливит, Витрум Бьюти, Алерана.
Можно использовать народные способы. Наиболее эффективны ванночки с уксусом, желатином, шалфеем, ромашкой, тысячелистником.
Автор: врач Невядомская Валентина
Источник
