Остеосинтез перелом плечевой кости
Я никогда не думала, что что-нибудь сломаю. И уж тем более не могла себе представить, что переломы, полученные в быту, могут требовать оперативного лечения. Однако все бывает в первый раз.

Если вы нашли эту статью, то вероятно тоже столкнулись с переломом, или вам предстоит операция. Я практически не нашла никакой дельной информации перед операцией, хотя усиленно взрывала интернет. Искренне надеюсь, что эта статья кому-то поможет найти ответы на вопросы, кого-то успокоит и будет не так уж страшно.
Как я сломала руку
Скользкое дачное крылечко после дождя, руки, занятые вещами — за перила я не держалась. Доля секунды — и я уже сижу на ступеньках. Болит где-то в районе бедра. Пытаюсь встать, но понимаю, что левая рука меня не слушается. Слышу какой-то скрежет внутри (это края сломанной кости трутся друг о друга). Боли в руке нет, это потому что у меня шок. Почти потеряла сознание. Когда меня подняли и усадили на стул, то я обратила внимание, что интуитивно поддерживаю больную руку здоровой. Надежда на вывих сустава быстро улетучилась, когда я попробовала пошевелить левой рукой и согнуть ее — она висела плетью, а внутри ходуном ходили отломки, неестественно надувая руку то с одной, то с другой стороны. От этого зрелища меня затошнило, голова кружилась, а ноги были ватные.
Как я поняла уже потом, упала я на бедро, но руки во время моего бесславного полета пошли в стороны, и одна из них со всей силы ударилась о перилу, потому и сломалась.
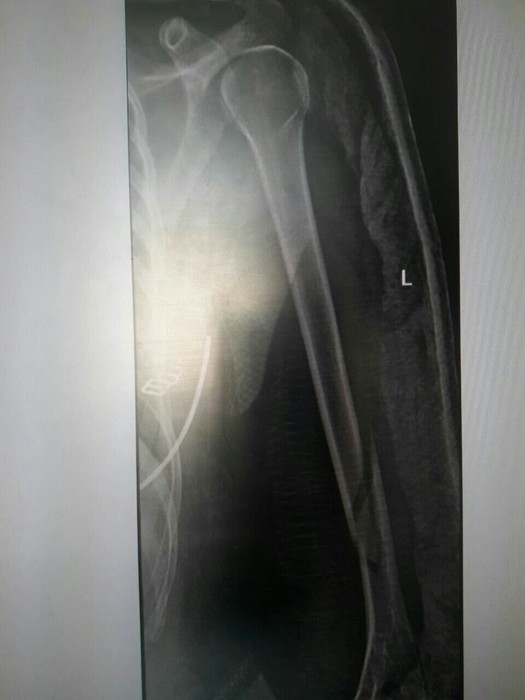
Через час я была в травмпункте города Солнечногорска. В порядке живой очереди мне сделали снимки и наложили гипсовую лонгету. На снимках красовался винтообразный перелом плечевой кости в нижней трети (ближе к локтю) со смещением. Местный травматолог сразу сказал мне, что потребуется операция и спросил, в какую больницу направлять. Таким образом, в тот же вечер меня привезли в больницу по месту жительства, где в 23 часа госпитализировали, и я почти без сил заснула на новообретенной постели 36 больницы города Москвы.
снимок сразу после перелома (без гипса)
Первый стационар
В стационар я попала субботней ночью, и, конечно же, никто не стал срочно мною заниматься, только сделали новые снимки. В воскресенье у меня взяли анализы, пару раз укололи анальгин. Я не могла понять, где мой врач, будет ли операция и когда, надолго ли я застряла в этом учреждении, где меня якобы лечат. Когда мне пришли делать ЭКГ я была уже почти уверена, что это верный знак подготовки к операции. Но все оказалось иначе: днем явился мой лечащий врач, который сомневался в целесообразности операции. Он сказал, что обсудит эту ситуацию с заведующим отделением и вернется ко мне. Заведующий заглянул чуть позже и тоже был весь в сомнениях. По его словам «кость в гипсе встала ровно и срастется сама», поэтому операция не обязательна в моем случае. Однако сами такое решение врачи принять не могли, стали ждать профессора. Профессор собрала консилиум и все эти люди пришли ко мне в палату. Меня рассмотрели, проверили, работают ли пальцы и сообщили, что оперировать не будут, мол повезло, и так должно срастись. А на следующий день меня выписали домой. Таким образом я провела 4 дня в больнице безо всякого лечения.
Понятно, что ничего не понятно
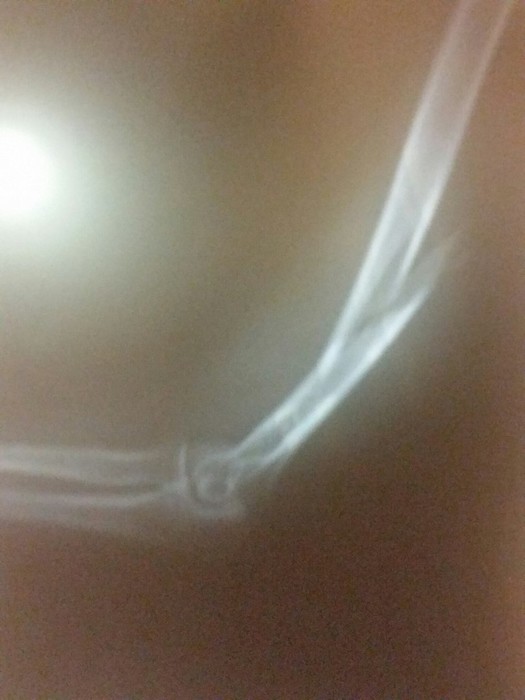
Дальше мне было рекомендовано наблюдаться в травмпункте по месту жительства. Первый раз я явилась туда без снимков, только с эпикризом. Когда же пришло время переделать снимок — с момента перелома прошло уже 2 недели, и травматолог, увидев свежий снимок, сказал, что операция мне нужна и побыстрее бы. Я была в растерянности: какой-то травматолог против мнения целого консилиума? Однако свежий снимок и мне самой показался страшноватым.

снимок через 10 дней после перелома в гипсе
Прошло еще пару дней, я снова с перепугу переделала снимок но уже в другой проекции, и то, что я там увидела, меня дико напугало. Потому что ТАКАЯ кость точно не срастется.
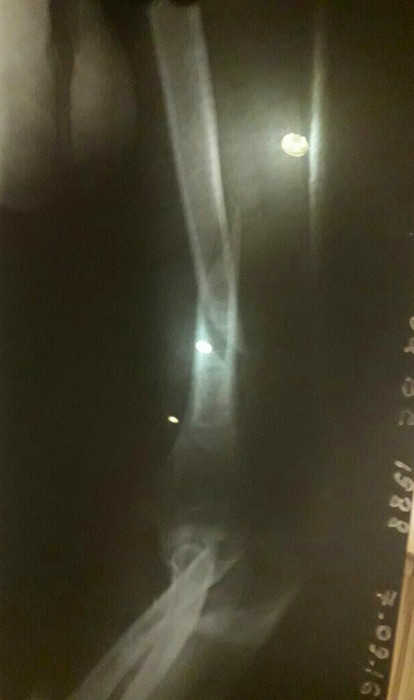
Было ясно, что кость не стоит так как раньше, отломки перемещались несмотря на гипсовую лонгету. И я стала собирать мнения других врачей. Все они говорили одно: нужна операция, не тяните, чем дольше времени пройдет, тем тяжелее будет хирургу.
Мне пришлось снова сдавать все анализы, делать снимок легких и ЭКГ. На тот момент я уже знала, что поеду делать операцию в 83 больницу. Через знакомых знакомых мне порекомендовали обратиться к доктору Горелову. На консультации он показался мне рассудительным и даже несколько пессимистичным (на самом деле он просто честно предупреждал о рисках), но квалифицированным врачом. Причин не доверять ему я не нашла. Стационар в больнице мне понравился — двух и одноместные чистые палаты с телевизором, вайфаем и даже кондиционером. В общем меня все устроило.
Меня прооперировали 14 сентября, а через 2 дня после операции уже выписали, взяв с меня обещание приезжать на перевязки. В целом мне в этой больнице понравился весь персонал — и врачи и мой анестезиолог и внимательные медсестры. Всем хочу выразить благодарность за профессинализм и помощь.
И. В. Горелов очень добрый, грамотный, спокойный и терпеливый врач, подробно отвечает на все вопросы, успокаивает и подбадривает. Никакой фамильярности или попыток подколоть пациента, неудачно пошутить и т.д. Такие качества врача очень важны для меня, потому что прислушиваешься к каждому слову и в какой-то степени врач для пациента это авторитет, которому нужно полностью довериться и выполнять все указания. А если вам неприятен сам человек или общение с ним, то это все усложняет и никакого позитвного настроя нет и в помине.
Перелом плечевой кости со смещением и варианты его лечения
Врачи говорят, что сломать плечевую кость не так-то просто — это одна из самых крупных и крепких костей человека. Крайне редко переломы со смещением лечат консервативно. Это и довольно долгое срастание кости и большая вероятность, что после пары месяцев в гипсе кость срастется криво. Но самое неприятное — она может вообще не срастись, а на месте перелома может образоваться ложный сустав, что очень и очень нехорошо.
Оперативное же вмешательство может быть рискованным по той причине, что по плечевой кости к локтю проходит лучевой нерв. Если говорить простым языком, то этот нерв отвечает за работу кисти руки. Если повредить его во время операции, то кисть может попросту «повиснуть» на продолжительное время. А гарантий врачи не дают, каждый человек индивидуален, кому-то может не повезти.
Сама операция представляет из себя установку надкостной пластины из титана, которая закрепляется на кости винтами, вкручиваемыми в кость. Сложность в том, что лучевой нерв проходит прямо по кости, поэтому чтобы к ней пробраться, надо нерв изолировать и подложить под него (между ним и пластиной) «амортизирующую» мышечную ткань. Данная операция не считается простой, лично мне ее делали около 2,5 часов. Какое же было облегчение — увидеть, что пальцы двигаются, что нерв не поврежден. После операции врач сказал, что мышца начала наматываться на осколок кости, что делало невозможным ее сращивание. Поэтому решение лечь на операцию было правильным.
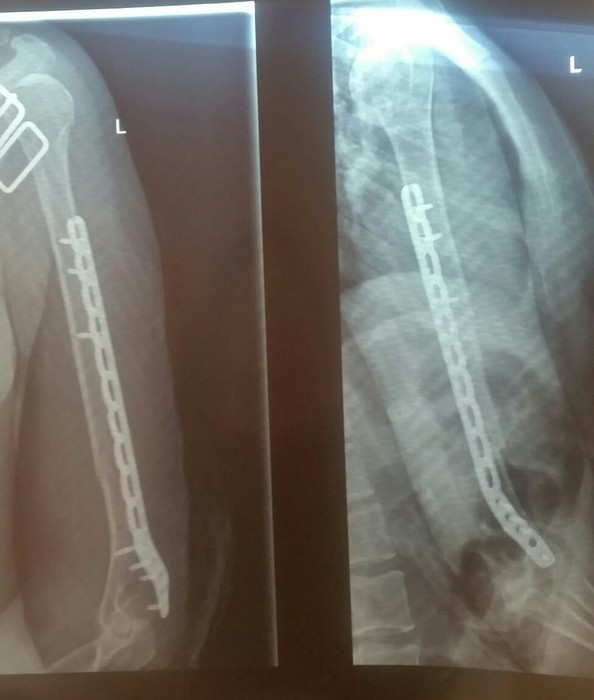
В моем случае (операция была осложнена сроком давности перелома) был предложен общий наркоз с маской и трубкой. А свежие переломы такого плана могут оперировать под местным наркозом (анестезия в шею, отключающая чувствительность руки). Лично я считаю, что общая анестезия лучше, потому что не видишь свою кровь и не слышишь как сверлят твои кости. Не каждый человек такое выдержит. А масочный наркоз мне понравился гораздо больше внутривенного (был у меня и такой опыт) — проще отошла.
Подготовка к остеосинтезу титановой пластиной и первые дни после него
Обсудите с вашим хирургом способ лечения. Если перелом случился недавно и кость сломалась не у самого сустава — вам могут предложить поставить штифт — металлический стержень, который вгоняют внутрь кости, который ее и будет фиксировать изнутри. Меньше риска для лучевого нерва и небольшие шрамы на руке. Установка пластины же — это большой шрам, которому предшествует большой шов (я уже потихоньку думаю о татуировке). В моем случае было уже поздно и сложно использовать штифт, поэтому мы условились на пластине.
Данный аксессуар пациент приобретает сам, через врача или ищет самостоятельно. Моя немецкая пластина стоила 103 тысячи рублей. Каким бы образом вы не покупали пластину — требуйте чеки и документы на нее. Мы покупали у фирмы-поставщика. Саму пластину нам никто не показал, аргументируя это тем, что она будет доставлена напрямую к врачу, а простым смертным сей стерильный девайс трогать не рекомендуется. Зато куча сертификатов была выдана на руки. Да, цена получилась высокая, и она зависит от длины пластины. Моя — почти на всю плечевую кость. Кому-то может повезти больше и найдется дешевле.
Перед операцией необходимо пройти стандартный мед. осмотр у терапевта, иметь на руках свежую флюорографию а также экг, анализы крови и мочи. С этим ворохом бумаг вы приходите в стационар, и вот начинается самый долгий день в вашей жизни. После обеда вас уже не будут кормить, а вечером и вовсе прочистят кишечник и запретят пить после полуночи. Утром на голодный желудок вас разденут до гола, сделают укол антибиотика в вену и повезут в операционную.
Меня отвезли в хирургию прямо с гипсом на руке. Я понятия не имею, как его снимали — это было уже под наркозом. В операционной в руку ставят катетер и прикладывают маску. Я отключилась секунд через 15 под музыку группы Сплин, непринужденно звучащую в холодной операционной.
Когда я проснулась — то увидела людей в халатах, они спокойно говорили со мной, сказали, что потеряла всего поллитра крови, что это немного. Затем меня повезли в палату. Вокруг прооперированной руки , заклеенной повязкой, выложили стоунхендж изо льда в пакетах, а в здоровую руку подключили капельницу. На этом самое страшное было позади.
Первые 2 дня из швов вытекала кровь, так что приходилось подкладывать специальные пеленочки на кровать. Это абсолютно нормально, хоть и выглядит жутковато. Также после операции является нормой повышенная температура (до 37.5 в течение недели) и сильный отек руки. Моя рука стала в 2 раза больше, зрелище непрятное и страшноватое. Однако это нормально с учетом повреждения мышц и тканей руки -кровоснабжению нужно время на восстановление, и это не пара дней.

Пока швы кровоточат, перевязки делаются ежедневно, затем — по указанию врача. Сухие швы лучше не тревожить лишний раз. Их снимают на 12 день после операции.
Прооперированную руку необходимо стараться сгибать (потихоньку разрабатывать), массировать кисть руки, чтобы убирать отечность и носить руку в таком положении, чтобы кисть была выше локтя — это уменьшит отечность. Во сне я кладу кисть руки на живот — утром отек гораздо меньше, чем вечерами.
При выписке мне назначили курс антибиотиков и обезболивающие таблетки (при необходимости).
Все повязки-косынки-лонгетки из аптек мне показались неудобными, давили на швы, поэтому я ношу руку свободно, чуть сгибая ее в локте. Это не сложно, не бойтесь не поддерживать ее. Первые 2 дня я подвязывала руку павлопосадским платком, а сейчас уже просто хожу (неделя после операции) никак ее не придерживая. Минимально использую руку — открыть крышку, взять кружку. Пока в руке почти нет силы, но она вернется с разработкой и восстановлением травмированных мышц.
На этом я хочу закончить первую часть своего рассказа. Следующий пост будет посвящен реабилитации и разработке мышц руки.
Если у вас есть вопросы — обязательно задавайте в комментариях. Я по себе знаю, что в такой сложной ситуации цепляешься за каждый отзыв, собираешь информацию буквально по крупицам, и это неведение пугает и дезориентирует.
Здоровья всем нашим читателям!
Источник
Золотой стандарт консервативное лечение переломов диафиза плечевой кости. Особенности переломов диафиза плеча ▪ Результат прямого или непрямого силового воздействия. ▪ Часто поперечные или спиральные переломы, реже оскольчатые переломы.
Показания ▪ Открытые переломы II и III степени. ▪ Переломы с парезом лучевого нерва или сопровождающиеся повреждением сосудов. ▪ Двойные переломы диафиза плеча. ▪ Переломы плеча в сочетании с переломами предплечья. ▪ Политравма. ▪ Интерпозиция мягких тканей или повреждение мягких тканей при вытяжении. ▪ Патологические переломы. ▪ Ложные суставы.
Противопоказания ▪ При обширных повреждениях мягких тканей и у пациентов с политравмой (в данном случае наложение временной внешней иммобилизации). ▪ Неудовлетворительное общее состояние.
Диагностика
- Обычное обследование см. 1.3 предоперационная диагностика.
- Клиническое исследование: укорочение, деформация, нарушение активных и пассивных движений, крепитация, боль при надавливании, припухлость, вынужденное положение руки на грудной клетке.
- Неврологическое обследование для исключения повреждения лучевого («свисающая кисть») или локтевого («когтеобразное положение пальцев») нервов, особенно при дистапьных переломах диафиза.
- Исследование периферического пульса на лучевой и локтевой артериях (пальпация, допплерография).
- Рентгенологическое исследование: плечо в 2-х проекциях и боковой снимок со смежными суставами.
Остеосинтез плечевой кости: виды и методы операции
Объяснение ▪ Общий операционный риск см. 1.2 и 1.8.3. ▪ Повреждение и выпадение функции лучевого (2— 10% при остеосинтезе пластиной) или локтевого нервов. ▪ Повреждение плечевой артерии. ▪ Остеомиелит, замедление консолидации перелома сформированием ложного сустава. ▪ При консервативном лечении отсутствует опасность повреждения нервов или развития остеомиелита.
Предоперационная подготовка: бритье всей верхней конечности с подмышечной ямкой и плечевым поясом.
В операционной:
- Интубационный наркоз, блокада плечевого сплетения при переломах дистапьных отделов диафиза плеча.
- Положение: на спине для передне-наружного доступа; положение на животе с поддерживающим блоком в локтевом суставе при заднем доступе.
- Обработка всей конечности.
- Кисть и предплечье заворачиваются в стерильную пеленку
- Операционное поле ограничивается полотняными или одноразовыми клеящимися пеленками; плечо должно оставаться свободным для движения.
- У операционного стола: оператор со стороны повреждения, ассистент рядом, операционная сестра наискосок за оператором.
- ЭОП между оператором и ассистентом на стороне повреждения.
- Рекомендуется профилактика инфекции (напр., однократное внутривенное введение 2,0 г Gramaxin®).
Операция ▪ Длительность операции 45—120 мин. ▪ Цель — стабильный остеосинтез.
Методы (рис. 8) ▪ Стандартный металлический фиксатор — 4,5 мм пластина (7—9 отверстий) с интрафрагментарными компрессионными винтами (рис. 8а). ▪ Интрамедуллярные методы: запирательное шинирование, шинирование пучком проволоки (рис. 8б). ▪ Проволочный серкляж (рис. 8в).

Рис. 8. Остеосинтез диафиза плечевой кости.
Оперативный доступ
Передне-наружный доступ (переломы плеча в верхней и средней трети): — разрез кожи вдоль sulcus deltoideopectoralis слегка изогнутый латерально в направлении epicondylus humeri lateralis; — разведение дельтовидной мышцы по ходу волокон; — выделение n.radialis, в данном случае подведение лигатуры и отведение. ▪ Задний доступ (переломы плеча в средней и нижней трети): — разрез кожи в середине плеча по дорзальной поверхности выше верхушки олекранона; — разведение трехглавой мышцы по ходу волокон, начиная с дистапьных отделов; — Внимание: сосудисто-нервный пучок проходит сначала в проксимально-медиальном, а затем дистально-латеральном направлении. ▪ Краниальный доступ (применение интрамедуллярных методов, прежде всего при поперечных или коротких косых переломах в средней трети): — разрез кожи над большим бугорком латеральнее акромиона; — тупое разделение дельтовидной мышцы.
Наиболее частые методы:
- Накостный остеосинтез переломов плеча в средней и нижней трети
- Задний или наружный доступ.
- Выделение линии перелома, открытая репозиция по возможности с минимальным травмированием мягких тканей.
- Легкое сгибание пластины (в среднем в пластине 7 отверстий).
- Пластина продвигается между костью и лучевым нервом (Внимание: удаление металла); fossa olecrani должна оставаться свободной.
- Пластина фиксируется винтом на одном фрагменте, непосредственно после точной репозиции другого фрагмента. ▪ Остальные кортикальные винты (в среднем 6 кортикальных нарезок на фрагмент) ввинчиваются после достижения интерфрагментарной компрессии. Внимание: образование трещины на противоположной стороне кортикального слоя; препятствует этому легкое смещение направления бора от отверстия к отверстию; свободными остаются единичные отверстия при применении длинных пластин.
- Рентгенологический контроль.
- Активный дренаж, подкожные швы, швы на кожу или скрепил.
Остеосинтез пластинами переломов плеча в верхней и средней трети ▪ Передне-наружный доступ. ▪ V.cephalica, двуглавая мышца и длинное сухожилие двуглавой мышцы остаются медиально. ▪ Обнажают место перелома, максимально щадя мягкие ткани выполняют репозицию и фиксируют пластину, как было описано выше. ▪ При переломах в проксимальной трети чаще всего применяют Т-пластины. Проксимальная фиксация Т-пластиной фрагмента головки плеча 2—3 губчатыми винтами. ▪ Точная репозиция дистального фрагмента и фиксация пластины в среднем 3 кортикальными винтами дистальнее перелома. ▪ Рентгенологический контроль. ▪ Активный дренаж, подкожные швы, швы на кожу или скрепки.
Запирательное шинирование переломов плеча в средней трети ▪ Краниальный доступ. ▪ Костным шилом вскрыть костномозговой канал. ▪ Без рассверливания костномозгового канала, под рентгенологическим контролем ввести 8 мм-гвоздь для большеберцовой кости или специальный гвоздь для плечевой кости. ▪ Под рентгенологическим контролем в 2-х проекциях устанавливают запирательное отверстие и направление сверла. ▪ Дистальная фиксация шины болтами через заранее просверленные отверстия; повторный рентгенологический контроль в 2-х проекциях (Внимание: недостаточная ротация, не захвачено запирательное отверстие!). ▪ Непосредственно после этого проксимальная фиксация 2-мя запирательными болтами. ▪ Активный дренаж, подкожные швы, швы на кожу или скрепки.
Послеоперационное лечение
Положение после операции: рука на подушке в положении абдукции. ▪ Контроль оператором гемостаза, чувствительности и движений верхней конечности. ▪ Удаление дренажа через 48—72 часа. ▪ Начало активных движений с 1 послеоперационного дня: — остеосинтез пластиной: активные движения во всех направлениях; — запирательный гвоздь: ограничение максимальной наружной ротации на 2—3 недели. ▪ Удаление шовного материала на 10—12 послеоперационный день. ▪ Рентгенологический контроль: в день операции, перед выпиской, затем еженедельно.
Реабилитация
- Полная нагрузка на плечо через 8—10 недель.
- Удаление металлоконструкции только при особых показаниях (Внимание: повреждение n.radialis!).
Осложнения и их лечение ▪ Повреждение плечевой артерии: немедленная ревизия раны, шов сосуда или протезирование. ▪ Парез лучевого нерва: послеоперационная ладонная гипсовая шина, фиксирующая кисть в среднефизиологическом положении, при персистирующем параличе вторичный шов нерва или заместительная пластика нерва; чаще всего хороший прогноз. ▪ Инфекция: вторичная хирургическая обработка, применение наружного остеосинтеза. ▪ Ложный сустав: остеосинтез с костной спонгиозной ауто- или аллопластикой.
Особенности ▪ В протоколе операции необходимо точно описать топографию лучевого нерва относительно имплантата (напр., перекрест через третье отверстие пластины проксимально). ▪ При оскольчатых переломах или дефектах кости дополнительная пластика аутологичной губчатой тканью. ▪ Наружная фиксация при тяжелых повреждениях мягких тканей, огнестрельных переломах и при осложнениях запирательного шинирования или остеосинтеза пластиной. ▪ Интрамедуллярные альтернативные методы: нисходящий или восходящий остеосинтез пучком проволоки, у детей интрамедуллярное шинирование штифтом.
Источник
