Особенности переломов взрослых
Анатомо-физиологическая рентгенологическая и клиническая картина переломов костей имеет свои возрастные особенности. Начиная с возраста 40—50 лет кости прогрессивно теряют свою упругость, становятся более хрупкими и легче ломаются при действии менее значительной травмы. Переломы у старых людей определяются на рентгенограммах в виде сложных линий перелома со множеством осколков, обычно продольных с заостренными концами.
Полную противоположность представляют собой кости в детском, возрасте — гибкие и упругие, легко гнущиеся, уступающие лишь значительному насилию. Действительно, здесь имеется сходство с молодой зеленой веточкой, по своим физико-механическим свойствам резко отличающейся от высохшей старой ветви. Переломы в грудном и детском возрасте очень часто бывают поднадкостничными, субпериостальными.
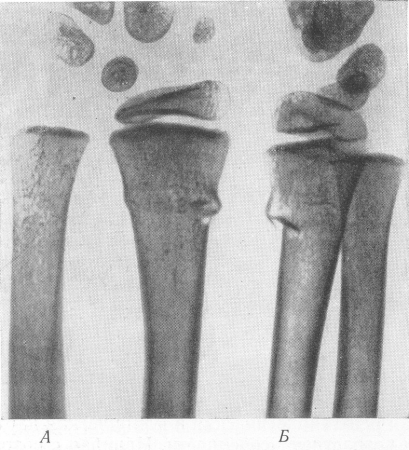
Линия перелома проходит в поперечном или несколько косом направлении, осколки отсутствуют. Надкостница, не разорванная и туго натянутая поднадкостничным кровоизлиянием, крепко удерживает отломки, и поэтому при этих переломах бывает лишь очень незначительное угловое смещение, а другие виды смещения наблюдаются только в исключительных случаях (рис. 25).
Рентгенодиагностика этих переломов наподобие зеленой веточки имеет очень большое практическое значение, так как клиническое распознавание их очень ненадежно — крепитация и подвижность отломков могут отсутствовать, нарушение функции и боли у ребенка бывает трудно оценить. Очень большая доля просмотренных в клинике переломов падает именно на эти отнюдь не редкие поднадкостничные детские переломы. Зачастую они попадают к рентгенологу с диагнозом ушиба, дисторзии, нередко также спустя некоторое время после травмы, когда прощупывается и на снимке уже видна костная мозоль.
Громадное большинство так называемых травматических периоститов у детей представляют собой нераспознанные поднадкостничные переломы.
Десткому возрасту свойственны также и так называемые перегибы костей. Перегиб кости — это поперечный поднадкостничный надлом длинной трубчатой кости, при котором костный цилиндр сплющивается, и противоположные внутренние слои коркового вещества могут приходить в соприкосновение друг с другом, как в перегнутой резиновой трубке. При этом имеется угловое смещение отломков. Диагноз перегиба допускается лишь в том случае, когда на ряде снимков при различных проекциях можно убедиться в отсутствии линии перелома, т. е. разъединения или дефекта коркового вещества.
Перегибы имеют место чаще всего не в нормальных костях, а в патологически размягченных, например при рахите, остеомаляции и т. д.

Рис. 25. Поднадкостничный перелом лучевой кости у ребенка „наподобие зеленой ветки” без смещения отломков. А — в прямой проекции; Б — в боковой проекции.
В детском же возрасте значительно чаще, чем у взрослых, встречается и другой вид неполного перелома кости, а именно вдавления костей, например плоских костей черепного свода во время родов.
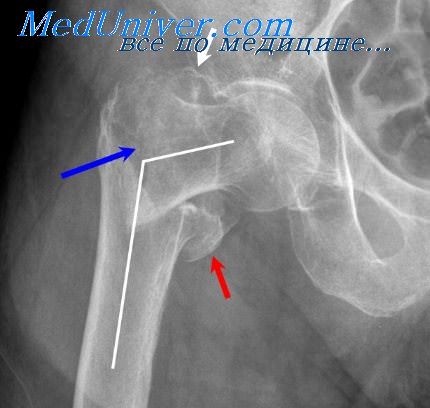
В связи с родовым актом происходят также и другие характерные и своеобразные травматические нарушения целости костей у ребенка. Внимания заслуживают, например, переломы эпифизарных концов длинных трубчатых костей нижних конечностей, особенно бедер, возникающие при неумелом наложении акушерских щипцов во время осложненных родов при ягодичном предлежании ребенка. Здесь наблюдаются обширные поднадкостничные кровоизлияния, клинически скрывающие перелом, и истинное положение дела становится ясным только благодаря обязательному рентгенологическому контролю, когда уже в такие ранние сроки, как на 6— 10-й день после травмы, становятся видимыми первые обызвествления. Эти переломы отличаются вполне удовлетворительным исходом.
Напомним здесь также (стр. 29) о множественных переломах диафизов длинных трубчатых костей у новорожденных, в происхождении которых какую-то несомненную, хотя еще и загадочную роль играют изменения центральной нервной системы в связи с обширными кровоизлияниями под твердую мозговую оболочку. Это важно потому, что в случаях, не ясных по происхождению, например, без определенных указаний на травму конечностей в коротком анамнезе, необходимы по инициативе рентгенолога дополнительные поиски патологии центральной нервной системы, консультация со специалистом по неврологии раннего детского возраста и, главное, скорейшее избавление ребенка от сдавливающей мозг субдуральной гематомы.
Определяемые подчас рентгенологически у беременных женщин или у ребенка в периоде новорожденное™ истинные внутриутробные переломы костей обычно имеют характер патологических, чаще всего при несовершенном остеогенезе.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Дети более активны, поэтому травматизм в детском возрасте – это распространенное явление. Но важно не растеряться, правильно оказать ребенку первую помощь и своевременно обратиться за специализированной помощью. Это поможет избежать крайне неприятных осложнений в виде повреждения области роста кости, которая находится в непосредственной близости от суставов.
По статистическим данным — переломы костей верхних конечностей у детей встречаются чаще, чем ног. При этом самой распространенной локализацией переломов считаются кости предплечья и локтевой сустав.
Они могут возникать:
- при нетяжелых травмах (бытовых, спортивных или уличных);
- во время бега или ходьбы;
- при активных подвижных играх на детской площадке или в доме;
- при падении с различной высоты.
Тяжелые множественные травмы в детском возрасте наиболее часто встречаются при падении с большой высоты или ДТП и составляют от 2,5 до 10% всех переломов в детском возрасте.
Особенности переломов у детей
В большинстве случаев переломы конечностей у детей происходят по типу перелома «зеленой ветви».
Внешне такой перелом выглядит в виде надломанной и согнутой кости.
Отличительной чертой такого вида травм является односторонний перелом с небольшим смещением или без него. Это связано с тем, что плотная, но эластичная надкостница как мягкая кора крепко держит оба обломка и не дает им окончательно разделиться.
Также в отличие от взрослых, у детей достаточно часто происходят повреждение выростов, на которых прикрепляются мышцы. Поэтому перелом руки в данном случае будет сочетаться с отрывом связок и мышц от основания кости.
Специфика переломов у детей обусловлена особенностями костно-мышечной системы детского организма:
- надкостница (оболочка, покрывающая кости снаружи) толще и лучше кровоснабжается;
- кости имеют зоны роста;
- костная ткань содержат больше органических веществ.
Но наряду с этим следует отметить, что перелом руки, перенесенный в детском возрасте, может иметь тяжелые последствия в будущем.
Повреждение этих зон может стать причиной:
- преждевременного закрытия зон роста;
- формированием искривления или укорочения конечности в процессе роста ребенка.
Но при этом важным фактором считается то, что костная ткань у детей срастается намного быстрее, чем у взрослых.
Это обусловлено хорошим кровоснабжением надкостницы и более быстрым процессом формирования костной мозоли.
Кроме травм, которые вызывают травматические переломы – открытые (с нарушением целостности кожи) и закрытые.
У детей могут возникать еще и патологические переломы — нарушение целостности и структуры кости с изменением непрерывности и прочности костной ткани в результате различных болезненных процессов. Это повреждение малыш может получить в результате даже небольшого усилия (удара или легкого толчка).
Поэтому эти переломы еще называют спонтанными.
Они возникают в связи с дефицитом кальция, врожденными и приобретенными нарушениями обмена минералов, которые приводят к возникновению остеопороза и повышенной ломкости костей.
Признаки патологии в детском возрасте
Отличительной чертой детей раннего и дошкольного возраста является:
- практически полное отсутствие страха и очень низкая скорость реакции;
- невозможность оценить риск поступков;
- плохая координация движений.
Поэтому малыши часто получают травмы и иногда сочетанные и даже тяжелые переломы.
Симптомами перелома руки являться:
- сильный болевой синдром в поверженной руке;
- в месте травмы появляются и нарастают отек и припухлость;
- отмечается деформация руки (не всегда);
- крепитация – специфический хруст, который возникает при трении отломков друг о друга.
Дополнительными признаками являются:
- невозможность движения в поврежденной конечности;
- усиление боли при изменении положения руки;
- появление через несколько минут гематом на коже месте травмы.
Поэтому при минимальном подозрении на перелом руки у ребенка необходима срочная консультация специалиста – абсолютная достоверность наличия перелома определяется только при рентгеновском исследовании.
Первая помощь и дальнейшее наблюдение – что нужно знать
Необходимо знать, что первой помощью на доврачебном этапе и для профилактики осложнений являются:
- фиксация и обездвиживание поврежденной конечности;
- адекватное обезболивание (болеутоляющие средства в детских формах с обязательным выполнением инструкции и разовой дозы).
Зафиксировать руку нужно не только в месте травмы, но и в соседних суставах.
Это нужно проводить путем наложения шины из подручных материалов:
- линейка;
- палка;
- прямая ветка.
Это позволит уменьшить риск дальнейшего смещения костей и снизить болевые ощущения.
Даже если рука выглядит неестественно, нельзя ее ровнять.
Если костные отломки деформированы и находятся под углом – нужно поставить под место искривления валик из мягкой ткани и прибинтовать шину на всем ее протяжении. При этом все действия должны быть очень аккуратны – существует возможность, что каждое движение причиняет малышу сильную боль.
При открытом переломе руки достаточно часто наблюдается кровотечение. В данной ситуации необходимо остановить кровь и наложить стерильную повязку.
Родителям необходимо знать, что только своевременное обращение за медицинской помощью и комплексное обследование ребенка позволяет избежать тяжелых осложнений в будущем.
Нужно правильно провести лечение перелома и добиться скорейшего выздоровления ребенка.
При этом нужно знать, что в детской травматологии нет определенного времени полного восстановления ребенка после перелома – это индивидуально.
На сроки сращения лучевой, локтевой и плечевой кости влияю следующие факторы:
- возраст ребенка;
- характер и локализация перелома.
В среднем на реабилитацию после перелома руки уходит максимум два месяца, но в сложных случаях со смещением костных отломков может занять и больше времени.
При нормальном самочувствии пациента и срастании костей верхних конечностей детского травматолога нужно посещать раз в неделю.
После снятия гипса возможно назначение реабилитационных мероприятий:
- массаж;
- физиотерапевтические процедуры;
- ЛФК.
Они назначаются для улучшения циркуляции крови, оживления мышц и разработке суставов.
Нужно обязательно следить за питанием ребенка – включить в рацион ребенка минералы и витамины, овощи, фрукты и кисломолочные продукты.
При патологических переломах лечение длительное, проводиться в специализированном стационаре под постоянным наблюдением специалистов и уточнением причины возникновения остеопороза и других нарушения обмена веществ и минералов, гормональных изменений или наличия более серьезных заболеваний (наследственных заболеваний и новообразований).
врач-педиатр Сазонова Ольга Ивановна
Источник
Перелом руки – один из наиболее частых видов переломов, встречающихся в быту. Очень важно уметь оказывать первую помощь. Самым важным является вовремя иммобилизовать руку, иначе закрытый перелом может превратиться в открытый. Для иммобилизации к руке необходимо приложить шину и зафиксировать. В качестве шины можно использовать подручные материалы: доску, фанеру, толстую ветку и тд. Существуют несколько разновидностей шин, подбирать которые необходимо в зависимости от вида перелома.
Лестничная шина Крамера изготавливается из проволоки. Ее необходимо накладывать поверх одежды. Шину моделируют по здоровой руке, а затем накладывают на поврежденную конечность. Важно, чтоб шина охватывала два сустава.
Пневматические шины представляют собой герметичные камеры, внутрь которых помещается конечность. Различают три основных типа пневматических шин – для кисти и предплечья, для стопы и голени и для бедра. Этот тип шин прост в применении и наиболее часто используется не только сотрудниками «скорой помощи», но и службами МЧС, медицины катастроф, в спортивной медицине. Эти виды шин можно использовать не только при переломе, но и при ушибах, кровоизлияниях, повреждениях суставов.
При сильной боли можно принять анальгезирующий препарат – анальгин, кеторол, ибупрофен. Руку с шиной подвесить в согнутом в локте положении. При развитии болевого шока – то есть реакции организма на боль, при которой страдает нервная и сердечно-сосудистая система, важно принять незамедлительные меры. В противном случае, такое состояние может привести к смерти. Важно оказать первую помощь пострадавшему до приезда скорой помощи. О развитии болевого шока у пострадавшего свидетельствуют спутанность сознания, заторможенность, бледность, понижение температуры тела, снижение тонуса мышц, больной не понимает, что с ним происходит. На следующей стадии снижается артериальное давление до 90-100 мм рт.ст, учащенный пульс до 120 уд. в мин., холодный пот.
Пострадавшего с симптомами болевого шока необходимо согреть с помощью грелок, одеял, отпоить горячим чаем. При рвоте или ранениях брюшной полости пить запрещено.
Транспортировать пострадавшего можно только после устранения симптомов шока.
При открытом переломе руки в первую очередь необходимо остановить кровотечение. Для этого необходимо наложить жгут на область выше раны. Жгут представляет из себя прочную резиновую полоску. Жгут накладывают на 30-40 минут, в зависимости от состояния человека, времени года. Более длительное наложение может быть чревато некрозом, ведь конечность по сути отключают от кровотока, что может быть чревато развитием кислородного голодания. Что делать если под рукой не оказалось жгута? Можно наложить импровизированное средство, например, кусок ткани, ленты, веревки, собственный ремень и др.
Существуют две разновидности жгутов – ленточные и воронкообразные. Ленточный жгут – это небольшой отрезок ленты из резины. На нем могут быть нанесены отверстия для кнопок, или кнопки, которые позволяют его застегнуть.
Воронковые жгуты обычно используются в экстремальных условиях. Они представляют собой широкую синтетическую ленту, застегивающуюся с помощью липучки, которая обеспечивает надежную фиксацию. Часто такие жгуты снабжены медицинским маячком, который отслеживает время наложения.
Рану обработать антисептиком для того, чтобы предупредить попадание инфекции. После остановки кровотечения и обработки раны руку необходимо зафиксировать.
Источник
Переломы трубчатых костей. Возрастные особенности переломовПри переломах трубчатых костей часто отмечаются следующие виды смещений отломков: 1) боковое, или по ширине; 2) продольное с захождением и расхождением отломков; 3) угловое, или по оси; 4) ротация отломков вокруг продольной оси конечности. Обычпо смещение отломков происходит одновременно в нескольких плоскостях и направлениях. При смещении отломков возможно ущемление между ними мышц, сосудов, нервов (интерпозиция тканей). Переломы могут сопровождаться взаимным смещением суставных поверхностей — вывихами или подвывихами. Эти переломы относятся к группе переломовывихов. Множественный перелом — это одновременный перелом двух или более костей. Перелом, при котором образовалось более двух костных отломков, обозначают оскольчатым. При раздробленном переломе разрушается значительный участок кости с образованием множества отломков. У детей травматические переломы имеют свои особенности. Перелом, как правило, носит изолированный характер. Перелом верхних конечностей наблюдается в два раза чаще, чем нижних. Наблюдаются также травматические эпифизиолизы и апофизиолизы, например эпифизиолизы в области проксимального конца плечевой кости, дистального конца лучевой или бедрепной кости. Это передко заканчивается отставанием роста соответствующего сегмента конечпости. При трансэпифизарных переломах дистального конца большеберцовой кости повреждается медиальный отдел ростковой зоны. Это, как правило, служит причиной отставания роста медиального края большеберцовой кости с последующей варусной деформацией голеностопного сустава. Кости детей более гибкие, поэтому довольно часто наблюдаются поднадкостничные переломы по типу «зеленой ветки» или «ивового прута». При них нарушается целость кортикального слоя, а целость надкостницы сохраняется.
У людей пожилого и старческого возраста на фоне сенильного остеопороза переломы возникают при сравнительно небольшой травме. В основпом это переломы шейки бедренной кости и вертельной области, хирургической шейки плечевой кости, позвоночника, предплечья в типичном месте и некоторые другие. Из-за хрупкости костей переломы, как правило, оскольчатые, края отломков заостренные, что способствует рапепию сосудов и развитию кроветечений в зоне перелома. Сроки заживления перелома — зависят от нескольких факторов, в частности является ли повреждение открытым, осложненным или закрытым, неосложненным, правильно ли сопоставлепы концы отломков, достигнута лн устойчивая их фиксация. Немаловажпое значепие имеет восстановление кровоснабжения в зопе перелома. Для оценки динамики заживления переломов костей и своевременного выявления его нарушений рентгенологическое исследование целесообразно проводить через 7, 14 и 30 дней после начала лечения. При оптимальном, благоприятном сочетании перечисленных факторов наступает первичное заживление костного перелома. Термином «первичное заживление» обозначают один из видов прямого, т. е. без участия фиброзной и хрящевой тканей, заживления, при котором репаративный процесс происходит с формированием небольшого по объему регенерата, сращение наступает быстро с восстановлением нормальной структуры н функции поврежденной кости. Наличие щели между отломками определяет раннее появление интермедиарной мозоли со «сцеплением» концов отломков остеобластической и костной тканью. — Также рекомендуем «Вторичное заживление костей. Осложненные переломы» Оглавление темы «Переломы костей. Рентгенологические признаки переломов»: |
Источник