Особенности переломов у детей и пожилых лиц
Особенности переломов у детей и пожилых лиц
В симптоматике и течении переломов различной локализации можно выделить некоторые общие черты. Болевая реакция у пожилого человека, как правило, не бывает столь сильной, как в среднем возрасте и тем более в детском. Местные явления — отек, болезненность при пальпации, нарушения функции конечности — также выражены меньше. Наоборот, появляющийся через несколько дней после травмы кровоподтек занимает очень большую площадь, долго держится и нередко пугает больного, смущает медицинский персонал. Обширный кровоподтек — следствие хрупкости сосудов и сильно выраженного в связи с этим пропитывания кровью окружающих тканей. Такие кровоподтеки, как правило, безболезненны и не нарушают хода лечения.
Открытая медицинская библиотека
Статьи и лекции по медицине ✚ Библиотека студента-медика ✚ Болезни и способы их лечения.
Ревматология Особенности переломов у лиц пожилого возраста.
Начиная со зрелого возраста͵ в среднем с 40-50 лет, в кости начинаются физиологические, медленно текущие процессы старения. Основное вещество ее теряет воду, из-за чего кость делается менее эластичной; несколько истончается весь ее компактный слой, костномозговые каналы расширяются, число костных балок в губчатой кости уменьшается, а оставшиеся становятся более хрупкими (явления остеопороза). Следовательно, суммарное сопротивление к большим нагрузкам в кости пожилых людей заметно уменьшается. Эти процессы выражены слабее у пожилых людей, ведущих активный образ жизни, занимающихся физкультурой и спортом. Наоборот, при малоподвижном образе жизни, при многих соматических заболеваниях процессы старения в кости протекают значительно быстрее.
Все описанное выше делает понятным, почему у пожилых людей переломы возникают при значительно меньшей травме, чем у молодых. Действительно, причиной переломов у пожилых бывают падение на полу или с небольшой высоты (со стула), падение на тротуаре, иногда просто несильный ушиб в автобусе при его торможении. Типичные автодорожные травмы у пожилых встречаются реже; это связано с тем, что далеко не все старики являются активными пешеходами. Но и при таких травмах для возникновения перелома достаточно, как правило, очень небольшого по силе внешнего воздействия.
При тяжелых травмах у пожилых людей возникают такие же массивные переломы, как и у людей других возрастных групп. Но у пожилых все-таки есть наиболее частые, типичные переломы, обычно возникающие от несильных травм определенной локализации. Такие переломы составляют 70-80% всех переломов у пожилых. Это перелом лучевой кости в области дистального эпифиза (так называемый перелом лучевой кости в типичном месте), шейки плечевой кости, шейки бедра, чрезвертельный и, наконец, компрессионный перелом позвоночника.
В симптоматике и течении переломов различной локализации можно выделить некоторые общие черты. Болевая реакция у пожилого человека, как правило, не бывает столь сильной, как в среднем возрасте и тем более в детском. Местные явления — отек, болезненность при пальпации, нарушения функции конечности — также выражены меньше. Наоборот, появляющийся через несколько дней после травмы кровоподтек занимает очень большую площадь, долго держится и нередко пугает больного, смущает медицинский персонал. Обширный кровоподтек — следствие хрупкости сосудов и сильно выраженного в связи с этим пропитывания кровью окружающих тканей. Такие кровоподтеки, как правило, безболезненны и не нарушают хода лечения.
Необходимо всегда помнить, что падение пожилого человека может быть связано с динамическим нарушением мозгового кровообращения, с гипертоническим кризом или другими соматическими заболеваниями. По этой причине очень важно не только диагностировать и вылечить травму, но и обратить особое внимание на лечение острого соматического заболевания, приведшего к травме. Нужно обязательно измерить у пострадавшего артериальное давление, выяснить, нет ли симптомов сотрясения головного мозга, что возможно при падении.
Это может быть интересно:
Количество кальция содержащегося в костях .
Как лучше для усвоения принимать кальций .
Что принимают с кальцием для лучшего усвоения .
Источник
Анатомо-физиологическая рентгенологическая и клиническая картина переломов костей имеет свои возрастные особенности. Начиная с возраста 40—50 лет кости прогрессивно теряют свою упругость, становятся более хрупкими и легче ломаются при действии менее значительной травмы. Переломы у старых людей определяются на рентгенограммах в виде сложных линий перелома со множеством осколков, обычно продольных с заостренными концами.
Полную противоположность представляют собой кости в детском, возрасте — гибкие и упругие, легко гнущиеся, уступающие лишь значительному насилию. Действительно, здесь имеется сходство с молодой зеленой веточкой, по своим физико-механическим свойствам резко отличающейся от высохшей старой ветви. Переломы в грудном и детском возрасте очень часто бывают поднадкостничными, субпериостальными.
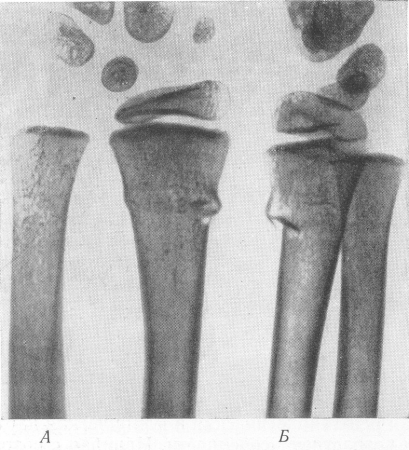
Линия перелома проходит в поперечном или несколько косом направлении, осколки отсутствуют. Надкостница, не разорванная и туго натянутая поднадкостничным кровоизлиянием, крепко удерживает отломки, и поэтому при этих переломах бывает лишь очень незначительное угловое смещение, а другие виды смещения наблюдаются только в исключительных случаях (рис. 25).
Рентгенодиагностика этих переломов наподобие зеленой веточки имеет очень большое практическое значение, так как клиническое распознавание их очень ненадежно — крепитация и подвижность отломков могут отсутствовать, нарушение функции и боли у ребенка бывает трудно оценить. Очень большая доля просмотренных в клинике переломов падает именно на эти отнюдь не редкие поднадкостничные детские переломы. Зачастую они попадают к рентгенологу с диагнозом ушиба, дисторзии, нередко также спустя некоторое время после травмы, когда прощупывается и на снимке уже видна костная мозоль.
Громадное большинство так называемых травматических периоститов у детей представляют собой нераспознанные поднадкостничные переломы.
Десткому возрасту свойственны также и так называемые перегибы костей. Перегиб кости — это поперечный поднадкостничный надлом длинной трубчатой кости, при котором костный цилиндр сплющивается, и противоположные внутренние слои коркового вещества могут приходить в соприкосновение друг с другом, как в перегнутой резиновой трубке. При этом имеется угловое смещение отломков. Диагноз перегиба допускается лишь в том случае, когда на ряде снимков при различных проекциях можно убедиться в отсутствии линии перелома, т. е. разъединения или дефекта коркового вещества.
Перегибы имеют место чаще всего не в нормальных костях, а в патологически размягченных, например при рахите, остеомаляции и т. д.

Рис. 25. Поднадкостничный перелом лучевой кости у ребенка „наподобие зеленой ветки” без смещения отломков. А — в прямой проекции; Б — в боковой проекции.
В детском же возрасте значительно чаще, чем у взрослых, встречается и другой вид неполного перелома кости, а именно вдавления костей, например плоских костей черепного свода во время родов.
В связи с родовым актом происходят также и другие характерные и своеобразные травматические нарушения целости костей у ребенка. Внимания заслуживают, например, переломы эпифизарных концов длинных трубчатых костей нижних конечностей, особенно бедер, возникающие при неумелом наложении акушерских щипцов во время осложненных родов при ягодичном предлежании ребенка. Здесь наблюдаются обширные поднадкостничные кровоизлияния, клинически скрывающие перелом, и истинное положение дела становится ясным только благодаря обязательному рентгенологическому контролю, когда уже в такие ранние сроки, как на 6— 10-й день после травмы, становятся видимыми первые обызвествления. Эти переломы отличаются вполне удовлетворительным исходом.
Напомним здесь также (стр. 29) о множественных переломах диафизов длинных трубчатых костей у новорожденных, в происхождении которых какую-то несомненную, хотя еще и загадочную роль играют изменения центральной нервной системы в связи с обширными кровоизлияниями под твердую мозговую оболочку. Это важно потому, что в случаях, не ясных по происхождению, например, без определенных указаний на травму конечностей в коротком анамнезе, необходимы по инициативе рентгенолога дополнительные поиски патологии центральной нервной системы, консультация со специалистом по неврологии раннего детского возраста и, главное, скорейшее избавление ребенка от сдавливающей мозг субдуральной гематомы.
Определяемые подчас рентгенологически у беременных женщин или у ребенка в периоде новорожденное™ истинные внутриутробные переломы костей обычно имеют характер патологических, чаще всего при несовершенном остеогенезе.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Билет
№ 39
1.Патологические
переломы. Этиология. Клиника. Лечение.
Возрастные омобенности при переломах
костей.
Патологические
переломы
Патологическим
принято называть перелом кости, пораженной
каким-либо болезненным процессом и
вследствие этого потерявшей свою
прочность. Для возникновения патологического
перелома обычно не требуется воздействия
значительной силы. Наиболее частыми
причинами снижения прочности кости
являются опухоли, дистрофические и
диспластические процессы в ней
(остеопороз, фиброзная или хрящевая
дисплазия, дистрофическая костная
киста, аневризмальная костная киста,
врожденная ломкость костей, остеолиз
и др. ).
Клинические
проявления
патологического перелома отличаются
несколько меньшей остротой и выраженностью
по сравнению с травматическими переломами,
значительные смещения отломков бывают
редко.
Иногда
патологический перелом является первым
проявлением заболевания кости, о котором
пи больной, ни его родственники до этого
события ничего не знали. Рентгенография
обязательна: с ее помощью уточняется
характер изменений в костях, в том числе
вид и характер перелома, степень смещения
отломков,
Лечениебольшей
частью консервативное. Остеосинтез не
осуществляют из-за деструкции поврежденной
кости. В последние годы появились
предложения хирургическим путем
резецировать локальный участок кости,
пораженной патологическим процессом,
сопоставить отломки и произвести
остеосинтез одним из известных способов.
Отдельные авторы допускают возможность
образовавшийся дефект замещать
аллотрансплантатом, не ожидая сращения
отломков. По-видимому, такая тактика
наиболее оправдана при метастазах
злокачественной опухоли в кость, когда
удается радикально убрать основной
очаг. Процессы сращения кости при
патологическом переломе протекают, как
правило, без особых извращений в тот же
срок, что и при травматическом переломе
кости, исключая, естественно, злокачественный
рост в кости.
Особенности
переломов костей у детей
В
костях ребенка содержится большее
количество органических веществ (белка
оссеина), чем у взрослых. оболочка,
покрывающая кость снаружи (надкостница)
толстая, хорошо кровоснабжается. Также
у детей существуют зоны роста костной
ткани (рис). Все эти факторы определяют
специфику детских переломов.
1.Нередко
переломы костей у детей происходят по
типу «зеленой ветви». Внешне это выглядит
так, как будто кость надломили и согнули.
При этом смещение костных отломков
бывает незначительным, кость ломается
только на одной стороне, а на другой
стороне толстая надкостица удерживает
костные фрагменты.
2.Линия
перелома нередко проходит по зоне роста
костной ткани, которая расположена
вблизи суставов. Повреждение зоны роста
может привести к ее преждевременному
закрытию и в последующем к формированию
искривления, укорочения, или сочетанию
этих дефектов в процессе роста ребенка.
Чем в более раннем возрасте происходит
повреждение зоны роста, тем к более
тяжелым последствиям оно приводит.
3.У
детей чаще, чем у взрослых, возникают
переломы костных выростов, к которым
прикрепляются мышцы. По существу данные
переломы являются отрывами связок и
мышц с костными фрагментами от кости.
4.Ткани
костей у детей срастаются быстрее, чем
у взрослых, что обусловлено хорошим
кровоснабжением е надкостницы и
ускоренными процессами образования
костной мозоли.
5.У
детей младшей и средней возрастных
групп возможна самокоррекция остаточных
смещений костных отломков после перелома,
что связано с я ростом кости и
функционированием мышц. При этом одни
смещения подвергаются самокоррекции,
а другие нет. Знание этих закономерностей
является важным для решения вопроса о
хирургическом лечении переломов.
Особенности
переломов у лиц пожилого и старческого
возраста
1.
повышенной частотой падения. Пожилые
и старые люди нередко падают «на
ровном месте» из-за головокружения,
общей слабости, неустойчивости походки.
Возрастное ослабление силы мышц
конечностей, тугоподвижность суставов
делают опасными для пожилых и стариков
пороги, ступеньки лестниц, ковры,
половики, натёртый или мокрый пол.
Немаловажное значение приобретает
возрастное снижение остроты зрения и
слуха, быстроты реакции на опасность.
2.
большая частота переломов объясняется
так называемым старческим остеопорозом
— повышенной хрупкостью и ломкостью
костей, ведущей к перелому даже при
сравнительно небольшом насилии. Особенно
тонкой, разрежённой и хрупкой становится
губчатая кость в эпи- и метафизарных
отделах длинных трубчатых костей, т.е.
вблизи суставных концов.
Этим
объясняется высокая частота околосуставных
и внутрисуставных переломов костей
конечностей у лиц пожилого и старческого
возраста. Именно поэтому для людей
старших возрастных групп характерны
переломы лучевой кости в «типичном
месте», хирургической шейки плеча,
надмыщелковые переломы и переломы
мыщелков плечевой кости, переломы шейки
и вертельные переломы бедра, мыщелков
большеберцовой кости и лодыжек.
В
отличие от больных молодого и среднего
возраста у пожилых и старых людей
значительно реже наблюдаются вывихи,
так как суставная капсула и связки
теряют свою эластичность и подвергаются
обызвествлению. Если и наступает вывих,
то он часто сопровождается переломом
кости.
3.У
пожилых и старых людей нередко отмечаются
варикозное расширение вен и повышение
свёртываемости крови. В результате
переломов у них могут развиваться
тромбозы и эмболии.
Старческие
изменения стенок артерий делают их
весьма хрупкими и ломкими, поэтому
переломы у лиц старческого возраста
нередко сопровождаются обширными
кровоизлияниями и кровоподтёками,
гематомами.
2.
Лечебное протезирование и
экспресс-протезирование.
Протезирование
— специальный вид лечебной помощи
больным и инвалидам, предусматривающий
частичное или полное восполнение формы
и функции органа, пострадавшего в
результате травмы, заболевания или
порока развития.
Различают
анатомическое и лечебное П. Анатомическое
П. осуществляют у инвалидов, лишившихся
части или всей конечности. Лечебное П.
проводят в процессе лечения больных с
последствиями травм и заболеваний
конечностей, позвоночника, центральной
или периферической нервной системы, а
также после оперативных вмешательств
на органах опоры и движения. К лечебному
П. (ортезированию) относят обеспечение
больных различными ортопедическими
изделиями: корсетами, ортезами,
ортопедической обувью , лечебными
бандажами, туторами, слуховыми аппаратами,
обтураторами, вкладышами в обувь,
костылями и тростями.
Различают
первичное и повторное П., или ортезирование.
Первичное П. осуществляют на 14—21-е сутки
после ампутации конечности. При пороках
развития конечности его следует проводить
в возрасте 1—2 лет. Повторное П., или
ортезирование, у взрослых назначают по
мере износа изделия; у детей до 7 лет
изделие меняют ежегодно, а в последующем
— по мере роста ребенка.
В
ряде случаев П. нижних конечностей
проводилось на операционном столе
непосредственно после их ампутации или
реампутации (экспресс-протезирование).
Этот вид П. не имеет существенных
преимуществ перед лечебно-тренировочным
(временным) и первично-постоянным П.,
которые проводят на 3-й неделе после
ампутации при первичном заживлении
раны и отсутствии воспалительных явлений
в тканях культи. В связи с этим
экспресс-протезирование не получило
широкое распространение и применяется
крайне редко.
К
абсолютным противопоказаниям к П.
относятся сердечно-сосудистые заболевания
в стадии декомпенсации, тяжелые формы
поражения ц.н.с. прогрессирующие формы
мышечной дистрофии. Относительными или
временными противопоказаниями к П.
являются заболевания и пороки культи,
контрактуры в суставах, резко выраженные
деформации конечностей, которые требуют
предварительного консервативного
лечения или проведения
реконструктивно-восстановительных
операций.
3.
Ожоговая болезнь. Определение площади
ожогов. Периоды ожоговой болезни.
Клиника.
ФАКТОРЫ,
ОПРЕДЕЛЯЮЩИЕ ТЯЖЕСТЬ ОЖОГОВОЙ БОЛЕЗНИ
Ожоговая
болезнь возникает, как правило, при
глубоких ожогах более 10% и поверхностных
ожогах более 20%.
1.
Площадь поражения. 2. Глубина поражения.
3. Другие повреждения. (Комбинир.
поражения). 4. Исходное состояние (болезни,
переутомление и т. д.). 5. Возраст.
ПРОГНОЗ
ОЖОГОВОЙ БОЛЕЗНИ
По
правилу «сотни» — возраст +% общей
площади:
-более
100 — прогноз неблагоприятный,
80—100
— сомнительный,
менее
80 — благоприятный.
Ожог
дыхательных путей равен 10%.
Индекс
Франка — поверхностный ожог 1% — 1
ед.,
Глубокий
ожог 1 % — 3 ед.
ожог
дыхательных путей — 30 ед.,
до
30 ед. — легкий ожог,
от
30 до 60 ед. — ожог средней тяжести,
от
60 до 90 ед. — тяжелый ожог,
более
90 ед.- крайне тяжелый ожог.
ПРИЕМЫ
ОПРЕДЕЛЕНИЯ ПЛОЩАДИ ОЖОГА
1.
«Правило ладони» (около 1%).
2.
«Правило девяток»: голова, шея — 9%, рука
— 9%, нога— 18%, туловище спереди—18%,
туловище сзади — 18%, промежность— 1%.
3.
По Г. Д. Вилявину— штрихование по
контуру-силуэту с сеткой.
СТЕПЕНИ
ОЖОГОВ (ГЛУБИНА)
1
степень — эритематозная (гиперемия,
отек, боль).
2
степень — буллезная (образование
пузырей).
3
степень — некротическая.
3а
— частичный некроз с сохранением
органоидов кожи— сальные и потовые
железы, волосяные луковицы
3б
— некроз кожи во всю толщу.
4
степень — некроз клетчатки, фасций,
мышц, костей. Присоединение инфекции,
придавливание ожоговой раны к постели,
нарушение микроциркуляции в результате
шока и общая гипоксия способствуют
появлению вторичного некроза, т. е.
углубляют степень ожога.
ДИАГНОСТИКА
ОЖОГОВ
В
диагноз вносят: чем вызван ожог, глубину
(степень) ожога, площадь, локализацию,
наличие ожога дыхательных путей, наличие
шока (или другой фазы течения ожоговой
болезни).
Точность
диагноза зависит от сроков, особенно
для дифференцирования За и 36 степеней.
Признаки
ожога дыхательных путей:
—
ожог получен в закрытом помещении, —
опаление волос в носовых ходах, — осиплость
голоса, — отек легких.
ФАЗЫ
ОЖОГОВОЙ БОЛЕЗНИ
1.
Шок (3 суток).
2.
Токсемия (от 3 до 15 суток).
3.
Септикотоксемия (наслаивается на
токсемию с 4—5 дня и продолжается до
заживления раны).
4.
Реконвалесценция или ожоговое (раневое)
истощение.
ОЖОГОВЫЙ
ШОК (ОСОБЕННОСТИ)
—эректильная
фаза до нескольких часов,
— торпидная
фаза до 3 суток,
— тяжесть
пропорциональная площади глубокого
ожога,
— гемолиз
эритроцитов и гиперкоагуляция,
— плазмопотеря,
приводящая к гиповолемии и
гемоконцентрации,
— нарушение
функции почек вне зависимости от
артериального давления.
Тяжелый
шок может быть при достаточном
уровне АД,
— олигурия,
гемоглобинурия, альбуминурия, азотомия,
— нормальная
температура.
Признаки
тяжелого шока:
— диурез
менее 15—20 мл в час, — гематкрия.
Признаки
крайне тяжелого шока:
— площадь
глубокого ожога более 40%,
— анурия
(суточный диурез до 100 мл),
— моча
темнокоричневого цвета с осадком
(гемоглобинурия).
ОЖОГОВАЯ
ТОКСЕМИЯ
— начало
с повышения температуры
(восстанавливается микроциркуляция),
— нарастает
интоксикация,
— возбуждение,
апатия; рвота, кома; поносы,
динамическая непроходимость;
желудочно-кишечные кровотечения
(диапедезные, эрозивный гастрит, язвы
Курлинга); острые прободные язвы;
гепатиты,
— нефриты
и пиелиты (иногда с олигурией),
— пневмонии
(особенно при ожогах дыхательных
путей),
— гипопротеинемия,
анемия, гиповитаминоз.
ОЖОГОВАЯ
СЕПТИКОТОКСЕМИЯ
— начало
с нагноения (неизбежно при глубоких
ожогах). Проявления: — интоксикация
бактериальная,
— нарастает
гипопротеинемия, потеря веса,
— лихорадка
(иногда гектическая),
— бактериемия,
гнойные метастазы, сепсис.
РЕКОНВАЛЕСЦЕНЦИЯ
— с
момента полной эпителизации ожоговых
ран. Проявления: — патология внутренних
органов,
— похудание,
— нарушение
кроветворения,
— рубцовые
контрактуры.
При
незаживающих ранах развивается раневое
истощение, часто приводящее к смерти.
Соседние файлы в папке БИЛЕТЫ ПО ТРАВМЕ
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
