Особенности огнестрельных переломов
ОСОБЕННОСТЯХ СТРОЕНИЯ ОГНЕСТРЕЛЬНОЙ РАНЫ.
Ранящий снаряд, проникая через ткани, образует раневой канал, который представляет собой дефект тканей по ходу движения пули, осколка и др. Собственно канала при современных огнестрельных ранениях может не быть, так как образующийся дефект тканой заполнен тканевым (раневым) детритом, излившейся кровью, а в последующем его размеры, уменьшаются и, в следствие смещения и отека тканей. Кроме того, раневой канал формируется в соответствии с характером движения ранящего снаряда в тканях, а так как движение, как правило, не прямолинейно, то и образующийся раневой канал имеет определенную степень смещения относительно длины
различают три зоны раневого канала (таблица зон).
I-я зона — первичный раневой канал, результат непосредственного разрушения тканей по пути движения ранящего снаряда.
Две другие зоны образуются под действием бокового удара пули.
II-я зона — зона контузии или прямого травматического некроза тканей.
III-я зона — зона сотрясения, характеризующаяся нарушением гемодинамики и иннервации тканей.
огнестрельные ранения характеризуются: I) большим разнообразием ранящих снарядов; 2) образованием дефектов тканей в области раневого канала; 3) сложностью строения его; 4) неравномерностью повреждения тканей по ходу раневого канала и по периферии от него; 5) наличием омертвевших и омертвевающих тканей; в) инородными телами в раневом канале; ?) микробным загрязнением; 8) сочетанным повреждением различных органов и тканей; 9) выраженным общим воздействием на организм раненого.
КЛАССИФИКАЦИЯ огнестрельных переломов:
— по виду ранящего снаряда (пулевые, осколочные);
— по ходу раневого канала (сквозные, слепые, касательные);
— по виду перелома (неполные — краевые, дырчатые; полные –поперечные, продольные, косые, оскольчатые, с дефектом костного вещества);
— по анатомической локализации ( плечо, предплечье, бедро и т.д.);
— по сопутствующим повреждениям (суставов, сосудов, нервов…).
Огнестрельные переломы по морфологической структуре, клиническому течению, особенностям лечения и исходам существенно обличаются от закрытых и даже от первично-открытых переломов:
I. Все огнестрельные переломы являются первично-открытыми и микробно загрязненными. Высокий риск вторичного микробного загрязнения.
2. Раневой канал при огнестрельных переломах характеризуется всеми теми особенностями о которых мы говорили в лекции об огнестрельных ранах (сложные контуры раневого канала, наличие омертвевших и омертвевающих тканей, из-за наличия зон раневого канала и т.д.)
З. Количество переданной энергии костной ткани приводит к возникновению оскольчатых переломов, которые получив дополнительную энергию снаряда, разлетаются в тканях со своей траекторией полета и образованием дополнительных раневых ходов со своими особенностями. Часть костной ткани может уходить во внешнюю среду вместе с ранящим снарядом, приводя к возникновению переломов с дефектом костного вещества.
4. При этом на значительном расстоянии от места огнестрельного перелома возникают патологические изменения в костном мозге. Выделяют 4 зоны его повреждения (Ткаченко С.С., 1977):
— зона сплошной геморрагической инфильтрации костного мозга;
— зона сливных кровоизлияний с островками функционирующего костного мозга;
— зона точечных кровоизлияний;
— зона жировых некрозов.
5. Огнестрельные переломы часто сопровождаются повреждениями сосудов и нервов разнообразного характера (от ушиба до нарушения анатомической непрерывности).
6. При ранениях конечностей часты местные и общие осложнения.
Диагноз огнестрельного перелома ставится на основании достоверных признаков как и при закрытом переломе. Кроме этого, учитывают ход раневого канала, наличие костных осколков в ране, истечение костяного мозга из нее. Диагноз уточняет рентгенограмма, на этапе специализированной помощи.
Источник
1-я
зона — первичный раневой канал, результат
непосредственного разрушения тканей
по пути движения ранящего снаряда.
Две другие зоны
образуются под действием бокового удара
пули.
П-я
зона — зона контузии или прямого
травматического некроза тканей.
Ш-я
зона — зона сотрясения, характеризующаяся
нарушением гемодинимики и инервации
тканей. Во второй и третей зонах создаются
все необходимые условия для формирования
вторичного
некроза
поврежденных тканей.
Нередко возникающие
при огнестрельных ранениях переломы
имеют свои характерные особенности:Они
всегда являются первично-открытыми;Степень
микробного загрязнения огнестрельных
переломов как правило значительно выше,
чем открытых переломов другой
этиологии.При огнестрельных переломах
образуется зона вторичного некроза.
Большая кинетическая энергия
высокоскоростной пули приводит к большим
разрушениям костной ткани. Резко
возрастает удельный вес оскольчатых и
множественных и переломов с большим
дефектом костной ткани.На значительном
расстоянии от места огнестрельного
перелома возникают патологические
изменения в костном мозге, характеризующиеся
образованием: а) зоны сплошной
геморрагической инфильтрации костного
мозга; б) зоны сливных кровоизлияний с
островками функционирующего костного
мозга; в) зоны точечных кровоизлияний;
г) зоны жировых некрозов.Огнестрельные
переломы часто сопровождаются
повреждениями сосудов и нервов. При
огнестрельных переломах длинных
трубчатых костей у раненых возникают
тяжелые общие изменения в организме:а)
анемии (развиваются не только из-за
кровопотери, но и вследствие угнетения
кроветворения);
б) восходящие
тромбофлебиты, эндартерииты и расстройства
микроциркуляции на значительном удалении
от места перелома;в) пневмонии (развиваются
у 20 — 50% раненых и носят в основном
эмболического характер).Огнестрельные
повреждения часто осложняются
травматическим шоком и раневой
инфекцией.После
обработки огнестрельной раны первичные
швы, как
правило, не
накладываются, всвязи с
тем, что в раннем посттравматическом
периоде происходит дальнейшее образование
некроза тканей в зоне молекулярного
сотрясения и ему нужен полноценный
отток. Только в некоторых случаях ПХО
огнестрельной раны может быть окончена
наложением первичного шва.
Показания к
наложению первичного шва:
при уверенности хирурга в радикально
проведенном оперативном лечении;при
возможности оставить для лечения
раненного под наблюдением врача,
проводившем оперативное вмешательство;
при возможности ушить рану без натяжения
ее краев; при отсутствии признаков
нарушения кровообращения поврежденной
конечности.В лечении огнестрельных ран
часто применяются первично отсроченные
швы (4-5 сутки), до появления грануляций
и отсутствии отделяемого из раны.Если
рана нагноилась, то применяют вторичные
швы.
7. Врожденная кривошея. Этиопатогенез. Клиника. Лечение в различных возрастных группах.
Деформ- шеи,характ-я
неправильным полож-м головы с наклоном
вбок и поворотом ее-КРИВОШЕЯ.
По
происхождению:миогенная,костная,неврогенная.дермодесмогенная.компенсаторная
Врожд мыш-я
кривошея.Чаще у девок,справа.Врожденный
порок разв ГКС мышцы+травма во время
родов усложн-т ситуацию.Этиология:1Травма
при рождении(рубец);2)Ишемический некроз
м(плечики давят);3)Инфмиозит(в/у
инф);4)Неправ-е в/у разв-е ГКС м;5)Длит-е
наклонное положение в матке.
Классификация:1Врожденная
м к;2Кривошея на фоне врожденной аномалии
позвонков;3Нарушения сегментации
позвонков(б-нь Клиппеля-Фейля);окципитализация
С1);4Нарушения развития позвонков(врожд
гемиатлас);5Комбинир-е наруш-я
сегментации/разв позв-в;6Зрительная.
Клиника:на 3 неделе
ГКС м-в средней ее ч-уплотнение,наклон,поворот
в противопол сторону,уменьш V
движений+асимметрия лица и черепа,различия
в положении и величине ушной раковины+отсут-е
гориз-х складок на шее.Если уплотнение
уменьш или исчезает=>самоизлеч-е.С
возрастом деф увел-ся и к 3-6 годам
выраженная-высокое стояние надплечья,асимм-я
лица и черепа+сзади асимм-я шеи и высокое
стояние надплечья,лопатки.Если сильно
выражена-обр-ся сколиоз.Ножки ГКС м при
пальпации тоньше N-х,плотнее
,а укороч-е на стор пор-я трап-я и зубчатая
м приводят к асимм-му стоянию
лопатки,надплечий.При поражении грудной
ножки-выражен поворот головы;ключичной-наклон
головы.У б с кривошеей половина головы
на стороне пораж-я-более уплощенная и
широкая,глаза и брови ниже,чем на зд
стороне,неправ-е развитие верхней и
нижней челюсти,придаточных полостей
носа,перегородки.тв неба,огран-е полей
зрения.
На Rg:только
асимметрия черепа.Реже встр двусторонняя
кривошея-укорочение ГКС м с обеих
сторон,голова запрокинута,затылок
прибл-ся к спине,лицо обращено вверх
или голова наклонена вперед и лицо
вниз,резко ограничены повороты,выражен
кифоз в верхнее-грудном отделе
позв-ка,компенсаторно увеличен поясн
лордоз.
Лечение:консервативное-редрессир-е
упр-я(голова в положении коррекции 15
сек)-4-5 раз/день по 10-15 мин+пассивная
коррекция(измененной стороной к
свету)+массаж для улучш к/о+ФТЛ(парафиновые
аппликации,соллюкс,Увч)+Электрофорез
калия иодид.лидазы;;;Хирургическое(при
наличии признаков у 1-2 летних)—Открытое
пересечение головок измен-й м по Зацепину
в нижней части+дополнительно в верхнем
отделе дистальнее сосц отр по Ланге+пластич
удлинение по Федерлю.
Постопер-й период-сохр
гиперкоррекции+предупр-е рубцов+восст-е
тонуса перерастянутых мышц зд
половины+выраб-ка прав-го стереотипа
полож-я головы;;;;ТОРАКО_КРАНИАЛЬНАЯ
ПОВЯЗКА В ТЕЧ 1 месяца(шейный отдел
назад,голова вперед).
С-м Клиппеля-Фейля(короткая
шея+низкорасп-я граница волос на
шее+огранич подв-ти головы)
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Огнестрельные переломы. Патологические переломы
Особенности патологической анатомии огнестрельных переломов костей заключаются в неизбежном сочетании с повреждениями мягких тканей массивности и многооскольчатости поражения костного органа, инфицировании костных ран с развитием остеомиелита. В тяжелых случаях наблюдается затяжной раневой процесс в виде гнойно-резорбтивной лихорадки с возможным исходом в раневой сепсис.
Морфология огнестрельных костных переломов разной локализации неодинакова. При повреждении диафизов трубчатых костей возникает так называемый взрыв кости, при котором вследствие раздробления, растрескивания ее множественные костные осколки рассеиваются в раневом канале и далеко за его пределами.
Травма эпифизов длинных трубчатых костей вызывает их разрушение и образование крупных осколков. В более мелких эпифизах определяются дырчатые дефекты, сочетающиеся с растрескиванием губчатого вещества самих эпифизов и периферических отделов диафизов.
Огнестрельные раны плоских костей обычно имеют вид дырчатых дефектов. Как правило, при огнестрельных переломах наступает обширное размозже-ние костного мозга, резкие расстройства кровообращения в смежных с зоной повреждения отделах костно-мозговых пространств.

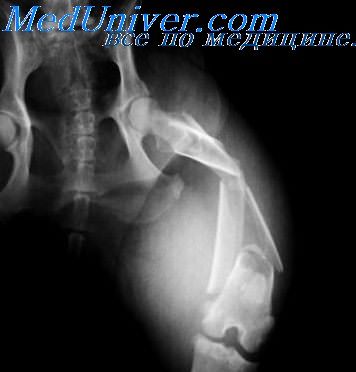
Рентгенологически огнестрельные переломы характеризуются значительными разрушениями кости, большим количеством отломков, а также наличием в ряде случаев металлических осколков. Огнестрельные переломы больших трубчатых костей имеют вид «крыльев бабочки» или звездообразный вид, а для губчатого вещества характерным является «дырчатый» перелом. Иногда разрушение кости имеет цилиндрический ход, от которого в виде радиуса идет то или иное число трещин.
Заживление огнестрельных костных ран протекает тяжелее в сравнении с другими, часто сопровождается осложнениями, среди которых на первом месте — огнестрельный остеомиелит. Регенераторный процесс сопровождается резкими дистрофическими и атрофическими изменениями в отломках костей, длительным течением, обострением воспалительной реакции, секвестрацией — отхождением через раневой канал осколков мертвой ткани.
Общие закономерности репаративного процесса и реактивные изменения в поврежденной костной ткани во многом сходны с закономерностями и изменениями травм костной ткани неогнестрельного происхождения.
Патологические переломы — сборная многочисленная группа переломов, возникающих вторично. Она характеризуется нарушением целости измененной предшествующим патологическим процессом кости. Патологические переломы встречаются как при генерализованных, системных заболеваниях скелета, так и при местных патологических изменениях. Рентгенологически они имеют характер поперечных трещин, чаще появляющихся там, где налицо наибольшее разрушение кости, резко выраженный остеопороз или другие изменения, уменьшающие прочность кости. Часто при этих переломах встречаются вклинения отломков, из-за чего на рентгенограмме трудно представить себе размеры разрушения кости.
Компрессионный перелом позвонка характеризуется уплощением его за счет вдавления любой из пластинок, клиновидность наступает позднее вследствие разрушения передней поверхности. Контур кариозной полости, симулирующий грыжу диска, размыт. Межпозвонковая щель сужена. На томограммах — типичная каверна, иногда с секвестром. Паравертебральные ткани уплотнены, с течением времени уплотнение всегда нарастает, а деструкция в позвонке увеличивается, наступает контактное разрушение соседнего позвонка.
Особенности заживления патологических переломов определяются характером основного процесса, при котором возник перелом, а также его локализацией.
— Также рекомендуем «Патологическое заживление переломов. Ложный сустав — псевдоартроз»
Оглавление темы «Переломы костей. Рентгенологические признаки переломов»:
1. Дистальная и проксимальная эктромелии. Патология пальцев и конечностей
2. Нарушение количества пальцев. Расщепление кисти и синдактилия
3. Симфалангия и патология стопы. Множественные пороки скелета
4. Травмы скелета. Переломы костей скелета
5. Переломы трубчатых костей. Возрастные особенности переломов
6. Вторичное заживление костей. Осложненные переломы
7. Огнестрельные переломы. Патологические переломы
8. Патологическое заживление переломов. Ложный сустав — псевдоартроз
9. Переломы пояса верхней конечности. Переломы костей верхних конечностей
10. Переломы костей таза и тазобедренного сустава. Переломы бедра, костей коленного сустава
Источник
При лечении огнестрельных переломов костей широко применяют консервативные методы обездвиживания отломков (гипсовая повязка, репозиция и гипсовая повязка, скелетное вытяжение, лечебные шины и др.). Только при неэффективности или невозможности их применения прибегают к методам внутреннего металлического или чрескостного остеосинтеза аппаратами. Чрескостный остеосинтез на этапе специализированной помощи может найти применение в 20% случаев огнестрельных ранений длинных трубчатых костей и суставов. К этому методу особенно часто прибегают при наличии гнойных осложнений.
Чрескостная фиксация отломков при огнестрельных переломах предполагает соблюдение общих принципов его применения. Однако следует учитывать и некоторые особенности методики и послеоперационного лечения при этом виде повреждений. Наиболее удобной и эффективной моделью при лечении огнестрельных переломов костей является аппарат «Синтез». Последнее объясняется его конструктивными особенностями, позволяющими не только сопоставить отломки и надежно их обездвижить, но также простотой и быстротой его наложения, возможностью проведения повторной хирургической обработки раны, шва сосудов и нервов. При наличии гнойных осложнений можно без трудностей перемещать или заменять спицы. Аппарат позволяет обездвиживать отломки при околосуставных переломах, сохраняя подвижность в суставе. Как известно, открытые огнестрельные переломы костей отличаются от открытых неогнестрельных переломов большей тяжестью, значительной зоной разрушения, первичным и вторичным некрозом не только мягких тканей, но и костной ткани, частым микробным загрязнением раны. Все это создает благоприятные условия для развития гнойных осложнений. Позднее поступление раненых на этап специализированной помощи усугубляет имеющиеся трудности. Поэтому часто специализированную помощь раненым в конечности оказывают при начальных или при уже развившихся гнойных осложнениях.
Перед травматологом-ортопедом стоит задача общего лечения раненого, лечение огнестрельного перелома и проведения эффективных мероприятий по предупреждению или лечению инфекционных осложнений. Поэтому лечение раненых с огнестрельными переломами костей конечностей должно включать следующий комплекс мероприятий:
1) общее лечение пострадавшего; возмещение кровопотери, профилактика и лечение шока;
2) первичная или повторная хирургическая обработка раны с элементами восстановительной хирургии;
3) шов магистральных сосудов и нервов;
4) профилактика и лечение инфекционных осложнений;
5) репозиция и обездвиживание отломков с коррекцией их положения, а при необходимости и восстановление длины сегмента.
Разумеется, в зависимости от общего состояния раненого, вида перелома и осложнений осуществляют различный объем специализированной помощи.
Применение чрескостной фиксации аппаратами проводят при:
1) раздробленных, многооскольчатых переломах длинных трубчатых костей, когда другие методы фиксации неэффективны;
2) огнестрельных ранениях с дефектом на протяжении костей;
3) огнестрельных переломах длинных трубчатых костей, осложненных нагноением или остеомиелитом;
4) внутри- и околосуставных тяжелых раздробленных переломах костей.
Наиболее часто метод находит применение при огнестрельных переломах костей голени, в нижней трети бедра и реже — на более высоких его уровнях, плече и совсем редко — на предплечье.
При наложении аппарата спицы проводят через нетравмированные участки конечности, а также вне зоны расположения гнойных очагов, ран, свищей и затеков.
С целью более радикальной хирургической обработки и успешного закрытия раны, а также в интересах шва сосудов и нервов, отломки временно смещают по длине (укорочение сегмента). В этом положении костные фрагменты фиксируют аппаратом. В послеоперационном периоде, начиная с 10—12-го дня, проводят микродистракцию, сопоставляют отломки и восстанавливают нормальную длину сегмента. Такая хирургическая тактика позволяет временно получить «избыток» мягких тканей и прикрыть костные отломки здоровыми мышцами. В конечном итоге это обеспечивает благоприятное течение раневого процесса и предупреждение гнойных осложнений.
С.С. Ткаченко
Опубликовал Константин Моканов
Источник
