Особенности лечения диафизарных переломов голени
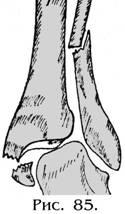
Диафизарные переломы костей голени
Перелом диафиза большеберцовой кости является результатом прямой или непрямой травмы. Различают переломы верхней, средней и нижней третей большеберцовой кости. Смещение отломков зависит от механизма травмы и тяги четырёхглавой мышцы бедра, которая отклоняет центральный отломок кпереди и кнаружи. Периферический отломок расположен кзади и под действием собственной массы конечности ротируется кнаружи. Возможно угловое смещение и смещение по ширине.
Пациента беспокоит боль и отек в области повреждения. Голень деформирована. Опора на ногу невозможна. Для подтверждения делают рентгенографию в двух проекциях. Выполняют обезболивание места перелома. Переломы без смещения отломков лечат иммобилизацией конечности циркулярной гипсовой повязкой от концов пальцев до паховой складки в функционально выгодном положении. При смещении отломков проводят репозицию с последующим наложением гипсовой лонгеты сроком на 2 месяца. При интерпозиции мягких тканей (вклинивании тканей между отломками) необходима операция.
Перелом диафиза малоберцовой кости развивается вследствие прямого удара по голени снаружи. Травма сопровождается болью в месте перелома и незначительным отеком. Пациент сохраняет возможность опираться на ногу. В отличие от ушиба голени, при переломе малоберцовой кости появляется болезненность при боковом сжатии голени вдали от места повреждения. Для подтверждения выполняют рентгенографию. После прокаиновой блокады места перелома накладывают корытообразную гипсовую лонгету от средней трети бедра до концов пальцев при согнутом коленном суставе до угла 10°, голеностопном — до угла 90°. Срок иммобилизации 3 нед. Восстановление трудоспособности происходит через 4—5 нед.
Диафизарный перелом обеих костей голени возникает при ударе по голени («бамперный перелом» при дорожном происшествии) или непрямой травме (скручивание, сгибание). Пациент жалуется на резкую боль в области повреждения. Голень отечна, синюшна, деформирована. Наблюдается отклонение стопы кнаружи. Определяется крепитация и патологическая подвижность отломков. Опора на поврежденную ногу невозможна. Для подтверждения выполняют рентгенографию в двух проекциях. При невозможности сопоставить и удержать отломки, интерпозиции мягких тканей, а также для сокращения сроков лечения и ранней активизации больного применяют оперативное лечение. Используются винты, блокируемые стержни, винты и аппараты наружной фиксации.
Переломы лодыжек.В дистальном отделе костей голени расположено два образования, именуемых лодыжками. Это утолщение нижнего эпифиза малоберцовой кости (наружная лодыжка) и отросток нижнего эпифиза больше-берцовой кости с внутренней стороны (медиальная лодыжка). Обе они, сочленяясь с большеберцовой и таранной костями, образуют голеностопный сустав.
2. Опухоли костей. Классификация, диагностика, современные методы лечения.
Опухоль, как болезнь, возникает вследствие реакции организма на вредные внешние или внутренние воздействия и имеет свои индивидуальные биологические свойства
Доброкачественные опухоли | Злокачественные опухоли | |
Из ткани хорды | ||
Хордома | Хордома злокачественная | |
Из хрящевой ткани | ||
Хондробластома, Хондромиксоидная фиброма, Хондрома | Хондросаркома | |
Из собственной костной ткани | ||
Остеобластокластома (гигантоклеточная опухоль), Остеома, Остеоидная остеома | Злокачественная остеобластокластома, Остеогенная саркома, Параостальная саркома | |
Из других разновидностей соединительной ткани | ||
Миксома, Липома, Фиброма | Миксосаркома, Липосаркома, Фибросаркома | |
Из сосудистой ткани | ||
Ангиома, Ангиома венозная | Ангиосаркома и её разновидности, Гемангиоэндотелиома, Опухоль Юинга диффузная, Эндотелиома, Адамантинома, Другие ангиопластические саркомы | |
Из ретикулярной стромы костного мозга и её производных | ||
| Ретикулоплазмоцитома, Ретикулосаркома, Миелома: солитарная, множественная | ||
Из нервной ткани | ||
Неврофиброма, Неврилеммома | Злокачественная неврофиброма, Злокачественная неврилеммома | |
Неклассифицированные опухоли, пограничные с опухолями процессы | ||
Костно-хрящевые экзостозы, Хондроматоз костей, Фиброзная дисплазия, Болезнь Педжета, Так называемая неостеоенная фиброма, Эозинофильная гранулёма, Дермоиды | ||
Рентгенологический метод,как наиболее доступный в поликлинических условиях, занимает основное место в диагностике злокачественных опухолей костей. Так же, как и доброкачественные опухоли, злокачественные новообразования костей имеют характерную только для данного вида опухоли рентгенологическую картину. Вместе с тем, у них есть и основные сходные черты
1. Нечёткость и неоднородность структуры опухоли из-за происходящей деструкции кости.
2. Рано разрушается кортикальный слой с образованием типичного для саркомы «козырька».
3. Характерно возникновение спикул за счёт растущей опухоли и отслойки надкостницы.
Томографию(ультразвуковую, КТ) назначают в дополнение к обычным рентгеновским снимкам для уточнения диагноза или в сомнительных случаях. При томографии удаётся получить более чёткое представление о размерах, форме и контурах очага, истинных границах внутри и вне кости, а также выявить разрыв коркового слоя и выход опухоли в окружающие мягкие ткани.
Ангиографиювыполняют в стационарных условиях, и она может оказать помощь в решении вопроса о наличии доброкачественного или злокачественного роста. При доброкачественных опухолях сосуды новообразования не изменены. При злокачественных же как в самой опухоли, так и вокруг неё возникает беспорядочная артериальная сеть. Калибр сосудов неравномерен, их многочисленные разветвления образуют неправильные сплетения.
В настоящее время чаще используют более новый и безопасный метод исследования — ультразвуковую допплерографию,которая позволяет видеть исследуемые сосуды и выслушивать их шумы.
Радиоизотопная диагностикаоснована на активной способности костей избирательно поглощать кальций, фосфор, стронций, серу и другие микроэлементы. Задержка этих веществ и их радиоактивных изотопов увеличивается при патологических процессах, сопровождающихся усиленным обменом веществ, в частности при злокачественных опухолях.
Лабораторные методыисследования при злокачественных новообразованиях более ценны, чем при доброкачественных опухолях. Общий анализ крови показывает увеличение числа лейкоцитов, иногда повышение числа лимфоцитов и моноцитов при таких опухолях, как саркома Юинга, ретикулосаркома, остеогенная саркома. Для злокачественных опухолей характерно увеличение СОЭ.
Но значительные изменения можно выявить при биохимических исследованиях крови. Основные биохимические тесты — снижение общего белка крови, снижение концентрации негемоглобинного железа, увеличение содержания сиаловых кислот, повышение активности щелочной фосфотазы, появление в крови гексокиназы, а в моче — оксипролина.
Лечение опухолей костей
Лечить опухоли костей сложно, необходим индивидуальный подход в зависимости от характера опухоли, распространённости процесса, возраста больного, общего состояния и пр. Применяют хирургические, лу чевые, лекарственные и комбинированные методы. Хирургические методы являются основными как при доброкачественных, так и при злокачественных опухолях костей.
Источник
Диагностика
изолированных переломов диафиза
большеберцовой кости не вызывает
трудности. Видимая деформация
поврежденного сегмента, нарушение
опороспособности конечности и другие
симптомы, характерные для диафизарных
переломов любой локализации, позволяют
поставить диагноз до рентгенологического
исследования. Рентгенограмма голени
позволяет уточнить характер перелома.
 Лечение
Лечение
изолированных переломов большеберцовой
кости без смещения отломков осуществляется
циркулярной гипсовой повязкой (рис. 83)
в течение 2-4 месяцев. При выраженном
отеке голени — вскрывается дорожка по
передней поверхности. После спадения
отека повязка превращается в глухую
циркулярную.
Изолированные
переломы большеберцовой кости со
смещением лечат оперативно в связи с
тем, что они относятся к невправимым
из-за целой малоберцовой кости.
Переломы
обеих костей голени встречаются
значительно чаще изолированных. Механизм
повреждения может быть прямым и непрямым.
Прямой механизм приводит к поперечным
и оскольчатым переломам. Непрямой
механизм (сгибание, скручивание) приводит
к возникновению переломов с косой
плоскостью излома, спиральных,
винтообразных. Большеберцовая и
малоберцовая кости часто ломаются на
разных уровнях. Смещение отломков
зависит как от силы и направления
внешнего насилия, так и от действия
мышц, прикрепляющихся к отломкам.
Клиника
перелома четкая. Характерны симптомы
диафизарных переломов любой локализации
(боль, отечность, нарушение функции,
деформация, крепитация, патологическая
подвижность, анатомическое укорочение
голени). Кроме того, возможно воронкообразное
втяжение (умбиликация) кожи над местом
перелома, что говорит об интерпозиции
мягких тканей. Рентгенограмма в двух
проекциях уточняет диагноз.
Выделяют
следующие группы переломов диафиза
голени:
—
переломы без смещения отломков
большеберцовой кости;
—
репонируемые и легко уцерживаемые
переломы;
—
репонируемые переломы, но неудерживаемые
без дополнительной тракции;
—
нерепонируемые переломы.
Г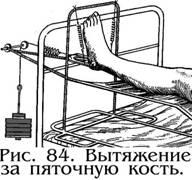 ипсовой
ипсовой
повязкой лечат переломы без смещения,
а также репонируемые и легко
удерживаемые переломы.
Гипсовая
повязка не предупреждает вторичного
смещения, поэтому она не должна применяться
при косых и винтообразных переломах.
При переломах в верхней трети голени
гипсовая повязка накладывается от
ягодичной складки, при средней трети —
от середины бедра до кончиков пальцев
стопы. При наличии отека голени гипсовую
повязку рассекают по передней поверхности.
Лечение
методом постоянного скелетного вытяжения
(рис.84) является основным при закрытых
переломах обеих костей голени любой
локализации. Спица для вытяжения
проводится либо за надлодыжечную
область, либо – за пяточную кость. Нога
укладывается на шину Белера. Первоначальный
вправляющий груз по оси голени – 10% от
массы пострадавшего. Затем по контрольной
рентгенограмме, которая производятся
не раньше чем через 24-48 часов, подбирают
индивидуальный груз. Продолжительность
постельного режима – 4 недели. Достоверным
клиническим критерием достаточности
срока лечения является отсутствие
патологической подвижности в зоне
перелома, что и является показанием для
очередного рентгенологического
исследования места перелома. После
демонтажа скелетного вытяжения конечность
фиксируют гонитной гипсовой повязкой
на 2-3 месяца. Трудоспособность
восстанавливается через 4-6 месяцев со
дня травмы.
Оперативное
лечение закрытых диафизарных переломов
показано при интерпозиции мягких тканей
в зоне перелома, открытых и осложненных
переломах, нерепонируемых переломах.
При переломах диафизов обеих костей
проводят остеосинтез только
большеберцовой кости.
Подкожный
разрыв ахиллова сухожилия.
Разрыв
ахиллова сухожилия чаще возникает у
лиц с дегенеративным изменением сухожилия
вследствие микротравм. Разрыв
сухожилия происходит при прыжке на
носки с чрезмерным напряжением икроножной
мышцы.
Клиника.
В момент травмы больной чувствует треск
и резкую боль, это сопровождается
ослаблением или отсутствием подошвенного
сгибания стопы. При пальпации
выявляется диастаз между концами
поврежденного сухожилия.
Лечение
преимущественно оперативное. При
«здоровом» сухожилии возможно
наложение только сухожильного шва. При
дегенеративном изменении его проводят
пластику собственными тканями по В.А.
Чернавскому, при этом из здоровой части
проксимального фрагмента сухожилия
выкраивается лоскут, перебрасывается
через имеющийся дефект и подшивают
к дистальному фрагменту. После операции
нога фиксируется циркулярной гипсовой
повязкой от средней трети бедра до
кончиков пальцев стопы под углом сгибания
в коленном суставе 5° , а стопа — под
максимальным углом подошвенного сгибания
сроком 4-5 недель. Затем гипсовая повязка
меняется, стопа устанавливается под
углом 0
, иммобилизация продолжается еще в
течение 4-5 недель. После этого повязку
снимают и приступают к восстановительному
лечению — ЛФК, массаж, электрофорез
с трилоном Б, элетростимуляция мышцы
голени и др..
Переломы
лодыжек
С амые
амые
частые переломы нижней конечности — это
различные повреждения голеностопного
сустава, возникающие большей частью
во время гололеда. В зависимости от
механизма травмы различают в основном
два типа поврежденийи
их комбинации: I. пронационные переломы
лодыжек; 2. супинационные переломы
лодыжек.
Пронационные
переломы
возникают при насильственном и чрезмерном
повороте стопы кнаружи (пронация). При
этом за счет натяжени внутренней боковой
(дельтовидной) связки голеностопного
сустава может произойти ее разрыв или
отрыв в месте ее прикрепления к верхушке
лодыжки, или полный отрыв внутренней
лодыжки на уровне щели голеностопного
сустава. Линия перелома при этом, как
правило, горизонтальная. Если травмирующая
сила продолжает действовать, то таранная
кость, потеряв стабильность, смещается
в пространство между берцовыми костями
В дальнейшем, упираясь в наружную
лодыжку, она может привести к разрыву
дистального межберцового синдесмоза
или отрыву его от большеберцовой кости
с костным фрагментом. Затем блок
таранной кости упирается в малоберцовую
кость и приводит к ее перелому на 5-7 см
выше голеностопного сустава. Вследствие
чего возникает вывих или подвывих стопы
кнаружи. В некоторых случаях дистальный
межберцовый синдесмоз может не
повреждаться. В этих случаях происходит
отрыв наружной лодыжки на уровне щели
голеностопного сустава и стопа
смещается кнаружи.
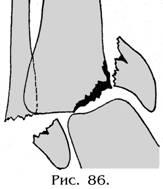 Супинационные
Супинационные
переломы возникают
при чрезмерном насилии на голеностопный
сустав в положении супинации стопы,
т.е. поворота стопы кнутри. При этом
за счет напряжения наружной боковой
связки происходит ее разрыв или отрыв
от места прикрепления у верхушки
наружной лодыжки, или ее перелом. После
чего, если внешнее насилие продолжает
действовать, таранная кость смещается
кнутри, приводя к возникновению
вертикального или косого перелома
внутренней лодыжки с подвывихом
стопы кнутри (рис. 86).
Если
в момент травмы при пронации или супинации
стопа была в положении подошвенного
сгибания, то при этом может произойти
отрыв заднего края большеберцовой
кости, а при тыльном сгибании стопы
(пяточная стопа) — отрыв переднего края
большеберцовой кости.
Клиника.
Больные
жалуются на боли в поврежденном суставе,
потерю опороспособности поврежденной
ноги, невозможность самостоятельной
ходьбы. При осмотре выявляется деформация
голеностопного сустава, обусловленная
гемартрозом и смещением стопы, боли при
пальпации в месте перелома лодыжек,
ограничение активных и пассивных
движений.
Диагноз
уточняет рентгенологическое обследование
в двух проекциях. На рентгенограмме
пронационное повреждение характеризуется
смещением стопы кнаружи, увеличением
диастаза между берцовыми костями,
горизонтальным переломом внутренней
лодыжки на уровне щели сустава.
Супинационный
перелом характеризуется смещением
стопы кнутри, вертикальным или косым
переломом внутренней лодыжки. Межберцовый
синдесмоз, как правило, не повреждается.
Лечение.
Первая врачебная помощь при повреждениях
голеностопного сустава заключается в
обезболивании и фиксации поврежденной
конечности транспортными шинами по
задней и боковым поверхностям голени
от коленного сустава с фиксацией стопы.
Основной
метод лечения — консервативный.
При
изолированных переломах одной из лодыжек
без смещения или подкожном повреждении
связок лечение проводят в глубокой
задней гипсовой шине от коленного
сустава до кончиков пальцев в течение
3-4 недель.
При
переломах со смещением показано
одномоментное вправление под местным
или общим обезболиванием. При пронационных
переломах осуществляется тракция за
стопу и пятку при выпрямленной конечности,
затем стопу смещают кнутри, а оторванную
внутреннюю лодыжку кзади и адаптируют
ее с большеберцовой костью, пятку
супини-руют, голень и стопу фиксируют
циркулярной гипсовой повязкой до верхней
трети голени. При супинационных переломах
сначала осуществляется тракция по
оси конечности, вправляют оторванную
внутреннюю лодыжку вместе с фрагментом
большеберцовой кости и стопу фиксируют
циркулярной гипсовой повязкой в
среднефизиологическом положении. При
переломе заднего края стопе придается
положение тыльного сгибания под углом
10-20
. При переломе переднего края фиксация
осуществляется в положении подошвенного
сгибания под углом 10-20.
Во
всех случаях в гипсовой повязке
вскрывается «дорожка» над
голеностопным суставом во избежание
сдавления конечности (рис.87). Больной
должен быть госпитализирован для
дальнейшего наблюдения.
 Контрольные
Контрольные
рентгенограммы в гипсовой повязке
производят сразу после вправления и
через 6-7 дней (после спадения отека).
После чего повязка моделируется
(сжимается с боков) и превращается в
циркулярную сроком на 2-2,5 месяца,, в
зависимости от тяжести перелома.
Оперативному
лечению подвергаются открытые переломы,
при безуспешной двухразовой репозиции,
появлении вторичного смешения в гипсовой
повязке. Фиксация переломов лодыжек
производится различными металлическими
фиксаторами. Вид внешней иммобилизации
в послеоперационном периоде и её сроки
такие же, как при переломах со смещением.
Восстановление трудоспособности у
больных наступает через 3-4 месяца.
Переломы
костей стопы.
К
ним относятся переломы таранной кости
(изолированные переломы заднего отростка,
шейки и тела), пяточной кости (краевые,
компрессионные), ладьевидной, кубовидной,
клиновидной костей, переломы плюсневых
костей и фаланг пальцев.
Среди
всех переломов костей стопы чаще всего
возникают переломы
пяточной и плюсневых костей.
Причины
повреждений связаныкак
с
прямой, так и с непрямой травмой.
Внешнее насилие действует непосредственно
на кость при падении тяжести, нередко
переломы пяточной и таранной костей
происходят при падении с высоты с
приземлением в положении стоя. При таком
механизме травмы необходимо особое
внимание сосредоточить не только на
диагностике повреждений стопы, но
обязательно обследовать позвоночник,
так как возможны компрессионные переломы
его.
Клинически
переломы костей стопы сопровождаются
болями (особенно при переломах
пяточных костей, они весьма интенсивные),
нарушением опороспособности, усилением
боли при движении, кровоподтеком,
деформацией и нарушением обычных
контуров стопы. Уточнить диагноз позволит
рентгенограмма.
Первая
помощь такая же, как при повреждениях
голеностопного сустава. Лечение
преимущественно консервативное. При
переломах без смещения голень и стопу
фиксируют глубокой задней гипсовой
шиной. При переломах со смещением
проводят при показаниях — одномоментное
вправление с последующей фиксацией
гипсовой повязкой. фиксации спицами
Киршнера, а при переломе пяточной кости
со смещением — скелетное вытяжение или
вправление и фиксация с помощью
компрессионно-дистракционных аппаратов.
Соседние файлы в предмете Травматология и ортопедия
- #
- #
- #
- #
- #
- #
- #
- #
- #
14.06.201429.28 Mб117Травматология и ортопедия. Том 1. Корнилов Н.В..djvu
- #
- #
Источник
