Осложнения после открытого перелома

Открытый перелом — это один из видов травматического повреждения костной ткани, который сопровождается нарушением целостности кожных покровов, слизистых, мышечных волокон. При этом характере травмы образуется связь между переломом и внешней средой. Определение открытого перелома не представляет сложностей, в некоторых случаях врачу не требуется проведение дополнительных методов диагностики.
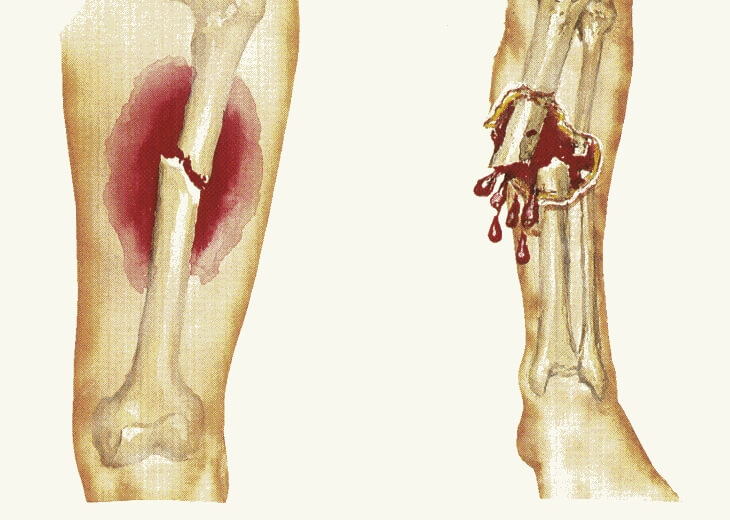
Признаки
Все признаки принято разделять на две основные группы. Это относительные и абсолютные признаки. Среди относительных признаков выделяют:
- Болевой синдром, локализующийся в месте предполагаемого перелома.
Нарастающий отек тканей. - Образование и постепенное распространение гематомы в пределах здоровых тканей.
- Нарушение функциональной активности конечностей. Пациент не может выполнять привычные движения конечностью и держит её в вынужденном положении.
- Изменение формы конечностей. Открытые переломы любых костей могут сопровождаться изменением формы также за счёт нарастающего отека тканей.
Данные признаки открытого не осложнённого перелома костей требуют подтверждения с помощью дополнительных методов диагностики.
Абсолютные основные внешние признаки открытого перелома костей включают:
- Патологическую подвижность конечности, как признак открытого перелома. Пациент вынужден удерживать область перелома, так как возможно её смещение в тех участках, где нет суставов.
- Крепитацию костных отломков. При открытом переломе кость соприкасаясь с повреждённым фрагментом издаёт характерный звук.
- Визуализацию в ране костных отломков. Данные внешние признаки случившегося открытого перелома являются наиболее достоверными.
Симптомы
Симптомы характерны для открытого перелома появляются сразу после воздействия патологического фактора. Среди них выделяют:
- Выраженный болевой синдром. Интенсивный болевой синдром заставляет пациента занять вынужденное положение. Кроме того, он приводит к болевому шоку, нарушающему работу жизненно-важных органов.
- Появление дефектов кожных покровов. Они приводят к повреждению всех вышележащих слоёв, включающих мышцы, подкожную жировую клетчатку, а также кожу.
- Кровотечение. Часто осколки костей повреждают сосуды, что приводит к кровопотере. Наибольшая кровоподтёчных отмечается при разрыве артерий бедра или на фоне перелома тазовых костей. В этом случае они несут угрозу для жизни пациента. Артериальное кровотечение сопровождается выделением пульсирующей ярко-красной крови, которая моментами истекает из раны. Для венозной кровопотери характерно истечение темной крови.
- Нарушение подвижности конечности. Повреждение кости приводит к нарушению двигательной активности в конечности. Как правило, она занимает вынужденное неестественное положение. Кроме того, возможна патологическая подвижность в области перелома, когда движения отмечаются в тех областях, где нет суставов.
Классификация травмы
Классификация полученных открытых переломов предусматривает разделение травмы на несколько видов.
Это позволяет не только точно определить характер повреждения, но и оценить степень тяжести с последующим выбором тактики лечения.
По характеру излома
В зависимости от характера открытые переломы любых костей подразделяются на поперечные, косые и винтообразные.
По степени повреждения
По степени повреждения переломы разделяют на:
- Полные. Кость в этом случае разделяется на несколько частей, возможно появление нескольких отломков. Отломки в этом случае не соединяются между собой.
- Неполные. Несмотря на нарушение целостности кости, она остаётся соединённой в противоположной стороны.
По размеру раны
В зависимости от размера раны их разделяют на:
- Их размер не превышает 1,5 см.
- Размер составляет от 2 до 9 см.
- Размер превышает 10 см.
По степени тяжести
По степени тяжести переломы подразделяют на:
- Осложнённые. Помимо повреждения мягких тканей происходит нарушение целостности внутренних органов, крупных сосудов или нервных волокон.
- Не осложнённые.
По месту локализации
В этом случае переломы подразделяют на несколько видов в зависимости от того участка кости на котором произошло повреждение. Среди них:
- Метафизарные.
- Эпифизарные.
- Диафизарные.
Классификация переломов Каплана и Марковой оценивает степень тяжести повреждения мягких тканей.
Возможные осложнения
Осложнения любого открытого перелома в клинической практике встречаются редко. Их появление связано с несвоевременно помощью, неправильной техникой лечебных мероприятий или несоблюдением рекомендаций, которые даны пациенту, а также влиянием сопутствующих заболеваний. Их появление возможно как в раннем периоде после получения травмы, так и в отдаленном периоде.
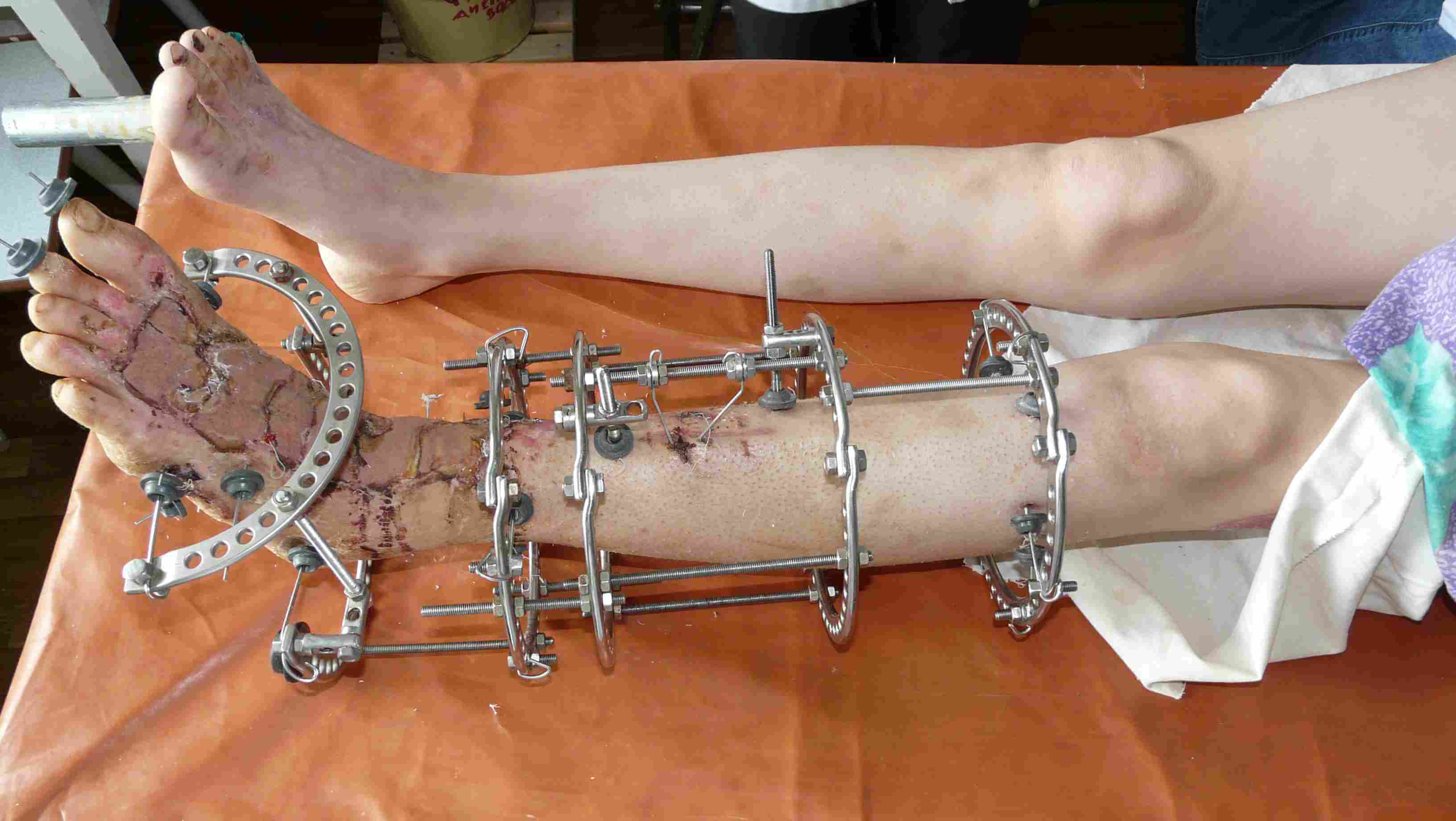
К ранним осложнениям относят:
- Кровотечение. Появление кровопотери после перелома связано с нарушением целостности мягких тканей и возможным повреждением крупных артерий и вен. Наиболее опасным является кровотечение при переломе плечевой, бедренной или тазовой костей.
- Инфицирование раны. В рану достаточно быстро попадают бактериальные агенты. В том случае, если помощь оказана не своевременно, а также снижены иммунные силы, в течение короткого времени развивается воспалительный процесс. Рана может нагнаиваться, что повышает риск развития сепсиса.
К отдаленным осложнениям относят:
- Образование костной мозоли. Массивное разрастание хряща приводит к появлению костной мозоли.
- Остеомиелит. Гнойно-некротический процесс, поражающий все отделы костной ткани. После перелома развивается посттравматическая форма, связанная с попаданием инфекции в рану. Наиболее часто это заболевание вызвано оскольчатым видом травмы. При отсутствии своевременного лечения высока вероятность выраженной деформации конечности.
- Неправильное срастание костных фрагментов. Неправильное соединение костных фрагментов приводит к нарушению функциональной активности поражённой конечнострочный или болевому синдрому.
- Образование ложного сустава. Увеличение продолжительности консолидации, а также несоблюдение рекомендаций в восстановительном периоде приводит к патологической подвижности конечности.
Доврачебная помощь
В том случае, если у пациента выявлены проявления симптомов открытого перелома, необходимо в максимально короткие сроки оказать доврачебную помощь. Её раннее проведение, а также предотвращение ошибок, позволяет снизить риск развития осложнений и различных последствий. Необходимого придерживаться алгоритма последовательных действий. К ним относят:
- Прекращение воздействия травмирующего фактора. При необходимости пациента аккуратно перемещают, стараясь не допускать лишних движений.
- Остановка кровотечения. Для предупреждения кровоподтёки пациенту необходимо наложить жгут или давящую повязку. При вытекании крови, имеющей яркий цвет, пульсирующей струей, накладывается жгут, ремень или любое подручное средство, выше места травмы. При этом важно оставить записку в которой будет указано время пережатия.
В тех случаях, если кровь имеет багровый цвет и вытекает без давления, давящая повязка накладывается ниже места травмы. - Снятие украшений или любых предметов с повреждённой конечности, так как нарастающий отек приведёт к невозможности их снятия. Это состояние усугубит нарушение кровотока с дальнейшим появлением гангрен или некрозов.
- Освобождение пациента от стесняющей одежды и обеспечение доступа свежего воздуха. Это необходимо при ухудшении самочувствия и предупреждения обморока. При отсутствии сознания пациента необходимо повернуть голову на бок и убедиться в проходимости дыхательных путей, что снизит риск аспирации дыхательных путей.
- Иммобилизация конечности. В тех случаях, если выявлены признаки открытого перелома, необходимо снизить двигательную активность повреждённого участка. Данные мероприятия снизят дополнительную травматизацию и риск кровоподтёки с последующими осложнениями. Для иммобилизации можно использовать специальные шины или подручные твёрдые предметы. Для того чтобы мероприятия были эффективными, необходимо ограничить двигательную активность в выше и нижележащем суставах.
- Адекватное обезболивание. Независимо от того, какой вид у открытого перелома, пациент нуждается в обезболивании. Проводить его можно только в том случае, если он находится в сознании. Разрешено использовать любые лекарственные формы. Это могут быть таблетки или инъекции. Предпочтение следует отдавать группе нестероидных противовоспалительных средств.
Кроме того, запрещено:
- Пытаться самостоятельно вправить конечность, даже если кажется, что перелом наружный.
- Удалять загрязнения, остатки одежды или костные отломки, так как это может повысить риск инфицирования или кровотечения. Окружающим рекомендовано наложить на рану пострадавшего чистую салфетку.
- Принимать пациенту лекарственные средства при потере сознания.
Одновременно с оказанием доврачебной помощи необходимо вызвать бригаду специалистов, которые доставят пациента в лечебное учреждение, проведут полное обследование и лечение различных открытых переломов по профилю.
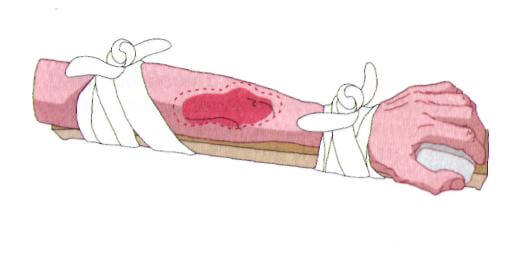
Как лечить открытый перелом
Основная цель лечения будет заключаться в восстановлении и сохранении функции повреждённой открытым переломом ноги или верхней конечности. Для её достижения необходимо решить задачи, направленные на:
- Снижение риска инфицирования раны, а также предупреждение распространения инфекции и развитие генерализованного воспаления.
- Иммобилизацию конечности и предупреждение смещения отломков.
- Восстановление целостности мышечных волокон и кожных покровов в области повреждения.
- Создание условий, направленных на более быстрое восстановление перелома и быструю реабилитацию.
Консервативные способы включают в себя приём лекарственных средств, которые направлены на уничтожение патогенных возбудителей в ране. Для этого могут использоваться антибиотики широко спектра действия, назначаемые на период от 7 до 10 дней.
Кроме того, могут использоваться обезболивающие и препараты железа, способствующие поднятию уровня гемоглобина.
К консервативным методам относят и наложение гипсовой повязки. Он позволяет ограничить двигательную активность в конечности. Средняя продолжительность использования гипсовой повязки составляет 3—4 недели. Данные сроки зависят от локализации перелома, а также степени тяжести.
Оперативное лечение является одним из основных способов терапии. Метод заключается в репозиции костей, восстановлении целостности мягких тканей и остановке кровотечения. В этом случае эффективен остеосинтез. Наиболее часто его назначают при винтообразных, косых и многооскольчатых переломах.
При открытых переломах предпочтение отдают процедуре металлоостеосинтеза. Пациенту закрепляют костные кости с помощью металлических стержней, изготовленных из материала, не вызывающего аллергических реакций.
Кроме того, после оперативного лечения активно используются физиотерапевтические процедуры и массаж.
Реабилитация
Проведение реабилитационных мероприятий показано сразу после оказания медицинской помощи врачом и продолжается спустя несколько месяцев после полного срастания кости. Подбор мероприятий осуществляется в индивидуальном порядке лечащим врачом. Для этого учитывают степень тяжести травмы, а также наличие сопутствующих заболеваний.
К основным целям реабилитационных мероприятий относят:
- Устранение сосудистых патологий и атрофических процессов в мышечных волокнах.
- Повышение тонуса и эластичности в мышцах.
- Улучшение подвижности суставных поверхностей.
- Устранение застойных явлений.
- Повышение двигательной активности в конечности.
Среди этапов реабилитации выделяют:
- Массаж и физиотерапевтические процедуры.
- Лечебную физкультуру.
- Подбор полноценного питания.
Массаж и физиотерапевтические процедуры направлены на улучшение кровообращения, поддержание мышечного тонуса, устранение отека и ускорение роста хрящевой ткани. Для достижения терапевтического эффекта необходимо провести курс, состоящий не менее чем из 10 процедур. Важно исключить противопоказания, к которым относят наличие свежей раны, признаки воспалительной реакции, а также острые и хронические заболевания.
Физиотерапевтические процедуры позволят ускорить процесс заживления кости. Для этого применяется электрофорез, магнитотерапия, УВЧ (ультравысокочастотная терапия). Их проведение осуществляется сразу после снятия гипса.
Рекомендуется постепенно увеличивать продолжительность процедуры и при появлении дискомфорта или болевого синдрома прекратить выполнение.
Питание после перелома позволяет не только ускорить заживление кости, но и исключить осложнения. Составление ежедневного меню предусматривает употребление достаточного количества белков, витаминов и микроэлементов с ограничением употребления продуктов с высокой калорийностью, острых, копченых и соленых блюд.
В ежедневный рацион включают молочную продукцию, мясо, а также рыбу, фрукты и овощи.
Последствия
Характер последствий открытого перелома зависит от различных факторов. Среди них ведущую роль играет время оказания медицинской помощи, а также тяжесть травмы и наличие сопутствующих патологий.
К наиболее опасным последствиям относят:
- Геморрагический шок. Это состояние может развиваться после массивной кровопотери. При открытых переломах возможно сочетание сразу нескольких травм.
- Инфицирование раны. Попадание инфекционных агентов в рану приводит к замедлению процесса восстановления. Для пациентов с открытым переломом требуется обязательно проводить обеззараживание раны и хирургическую обработку с удалением очагов некроза. Угрозу жизни представляет септическое состояние, которое распространяет возбудителей по всему организму.
- Развитие столбняка. Формирование специфического заболевания связано с попаданием частиц земли, содержащих возбудителя в рану.
Важно своевременно понять, как выглядит открытый перелом, так как от скорости оказания медицинской помощи зависит скорость выздоровления и развитие возможных осложнений.
Источник

Воспалительные процессы при открытых переломах у детеймогут наблюдаться в поверхностно расположенных тканях, начиная с кожных покровов, распространяться на глубжележащие тканевые структуры, включая костные отломки. Они проявляются в виде абсцессов, флегмон, могут бытьлокализованными и диффузными, вовлекая в процесс значительные участки, сопровождаясь омертвением и расплавлением тканей, осложняясь остеомиелитом, сепсисом, а также развитием анаэробной инфекции. Они вызываются гноеродными микробами, среди которых преобладает стафилококк в различных разновидностях (золотистый, белый, гемолитический и др.).
Первичное заражение, как правило, происходит монокультурой, вторичное внутригоспитальное инфицирование чаще вызывается различными микробными ассоциациями (синегнойная и кишечная палочки, некоторые сапрофиты и анаэробы, протей и др.). Они наиболее неблагоприятны своей резистентностью, вариабельностью, антибиотикоустойчивостью и т. д. Наиболее распространенным и тяжелым осложнением, требующим продолжительного и сложного лечения, является посттравматический остеомиелит в различных проявлениях.
Существуют предрасполагающие моменты или так называемые факторы риска, способствующие возникновению гнойных осложнений при открытых переломах. Основными из них являются: дефекты догоспитальной помощи — несвоевременное наложение стерильной повязки на рану, неприменение транспортной иммобилизации и т. д.; тяжесть травмы с нарушением жизнеспособности тканей; несвоевременная, некачественная хирургическая обработка раны; частое применение первичного интрамедуллярного остеосинтеза; недостаточно квалифицированная техника и неоправданная продолжительность операции, травматическое обращение с тканями и несоблюдение гемостаза; отказ от кожной пластики в показанных случаях и активного дренирования раны; нерациональная антибактериальная терапия без определенной системы и данных контрольных антибиотикограмм, невнимательный уход за раной и др.
К лечебно-профилактическим мероприятиям гнойных осложнений следует отнести: тщательную механическую обработку кожи в окружности раны; консервацию раны антибактериальными препаратами, особенно эффективную при невозможности своевременно произвести первичную хирургическую обработку; использование внутриартериального и внутрикостного введения антибактериальных препаратов до, во время и после хирургической обработки при тяжелых открытых переломах, бережное обращение с тканями; радикальное иссечение нежизнеспособных тканей и тщательный гемостаз; смену перчаток и инструментов после обработки наиболее загрязненных слоев раневого канала; тщательное промывание раны антисептическими растворами (лучше по ирригационноаспирационному принципу); применение в необходимых случаях свободной и несвободной кожной и несвободной мышечной пластик для закрытия кожной и костной ран в конце хирургической обработки; щадящую, полную репозицию костных отломков; полноценную иммобилизацию или оперативную фиксацию фрагментов, а также дополнительные методы воздействия на микрофлору раны, такие, как гнотобиологическая изоляция, гипербарическая оксигенация, экранирование, электромагнитное поле и др.
В случаях, если, несмотря на все предпринимаемые меры профилактики, гнойный процесс развивается, терапия должна быть: 1) комплексной, 2) интенсивной и 3) радикальной, включающей традиционную триаду: а) воздействие на возбудителя, б) санацию гнойного очага и в) всемерное повышение общей сопротивляемости и иммунобиологических защитных сил детского организма. При осуществлении этих, казалось бы, общеизвестных правил также наблюдаются неоправданные упущения и промедления. Среди них можно назвать; 1) нерациональное или слишком длительное назначение одних и тех же антибиотиков без данных динамики антибиотикограмм; 2) затяжное проведение консервативного лечения при давно назревших показаниях к оперативному вмешательству, особенно при наличии в кости металлоконструкций в пределах гнойно-некротической зоны; 3) необоснованно продолжительное консервативное лечение свищевых остеомиелитов; 4) чрезмерно длительную иммобилизацию конечности громоздкими гипсовыми повязками, ведущую к стойким контрактурам и атрофическим процессам. Гнойные затеки, свищевые ходы в мягких тканях, очаги деструкции и секвестры в костях должны быть своевременно обнаружены клинически и рентгенологически и радикально иссечены.
Ликвидацию гнойно-некротического процесса и восстановление непрерывности поврежденной кости желательно достигать одновременно, а не последовательно. Фистулосеквестрнекрэктомия, составляющая основу хирургического лечения посттравматического остеомиелита у детей, должна быть одновременно радикальной и экономной. Общепризнанным материалом для тампонады костных полостей является аутоспонгиоза, обладающая наиболее выраженными остеогенными свойствами и стойкостью к инфекции.
Лучшим средством иммобилизации конечности и устойчивой фиксации костных фрагментов служат аппараты внешней фиксации на спицевой и стержневой основе, как обеспечивающие неподвижность фрагментов, не препятствующие уходу за раной, а также предотвращающие атрофию тканей и контрактуры суставов. Политикой антибактериальной терапии при открытых переломах, по выражению В. М. Демьянова, является профилактика, включающая: предупреждение развития инфекции в ране; биологическое очищение раны и стимуляцию процессов регенерации. Предупреждение развития инфекции начинается с тщательной механической обработки кожи в окружности раны, отмывания, высушивания и обеззараживания 2 % йодной настойкой.
При глубоком загрязнении раны, особенно в области голени, целесообразно до начала хирургической обработки произвести катетеризацию нижней надчревной артерии или выше и ниже открытого перелома ввести внутрикостные иглы для вливания антибактериальных препаратов по завершении хирургической обработки и в ближайшем послеоперационном периоде. При профилактическом назначении антибиотиков у детей с тяжелыми открытыми переломами рекомендуется ориентироваться на чувствительность не столько микробов, выделенных из раны во время хирургической обработки, сколько внутригоспитальной микрофлоры данного стационара. Для этого требуется систематическое бактериологическое обследование перевязочных, палат и других помещений и предметов, используемых для обслуживания больных.
Соблюдение строжайшей асептики при всех видах хирургических манипуляций значительно важнее, чем профилактическое назначение антибиотиков (А. В. Каплан с соавт., 1985). Заслуживают упоминания имеющиеся разработки современных возможностей консервирования ран с использованием некоторых лекарственных веществ, обладающих одновременно консервирующими и лечебными свойствами. Их применение на догоспитальном этапе всегда целесообразно. Важная роль этих препаратов особенно сказывается в тех случаях, когда почему-либо первичная хирургическая обработка своевременно не производится или ее вынужденная отсрочка заранее предусматривается.
Такими препаратами являются цимезоль, хлоргексидинбиглюконат, роккал, диметоксин и др. Пенообразующий аэрозольный препарат — цимезоль, например, нанесенный на раневую поверхность, заполняет всю рану, проникает в глубину раневого канала и благодаря пенообразующему свойству вымывает из раны все болезнетворные агенты. Он оказывает бактериостатическое действие на всю раневую микрофлору как в монокультуре, так и в микробных ассоциациях, обладает некоторыми кровоостанавливающим, анестезирующим и противовоспалительным свойствами.
В процессе дальнейшего лечения способствует очищению ран от гноя и некротических масс. Поверхностно-активные препараты хлоргексидин-биглюконат и роккал также наносятся на рану на месте происшествия в виде повязки, пропитанной препаратом. Образуя на раневой поверхности своего рода пленку, препятствующую дальнейшему инфицированию, они обладают бактерицидным и антисептическим действием на грамположительные и грамотрицательные бактерии, в том числе на стафилококки, устойчивые к антибиотикам. Они используются также и с лечебной целью для промывания гнойных ран через дренажи.
Исходы лечения детей с открытыми переломами опре- деляются многими факторами и условиями, своевременностью, правильностью и комплексностью лечебных мер, начиная с догоспитального этапа оказания первой медицинской помощи. Они направлены на создание необходимых условий для благоприятного заживления раны, сопоставление, удержание и сращение костных отломков, предупреждение возможных осложнений, среди которых наибольшую угрозу представляет развитие гнойной инфекции, в особенности остеомиелита. Открытые переломы всегда сопровождаются первичным инфицированием тканей, однако гнойные осложнения возникают у небольшой части детей.
Развитие инфекции при открытых переломах зависит от многих факторов, включая массивность заражения, патогенность микрофлоры, локализацию перелома, характер и тяжесть травмы, анатомо-физиологические особенности поврежденного сегмента, общее состояние пострадавшего ребенка и, главным образом, своевременность и качество лечебной помощи. Первичное заживление среди наших больных наблюдалось у 530 детей, вторичное — у 56, что составляет 9,6 %. В основном это были ограниченные краевые некрозы и поверхностные нагноения в пределах кожи и подкожной клетчатки. У девяти больных гнойные процессы распространялись на костные отломки и возник остеомиелит.
С переломами голени было три пациента, у одного из них остеомиелит развился при комбинированном открытом переломе с сопутствующими термическим и химическим поражениями. У двух больных остеомиелит возник после первичного металлоостеосинтеза костей предплечья. У трех больных наблюдались остеомиелиты после обширных открытых повреждений голеностопного сустава и стопы, у одной пациентки из них после открытого переломовывиха в голеностопном суставе развился тяжелый гнойный артрит, по поводу которого была произведена резекция сустава с удалением остатков некротизированных фрагментов таранной кости. При огнестрельных переломах дважды наблюдались гнойные осложнения. У одного пациента после сквозного ранения бедра причиной глубокого нагноения была некачественная первичная хирургическая обработка. Приводим это наблюдение.
Мальчик Г., 14 лет, при невыясненных обстоятельствах получил огнестрельное ранение из охотничьего ружья в бедро. В районной больнице была произведена первичная хирургическая обработка, наложена проволочная шина Крамера. Рентгенография не проводилась. На второй день, ввиду ухудшения общего состояния и нарастающего отека конечности с подозрением на газовую гангрену, больной был срочно транспортирован к нам в клинику. При поступлении произведена рентгенография, снята повязка. В надмыщелковой области левого бедра по медиальной и латеральной поверхностям определяются продольные послеоперационные раны длиной около 4—5 см, зашитые наглухо без выпускников и дренажей. Вся область бедра резко утолщена, максимальная болезненность и патологическая подвижность отмечаются в нижней трети на уровне ран.
На рентгенограмме определяется вколоченный перелом нижней трети бедренной кости с небольшим угловым и незначительным смещением по ширине. В мягких тканях отмечается множество различной формы и величины теней металлических инородных тел, в том числе шуруп, окаймленный на некотором расстоянии тенью мелких плотных вкраплений. Произведена повторная хирургическая обработка: выше места повреждения по всей окружности бедра произведена глубокая инфильтрация всех тканей по принципу анестезии поперечного сечения 0,25 % раствором новокаина в количетве 300 мл., по 1 млн АЕ пенициллина и стрептомицина, а также одной профилактической дозой противогангренозной сыворотки по А. В. Мельникову. Сняты швы, раны разведены и продольно слегка рассечены.
По ходу обоих раневых каналов, особенно входного отверстия с латеральной стороны удалено большое число мелких металлических осколков и войлочный пыж, в толще которого находился обыкновенный шуруп. Экономно иссечены нежизнеспособные края всех поврежденных тканей, раны обильно промыты раствором перекиси водорода, затем фурацилином. По ходу обработки и промывания раневое содержимое постоянно отсасывалось элекоотсасывающим аппаратом. Края раневого канала были инфильтрированы антибиотиками, рана дренирована, вколоченные костные отломки не разъединялись, были ушиты только верхние и нижние углы ран.
Для удержания в правильном положении костных отломков и всей конечности на голень в надлодыжечной области наложено скелетное вытяжение с небольшим грузом. Общее состояние больного тут же улучшилось, начала заметно спадать отечность бедра, производились перевязки с промыванием ран ирригационно-аспирационным способом. Однако, несмотря на предпринимаемые лечебно-профилактические меры, с обеих сторон возникло нагноение, заживление ран продолжалось на протяжении 4 недель. Вместе с тем остеомиелит не развился, через 5 недель уже определялась костная мозоль, сращение костных отломков наступило без каких-либо осложнений. Спустя 6 месяцев на контрольном осмотре отмечены полная консолидация фрагментов и восстановление функции конечности.
В этом поучительном случае был допущен целый ряд лечебно-тактических ошибок, начиная с догоспитального этапа — недостаточной иммобилизации. Прежде всего игнорировался рентгенологический метод исследования и пренебрегались элементарные правила проведения хирургической обработки ран при огнестрельных переломах. В результате не было обнаружено наличие перелома бедренной кости, диагноз был выставлен — огнестрельное ранение бедра. Допущена крайняя небрежность в технике проведения хирургической обработки. Были только иссечены края кожных ран, не была произведена ревизия входного и выходного отверстий раневого канала, ибо войлочный пыж после снятия швов был обнаружен тут же после разведения раны крючками. Не были удалены многочисленные металлические осколки и прочие инородные тела, даже не было обнаружено наличие перелома и т. д. Недопустимое при огнестрельных переломах наложение глухого кожного шва без дренирования раневых каналов привело к развитию острого воспалительного процесса, быстро нарастающей отечности конечности и резкому ухудшению состояния пострадавшего. По существу хирургическая обработка огнестрельного перелома не была произведена, а то, что было сделано, нанесло только вред.
У другого больного К., 12 лет, получившего тяжелый многоосколъчатый перелом обеих костей левой голени при взрыве найденного снаряда, в центральной районной больнице была произведена первичная хирургическая обработка с фиксацией костных отломков серкляжными проволочными швами. Вскоре развился глубокий гнойный процесс и диффузный остеомиелит больше берцовой кости (рис. 73 а), по поводу чего он был направлен в нашу клинику через 2 месяца после травмы. Произведено удаление оставшегося проволочного шва, проводились перевязки, промывания раны, внутриартериалъные и внутрикостные введения антибактериальных препаратов. Конечность содержалась в глубокой гипсовой шине. Лечение продолжалось 6 недель.
В результате длительного глубокого воспалительного процесса на месте образовавшегося значительного дефекта больше берцовой кости возник обширный глубокий втянутый хрящеподобный рубец и сформировался синостоз между проксимальным фрагментом больше берцовой кости и сросшейся малоберцовой костью. В связи с исключительными трудностями иссечения рубца и пластического возмещения мягкотканного и костного дефектов, с учетом уже образовавшегося выраженного синостоза между берцовыми костями выше дефекта, двумя трансплантатами был произведен синостоз между резко атрофированным дистальным фрагментом больше берцовой кости и нижней третью малоберцовой кости. Через 2 года на контрольном осмотре отмечено восполнение костного дефекта, одинаковая форма и длина голеней, полное восстановление функции конечности.
У двух больных с тяжелыми многооскольчатыми открытыми переломами костей голени IV степени наблюдались сопутствующие повреждения основных магистральных артерий. Одному из них пришлось произвести ампутацию, другому удалось наложить сосудистый шов и сохранить конечность, хотя в отдаленные сроки у него наступил частичный сухой некроз концевой фаланги V пальца стопы. В одном случае открытого перелома обеих костей предплечья с загрязнением раны почвой на вторые сутки после первичной хирургической обработки и металлоостеосинтеза стержнями Богданова развилась анаэробная инфекция.
Немедленно были сняты швы, раны широко рассечены, произведены дополнительные разрезы вдоль всего предплечья через все ткани до кости. Раны обильно промывались антисептиками и инфильтрировались антибиотиками, местно и внутривенно вводились максимальные лечебные дозы противогангренозной сыворотки. В течение двух суток проводилась общепринятая интенсивная комплексная терапия. Тем не менее гангрена прогрессировала, по поводу которой на третий день была произведена ампутация конечности на уровне верхней трети плеча. После удаления стержней из костей предплечья в костномозговом канале одной из них были обнаружены остатки невымытой почвы. Больной остался жив.
У двух больных с открытыми переломами голени и бедра на протяжении многих месяцев заполнялись краевые дефекты костной ткани, вызванные необоснованным удалением во время хирургической обработки свободных» костных отломков, хотя раны у них зажили первичным натяжением. Анализы ближайших и отдаленных исходов показывают, что после хирургической обработки открытых переломов у детей для сопоставления и удержания костных отломков преимущества имеют консервативные способы. При наличии показаний к остеосинтезу — в области предплечья предпочтителен интрамедулярный остеосинтез в отсроченном варианте, а при переломах голени имеют преимущества скелетное вытяжение или внеочаговый компрессионно-дистракционныи метод лечения.
При открытых переломах плечевой и бедренной костей после хирургической обработки ран следует отдавать предпочтение методу постоянного скелетного вытяжения. Своевременное сопоставление костных отломков одномоментно или с помощью скелетного вытяжения во всех случаях, где не возникало нагноение, обеспечивало срастание костных отломков примерно в те же сроки, что и при закрытых переломах. Данные литературы и имеющийся опыт в лечении открытых переломов у детей дают основание полагать, что если современный врач-хирург или травматолог на всех этапах лечения этих контингентов больных прежде всего использует уже известные эффективные методы, стремясь к их совершенствованию и продолжая дальнейшие поиски нового, более прогрессивного, то результаты лечения этих тяжелых повреждений будут вполне благоприятными.
Источник
