Осложнения переломов и повреждений суставов
Описание раздела
Перелом сустава – это повреждение образующих его костей внутри суставной капсулы. Происходит нарушение функционирования — возникают неподвижность (анкилозы) или ограничение подвижности (контрактуры). Если это перелом сустава конечности, не исключено ее укорочение в будущем при неудачном лечении.
К причинам внутрисуставных переломов относятся падения, внезапные удары, аварии, различные несчастные случаи. Проявляются болью, отеком, гемартрозом. Диагноз выставляется с учетом жалоб, рентгенологических исследований, в неясных случаях используются данные томографии – компьютерной (КТ) и магнитно-резонансной (МРТ). Лечение — оперативное или консервативное.
Анатомия сустава и его изменения при переломе
В патологический процесс вовлекаются все составляющие компоненты сустава: образующие его кости, хрящ, наружные и внутренние связки, сама капсула. Переломам подвержены любые суставы: крупные и мелкие, при этом локализация повреждений разнообразна. Сустав обладает функцией шарнира.
При переломе нарушается целостность:
- суставной сумки, ограниченной капсулой;
- поверхности костей, образующих сустав, если есть смещение отломков хотя бы одной из них;
- хряща, на котором появляется линия излома;
- сосудов, поврежденных при травме (происходит скопление крови в полости сустава – гемартроз).
Виды переломов
Существует условная классификация переломов суставов, составленная с учетом многих факторов. С ее помощью определяются следующие виды травматических повреждений:
- закрытый перелом — нарушается структура кости внутри сустава, при этом отсутствуют внешние изменения на коже: нет раны, кость не видна;
- открытый — через поврежденную кожу просматриваются или выступают обломки кости. Такие переломы опасны занесением инфекции с дальнейшим гнойным воспалением;
- полный — когда от кости отделяется ее часть;
- неполный — это трещины, разможжение хряща суставной поверхности и кости;
- оскольчатый перелом: со смещением костных отломков и без их смещения;
- травматический — результат воздействия в течение короткого промежутка времени мощного внешнего фактора;
- патологический — итог болезней суставов, развивается постепенно и незаметно.
На лечение оскольчатого внутрисуставного перелома и внутрисуставного перелома со смещением требуется много времени, усилий и внимания, из-за возможных тяжелых осложнений.
Самые опасные внутрисуставные повреждения
Внутрисуставные переломы классифицируются по их локализации и опасности для человека, сложности лечения.
Особенно опасны внутрисуставные переломы:
- колена;
- локтя;
- большеберцовой и лучевой костей.
Они тяжело лечатся в связи с затрудненным кровообращением в местах перелома. Повышенная опасность повреждений локтевого и коленного суставов связана с их конфигурацией.
Внутрисуставные переломы пальцев, лучевой и большеберцовой костей легче излечиваются, поскольку они быстрее срастаются и реже осложняются ограничением функций.
Фазы срастания переломов
Весь процесс срастания перелома сустава продолжается в течение нескольких месяцев и проходит 4 фазы. На местах повреждения образуются хрящевые и костные мозоли.
Катаболическая фаза
Длительность – от 7 до 10 дней. В этот период развиваются:
- асептическое (без участия патогенов) воспаление мягких тканей;
- кровоизлияние в полость сустава (гемартроз);
- нарушение тканевого кровообращения вследствие застойных явлений;
- интоксикация – отравление попавшими в кровь токсинами, которые образовались при асептическом воспалении (высокая температура, слабость, головные боли, резкое ухудшение общего состояния);
- некроз тканей (отмирание) в месте разлома.
Признаков срастания поврежденных костей в этой фазе не наблюдается.
Дифференциальная фаза
Продолжительность – 1-2 недели. В это время в месте перелома начинаются процессы формирование хрящевой мозоли:
- вырабатываются в большом количестве основной компонент хряща (хондроитинсульфат);
- синтезируются волокна коллагена, придающие упругость кости и хрящу.
Первично-аккумулятивная фаза
Длится от 2 недель до 1,5 месяцев. На этом этапе происходит:
- образование сосудистой сети будущей костной мозоли за счет усиленного прорастания капилляров;
- ускоренный синтез кальция (основного минерала кости) и других микроэлементов (кремния и магния);
Происходит формирование первичной костной мозоли: органические реакции соединения кальция с коллагеном и хондроитинсульфатом, являющимся главной составной частью хряща.
Фаза минерализации
На протяжении 2-4 месяцев в результате многочисленных биохимических реакций кристаллизуется костная мозоль – происходит так называемая первичная минерализации кости, за ней следует вторичная минерализация: срастание перелома полностью завершается.
Первичное сращение без образования мозоли
Не каждый перелом заканчивается образованием костной мозоли. При условии тщательного и плотного сопоставления поверхностей костных отломков по линии излома и создания их полной неподвижности, а также при сохранении или быстром восстановлении кровообращения в месте повреждения (при проведении остеосинтеза) происходит так называемое первичное сращение. В этом механизме не участвуют хрящевая и фиброзная ткани. На рентгенограмме отсутствует костная мозоль, и линия перелома не определяется.
Сроки заживления зависят от нескольких факторов, среди них играет роль:
- возраст пациента;
- состояние его здоровья;
- вид, локализация, причины перелома.
Причины
Выделяют внутрисуставные переломы, возникающие:
- при травмах (к ним относятся бытовые, спортивные, производственные);
- в результате дорожно-транспортных аварий;
- при падениях с высоты.
В результате высокой хрупкости костей у детей и имеющегося выраженного остеопороза у пожилых, суставы поражаются с большой легкостью. Чаще всего у людей в возрасте после 60 лет ломаются плечевые (при падении на вытянутую руку) и бедренные суставы.
У детей от 3 лет и молодых людей до 30 лет поражаются локтевые суставы. Причины – падение на согнутую руку или на ладонь прямой руки. Переломы коленей развиваются при падении на них или при резком ударе по голени напряженной ноги — это травма спортсменов.
Симптомы
Первыми проявлением и главной жалобой пациента при переломе сустава является боль. При осмотре определяются следующие симптомы:
- невозможность движения в полном объеме;
- отечность сустава;
- деформация;
- гемартроз (сустав увеличен, определяется сглаженность его контуров);
- положительный симптом осевой нагрузки: при надавливании на сустав сверху вниз ощущается резкая боль;
- крепитация (треск) при пальпации;
- асимметрия сустава при наличии смещения обломков.
Какой врач занимается лечением переломов сустава?

Самолечением заниматься не рекомендуется из-за вероятных осложнений.
Если произошла травма, после которой появилась боль в суставе и его изменения, необходимо обратиться к травматологу — врачу, который занимается диагностикой, лечением и профилактикой повреждений опорно-двигательной системы. Без его консультации лечение будет неэффективным.
При наличии сопутствующих осложнений может понадобиться помощь ангиохирурга, невропатолога. При некоторых видах переломов может возникнуть воспалительный процесс с сопутствующими признаками интоксикации. В таких случаях к консультации привлекается специалист соответствующей смежной специальности.
Диагностика
Для уточнения диагноза и дифференциальной диагностики с другими повреждениями (чаще всего — с травматическим вывихом) травматолог назначает:
- рентгеновский снимок сустава в 2 проекциях;
- КТ или МРТ с целью определения плоскости излома и расположения отломков в сложных случаях;
- пункцию сустава при неясном диагнозе — в исследуемом содержимом обнаруживается кровь и капли жира, свидетельствующие о внутрисуставном переломе;
- УЗИ околосуставных мягких тканей;
- артроскопия (артро – сустав, скопио – смотреть) — универсальная хирургическая процедура, которую используют для диагностики и лечения суставов. Относится к малоинвазивным методам (операция без разреза), в диагностических целях проводится в неясных случаях, когда исчерпаны все варианты обследования (КТ, МРТ, УЗИ, рентген), но проблема неясна. С помощью артроскопа – специального аппарата с окуляром (разновидность эндоскопа), через прокол сустав осматривают изнутри и оценивают хрящевые поверхности и состояние костей.
Лечение
Для лечения используется оперативный и консервативный методы. Из традиционных способов лечения чаще всего применяется оперативный – при смещении отломков (металлоостеосинтез). Костные осколки тщательно сопоставляются и надежно скрепляются специально разработанными для этих целей винтами, спицами, шпильками.
В некоторых случаях назначается скелетное вытяжение по длине кости. Это позволяет в короткие сроки удалить образовавшееся в результате перелома смещение отломков.
При многооскольчатом повреждении головки кости, применяется эндопротезирование — замена ее на искусственную.
Артроскопия может использоваться не только с диагностической целью, но и для лечения — извлечения мелких осколков и скопившейся крови, при разрыве связок, сухожилий, мениска.
В настоящее время – это самая универсальная и щадящая операция без надреза, которую можно проводить на любых суставах при любой их патологии без риска для пациента и с короткими реабилитационными сроками. Через один прокол вводится оптическая система в полость сустава, через второй (при необходимости – третий) – вводится инструментарий для хирургических манипуляций.
Консервативное лечение: иммобилизация гипсовой повязкой — она накладывается лишь при простом переломе без смещения и осколков. При внутрисуставных повреждениях сроки фиксации стараются сокращать с целью предотвращения осложнений.
Осложнения и их профилактика
Осложнениями при переломах суставов являются:
- гипотрофия (или атрофия) – снижение мышечной массы;
- контрактуры — ограничение подвижности;
- анкилозы — неподвижность;
- деформирующий остеоартроз (ДОА) – дегенеративно-дистрофическое поражение хряща, костной ткани, всех элементов сустава, приводящее со временем к образованию костных наростов – остеофитов, ограничению движений и болям.
Для успешного лечения и профилактики осложнений необходим как можно более ранний двигательный режим. С этой целью используется массаж и специальные комплексы лечебной гимнастики. Курс упражнений подбирается врачом индивидуально, проводится обучение и первые занятия – под наблюдением специалиста. В дальнейшем пациент может самостоятельно заниматься лечебной физкультурой, четко придерживаясь инструкций.
Для предотвращения осложнений в виде мышечной гипотрофии или атрофии, образования ложного сустава, а также для ускорения срастания костей нужно соблюдать определенный режим питания. Помимо белка, который является важным строительным материалом для мышечной ткани, необходимы в больших количествах витамины, кальций и другие минералы.
Поэтому пища должна содержать много белка (мясо, рыба, яйца), витаминов и микроэлементов (фрукты, овощи). Дополнительно рекомендуется принимать специальные витаминные комплексы и кальций (не менее 1,5 гр в день), поскольку пищевые продукты не покрывают полностью потребности организма в них в этот период. Конкретные препараты, дозировку и длительность приема порекомендует врач.
Переломы разных сочленений костей и локализаций имеют свои особенности механизма повреждения, течения и клинических проявлений, зависящие от многих факторов. В каждом случае диагностика и методы лечения выбираются индивидуально, с учетом конкретной специфики. Для получения положительных результатов важно своевременно обратиться к травматологу и выполнять все его рекомендации.
Показать весь текст
Источник
Последствия повреждений суставов. Диагностика, лечение
Возможными последствиями травмы сустава или проксимально расположенных и управляющих им мышц, являются отсутствие подвижности, анкилозы и контрактуры. Непосредственное повреждение суставного хряща, смещение суставных поверхностей или отсутствие конгруэнтности увеличивают риск посттравматического артроза.
Тяжелый артроз сопровождается болью при нагрузке и со временем приводит к потере нормальной двигательной функции, что требует эндопротезирования или создания артродеза.
Точное сопоставление отломков и раннее начало движений в суставах обеспечивают предотвращение посттравматических артрозов. К сожалению, достигнутая во время операции анатомичность репозиции не гарантирует хороших функциональных результатов в будущем. На конечный результат сильно влияют не зависящие от хирурга повреждения суставного хряща и мягких тканей в момент травмы, и посттравматическое психологическое состояние больного.
Сгибательные контрактуры тазобедренного, коленного и голеностопного суставов могут развиться при нерегулярности выполнения профилактических упражнений на увеличение амплитуды разгибания в этих суставах. Это особенно касается пациентов отделения интенсивной терапии при длительной ИВЛ.
Контрактуры голеностопного сустава с эквинусной установкой стопы являются предсказуемыми в случаях неправильного наложения гипсовой повязки или невыполнения упражнений, направленных на растяжение икроножных мышц. Сгибательные контрактуры пальцев могут быть последствиями повреждений голени или стопы.
Пассивная тренировка движений в суставах пальцев необходима для достижения адекватного тыльного сгибания, необходимого для нормальной походки. «Когтевидная» деформация является последствием спазмированного состояния мышц голени и/или стопы после травмы, процессов рубцевания, травматической невропатии или гипоксии вследствие подфасциального гипертензионного синдрома. Такие случаи, возможно, потребуют оперативного лечения.
Профилактика контрактур путем соответствующей техники гипсования, и раннее начало выполнения физических упражнений приводят к более эффективному результату, чем хирургическая коррекция на поздних стадиях заболевания.
Посттравматический артроз может возникнуть в любом из поврежденных суставов. В то время как артроз голеностопного или подтаранного суставов развивается за год, при поражении тазобедренного или коленного сустава до появления тяжелых признаков заболевания может пройти несколько лет.
Стремительное ухудшение состояния тазобедренного сустава может быть вызвано асептическим некрозом, обычно связанным с запоздалым вправлением вывиха бедра или переломом шейки бедра со смещением. Со временем асептический некроз приводит к сегментному разрушению сустава, которое, как правило, развивается в течение первого или второго года после травмы. Рентгенологическая картина не всегда находится в прямой зависимости от болевых ощущений и ограничения физических возможностей.
Главным клиническим признаком посттравматического артроза является боль при движениях в суставе. Если болезненность при движениях не слишком ограничивает физическую активность, назначается консервативное лечение, включающее использование трости или ортеза, или периодический прием противовоспалительных средств. В то время как эндопротезирование тазобедренного или коленного сустава является обоснованным подходом к реконструктивному лечению пожилых людей на поздних стадиях развития посттравматического артроза, для облегчения состояния молодых энергичных пациентов общепринятой тактики пока не существует.
Повреждения нижних конечностей оказывают серьезное влияние на ближайшие и отдаленные расстройства двигательных функций у травматологических больных. Успехи в оказании ортопедической и травматологической помощи связаны с междисциплинарным подходом к процессу ее организации и совместными действиями врачей разных специальностей, направленными на лечение пострадавших с множественной травмой, с акцентом на разумно-активную тактику оказания медицинской помощи.
Большое разнообразие эффективных методик и доступов для ранней стабилизации порождает непрекращающуюся дискуссию по тактике ведения каждого пациента между ортопедом, травматологом, общим хирургом и нейрохирургом. В новом веке, безусловно, гипсовые повязки и вытяжение не являются оптимальным решением для большинства из наиболее важных повреждений нижних конечностей и таза. Вне зависимости от выбора между наружной фиксацией, как части концепции ограничения последствий травмы, или окончательным минимально инвазивным остеосинтезом, активная тактика является частью оптимальной лечебной парадигмы.
Изолированные повреждения нижних конечностей могут быть катастрофическими, с летальными исходами или потерей конечности, но могут протекать и в легкой форме. Простые переломы в области стопы могут стать причиной необратимых изменений, препятствующих возвращению к прежней трудовой деятельности и активному образу жизни. По этой причине каждое повреждение требует тщательного обследования, заботливого лечения и последующего продолжительного наблюдения с целью получения максимальных результатов физической и психологической реабилитации пострадавших.
— Также рекомендуем «История лечения травм сосудов конечностей. Этапы развития периферической сосудистой хирургии»
Оглавление темы «Травмы конечностей»:
- Перелом диафиза большеберцовой кости. Диагностика, лечение
- Переломы пилона. Диагностика, лечение
- Травмы голеностопного сустава. Диагностика, лечение
- Переломы и вывихи стопы. Диагностика, лечение
- Реабилитация после травмы ноги — нижней конечности. Активизация больного
- Ложный сустав. Диагностика, лечение
- Последствия повреждений суставов. Диагностика, лечение
- История лечения травм сосудов конечностей. Этапы развития периферической сосудистой хирургии
- Эпидемиология травм периферических сосудов. Частота
- Механизмы повреждения сосудов. Типы
Источник
Теоретически все началось с R. Danis, ученика A. Lambotte, которому принадлежит термин «остеосинтез». R. Danis разработал теорию биомеханически стабильного остеосинтеза и сформулировал принципы анатомической реституции кости и ранней мобилизации пациента («Theorie et practique de l’osteosynthese», 1949).
В 1958 году сформулировали четыре принципа лечения переломов, которые должны соблюдаться не только при использовании метода внутренней фиксации, но и при переломах вообще. Принципы заключаются в следующем:
- анатомическое вправление фрагментов перелома, особенно при внутрисуставных переломах;
- стабильная фиксация, предназначенная для восполнения местных биомеханических нарушений;
- предотвращение кровопотери из фрагментов кости и из мягких тканей путем атравматичной оперативной техники;
- активная ранняя безболезненная мобилизация мышц и суставов, прилежащих к перелому, и предотвращение развития «переломной болезни».
Необходимо помнить, что лечение шока и повреждений, которые угрожают жизни пациента, имеют приоритет перед любой операцией на кости. Переломы черепа, позвоночника, политравма требуют незамедлительного вмешательства. Переломы проблемных зон, такие как суставы, осложненные диафизарные переломы, требуют лечения не позднее 4-5 дней после травмы. Менее проблемные переломы: закрытые, простые диафизарные, переломы по принципу зеленой ветки, переломы лопаток – позволяют отложить оперативное вмешательство на срок до 14 дней.
Почему применение гипсовых повязок ошибочно?

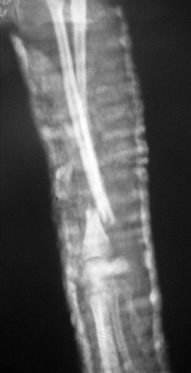 Рис. 1. Перелом эпифиза лучевой и
Рис. 1. Перелом эпифиза лучевой и
Рис. 2. Вторичное смещение костных отломков локтевой кости.
- низкая устойчивость соединения отломков (после наложения гипсовой повязки сохраняется подвижность фрагментов до 2 град. при допустимых 0,5);
- невозможно создать компрессию (рис. 1);
- повреждение мягких тканей (пролежни, нарушение трофики);
- нарушение кровообращения в результате резкого ограничения функции поврежденной конечности;
- контрактура суставов;
- ограничение функции поврежденной конечности;
- вторичное смещение костных отломков (Рис. 2);
- отсутствие точной полной репозиции;
- несоответствие принципам функционального лечения переломов;
- атрофия мягких тканей;
- является фактором дополнительного беспокойства для животного;
- несращения, псевдоартроз.
Применение гипсовых повязок при лечении переломов противоречит принципам стабильно-функционального остеосинтеза, т.к. не обеспечивает комплекса оптимальных условий заживления перелома: нет сопоставления отломков, отсутствует высокая жесткость фиксации отломков, нарушено кровоснабжение и не сохранены функции поврежденной конечности.
Основные осложнения, с которыми приходится сталкиваться ветеринарному врачу при лечении переломов, это:
- замедленное (неполное) сращение и несрастание (Рис.3,4);
- остеомиелит;
- порочное срастание костной ткани;
- патологические процессы при переломе;
- саркома в месте перелома;
- жировая эмболия.
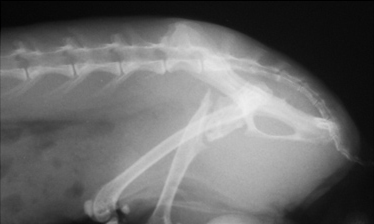
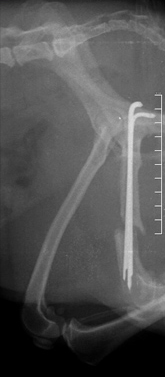 Рис. 3. Рис. 4.
Рис. 3. Рис. 4.
При замедленном (неполном) сращении и несрастании необходимо понимать факторы, оказывающие влияние на время, отведенное для заживления перелома. К таким факторам относят:
- возраст (плохая минерализация, чрезмерная ломкость, плохая способность к регенерации у старых животных, «мягкие» кости у молодых);
- метод лечения (неадекватная стабилизация перелома, нарушение принципа стабильного и функционального остеосинтеза);
- тип перелома (чрезмерный дефект участка перелома: нежизнеспособный фрагмент кости, потерянный имплантат);
- поражение кости (когда имеет место инфекционный процесс); сопутствующие патологии (системные или местные болезни, идиопатические факторы).
Заключение о том, что перелом срастается медленно или не срастается вовсе, может быть сделано на основании рентгенологического исследования. Здесь можно выделить следующие особенности:
- при замедленном срастании: сохраняющаяся линия перелома при наличии признаков протекания процессов заживления; открытая мозговая полость; неровные поверхности линии перелома; отсутствие склероза.
- при несрастании: промежуток между концами сломанной кости; закрытая мозговая полость; склероз; гипертрофия или атрофия концов кости.
Несрастание перелома классифицируется по системе Вебера-Сича, описанной в 1976 г. Согласно этой классификации несрастание переломов делят на две группы: биологически активные (жизнеспособные) и биологически неактивные (нежизнеспособные). Эти две группы подразделяют на более специализированные по причине их возникновения и рентгенологическому проявлению:
Биологически активные несрастания
- Гипертрофическое несрастание (мозоль в виде «конечности слона»). Происходит мощное формирование мозоли, но ей не удается соединить концы кости обычно из-за ротационной неустойчивости (Рис. 5, 6).
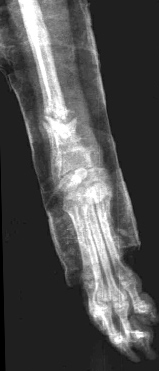
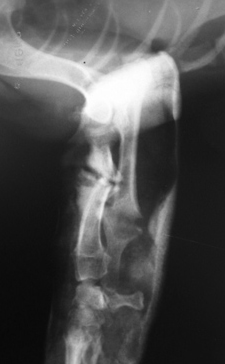
Рис. 5, 6. Гипертрофическое несрастание перелома.
- Гипертрофическое несрастание в легкой степени. Происходит некоторое формирование мозоли, но также без перекрытия щели. Причина чаще заключается в ротационной или/и угловой неустойчивости (Рис. 7).
- Олиготропное несрастание. Отсутствует или происходит очень ограниченное формирование мозоли. Обычно причиной является авульсионное повреждение, которое лечат консервативным путем. Такой тип несрастания может произойти, если присутствует сопутствующая системная болезнь, например гиперадренокортицизм, гиперпаратиреоз (Рис. 8).
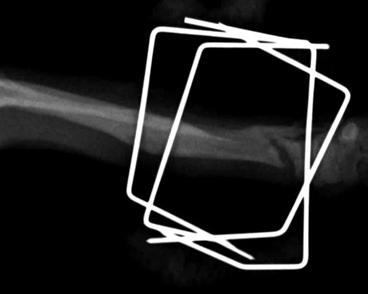
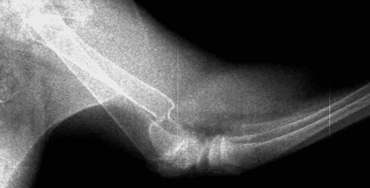 Рис. 7. Гипертрофическое несрастание в легкой степени.
Рис. 7. Гипертрофическое несрастание в легкой степени.
Рис. 8. Олиготропное несрастание.
Биологически неактивные несрастания
- Дистрофическое несрастание.
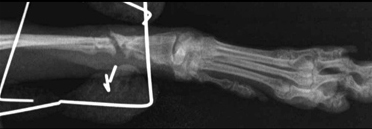 Рис. 9. Дистрофическое несрастание.
Рис. 9. Дистрофическое несрастание.
Промежуточный фрагмент объединяется только с одним из двух главных фрагментов, и это ослабляет часть кости, которая не участвует в процессе заживления и приводит к формированию преграды (Рис. 9).
- Некротическое несрастание. Обычно при оскольчатых переломах, при которых исходная травма вместе с хирургическим вмешательством приводит к формированию бессосудистых, некротических частей в зоне перелома (Рис. 10).
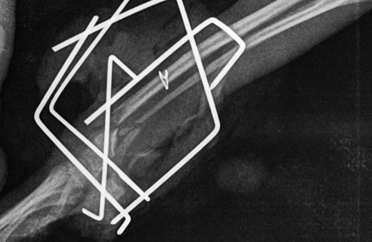
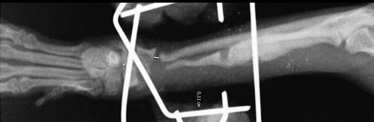 Рис. 10. Некротическое несрастание.
Рис. 10. Некротическое несрастание.
Рис. 11. Дефектное несрастание.
- Дефектное несрастание. Оно возникает в тех случаях, когда происходит значительная потеря вещества кости (Рис. 11).
- Атрофическое несрастание.
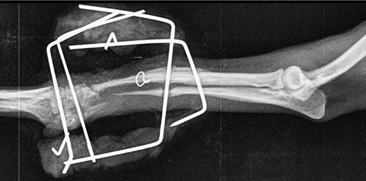 Рис. 12. Атрофическое несрастание.
Рис. 12. Атрофическое несрастание.
Данный тип несрастания свойственен собакам карликовых пород при простых переломах лучевой и локтевой костей (Рис. 12).
Лечение несрастания
При лечении замедленного срастания основной дилеммой для ветеринарного врача является выбор между необходимостью вмешаться в процесс заживления или просто подождать. Чаще всего причиной замедленного срастания является неустойчивость.
Причинами несрастания являются неустойчивость, препятствия для заживления, местная ишемия и системная или местная болезни. Неустойчивость – самая распространенная причина несрастания. Она появляется из-за несоответствующего выбора метода фиксации (Рис. 13); неадекватного применения метода фиксации (Рис. 14); инфекции.
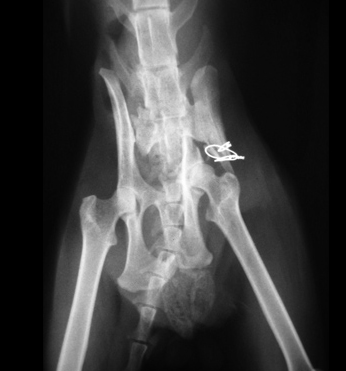
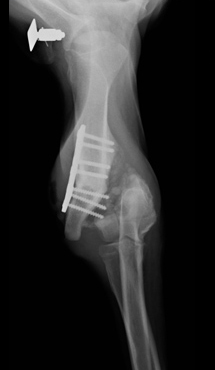 Рис. 13. Несоответствующий выбор.
Рис. 13. Несоответствующий выбор.
Рис. 14. Неадекватное применение метода фиксации.
Для лечения несрастания необходимо устранить неадекватную систему фиксации, для этого мозоль резецируют, стабилизируют перелом компрессионной пластиной или внешним костным фиксатором.
Преградами для заживления могут стать бедная васкуляризация фрагмента; большой дефект; некротический участок кости; свободный имплантат. В данной ситуации необходимо произвести резекцию некротического участка кости и заполнить дефект костным трансплантатом губчатого вещества. Затем добиться стабилизации участка перелома.
Местная ишемия возникает из-за повреждения мягких тканей; чрезмерной экспозиция; затрудненности за счет имплантатов. Необходимо избегать повреждения мягких тканей.
Системные (Рис. 16) и местные болезни (Рис. 15), приводящие к несрастанию: неоплазия, остеолиз, продуцирование костной ткани и минерализация мягкой ткани (Рис. 15); гиперпаратиреоз, гиперадренокортицизм (Рис. 16); болезни печени; почечный вторичный гиперпаратиреоидизм.
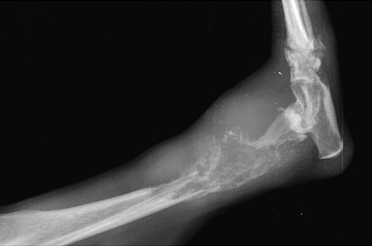
 Рис. 15. Рис. 16.
Рис. 15. Рис. 16.
Остеомиелит
Как показало исследование (Caywood et al., 1978), 58% случаев остеомиелита является следствием слабой хирургической техники открытой репозиции. Следует выделить три основных фактора, приводящих к его возникновению: инфицированная рана; благоприятная среда для размножения бактерий; плохая васкуляризация кости.
Плохое кровоснабжение кости приводит к образованию секвестра. Такой секвестр может быть очагом инфекции. Инфекция, в свою очередь, приводит к ослаблению имплантата, нестабильности, и дальнейшему несрастанию. При возникновении остеомиелита необходимо провести оперативное лечение по удалению секвестров и имплантатов.
Существуют две формы клинического проявления:
- Острая – недомогание, отсутствие аппетита, гипертермия, на участке перелома типичные признаки воспаления (высокая температура, боль, припухлость и покраснение).
- Хроническая – системных признаков, как правило, нет, локально проявляется наличием свищей и хромотой.
Рентгенография. Характерные черты: припухлость мягких тканей (острая форма); лизис кости (Рис. 17); неравномерная периостальная реакция (Рис. 18); увеличенная плотность окружающих кость тканей (Рис. 18); формирование секвестров (хроническая форма) (Рис. 18).
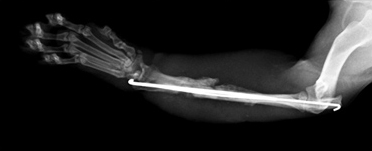 Рис. 17. Рис. 18.
Рис. 17. Рис. 18.
Лечение:
- стабилизация участка перелома; длительный курс антибиотикотерапии (4-6 недель);
- удаление имплантатов и дополнительно недельный курс антибиотикотерапии.
Порочное срастание костной ткани
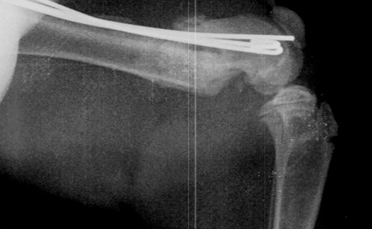 Рис. 19. Порочное срастание костной ткани.
Рис. 19. Порочное срастание костной ткани.
Рис. 20. Анатомически неправильное срастание и укорочение кости.
Анатомически неправильное срастание может привести к угловой или вращательной деформации и укорочению кости (Рис. 20). Выделяются два вида порочного срастания:
- функциональное (функция конечности не нарушается) срастание, не требующее лечения;
- нефункциональное (функция конечности нарушается) срастание, требующее лечения, которое зачастую не дает должных результатов, а подчас может даже ухудшить состояние.
К патологическим процессам при переломе относят гипотрофию мышц, спайки; тугоподвижность суставов; остеопороз. Эти изменения являются результатом прекращения функционирования или иммобилизации конечности.
При гипотрофии и тугоподвижности основным лечением является физиотерапия. В тех случаях, когда образуются изолированные контрактуры, можно прибегнуть к тенотомии в сочетании с физиотерапией и артродезом.
Саркома в месте перелома
Это состояние регистрируют у собак, но оно встречается и у кошек. Обычно клинические признаки развиваются не раньше чем через 5 лет после первичного лечения перелома, чаще у собак в возрасте от 1 до 3 лет. Как правило, поражаются собаки крупных пород, реже – мелких. При поражении саркомой развивается хромота, образование увеличивается. На рентгенографии видны характерные изменения (Рис. 15).
Лечение в основном носит симптоматический характер. В некоторых случаях оно будет заключаться в ампутации конечности, в сочетании с химиотерапией или без нее.
Жировая эмболия
Довольно редкая проблема. Жировая эмболия возникает при переломе трубчатых костей и попадании костного мозга в сосуды. Так как клинические признаки жировой эмболии – это внезапная смерть, в связи с этим не существует никакого лечения.
Список литературы:
- Ниманд Ханс Г., Болезни собак. Практическое руководство для ветеринарных врачей (организация ветеринарной клиники, обследование, диагностика заболеваний, лечение) – М.: «Аквариум ЛТД», 2001.
- Денни Хемиш Р., Баттервоф Стивен Дж., Ортопедия собак и кошек / Пер. с англ. М. Дорош и Л. Евелева. – М.: ООО «Аквариум – Принт», 2007.
- Шебиц Х., Брасс В. Оперативная хирургия собак и кошек / Перев. с нем. В. Пулинец, М. Степкин. – М.: ООО «Аквариум – Принт», 2005.
- Jesse B. Jupiter, M.D., Howard Lipton, M.D. Лечение внутрисуставных переломов дистальной части лучевой кости. М., журнал «Margo Anterior», №1, 2002.
- Магда И. И., Иткин Б. З., Воронин И. И. Оперативная хирургия с основами топографической анатомии домашних животных. 3-е изд., М., 1979.
- Ягников С. А. Внеочаговый остеосинтез (пособие к лекционному курсу). – М., 2003.
- Марюшена Т. О., Луцай В. И., Уша Б. В. Вторичный гиперпаратиреоз при хронической почечной недостаточности у собак. М., «Российский ветеринарный журнал», №3, 2011.
Источник
